RON trước
Phù gai thị: Trong thể bệnh thần kinh thị giác thiếu máu cục bộ trước, có phù gai thị + xuất huyết + bệnh vi mạch.
Gai thị nhợt nhạt: Phù chuyển thành nhợt nhạt gai thị sau 4–6 tuần.
Kết hợp bệnh võng mạc do tia xạ: Có thể gặp đồng thời.

Bệnh thần kinh thị giác do xạ trị (radiation optic neuropathy: RON) là tổn thương thần kinh thị giác do thay đổi thiếu máu muộn sau khi chiếu xạ vào bộ máy thị giác (optic apparatus). Bộ máy thị giác có độ nhạy cảm bức xạ cao, chức năng thị giác bị mất do cơ chế chủ yếu là tổn thương nội mô mạch máu.
Vị trí thường gặp là giao thoa thị giác hoặc vùng trước và sau nó, được phân loại thành RON trước (anterior RON) và RON sau (posterior RON). RON trước xảy ra sau xạ trị proton hoặc xạ trị áp sát cho khối u hốc mắt, hắc mạc hoặc võng mạc, trong khi RON sau do điều trị khối u xoang cạnh mũi hoặc nền sọ.
Nguy cơ khởi phát liên quan chặt chẽ với liều xạ. Dưới đây là ước tính liều và nguy cơ khởi phát.
| Điều kiện xạ trị | Nguy cơ khởi phát |
|---|---|
| Tổng liều dưới 5.000 cGy | Hiếm gặp |
| Tổng liều 5.000–6.000 cGy | Tối đa 5% trong vòng 10 năm |
| Liều 1 lần ≤2 Gy, tổng liều ≤50 Gy | Tương đối an toàn |
| Gamma Knife 800–1.000 cGy một lần (1–3 buổi) | Tương đối an toàn |
Thời điểm khởi phát dao động từ 3 tháng đến vài năm sau chiếu xạ, hầu hết xảy ra trong vòng 3 năm. Đỉnh điểm là 1,5 năm sau chiếu xạ, thời điểm khởi phát phổ biến nhất là 8–16 tháng sau điều trị. Nhờ sự phổ biến của Gamma Knife, tần suất xuất hiện RON đã giảm đáng kể.
Với xạ trị phân liều tổng liều dưới 5.000 cGy (50 Gy), bệnh hiếm khi xảy ra. Ở mức 5.000–6.000 cGy, nguy cơ mắc bệnh trong vòng 10 năm lên tới 5%. Liều 1 lần ≤2 Gy và tổng liều ≤50 Gy được coi là tương đối an toàn, các giá trị này được dùng làm tiêu chuẩn khi lập kế hoạch xạ trị.
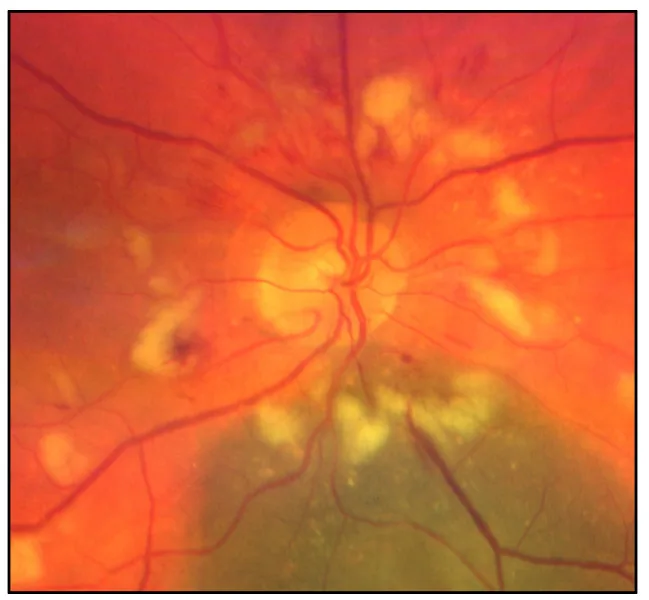
RON trước
Phù gai thị: Trong thể bệnh thần kinh thị giác thiếu máu cục bộ trước, có phù gai thị + xuất huyết + bệnh vi mạch.
Gai thị nhợt nhạt: Phù chuyển thành nhợt nhạt gai thị sau 4–6 tuần.
Kết hợp bệnh võng mạc do tia xạ: Có thể gặp đồng thời.
RON sau
Thần kinh thị giác bình thường hoặc nhợt nhạt: Trong RON sau, dấu hiệu đáy mắt nghèo nàn, thần kinh thị giác bình thường hoặc nhợt nhạt.
Kiểu khuyết thị trường: Tổn thương giao thoa thị giác gây bán manh thái dương, tổn thương dải thị giác gây bán manh cùng tên đối bên + teo dải.
Trường hợp bệnh nhân nữ 42 tuổi (chiếu xạ 50 Gy do di căn não từ ung thư vú) sau 1 năm chiếu xạ, mắt phải xuất hiện khuyết thị trường trên mức độ nặng, teo gai thị phân đoạn dưới, và RAPD dương tính. Cuối cùng, mắt phải chỉ còn cảm giác ánh sáng (đồng tử amaurotic) 1).
Trường hợp bệnh nhân nữ 74 tuổi (chiếu xạ 54 Gy sau phẫu thuật cắt màng não) sau 22 tháng chiếu xạ, mặc dù thị lực mắt trái 20/20 và không có triệu chứng, OCT phát hiện pRNFL và GCIPL mỏng đi 2).
Bức xạ gây tổn thương tế bào qua hai con đường: phá hủy trực tiếp liên kết phân tử và tổn thương gián tiếp do tạo gốc tự do. Theo định luật Bergonie-Tribondeau, các tế bào có tần số phân chia cao và kém biệt hóa dễ bị tổn thương do bức xạ hơn. Tổn thương tế bào nội mô mạch máu dẫn đến tăng tính thấm thành mạch và tắc nghẽn mao mạch, cuối cùng gây bệnh thần kinh thị giác do thiếu máu cục bộ.
Bệnh nhân tiểu đường có nguy cơ mắc bệnh mạch máu thiếu máu cục bộ cao, do đó nguy cơ phát triển RON được cho là tăng lên. Tăng huyết áp và bệnh lý mạch máu có sẵn cũng là các yếu tố nguy cơ tương tự. Kết hợp với hóa trị liệu cũng có thể làm tăng nguy cơ, và ở những bệnh nhân có nhiều yếu tố này chồng chéo, cần có kế hoạch chiếu xạ và theo dõi đặc biệt thận trọng.
Bệnh thần kinh thị giác do bức xạ là chẩn đoán loại trừ, được chẩn đoán sau khi phân biệt với các bệnh tương tự.
Các bệnh cần chẩn đoán phân biệt chính bao gồm:
Đôi khi cần thực hiện chọc dò thắt lưng để xét nghiệm dịch não tủy (loại trừ viêm màng não do ung thư) và xét nghiệm huyết thanh (tìm hội chứng cận ung thư).
Dưới đây là tóm tắt thang điểm OCT-A.
| Điểm | Hình ảnh |
|---|---|
| 0 | Phân bố xuyên tâm đều đặn của RPCP |
| 1 | Mất mô hình xuyên tâm ban đầu của RPCP |
| 2 | Giảm tưới máu quanh gai thị dưới 2 góc phần tư |
| 3 | Giảm tưới máu từ 2 góc phần tư trở lên |
| 4 | Giảm tưới máu lan tỏa ở cả 4 góc phần tư |
Các cấp độ 1-3 có phân loại phụ ”+” (liên quan đến bó sợi thần kinh hoàng điểm-gai thị), tương quan với suy giảm thị lực.
Phát hiện sự mỏng đi của pRNFL và GCIPL qua OCT có thể giúp nhận biết các thay đổi trước khi xuất hiện triệu chứng chủ quan 2). MRI cho thấy sự tăng cường tín hiệu của dây thần kinh thị giác bị ảnh hưởng. Theo dõi nhãn khoa định kỳ sau xạ trị được cho là giúp phát hiện sớm RON, và một số báo cáo đề xuất theo dõi MRI định kỳ từ 10 đến 20 tháng sau khi kết thúc xạ trị ngoài 2).
Về cơ bản không có phương pháp điều trị triệt để, và tiên lượng thường xấu. Đối với các trường hợp mới khởi phát chưa bị teo thần kinh thị giác, các phương pháp điều trị sau đây được cho là có hiệu quả ở một mức độ nhất định.
Không có phương pháp điều trị triệt để và tiên lượng thường xấu. 45% mắt bị ảnh hưởng có thị lực cuối cùng dưới 20/200 đến nhận biết ánh sáng, và khoảng một nửa mất hoàn toàn nhận biết ánh sáng. Điều trị toàn thân bằng steroid, liệu pháp oxy cao áp và liệu pháp chống đông máu được cho là có hiệu quả nhất định đối với các trường hợp mới khởi phát, nhưng không có phương pháp nào đảm bảo phục hồi chức năng thị giác.
Cơ chế phát sinh RON liên quan đến cả tổn thương mạch máu (viêm mạch do xạ trị) và tổn thương trực tiếp do bức xạ lên cơ quan thị giác. Việc tổn thương ban đầu xuất hiện ở hệ thống mạch máu hay nhu mô thần kinh vẫn chưa được làm sáng tỏ hoàn toàn.
Giai đoạn đầu (trong vòng vài tuần)
Viêm và rối loạn mạch máu xuất tiết có thể hồi phục: Tăng tính thấm thành mạch là trung tâm. Những thay đổi ở giai đoạn này được cho là có thể hồi phục.
Giai đoạn tiến triển (vài tháng đến vài năm)
Tắc mạch máu và tăng sinh tế bào nội mô: Tổn thương do gốc tự do xảy ra.
Suy vi mạch: Suy vi mạch kèm thiếu oxy được kích hoạt. Tổn thương trực tiếp đến DNA tế bào và hàng rào máu não cũng xảy ra.
Giai đoạn không thể đảo ngược
Mất myelin và tăng sinh tế bào hình sao phản ứng: Tổn thương lan rộng đến các dây thần kinh xung quanh, dẫn đến mất chức năng thị giác không thể phục hồi.
Tổn thương tế bào do bức xạ xảy ra qua hai con đường. Thứ nhất là tổn thương trực tiếp do phá vỡ liên kết phân tử, thứ hai là tổn thương gián tiếp do tạo ra các gốc tự do. Theo định luật Bergonie-Tribondeau, các tế bào có tần số phân chia cao và kém biệt hóa dễ bị tổn thương hơn. Tổn thương tế bào nội mô mạch máu dẫn đến tăng tính thấm mao mạch và tắc mạch, qua đó làm tăng VEGF tại chỗ và phản ứng viêm, hình thành bệnh thần kinh thị giác do thiếu máu cục bộ.
Bevacizumab đang được chú ý như một liệu pháp nhắm vào sự gia tăng VEGF cục bộ do tổn thương tế bào nội mô. Đã có báo cáo về việc sử dụng toàn thân (mỗi 3 tuần một lần, tổng cộng 4 lần) hoặc tiêm nội nhãn (mỗi 6–8 tuần một lần, tối thiểu 2 lần), và có báo cáo cho thấy thị lực và khả năng phân biệt màu sắc được cải thiện ổn định trong suốt 3 năm.
Pentoxifylline (Trental), một dẫn xuất methylxanthine, đã được chứng minh có khả năng điều chỉnh độ nhớt của máu và hỗ trợ cải thiện tuần hoàn, với các kết quả khả quan được báo cáo. Trong các báo cáo ca lâm sàng thực tế, pentoxifylline liều 1.200 mg/ngày đã được kê đơn2).
Có báo cáo cho thấy dùng thuốc ức chế ACE (ramipril) từ 2 tuần sau khi chiếu xạ trong khoảng 6 tháng có thể làm giảm giải phóng cytokine viêm. Tuy nhiên, hiện tại điều này mới chỉ được chứng minh trên mô hình chuột, chưa được áp dụng trên người.
Vitamin E đã được chứng minh trong các nghiên cứu in vitro làm giảm sản xuất các gốc oxy hoạt động và ức chế xơ hóa, nhưng bằng chứng lâm sàng còn hạn chế.
Bằng cách phát hiện sự mỏng đi của pRNFL và GCIPL trên OCT, có thể chẩn đoán bệnh thần kinh thị giác do bức xạ trước khi có triệu chứng 2). Thang điểm phân loại bằng OCT-A cũng được kỳ vọng sẽ được sử dụng như một công cụ theo dõi không xâm lấn trong tương lai. Việc thiết lập một cơ sở dữ liệu đăng ký quốc tế được cho là sẽ thúc đẩy việc làm sáng tỏ thêm các đặc điểm lâm sàng.