前部RON

放射性視神經病變
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是放射性視神經病變?
Section titled “1. 什麼是放射性視神經病變?”放射性視神經病變(RON)是視覺器官接受放射線照射後發生的遲發性缺血性變化導致的視神經損傷。視覺器官對放射線高度敏感,主要通過血管內皮損傷機制導致視功能喪失。
好發部位為視交叉或其前後,分為前部RON和後部RON。前部RON由眼眶、脈絡膜、視網膜腫瘤的質子線治療或敷貼治療引起,後部RON由鼻竇或顱底腫瘤的治療引起。
流行病學與安全劑量
Section titled “流行病學與安全劑量”發病風險與照射劑量密切相關。下表顯示了劑量與發病風險的關係。
| 照射條件 | 發病風險 |
|---|---|
| 總劑量低於5,000 cGy | 罕見 |
| 總劑量5,000–6,000 cGy | 10年內最高5% |
| 單次劑量≤2 Gy,總劑量≤50 Gy | 相對安全 |
| 伽瑪刀800–1,000 cGy單次(1–3次) | 相對安全 |
發病時間從照射後3個月到數年不等,大多數在3年內發病。高峰在照射後1.5年,最常見的發病時間為治療後8–16個月。隨著伽瑪刀的普及,RON的發生率顯著降低。
總劑量低於5,000 cGy(50 Gy)的分次照射,發病罕見。在5,000–6,000 cGy時,10年內發生率最高可達5%。單次劑量≤2 Gy且總劑量≤50 Gy被認為相對安全,這些值成為制定照射計畫的標準。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”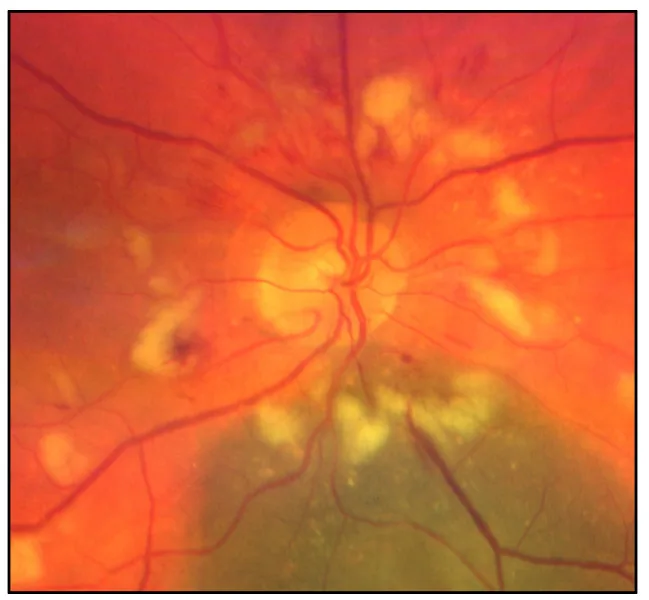
- 視力下降:表現為數週內進行性且快速的視力下降。可為單側或雙側,通常無痛。
- 色覺障礙:色覺異常也常見。
- 發病方式:分為急性(治療中)、早期遲發性(照射後3個月)、晚期遲發性(照射後6個月至10年)。
- 若為雙眼:第二隻眼的症狀常在數週內出現。
後部RON
正常或蒼白的視神經:後部RON眼底所見較少,視神經正常或蒼白。
視野缺損模式:視交叉損傷導致雙顳側偏盲,視束損傷導致對側同向偏盲伴帶狀萎縮。
42歲女性(乳癌腦轉移接受50 Gy照射)病例,照射後1年右眼出現上方高度視野缺損、下方節段性視神經蒼白和RAPD陽性。最終右眼僅存光感(黑矇性瞳孔)1)。
74歲女性(腦膜瘤切除後接受54 Gy照射)病例,照射後22個月時左眼視力20/20且無症狀,但OCT檢測到pRNFL和GCIPL變薄2)。
3. 原因與風險因素
Section titled “3. 原因與風險因素”輻射透過兩種途徑損傷細胞:直接破壞分子鍵和透過自由基產生間接損傷。如Bergonie-Tribondeau定律所示,細胞分裂頻率高、分化程度低的細胞更容易受到輻射損傷。血管內皮細胞的損傷導致血管通透性增加和微血管阻塞,最終引起缺血性視神經病變。
- 照射劑量:總劑量、單次劑量和照射間隔均與風險相關。
- 糖尿病:增加缺血性血管疾病的風險,並提高RON的發生風險。
- 高血壓與既有血管病變:已有血管病變的病例風險增加。
- 合併化學治療:可能增強輻射損傷。
- 患者年齡:年齡也被視為風險因素之一。
糖尿病患者缺血性血管疾病的風險較高,因此認為RON的發生風險增加。高血壓和既有血管病變同樣是風險因素。合併化學治療也可能增加風險。對於多重風險因素疊加的病例,需要特別謹慎的照射計畫和追蹤觀察。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”放射性視神經病變是一種排除性診斷,在排除類似疾病後進行診斷。
主要的鑑別診斷包括以下疾病:
可能需要進行腰椎穿刺腦脊髓液檢查(排除癌性腦膜炎)和血清學檢查(尋找副腫瘤症候群)。
- MRI(首選):MRI是視神經疾病的首選檢查,STIR序列和Gd增強T1加權冠狀位影像有用。建議使用3T及3 mm以下的薄層掃描。可見受影響視神經的顯影增強。早期有時難以與腫瘤復發鑑別。在2)報告的病例中,T1增強MRI證實了左側視交叉前視神經的腫脹和顯影增強。
- OCT:可檢測pRNFL和GCIPL的變薄,並可能在出現症狀前捕捉到變化2)。其作為放療後篩檢工具的價值已被提出。
- OCT-A(光學同調斷層掃描血管攝影):基於視乳頭周圍放射狀微血管網(RPCP)變化的0-4級分級量表已被提出,作為一種非侵入性評估方法受到關注。
以下是OCT-A分級量表的概述:
| 分級 | 表現 |
|---|---|
| 0 | RPCP的規則放射狀分布 |
| 1 | RPCP初始放射狀模式消失 |
| 2 | 少於2個象限的視乳頭周圍低灌流 |
| 3 | 2個及以上象限的低灌流 |
| 4 | 全部4個象限的瀰漫性低灌流 |
1~3級有「+」亞分類(乳頭黃斑束受累),與視力下降相關。
通過OCT檢測pRNFL和GCIPL變薄,可能在主觀症狀出現前捕捉到變化2)。MRI顯示受累視神經的顯影增強。放療後的定期眼科監測有助於早期發現RON,有報告建議在外照射完成後10~20個月進行常規MRI監測2)。
5. 標準治療方法
Section titled “5. 標準治療方法”基本上沒有根治性治療方法,預後通常不良。對於尚未發生視神經萎縮的早期病例,以下治療有一定效果。
- 全身性類固醇治療:在發病初期進行。有病例報告使用prednisolone 50 mg/天1)。也有病例使用prednisone 60 mg/天×4週治療2)。然而,有報告指出類固醇和抗凝血治療對RON並未成功。
- 抗凝血治療:可能會使用肝素等抗凝血藥物。
- 高壓氧治療(HBOT):旨在促進血管新生並抑制缺血性壞死的進展。在症狀出現後儘早(約72小時內)進行,給予2-3大氣壓的近100%氧氣,持續30-60分鐘。副作用包括氣壓傷、支氣管肺毒性、癲癇發作、乾眼和可逆性近視。費用高昂,且停止後可能再次進展。
- 45%的患眼最終視力低於20/200至光感。
- 約半數病例最終無光感。
- 可能導致單側或雙側永久性失明。
沒有根治性治療方法,預後通常不良。45%的患眼最終視力低於20/200至光感,約半數無光感。全身性類固醇、高壓氧治療和抗凝血治療對近期發病的病例可能有一定效果,但都不能保證視功能恢復。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”RON的發病機制涉及血管損傷(放射性血管炎)和放射線對視器的直接損傷。初始損傷出現在血管系統還是神經實質尚不明確。
不同病期的變化
Section titled “不同病期的變化”早期階段(數週內)
可逆性發炎與滲出性血管損傷:血管通透性增加為核心。此階段的變化被認為是可逆的。
進展階段(數月至數年)
血管閉塞與內皮細胞增殖:自由基損傷加入。
微血管功能不全:誘發伴隨缺氧的微血管功能不全。細胞DNA與血腦屏障也發生直接損傷。
不可逆階段
脫髓鞘與反應性星狀膠質細胞增生:損傷擴散至周圍神經,導致不可逆的視力喪失。
放射線引起的細胞損傷經由兩條途徑發生。第一條是透過分子鍵斷裂的直接損傷,第二條是透過自由基產生的間接損傷。根據Bergonie-Tribondeau定律,細胞分裂頻率高、分化程度低的細胞更容易受損。血管內皮細胞的損傷導致微血管通透性增加與閉塞,透過局部VEGF升高與發炎反應,形成缺血性視神經病變。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”抗VEGF治療(貝伐珠單抗)
Section titled “抗VEGF治療(貝伐珠單抗)”貝伐珠單抗作為針對內皮細胞損傷相關局部VEGF升高的治療藥物備受關注。已有報告採用全身給藥(每3週一次,共4次)或玻璃體內給藥(每6-8週至少2次),並有報告稱在3年內穩定改善視力與色覺。
己酮可可鹼(Trental)是一種甲基黃嘌呤衍生物,已被證明可改變血液黏度並可能有助於改善循環,有報告顯示有希望的結果。在實際病例報告中,己酮可可鹼1,200 mg/天已被處方2)。
有報告指出,在放射線照射後2週開始給予ACE抑制劑(雷米普利)約6個月,可減少發炎性細胞因子的釋放。然而,目前僅在大鼠模型中證實,尚未確立於人體的應用。
維生素E在體外研究中顯示可減少活性氧生成並抑制纖維化,但臨床證據有限。
OCT與OCT-A早期檢測的前景
Section titled “OCT與OCT-A早期檢測的前景”透過OCT檢測pRNFL和GCIPL的變薄,可能能在出現症狀前診斷放射性視神經病變2)。基於OCT-A的分級量表也有望作為非侵入性追蹤工具在未來獲得應用。國際註冊資料庫的建立將有助於進一步闡明臨床特徵。
8. 參考文獻
Section titled “8. 參考文獻”- Abduraman S, Mali B, Celebi ARC. Taxane-associated retinopathy and radiation-induced optic neuropathy in a young female patient with metastatic breast cancer. GMS Ophthalmol Cases. 2025;15:Doc07.
- Grosinger A, Chen JJ, Link MJ, Bhatti MT. Detection of asymptomatic radiation induced optic neuropathy with optical coherence tomography. Neuroophthalmology. 2021;45(5):339-342.
- Oakey Z, Yeşiltaş YS, Singh AD. Radiation Optic Neuropathy: Management Options. Ocul Oncol Pathol. 2023;9(5-6):166-171. PMID: 38089180.
