Neuropati Optik Iskemik Anterior Non-Arteritik (NAION)

Neuropati optik
1. Apa itu neuropati optik?
Section titled “1. Apa itu neuropati optik?”Neuropati optik (optic neuropathy) adalah istilah umum untuk sekelompok penyakit di mana terjadi kerusakan pada saraf optik yang menyebabkan penurunan fungsi penglihatan. Manifestasinya meliputi penurunan ketajaman penglihatan, defek lapang pandang, gangguan penglihatan warna, penurunan sensitivitas kontras, atau kombinasi dari gejala-gejala tersebut 2).
Saraf optik terdiri dari sekitar 1,2 juta akson sel ganglion retina (RGC). Di dalam bola mata, akson-akson ini berkumpul membentuk diskus optikus, kemudian melewati kanalis optikus menuju kiasma optikum. Gangguan dari diskus optikus hingga sebelum kiasma optikum disebut “gangguan jaras penglihatan anterior”, dan sebagian besar neuropati optik yang bermakna secara klinis berada di area ini 2). Gangguan setelah kiasma optikum (traktus optikus, radiasio optika, lobus oksipital) disebut “gangguan jaras penglihatan posterior” dan ditangani sebagai “gangguan jaras penglihatan”, bukan neuropati optik.
Saraf optik dibagi menjadi empat bagian. Bagian intraokular (diskus optikus, sekitar 1 mm) merupakan lokasi umum untuk neuropati optik iskemik dan inflamasi. Bagian intraorbita (sekitar 25 mm) sering terkena neuropati kompresif dan inflamasi. Bagian intrakkanalis (kanalis optikus, sekitar 5–8 mm) rentan terhadap trauma dan kompresi tulang. Bagian intrakranial (sekitar 10 mm) sering terkena kompresi akibat adenoma hipofisis atau kraniofaringioma. Penting juga untuk membedakan antara “neuropati optik anterior”, di mana diskus optikus dapat diamati secara langsung, dan “neuropati optik retrobulbar”, di mana fundus mata tampak normal. Pada neuropati optik retrobulbar, tidak ada perubahan diskus optikus, sehingga mudah terlewatkan sebagai penyebab penurunan visus.
Aliran darah ke diskus optikus terutama disuplai oleh arteri siliaris posterior pendek (arteri SPC). Arteri-arteri ini merupakan cabang terminal dari arteri oftalmika, dan memasok darah ke lapisan prelaminar diskus optikus, lamina kribrosa, dan daerah retrolaminar. Gangguan sirkulasi di area ini merupakan dasar patofisiologi utama NAION dan AAION 3). Bagian dalam saraf optik dilindungi oleh sawar darah-otak, tetapi mekanisme perlindungan ini rusak pada neuritis optik inflamasi dan penyakit autoimun 2).
Jalur Umum Patofisiologi dan Atrofi Optik
Section titled “Jalur Umum Patofisiologi dan Atrofi Optik”Terlepas dari penyebabnya, semua kasus pada akhirnya mengikuti jalur umum: kerusakan sel ganglion retina dan akson saraf optik → apoptosis → atrofi optik. Atrofi optik adalah gambaran akhir neuropati optik, yang dikenali sebagai pucatnya diskus optikus. Setelah atrofi terbentuk, pemulihan fungsi penglihatan sangat terbatas 2).
Akson saraf optik terdiri dari campuran serat bermielin dan tidak bermielin dengan diameter 0,2–10 μm, dan dibagi menjadi sel p (bertanggung jawab atas kecerahan dan kontras) dan sel m (bertanggung jawab atas gerakan dan tepi). Pada neuropati optik, sel p, yang mengonsumsi banyak ATP, lebih rentan terhadap kerusakan, dan hal ini terkait dengan mekanisme terjadinya skotoma sentral pada neuropati optik toksik dan nutrisional 2).
Gambaran Umum Epidemiologi
Section titled “Gambaran Umum Epidemiologi”Gambaran umum angka kejadian tahunan neuropati optik utama (per 100.000 dewasa). NAION adalah yang paling umum dengan 2,3–10,2 (AS)3). Neuritis optik idiopatik dilaporkan 1,6 (dewasa Jepang)13), LHON (Neuropati Optik Herediter Leber) memiliki sekitar 117 kasus baru per tahun di Jepang (survei 2014), termasuk penyakit langka14). Perkiraan angka kejadian tahunan AAION/GCA adalah 0,36 per 100.000 pada usia di atas 50 tahun, lebih sering pada orang Kaukasia Nordik (sekitar 30 per 100.000 di Norwegia). Komplikasi visual GCA terjadi pada 10–30% (hingga 70% pada beberapa laporan), dan AAION mencakup 60–90% di antaranya1). Angka kejadian tahunan MOGAD diperkirakan 1,6–4,8 per juta orang6).
Sistem Klasifikasi Neuropati Optik
Section titled “Sistem Klasifikasi Neuropati Optik”Neuropati optik diklasifikasikan dari beberapa sudut pandang. Berikut adalah klasifikasi yang paling berguna secara klinis.
Klasifikasi berdasarkan pola onset
- Akut (jam hingga hari): NAION, AAION, traumatik
- Subakut (hari hingga minggu): Neuritis optik idiopatik, LHON, kompresif (sebagian)
- Kronis (bulan hingga tahun): ADOA, kompresif kronis, radiasi (onset lambat)
Klasifikasi berdasarkan penyebab
- Iskemik: NAION, AAION, PION
- Inflamasi (neuritis optik): Idiopatik, terkait MS, terkait NMOSD, terkait MOGAD, infeksius
- Kompresif: Tumor, kista, aneurisma, oftalmopati tiroid
- Toksik: etambutol, amiodaron, alkohol, dll.
- Nutrisi: defisiensi vitamin B12/B1/folat/tembaga
- Genetik: LHON, ADOA, sindrom Wolfram
- Traumatik: fraktur kanalis optikus, cedera langsung
- Radiasi: degenerasi iskemik lambat
Klasifikasi berdasarkan lokasi
- Neuropati optik anterior (dengan perubahan papil): NAION, AAION, neuritis optik anterior
- Neuropati optik retrobulbar (papil normal): toksik, herediter, neuritis optik terkait MS (kebanyakan)
- Lesi kiasma optikum: adenoma hipofisis, kraniofaringioma (hemianopsia bitemporal)
Kerangka Diagnosis Neuropati Optik
Section titled “Kerangka Diagnosis Neuropati Optik”Diagnosis neuropati optik dilakukan dalam 5 langkah.
Langkah 1: Konfirmasi gangguan fungsi saraf optik Gunakan RAPD, ketajaman penglihatan, penglihatan warna, dan lapang pandang untuk mengonfirmasi gangguan fungsi saraf optik secara objektif.
Langkah 2: Lokalisasi lesi Apakah anterior (dengan perubahan papil) atau retrobulbar (papil normal), intraorbital, intrakranial, atau di dalam kanalis. Lokasi diperkirakan dari pola defek lapang pandang.
Langkah 3: Satu mata atau kedua mata? Akut atau kronis? Memungkinkan penyempitan diagnosis banding secara signifikan.
Langkah 4: Eksklusi tipe berbahaya Eksklusi prioritas untuk arteritis sel raksasa (LED, CRP), kompresi (MRI), dan infeksi (sifilis, jamur).
Langkah 5: Pemeriksaan spesifik Tambahkan tes anti-AQP4, anti-MOG, DNA mitokondria, dan tes nutrisi sesuai tipe.
2. Perbedaan dengan neuritis optik (klarifikasi konsep)
Section titled “2. Perbedaan dengan neuritis optik (klarifikasi konsep)”“Neuritis optik” dan “neuropati optik” sering tertukar dalam praktik klinis, tetapi keduanya memiliki hubungan konsep subordinat dan superordinat.
Mencampuradukkan neuropati optik non-inflamasi (iskemik, kompresif, toksik, genetik) dengan neuritis optik dapat menyebabkan pemberian steroid yang salah. Terutama pada aspergillosis infiltratif, steroid merupakan kontraindikasi 2), dan pada fase akut LHON, pemberian steroid tidak hanya tidak efektif tetapi juga menunda diagnosis definitif.
Karakteristik Klinis Utama Neuritis Optik
Section titled “Karakteristik Klinis Utama Neuritis Optik”Neuritis optik (inflamasi) memiliki karakteristik berikut yang membantu membedakannya dari non-inflamasi.
- Awitan akut: Berkembang dalam beberapa hari hingga 2 minggu, kemudian menunjukkan perbaikan dalam 5 minggu.
- Nyeri saat gerakan mata: Terjadi pada sekitar 50% kasus. Biasanya tidak ada pada kasus iskemik, kompresi, atau toksik.
- Usia tersering: 15–45 tahun (iskemik biasanya di atas 50 tahun).
- Temuan MRI: Peningkatan kontras (T1 dengan gadolinium) yang sesuai dengan saraf optik.
- Pemulihan spontan: Pada kasus idiopatik atau terkait MS, lebih dari 90% mencapai ketajaman visual 0,5 atau lebih setelah 1 tahun (studi ONTT)4).
- Risiko transisi ke MS: 15 tahun setelah serangan pertama, tanpa lesi MRI otak → 25%, dengan lesi → 78% berkembang menjadi MS4).
Situasi yang sulit dibedakan
Section titled “Situasi yang sulit dibedakan”Berikut ini, membedakan antara neuritis optik dan neuropati optik non-inflamasi menjadi sulit.
- Penurunan penglihatan akut unilateral pada wanita berusia di atas 50 tahun: NAION vs. Neuritis optik positif antibodi AQP4 (NMOSD)
- Penurunan ketajaman penglihatan bilateral akut pada dewasa muda: LHON vs. Neuritis optik onset bilateral simultan vs. Neuropati optik toksik
- Penurunan penglihatan unilateral dengan papiledema: NAION vs. neuritis optik anterior vs. papillitis vaskular
Neuritis optik AQP4 antibodi positif adalah penyakit refrakter resisten steroid yang mencakup sekitar 10% dari neuritis optik idiopatik, dengan usia onset lebih tua dibandingkan neuritis optik biasa dan lebih sering pada wanita (rasio jenis kelamin 1:9) 5). Antibodi AQP4 menargetkan saluran aquaporin 4 yang diekspresikan pada astrosit di dalam saraf optik, menyebabkan cedera sel yang bergantung pada komplemen 5). Karena strategi pengobatan berbeda secara fundamental antara kasus positif dan negatif antibodi AQP4, pemeriksaan antibodi harus dipesan sebelum pulsed steroid. Metode pengukuran menggunakan cell-based assay (CBA) memiliki sensitivitas dan spesifisitas yang lebih tinggi dibandingkan ELISA, dan CBA direkomendasikan 5).
Sebelum melakukan pulsed steroid pada neuritis optik, infeksi (hepatitis B, sifilis, HIV, jamur) harus disingkirkan 2). Pemberian steroid dosis besar pada pembawa virus hepatitis B dapat menyebabkan hepatitis fulminan. Pada neuritis optik sifilis, antibiotik diprioritaskan di atas steroid.
3. Subtipe dengan urgensi tinggi
Section titled “3. Subtipe dengan urgensi tinggi”Tabel di bawah menunjukkan subtipe neuropati optik yang memerlukan penanganan darurat khusus.
| Subtipe | Tingkat urgensi | Dampak jika terlewat |
|---|---|---|
| Neuropati optik iskemik anterior arteritik (AAION/GCA) | Sangat Darurat | Kebutaan pada mata lainnya (65% tanpa pengobatan mengalaminya dalam 10 hari) 1) |
| Neuropati optik kompresif akut (tumor, kista, hematoma) | Darurat | Atrofi saraf optik progresif dan gangguan penglihatan ireversibel |
| Neuropati optik nasal (Aspergillosis infiltratif) | Darurat | Angka kematian 94% dilaporkan 2) |
| Neuropati optik traumatik (fraktur kanalis optikus) | Darurat | Perawatan dini dapat mempertahankan fungsi visual |
| Neuropati optik iskemik posterior (PION) | Darurat | Terjadi setelah operasi atau kehilangan darah masif, sering ireversibel |
Alur tanggap darurat GCA
Section titled “Alur tanggap darurat GCA”Amaurosis fugax muncul sebagai gejala prodromal pada sekitar 30% kasus kehilangan penglihatan permanen, dan rata-rata terdeteksi 8,5 hari sebelumnya1). Pada titik ini, sangat penting untuk mencurigai GCA dan segera memulai steroid sebagai pencegahan sekunder.
4. Pintu Masuk Diagnosis Banding
Section titled “4. Pintu Masuk Diagnosis Banding”Diagnosis banding neuropati optik disusun secara sistematis melalui empat sumbu: “akut atau kronis”, “unilateral atau bilateral”, “ada nyeri atau tidak”, dan “temuan papil”.
Akut atau Kronis
Section titled “Akut atau Kronis”Akut (mencapai kerusakan maksimal dalam hitungan jam hingga hari)
- NAION: penurunan penglihatan mendadak yang disadari saat bangun tidur adalah tipikal
- AAION: penurunan penglihatan mendadak pada satu mata, berat (visus kurang dari 20/200 pada lebih dari 60%) 1)
- Traumatik: segera setelah trauma hingga beberapa jam
Subakut (hari hingga minggu)
- Neuritis optik idiopatik: berkembang selama 2 minggu, kemudian pemulihan dimulai
- LHON: penurunan ketajaman penglihatan subakut tanpa nyeri pada satu mata, kemudian menjadi bilateral dalam beberapa minggu hingga bulan
- Kompresif: dapat berkembang secara subakut dengan pertumbuhan tumor cepat atau perdarahan
Kronis (progresi lambat dalam hitungan bulan hingga tahun)
- ADOA (Atrofi Optik Dominan Autosomal): onset usia sekolah, progresi lambat bilateral
- Kompresif kronis: akibat adenoma hipofisis, tumor orbita, dll.
- Toksik dan nutrisional: paparan jangka panjang atau defisiensi nutrisi menyebabkan progresi subakut hingga kronis
Satu mata atau kedua mata
Section titled “Satu mata atau kedua mata”Penyakit yang cenderung unilateral
- NAION: pada prinsipnya unilateral (onset bilateral sangat jarang)
- AAION: dimulai unilateral, tanpa pengobatan 65% meluas ke mata kontralateral dalam 10 hari1)
- Neuritis optik idiopatik/terkait MS: biasanya unilateral
- Kompresif, traumatik, radiasi: sering unilateral
Penyakit yang cenderung bilateral
- LHON: awalnya unilateral, menjadi bilateral dalam beberapa minggu hingga bulan (akhirnya hampir 100% bilateral)
- ADOA: onset bilateral simetris
- Toksik/nutrisional: pada prinsipnya bilateral (jika satu mata normal sempurna, pertimbangkan untuk menyingkirkan toksik) 2)
- NMOSD/AQP4-IgG positif: berat, bilateral, rekuren. 60-69% mengalami gangguan permanen setidaknya pada satu mata dengan visus ≤20/200 5)
- MOGAD: onset bilateral sering terjadi (sangat jarang pada MS terkait atau idiopatik) 6)
Ada tidaknya nyeri
Section titled “Ada tidaknya nyeri”| Nyeri | Tidak nyeri (tanpa nyeri) |
|---|---|
| Neuritis optik idiopatik (nyeri gerakan bola mata sekitar 50%)13) | NAION (tanpa nyeri bola mata, sakit kepala dan klaudikasio rahang adalah gejala sistemik GCA) |
| Neuritis optik terkait MS | AAION (tanpa nyeri bola mata, terdapat klaudikasio rahang dan sakit kepala) |
| Terkait NMOSD (nyeri periorbital) | LHON dan ADOA (tanpa nyeri) 14) |
| MOGAD (sering disertai sakit kepala) 6) | Toksik/nutrisional (tanpa nyeri saat gerakan mata) |
| Traumatik (nyeri akibat cedera) | Kompresif (biasanya tanpa nyeri, namun dapat disertai nyeri orbita) |
Klasifikasi berdasarkan temuan papil
Section titled “Klasifikasi berdasarkan temuan papil”5. Pemeriksaan dan Tes
Section titled “5. Pemeriksaan dan Tes”Evaluasi Oftalmologi Wajib
Section titled “Evaluasi Oftalmologi Wajib”Jika dicurigai neuropati optik, lakukan evaluasi berikut secara sistematis.
Penglihatan dan Warna Ketajaman penglihatan terkoreksi adalah dasar untuk menilai tingkat keparahan dan perkembangan gangguan. Warna (Ishihara, Farnsworth-Munsell 100 hue) sering terganggu sejak awal pada neuropati optik, dan kelainan warna dapat mendahului penurunan ketajaman penglihatan. Pada neuropati optik toksik atau nutrisional, penurunan sensasi merah merupakan tanda awal 2). Pada ADOA (Atrofi Optik Dominan Autosomal), kelainan warna tersier didapat (kelainan biru-kuning) bersifat khas, dan menunjukkan sumbu kelainan warna tersier pada tes Farnsworth-Munsell 100 hue 2).
RAPD (Defek Pupil Aferen Relatif)
RAPD dinilai dengan tes cahaya bergoyang (swinging flashlight test) dan merupakan indikator objektif disfungsi saraf optik. Juga berguna untuk membedakan dari gangguan fungsional 2).
OCT (Optical Coherence Tomography)
Section titled “OCT (Optical Coherence Tomography)”OCT adalah pemeriksaan penting untuk penilaian stadium dan pemantauan neuropati optik.
| Indikator penilaian | Temuan fase akut | Temuan fase kronis |
|---|---|---|
| pRNFL (ketebalan RNFL peripapiler) | Menebal pada edema papil (waspada positif palsu) | Menipis pada atrofi saraf optik |
| GCL-IPL (lapisan sel ganglion + lapisan pleksiform dalam) | Perubahan minimal | Menipis mencerminkan kerusakan sel ganglion retina |
| Bentuk diskus optikus | Cekungan menghilang atau mengecil | Tetap setelah atrofi |
Pola penipisan pRNFL dan diferensiasi jenis penyakit
Pola penipisan pRNFL pada OCT berguna untuk diferensiasi jenis penyakit mulai beberapa minggu hingga beberapa bulan setelah onset.
- Penipisan sirkumferensial berat: NMOSD (tipe positif antibodi AQP4) adalah yang paling parah. Terjadi penipisan berat di seluruh sirkumferens.
- Penipisan dominan temporal (papillomacular bundle): Toksik, nutrisional, LHON, ADOA. Sesuai dengan skotoma sentral.
- Penipisan kipas superior atau inferior: NAION. Sesuai dengan defek berkas superior atau inferior.
- MOGAD vs. MS terkait: Penipisan pRNFL setelah MOG-ON lebih parah daripada MS6).
- Diferensiasi dari glaukoma: Pada glaukoma, perubahan bentuk diskus (pelebaran cekungan) terjadi lebih dulu, dan pola penipisan GCL berbeda.
Pemeriksaan Lapang Pandang (Humphrey Field Analyzer)
Section titled “Pemeriksaan Lapang Pandang (Humphrey Field Analyzer)”Pola defek lapang pandang berhubungan langsung dengan perkiraan anatomis lokasi lesi.
| Pola defek lapang pandang | Penyakit yang terutama dicurigai | Korespondensi anatomis |
|---|---|---|
| Skotoma sentral dan skotoma buta sentral | Toksik, nutrisional, LHON, ADOA, neuritis optik idiopatik2) | Kerusakan berkas papilomakular (PMB) |
| Defisit horizontal (inferotemporal ke inferior) | NAION (defisit berkas) 3) | Iskemia pada bagian atas atau bawah diskus optikus |
| Hemianopsia bitemporal | Kompresi kiasma optikum (adenoma hipofisis, kraniofaringioma) | Serat kiasma optikum yang menyilang di tengah |
| Hemianopia homonim (sisi yang sama) | Lesi pasca kiasma (traktus optikus, radiasi optikus, lobus oksipital) | Jalur penglihatan sentral |
| Skotoma junctional | Lesi ujung anterior kiasma, salah satu jenis neuropati optik nasal | Berkas papillomakular + temporal superior kontralateral |
| Penurunan sensitivitas umum | Terkait NMOSD / pasca neuritis optik berat 5) | Kerusakan serabut saraf optik yang luas |
| Pembesaran bintik buta Mariotte (penglihatan normal) | Drusen papil / papilitis vaskulitis / perineuritis optik | Hanya di sekitar papil |

Pemeriksaan Darah dan Cairan Serebrospinal
Section titled “Pemeriksaan Darah dan Cairan Serebrospinal”Menunjukkan pemeriksaan yang direkomendasikan sebagai evaluasi awal neuropati optik akut.
| Item Pemeriksaan | Tujuan | Signifikansi Klinis |
|---|---|---|
| ESR, CRP, trombosit | Eksklusi GCA (AAION) | Prioritas tertinggi. CRP memiliki spesifisitas lebih tinggi daripada ESR1) |
| Antibodi anti-AQP4 (cell-based assay) | Diagnosis NMOSD | Metode ELISA memiliki sensitivitas dan spesifisitas lebih rendah daripada metode CBA5) |
| Antibodi anti-MOG (cell-based assay) | Diagnosis MOGAD | CBA yang mengenali molekul MOG asli sangat penting 6) |
| Tes sifilis (TPHA dan RPR) dan HIV | Mengeksklusikan neuritis optik infeksius | Harus diperiksa sebelum pemberian steroid |
| Vitamin B12, B1, asam folat, tembaga | Evaluasi neuropati optik nutrisional | Sangat penting setelah operasi bariatrik atau diet vegan |
| Gen mitokondria (mt11778, mt14484, mt3460) | Diagnosis LHON | Tiga mutasi ini mencakup lebih dari 95% kasus14) |
| β-D-glukan dan kultur jamur | Curiga aspergillosis invasif | Cenderung meningkat pada tipe invasif2) |
| ACE, lisozim, CT toraks | Eksklusi sarkoidosis | — |
| ANA, dsDNA, ANCA | Terkait penyakit autoimun sistemik (SLE/vasculitis) | — |
Indikasi Pemeriksaan Cairan Serebrospinal Indikasi meliputi: dugaan meningitis/ensefalitis infeksius, bantuan diagnosis NMOSD/MOGAD (peningkatan sel CSF dan indeks IgG), bantuan diagnosis MS (pita oligoklonal CSF). Pada NMOSD, dapat terjadi peningkatan sel yang signifikan hingga ≥50 sel/μL6).
Pemeriksaan Pencitraan
Section titled “Pemeriksaan Pencitraan”| Pemeriksaan | Konten Evaluasi Utama | Catatan Khusus |
|---|---|---|
| MRI Orbita (T2 penekanan lemak / T1 dengan kontras) | Peradangan saraf optik, edema, massa, efek kontras | Pada neuritis optik terdapat efek kontras. Pada fase akut LHON tidak ada kontras 14) |
| MRI Kepala (FLAIR) | Lesi demielinasi (MS, NMOSD) dan lesi intrakranial | Digunakan dalam kriteria McDonald untuk diagnosis MS |
| CT (kondisi tulang) | Fraktur kanal optikus (trauma) - Patologi sinus paranasal - Kalsifikasi (drusen) | Wajib pada trauma dan penyakit hidung |
| Ultrasonografi kepala (Doppler warna) | Tanda halo untuk diagnosis GCA | Sensitivitas 68%, spesifisitas 91% (100% jika bilateral positif)1) |
| PET-CT (FDG) | Evaluasi lesi pembuluh darah besar pada GCA | Sensitivitas 92%, spesifisitas 85% (uji GAPS) 1) |
| Ultrasonografi orbita | Konfirmasi kalsifikasi drusen papil saraf optik | — |
Pada neuropati optik akut, MRI orbita pada prinsipnya diperlukan. Prioritas utama adalah menyingkirkan lesi kompresif, dan pendekatan pengobatan sangat berbeda tergantung pada apakah terdapat peningkatan kontras (inflamasi) yang sesuai dengan saraf optik atau kompresi/deformitas (kompresif) 2). Jika MRI kontras tidak menunjukkan temuan inflamasi saraf optik, pertimbangkan penyebab toksik, herediter, atau nutrisi. Pada fase akut LHON, tidak ada temuan inflamasi, dan tidak ada kebocoran fluorescein dari diskus optikus pada angiografi fluorescein fundus, yang merupakan poin diferensial penting dari neuritis optik inflamasi 14). Jika MRI kontraindikasi, lakukan CT untuk mengevaluasi sinus, orbita, dan kanalis optikus.
Pemanfaatan Potensial Bangkitan Visual (VEP)
Section titled “Pemanfaatan Potensial Bangkitan Visual (VEP)”Potensial bangkitan visual (VEP) berguna sebagai penanda neuritis optik demielinasi. Perpanjangan latensi P100 (normal dalam 130 ms) menunjukkan demielinasi, dan perpanjangan sering menetap setelah pemulihan pada neuritis optik terkait MS dan idiopatik 13). Penurunan amplitudo terlihat jelas pada kerusakan aksonal (toksik, iskemik). Pada neuropati optik toksik, tidak ada keterlambatan latensi P100, hanya penurunan amplitudo, yang membantu membedakannya dari demielinasi 13). Penurunan frekuensi flicker kritis (CFF) juga mencerminkan disfungsi neuropati optik, dan menunjukkan penurunan yang nyata pada neuritis optik terkait NMOSD 13).
6. Karakteristik berdasarkan penyebab
Section titled “6. Karakteristik berdasarkan penyebab”Neuropati optik utama diklasifikasikan berdasarkan penyebab, dan karakteristik setiap jenis dirangkum.
6-1. Neuropati Optik Iskemik
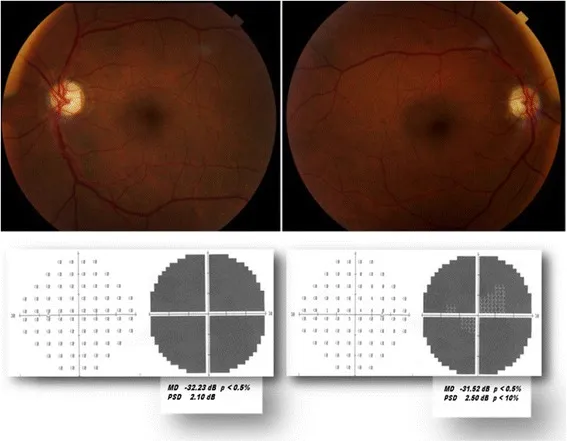
Section titled “6-1. Neuropati Optik Iskemik”Neuropati Optik Iskemik Anterior Non-Arteritik (NAION)
Section titled “Neuropati Optik Iskemik Anterior Non-Arteritik (NAION)”NAION adalah jenis neuropati optik akut yang paling umum pada orang dewasa, sering terjadi pada usia di atas 50 tahun3). Infark iskemik terjadi pada diskus optikus akibat kegagalan sirkulasi akut arteri siliaris posterior pendek.
- Epidemiologi: Insiden tahunan di AS adalah 2,3–10,2 per 100.000 orang3). Sebagian besar berusia di atas 50 tahun, namun insiden pada usia di bawah 50 tahun juga meningkat.
- Faktor risiko: Hipertensi, diabetes, hiperlipidemia, sleep apnea, disc at risk (rasio cup-to-disc <0,2). Disc at risk ditemukan pada sekitar 80% mata kontralateral3).
- Gejala: Penurunan penglihatan akut unilateral tanpa nyeri, sering terlihat saat bangun tidur. RAPD positif pada sisi yang terkena.
- Temuan papil: Kemerahan dan pembengkakan (berbentuk kipas dengan dominasi inferior). Kadang disertai perdarahan.
- Lapang pandang: Defek berkas serat horizontal (defek kuadran temporal inferior tipikal).
- Terapi: Belum ada terapi efektif yang terbukti pada fase akut. Manajemen faktor risiko vaskular dan pengobatan sleep apnea merupakan pilar pencegahan rekurensi.
- Perhatian terkini: Studi observasional tahun 2024 melaporkan peningkatan risiko NAION pada pengguna semaglutide (agonis reseptor GLP-1). Namun, hubungan kausal belum terbukti, dan keputusan peresepan harus mempertimbangkan manfaat terapi diabetes dan obesitas7).
Neuropati Optik Iskemik Anterior Arteritik (AAION/GCA)
Section titled “Neuropati Optik Iskemik Anterior Arteritik (AAION/GCA)”AAION mencakup 5-10% dari seluruh neuropati optik iskemik anterior, namun merupakan neuropati optik yang paling darurat 1). Penyebab dasarnya adalah vaskulitis pada arteri siliaris posterior pendek yang memberi nutrisi pada diskus optikus, dan lebih dari 90% kasus disebabkan oleh arteritis sel raksasa (GCA).
- Epidemiologi: Lebih sering terjadi pada wanita lanjut usia di atas 50 tahun (terutama di atas 75 tahun) dengan rasio pria:wanita 1:3 1). Angka kejadian di Jepang adalah 1,47 per 100.000 orang, jauh lebih rendah dibandingkan dengan Eropa dan Amerika.
- Gejala: Penurunan tajam penglihatan berat unilateral (kurang dari 20/200 pada lebih dari 60% kasus, dan tidak ada persepsi cahaya pada lebih dari 20%) 1). Sekitar 30% pasien mengalami amaurosis fugax sebelumnya.
- Gejala sistemik: Sakit kepala (65-90%), klaudikasio rahang (11-45%), nyeri tekan kulit kepala, demam, dan gejala mirip PMR.
- Temuan papil: Pembengkakan pucat seperti kapur (pallid swelling) merupakan ciri khas.
- Pemeriksaan: ESR dan CRP meningkat (meningkat pada >80% kasus)1). Biopsi arteri temporalis (sensitivitas dan spesifisitas >95%)1).
- Terapi: Steroid dosis tinggi (mPSL 500-1000 mg infus 3 hari → prednisolon oral diturunkan bertahap)1). Tocilizumab (antagonis reseptor IL-6) efektif mengurangi steroid (uji GiACTA, bukti RCT)1).
- Prognosis: Pemulihan penglihatan pada mata yang terkena hampir tidak diharapkan, tetapi terapi steroid efektif mencegah timbulnya pada mata kontralateral.
6-2. Neuritis optik inflamasi
Section titled “6-2. Neuritis optik inflamasi”Neuritis optik idiopatik
Section titled “Neuritis optik idiopatik”Penyakit radang saraf optik akibat mekanisme autoimun, yang merupakan sebagian besar kasus neuritis optik 13). Usia onset umum adalah 15–45 tahun, dengan wanita mencakup sekitar 70%, dan angka kejadian tahunan di Jepang adalah 1,6 per 100.000 orang dewasa 13).
- Gejala: Penurunan penglihatan akut unilateral dan nyeri saat pergerakan mata (sekitar 50%). Berkembang dalam beberapa hari hingga 2 minggu, dan menunjukkan kecenderungan pemulihan spontan dalam 5 minggu.
- Lapang pandang: Skotoma sentral dan skotoma sentral buta sering terjadi.
- MRI: Peningkatan kontras (gadolinium) yang sesuai dengan saraf optik.
- Prognosis: Lebih dari 90% pulih hingga ketajaman penglihatan 0,5 atau lebih baik setelah 1 tahun (studi ONTT) 4).
- Pengobatan: Terapi denyut steroid dengan mPSL 1000 mg/hari selama 3 hari mempercepat pemulihan. Terapi steroid oral saja tidak dilakukan karena meningkatkan angka kekambuhan (studi ONTT) 4).
- Risiko konversi MS: Tingkat kejadian kumulatif 50% dalam 15 tahun setelah serangan pertama. Tanpa lesi MRI otak → 25%, dengan lesi → 78%4).
Neuritis optik terkait MS
Section titled “Neuritis optik terkait MS”Muncul sebagai gejala awal MS pada sekitar 30% kasus, dan hingga 75% pasien MS mengalami setidaknya satu episode neuritis optik seumur hidup8). Biasanya unilateral, nyeri saat pergerakan mata, dan lesi retrobulbar (fundus normal 65%). Lesi demielinasi pada MRI otak (hiperintens T2/FLAIR) menjadi kunci diagnosis. Setelah diagnosis dipastikan berdasarkan kriteria McDonald (2017, revisi 2024), terapi modifikasi penyakit (DMT: interferon beta, natalizumab, fingolimod, anti-CD20, dll.) digunakan untuk mencegah kekambuhan.
Neuritis optik terkait NMOSD (Gangguan Spektrum Neuromielitis Optika)
Section titled “Neuritis optik terkait NMOSD (Gangguan Spektrum Neuromielitis Optika)”AQP4-IgG positif. Lebih sering pada wanita (rasio 1:9), usia paruh baya, dan keturunan Asia; lebih berat, bilateral, dan rekuren dibandingkan neuritis optik terkait MS5). Angka gangguan penglihatan permanen (setidaknya 20/200 pada satu mata) mencapai 60-69%5). MRI orbita menunjukkan lesi saraf optik panjang (sering melibatkan kiasma). Terapi: steroid dosis tinggi akut → plasmaferesis → imunoterapi pencegahan kekambuhan (ekulizumab, rituksimab, satralizumab)5).
Neuritis optik terkait MOGAD (Penyakit terkait antibodi MOG)
Section titled “Neuritis optik terkait MOGAD (Penyakit terkait antibodi MOG)”MOG-IgG positif. Angka kejadian tahunan adalah 1,6–4,8 per juta orang 6). Onset bilateral sering terjadi dengan pembengkakan papil yang berat, dan lesi anterior dominan. Pada MRI, karakteristiknya adalah pembengkakan papil, lesi saraf optik yang panjang, dan perineuritis optik 6). Perbandingan jenis kelamin pada MS-ON, AQP4-ON, dan MOG-ON berbeda: 3:1 / 7–9:1 / 1:1 6). Responsif terhadap steroid tetapi mudah kambuh jika dosis diturunkan terlalu dini, sehingga diperlukan penurunan dosis secara bertahap 6).
6-3. Neuropati optik kompresif
Section titled “6-3. Neuropati optik kompresif”Disebabkan oleh kompresi saraf optik oleh tumor, aneurisma, hematoma, abses, kista, atau otot ekstraokular yang membesar. Gejala dan pola defek lapang pandang sangat bervariasi tergantung lokasi kompresi.
- Apeks orbita: Oftalmopati tiroid (neuropati optik tiroid terjadi pada 3–8,6% kasus oftalmopati tiroid, 70% bilateral), tumor orbita (jinak: inflamasi orbita idiopatik 20%, adenoma pleomorfik 13%, hemangioma 13% paling sering. Ganas: limfoma maligna paling sering) 9).
- Kiasma optikum: Adenoma hipofisis (paling sering pada dewasa, hemianopsia bitemporal), kraniofaringioma (paling sering pada anak).
- Neuropati optik nasal (catatan khusus): Tipe infiltratif dari sinusitis jamur (Aspergillus, Mucor) memiliki angka kematian 94% menurut laporan 2). Karena steroid efektif sementara, sering salah didiagnosis sebagai neuritis optik retrobulbar, dan pemberian steroid tanpa sadar dapat berakibat fatal. Gambaran destruksi tulang pada CT/MRI adalah kunci diagnosis, dan diperlukan koordinasi darurat dengan THT.
Prinsip pengobatan adalah pengangkatan lesi penyebab secara bedah. Semakin cepat dekompresi dilakukan, semakin baik pemulihan fungsi penglihatan yang diharapkan, dan setelah atrofi saraf optik terbentuk, pemulihan menjadi terbatas.
6-4. Neuropati Optik Toksik
Section titled “6-4. Neuropati Optik Toksik”Sekelompok penyakit yang merusak jalur visual anterior akibat paparan bahan kimia2). Prinsipnya adalah bilateral dan tidak nyeri, dan jika satu mata benar-benar normal, neuropati optik toksik harus disingkirkan2).
- Zat penyebab: Tembakau, alkohol, thinner (obat: etambutol (paling terkenal), amiodaron, linezolid, cisplatin, imunosupresan, dll).
- Lapang pandang: Secara khas skotoma sentral atau skotoma sentral buta (gangguan dominan sel p)2).
- Penglihatan warna: Penurunan sensasi warna merah merupakan tanda awal.
- Fundus: Awalnya normal atau kemerahan ringan → pucat temporal diskus dan defek berkas serabut saraf makulopapiler pada fase kronis.
- RAPD: Negatif pada prinsipnya karena simetris bilateral.
- VEP: Penurunan amplitudo, tanpa keterlambatan latensi P100 (keterlambatan latensi adalah karakteristik neuritis optik demielinasi) 13).
- Etambutol: Tergantung dosis (risiko meningkat jika >15 mg/kg). Pemeriksaan fungsi penglihatan dasar sebelum pengobatan dan pemantauan rutin sangat penting.
- Terapi: Penghentian zat penyebab adalah dasar. Tidak ada obat spesifik.
6-5. Neuropati optik nutrisional
Section titled “6-5. Neuropati optik nutrisional”Neuropati optik bilateral simetris dan progresif akibat defisiensi vitamin B (B12, B1, B2, B9) dan tembaga. Berada dalam spektrum yang sama dengan neuropati optik toksik, tetapi dibedakan oleh penyebab defisiensi nutrisi. Risiko modern meliputi pasca operasi bariatrik (pemantauan seumur hidup wajib), diet vegan, dan alkoholisme. Gejala, lapang pandang, dan temuan fundus mirip dengan toksik (skotoma sentral, tidak nyeri, pucat temporal papil). Suplementasi nutrisi dini dapat memberikan harapan pemulihan, tetapi kasus kronis dapat meninggalkan kerusakan ireversibel.
6-6. Neuropati Optik Herediter
Section titled “6-6. Neuropati Optik Herediter”LHON (Neuropati Optik Herediter Leber)
Section titled “LHON (Neuropati Optik Herediter Leber)”Neuropati optik akut atau subakut yang disebabkan oleh mutasi titik pada DNA mitokondria (mtDNA) dengan pewarisan maternal 14). Tiga mutasi utama (mt3460, mt11778, mt14484) mencakup lebih dari 95% dari semua kasus, dan mt11778 mencakup sekitar 90% kasus di Asia 14).
- Epidemiologi: Prevalensi 1/31.000 hingga 1/68.000. Penetrasi 2,5-17,5%, sebagian besar pembawa tidak mengalami onset 14). Di Jepang, sekitar 117 kasus baru per tahun (survei 2014). Penyakit langka yang ditetapkan.
- Gejala: Sering terjadi pada pria muda (rasio jenis kelamin sekitar 93:7). Skotoma sentral bilateral subakut dan tidak nyeri (satu mata mendahului, kemudian menjadi bilateral dalam beberapa minggu hingga bulan).
- Fundus akut: Kemerahan dan pembengkakan diskus optikus, serta dilatasi dan tortuositas kapiler peripapiler. Tidak ditemukan kebocoran fluorescein dari diskus pada angiografi fluorescein (diferensiasi penting dari neuritis optik inflamasi) 14).
- Refleks pupil: Relatif lebih terpelihara dibandingkan penyakit saraf optik lainnya, atau hanya terganggu ringan 14).
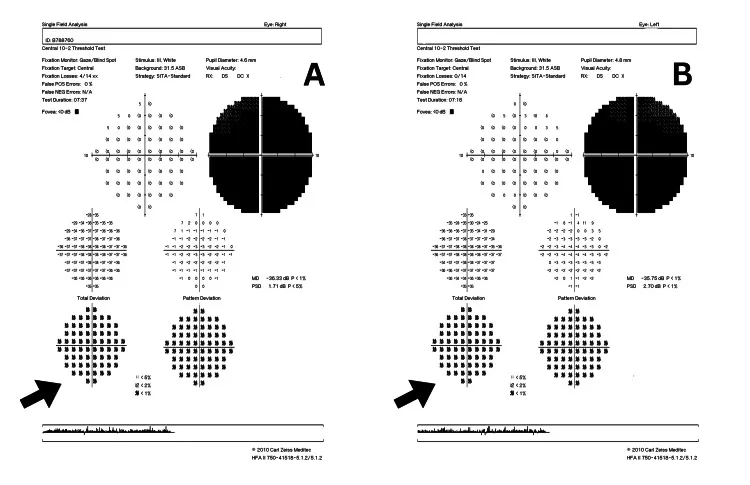
- Visus akhir: Pada mt11778, sering sekitar 0,01. mt14484 memiliki tingkat pemulihan spontan tertinggi 14).
- Terapi: Idebenone 900 mg/hari (disetujui EMA Eropa). Dalam uji LEROS, CRR (pemulihan penglihatan bermakna) mencapai 46,0% (vs plasebo) 10). Dalam studi kohort Wales, CRR 86% tercapai pada 27 bulan 10). Terapi gen juga menunjukkan efektivitas dalam uji fase III 11). Edukasi berhenti merokok penting untuk mencegah onset dan perburukan.
ADOA (Atrofi Optik Dominan Autosomal)
Section titled “ADOA (Atrofi Optik Dominan Autosomal)”Neuropati optik herediter paling sering, terutama disebabkan oleh mutasi gen OPA1. Ditemukan pada usia sekolah sebagai gangguan perkembangan penglihatan bilateral yang tidak diketahui penyebabnya. Ditandai dengan defek penglihatan warna tersier didapat (defek biru-kuning). OCT menunjukkan penipisan RNFL dominan di kuadran temporal-inferior 2). Saat ini tidak ada pengobatan yang efektif, perawatan utama adalah low vision dan konseling genetik.
6-7. Neuropati Optik Traumatik
Section titled “6-7. Neuropati Optik Traumatik”Kerusakan saraf optik akibat trauma tumpul pada kepala atau orbita, sering disebabkan oleh gaya tidak langsung di dalam kanalis optikus. Terjadi penurunan penglihatan akut segera setelah cedera. Fraktur kanalis optikus dikonfirmasi dengan CT jendela tulang. Pertimbangkan pemberian steroid dosis tinggi atau dekompresi kanalis optikus, namun bukti untuk keduanya terbatas.
6-8. Neuropati Optik Radiasi
Section titled “6-8. Neuropati Optik Radiasi”Gangguan iskemik lambat setelah radioterapi untuk tumor kepala-leher atau orbita. Fungsi penglihatan hilang melalui mekanisme yang terutama melibatkan kerusakan endotel vaskular. Onset terjadi 3 bulan hingga 9 tahun setelah iradiasi, paling sering antara 10-20 bulan dengan rata-rata sekitar 18 bulan 12). Risiko meningkat dengan dosis total >50 Gy atau dosis fraksi >10 Gy. Biasanya tidak nyeri dan prognosis buruk. Tidak ada pengobatan yang mapan, efek steroid sistemik, antikoagulan, dan terapi oksigen hiperbarik terbatas 12). MRI menunjukkan peningkatan kontras yang sesuai dengan saraf optik.
6-9. Neuropati optik khusus lainnya
Section titled “6-9. Neuropati optik khusus lainnya”Neuropati optik iskemik posterior (PION) Iskemia saraf optik di bagian posterior orbita atau di dalam kanalis. Contoh tipikal adalah PION pasca operasi yang terjadi setelah perdarahan masif, hipotensi, operasi tulang belakang, atau operasi jantung. Temuan fundus normal (tanpa perubahan papil) dengan penurunan tajam ketajaman penglihatan. Refleks pupil terhadap cahaya positif untuk RAPD. Belum ada terapi efektif yang mapan.
Neuroretinitis Sindrom yang ditandai dengan edema papil saraf optik dan bintang putih (star figure) di retina. Penyebabnya termasuk Bartonella henselae (penyakit cakaran kucing), sifilis, dan neuroretinitis bintang idiopatik Leber. Bintang putih terjadi akibat penumpukan cairan edema di lapisan serat Henle di makula, muncul beberapa minggu setelah edema papil mereda. Cenderung sembuh spontan, tetapi infeksi memerlukan pengobatan spesifik terhadap penyebabnya.
Papillophlebitis Sindrom yang terjadi pada dewasa muda hingga setengah baya, ditandai dengan edema papil unilateral tanpa gangguan fungsi penglihatan dan dilatasi serta tortuositas vena retina. Terdapat pembesaran bintik buta Mariotte, namun visus terkoreksi normal. MRI orbita normal. Prognosis baik dan tidak memerlukan pengobatan, namun penting untuk membedakannya dari papiledema, neuritis optik, dan neuropati optik iskemik2).
Neuropati optik terkait inhibitor checkpoint imun Neuropati optik jarang terjadi sebagai efek samping terkait imun (irAE) dari imunoterapi kanker (seperti nivolumab, pembrolizumab). Diobati dengan terapi steroid pulsa, dan kelanjutan pengobatan kanker didiskusikan dengan onkologis.
Tabel ringkasan satu baris neuropati optik
Section titled “Tabel ringkasan satu baris neuropati optik”| Penyakit | Lateralitas | Nyeri | Temuan papil | Lapang pandang | Poin kunci |
|---|---|---|---|---|---|
| NAION | satu mata | tidak ada | kemerahan dan bengkak (bawah) | defek fasikular horizontal | onset saat bangun tidur, disc at risk3) |
| AAION/GCA | satu mata → kedua mata | tidak ada (sakit kepala/klaudikasio rahang) | pucat bengkak | bervariasi (berat) | sangat darurat, ESR/CRP meningkat1) |
| Neuritis optik idiopatik | Satu mata | Ada (50%) | Bengkak atau normal | Skotoma sentral | Wanita muda, risiko transisi MS 13) |
| Terkait NMOSD | Cenderung bilateral | Ya | Bengkak atau normal | Bervariasi (berat) | Antibodi AQP4 positif, refrakter5) |
| Terkait MOGAD | Sering bilateral | Ada (sakit kepala) | Pembengkakan berat | Beragam | Antibodi MOG, perineuritis6) |
| Kompresif | Satu/dua mata | Tidak ada | Normal atau atrofi | Beragam | MRI wajib9) |
| Toksik | Kedua mata | Tidak ada | Normal → pucat temporal | Skotoma sentral buta | Anamnesis zat penyebab2) |
| Nutrisi | Kedua mata | Tidak ada | Normal → pucat temporal | Skotoma sentral | Defisiensi B12/tembaga |
| LHON | Kedua mata (satu mata lebih dulu) | Tidak ada | Kemerahan/ektasis kapiler | Skotoma sentral | Pria muda, tidak ada kebocoran fluorescein14) |
| ADOA | kedua mata | tidak ada | pucat | skotoma sentral | usia sekolah, kelainan penglihatan warna biru-kuning2) |
| Traumatik | Satu mata | Ya (trauma) | Normal | Beragam | Konfirmasi fraktur kanalis optikus dengan CT |
| Radiasi | Satu/kedua mata | Tidak ada | Normal → atrofi | Beragam | Rata-rata 18 bulan12) |
7. Prinsip Pengobatan
Section titled “7. Prinsip Pengobatan”Pengobatan neuropati optik tergantung pada penyebabnya, dan berbeda secara fundamental untuk setiap jenis penyakit. Prinsip umum ditunjukkan di bawah ini.
Situasi yang Memerlukan Tindakan Darurat
Section titled “Situasi yang Memerlukan Tindakan Darurat”- GCA/AAION: Steroid dosis tinggi sistemik (dimulai pada hari yang sama). Jangan menunggu hasil pemeriksaan 1).
- Kompresi akut: Dekompresi bedah (koordinasi darurat dengan THT dan bedah saraf). Pada aspergillosis infiltratif, hentikan steroid dan beralih ke antijamur 2).
- Traumatik: Evaluasi indikasi dekompresi kanalis optikus.
Pengobatan inflamasi (neuritis optik)
Section titled “Pengobatan inflamasi (neuritis optik)”Terapi steroid pulsa (mPSL 1.000 mg/hari × 3 hari) mempercepat kecepatan pemulihan fase akut 4). Steroid oral saja tidak dilakukan pada neuritis optik idiopatik karena meningkatkan risiko kekambuhan (studi ONTT) 4). Pada fase akut NMOSD, dilakukan terapi bertahap: steroid pulsa → plasmaferesis jika respons tidak cukup → terapi imunosupresif pencegahan kekambuhan 5). Neuritis optik MOGAD responsif terhadap steroid, tetapi pengurangan dini menyebabkan kekambuhan, sehingga diperlukan penurunan bertahap yang hati-hati 6).
Pengobatan iskemik (NAION)
Section titled “Pengobatan iskemik (NAION)”Belum ada terapi efektif yang terbukti untuk fase akut. Manajemen faktor risiko vaskular (hipertensi, diabetes, hiperlipidemia, sleep apnea) menjadi utama, dan tujuan terapi adalah pencegahan onset pada mata kontralateral. Mengenai semaglutide (agonis reseptor GLP-1), terdapat studi observasional yang menunjukkan hubungan dengan NAION, sehingga pada pasien dengan riwayat atau risiko, diperlukan penjelasan yang cermat dan observasi lanjutan 7).
Pengobatan herediter (LHON)
Section titled “Pengobatan herediter (LHON)”Idebenone 900 mg/hari telah disetujui oleh EMA Eropa, dan mencapai CRR 46% dalam uji LEROS (dibandingkan dengan plasebo) 10). Kohort Wales melaporkan CRR 86% pada 27 bulan, menunjukkan hasil klinis yang baik 10). Terapi gen (lenadogene nolparvovec) menunjukkan efektivitas dalam uji fase III, dan diharapkan perluasan indikasi di masa depan 11). Konseling berhenti merokok (merokok adalah faktor risiko) dan perawatan low vision yang tepat sangat penting 14).
Pengobatan toksik dan nutrisi
Section titled “Pengobatan toksik dan nutrisi”Dasar pengobatan adalah menghentikan zat penyebab atau mengganti kekurangan nutrisi. Intervensi dini dapat memulihkan fungsi penglihatan, tetapi kasus kronis dapat meninggalkan kerusakan ireversibel. Neuropati optik etambutol tergantung dosis, sehingga pemeriksaan fungsi penglihatan dasar sebelum pemberian dan pemantauan berkala (ketajaman penglihatan, penglihatan warna, lapang pandang) sangat penting.
Pengobatan kompresi
Section titled “Pengobatan kompresi”Prinsipnya adalah pengangkatan lesi penyebab secara bedah. Pada neuropati optik tiroid, dilakukan dekompresi orbita darurat atau elektif. Setelah atrofi saraf optik lanjut, pemulihan penglihatan setelah pengangkatan bedah terbatas, sehingga diagnosis dan pengobatan dini penting.
Ringkasan prognosis
Section titled “Ringkasan prognosis”| Jenis penyakit | Prognosis penglihatan | Kemungkinan pemulihan |
|---|---|---|
| Neuritis optik idiopatik | Lebih dari 90% mencapai ketajaman visual 0,5 atau lebih setelah 1 tahun4) | Pemulihan baik |
| NAION | 1/3 membaik, 1/3 tetap, 1/3 memburuk | Pemulihan sebagian |
| AAION/GCA | Pemulihan mata yang terkenal hampir tidak diharapkan | Pencegahan pada mata lainnya adalah tujuan1) |
| Terkait NMOSD | Berat. Setidaknya satu mata 20/200 atau lebih buruk 60-69%5) | Pencegahan kekambuhan penting |
| LHON (mt11778) | Ketajaman akhir sering sekitar 0.01 | Pemulihan spontan hanya sebagian14) |
| LHON (mt14484) | Varian dengan tingkat pemulihan spontan tertinggi | Ada kasus pemulihan14) |
| ADOA | Progresif lambat, sering tidak menyebabkan kebutaan berat | Tidak ada penghambatan progresi |
| Kompresif | Dapat pulih dengan pengangkatan dini | Sebelum atrofi berlanjut adalah kuncinya |
| Toksik atau nutrisional | Dapat pulih dengan penghentian dini atau suplementasi | Irreversibel pada kasus kronis |
| Radiasi | Akut, berat, dan seringkali ireversibel 12) | Belum ada terapi yang mapan |
Identifikasi cepat penyakit penyebab. Jika dicurigai GCA, segera mulai steroid pada hari yang sama tanpa menunggu hasil tes untuk mencegah kebutaan pada mata lainnya 1). Pada kasus kompresi, pengangkatan lesi penyebab secara bedah adalah satu-satunya cara untuk mempertahankan fungsi penglihatan, dan keterlambatan diagnosis menyebabkan atrofi saraf optik ireversibel. Pada kasus inflamasi (neuritis optik), steroid puls mempercepat pemulihan, tetapi strategi terapi tambahan sangat bervariasi tergantung subtipe. Terutama pada kasus anti-AQP4 positif, steroid saja menyebabkan kekambuhan berulang, sehingga pengenalan awal terapi imunosupresif pencegahan kekambuhan adalah kunci untuk mempertahankan fungsi penglihatan 5).
Keduanya memiliki gejala awal yang serupa yaitu “penurunan penglihatan tanpa nyeri akut hingga subakut”, dan terutama pada fase akut LHON disertai pembengkakan papil sehingga mudah tertukar. Poin diferensiasi terpenting adalah ada tidaknya kebocoran fluorescein dari papil pada angiografi fluorescein fundus. Pada neuritis optik inflamasi, terdapat efek kontras dan kebocoran fluorescein, tetapi pada fase akut LHON tidak ada kebocoran fluorescein14). Selain itu, pada neuritis optik, nyeri saat pergerakan bola mata ditemukan pada sekitar 50% kasus, sedangkan LHON tidak nyeri. Diagnosis pasti dapat dilakukan dengan tes gen mitokondria (mt11778, mt14484, mt3460), dan dapat dilakukan sebagai tes rujukan14). Pemberian steroid pada pasien LHON tidak hanya tidak efektif, tetapi juga menyebabkan keterlambatan diagnosis pasti, sehingga pada pria muda dengan penurunan penglihatan bilateral akut, LHON harus dimasukkan dalam diagnosis banding.
8. Artikel Terkait (Neuropati Optik)
Section titled “8. Artikel Terkait (Neuropati Optik)”Neuropati Optik Iskemik Anterior Arteritik (AAION)
Neuropati Optik Kompresif
Neuropati Optik Toksik
Neuropati Optik Defisiensi Nutrisi
Neuropati Optik Herediter Leber (LHON)
Atrofi Optik Dominan Autosomal (ADOA)
Neuropati Optik Radiasi
Penyakit dan tumor saraf optik yang perlu dibedakan
Section titled “Penyakit dan tumor saraf optik yang perlu dibedakan”Neuritis optik idiopatik
Neuritis optik terkait MS
Neuromielitis Optika (NMOSD)
Penyakit terkait antibodi MOG (MOGAD)
Referensi
Section titled “Referensi”- Piccus R, Hansen MS, Hamann S, et al. An update on the clinical approach to giant cell arteritis. Eye 2023.
- Biousse V, Newman NJ. Diagnosis and clinical features of common optic neuropathies. Lancet Neurol 2016;15:1355–67.
- Salvetat ML, Pellegrini F, Spadea L, et al. Non-Arteritic Anterior Ischemic Optic Neuropathy (NA-AION): A Comprehensive Overview. Vision 2023;7:72.
- Beck RW, Gal RL. The Optic Neuritis Treatment Trial: a report on the visual function at 15 years. Ophthalmology 2008;115:1079–82.
- Wingerchuk DM, Banwell B, Bennett JL, et al. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders. Neurology 2015;85:177–89.
- Jeyakumar N, Lerch M, Dale RC, Ramanathan S. MOG antibody-associated optic neuritis. Eye 2024.
- Hathaway JT, Shah MP, Hathaway DB, et al. Risk of nonarteritic anterior ischemic optic neuropathy in patients prescribed semaglutide. JAMA Ophthalmol. 2024;142:740-741. PMID: 38958939. doi:10.1001/jamaophthalmol.2024.2514.
- Thompson AJ, Banwell BL, Barkhof F, et al. Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria. Lancet Neurol 2018;17:162–73.
- Biousse V, Newman NJ. Compressive Optic Neuropathies. J Neuroophthalmol 2015;35 Suppl 1:S67–S74.
- Sanders FWB, Votruba M. Outcomes of idebenone therapy for Leber hereditary optic neuropathy in a cohort of patients from Wales. Eye 2025.
- Newman NJ, et al. Hereditary optic neuropathy: advances in treatment. Eye 2024.
- Danesh-Meyer HV. Radiation-induced optic neuropathy. J Clin Neurosci 2008;15:95–100.
- Toosy AT, Mason DF, Miller DH. Optic neuritis. Lancet Neurol 2014;13:83–99.
- Carelli V, Ross-Cisneros FN, Sadun AA. Mitochondrial dysfunction as a cause of optic neuropathies. Prog Retin Eye Res 2004;23:53–89.
