โรคแมวข่วนเกิดจากการติดเชื้อ Bartonella henselae (บาร์โตเนลลา เฮนเซเล) ซึ่งเป็นโรคติดต่อจากสัตว์สู่คนโดยมีหมัดแมวเป็นพาหะ
ภาวะแทรกซ้อนทางตาเกิดขึ้นใน 5–15% ของผู้ป่วยทั้งหมด4) ภาวะแทรกซ้อนทางตาที่พบบ่อย ได้แก่ จอประสาทตา อักเสบร่วมกับเส้นประสาทตา (จอประสาทตา ลายดาว + จานประสาทตา บวม) และกลุ่มอาการพาริโนด์ ทางตา
จอประสาทตา ลายดาวเป็นอาการที่เกิดขึ้นช้า โดยจะก่อตัวขึ้นหลังจากเริ่มป่วย 10–14 วันการตรวจฟลูออเรสซีน แองจิโอกราฟีของจอประสาทตา จะพบการรั่วซึมจากจานประสาทตา เป็นลักษณะเด่น
การรักษาเบื้องต้นสำหรับกรณีไม่รุนแรงถึงปานกลาง: อะซิโทรมัยซิน (500 มก. ในวันแรก ตามด้วย 250 มก. ในวันที่ 2–5)
สำหรับผู้ใหญ่ที่เป็นโรคจอประสาทตา อักเสบจากเชื้อแมว มาตรฐานการรักษาคือ doxycycline 100 มก. วันละสองครั้ง ร่วมกับ rifampicin 300 มก. วันละสองครั้ง เป็นเวลา 4-6 สัปดาห์1)
การวินิจฉัย: อาศัยการตรวจทางซีรั่มวิทยา (ระดับ IgG antibody ≥1:64) ร่วมกับประวัติการสัมผัสแมว
โดยทั่วไปพยากรณ์โรคดี มักหายได้เองภายใน 1-2 เดือนทั้งอาการทางระบบและทางตา
โรคแมวข่วน (Cat Scratch Disease; CSD) เป็นโรคติดต่อจากสัตว์สู่คนที่เกิดจากการติดเชื้อแบคทีเรียแกรมลบ Bartonella henselae (B. henselae) ถูกบันทึกครั้งแรกโดย Debré ในปี 1950 3) และเป็นสาเหตุที่พบบ่อยที่สุดของ Parinaud oculoglandular syndrome
เส้นทางการติดเชื้อหลักคือการถูกแมวที่ติดเชื้อข่วนหรือกัด หมัดแมว (Ctenocephalides felis) เป็นพาหะนำ B. henselae ระหว่างแมว และอุจจาระของหมัดที่ติดอยู่บนเล็บแมวจะทำให้เกิดการติดเชื้อเมื่อแมวข่วนคน 2) หลังจากถูกแมวข่วนหรือกัด 1-2 สัปดาห์ จะเกิดรอยโรคที่ผิวหนัง (ตุ่มแดง) บริเวณที่ติดเชื้อ และหลังจากนั้นอีก 1-2 สัปดาห์ จะมีต่อมน้ำเหลืองโตและกดเจ็บ
ในสหรัฐอเมริกา อุบัติการณ์ในเด็กอายุต่ำกว่า 15 ปีอยู่ที่ประมาณ 4.7 รายต่อประชากร 100,000 คนต่อปี1) พบมากในเด็กและผู้ใหญ่ตอนต้น และพบมากในช่วงฤดูใบไม้ร่วงถึงฤดูหนาว3) ผู้ป่วยมากกว่า 90% หายได้เอง แต่ 5–15% มีภาวะแทรกซ้อนทางตา4)
ภาวะแทรกซ้อนทางตาหลักของโรคแมวข่วน
จอประสาทตา อักเสบร่วมกับเส้นประสาทตา
Parinaud oculoglandular syndrome เยื่อบุตาอักเสบ แบบ follicular เฉียบพลัน ร่วมกับต่อมน้ำเหลืองที่หูและใต้ขากรรไกรโตข้างเดียวกัน
เยื่อหุ้มหลอดเลือดดำจอประสาทตา อักเสบ : การเกิดปลอกหุ้มหลอดเลือดดำแบบเป็นปล้องและการอุดตันของหลอดเลือดดำจอประสาทตา สาขา
จอประสาทตา และคอรอยด์ อักเสบหลายจุดม่านตาอักเสบ ส่วนหลัง
ม่านตา และเลนส์ปรับเลนส์อักเสบ
ลักษณะของการติดเชื้อ
เชื้อก่อโรค : Bartonella henselae (แบคทีเรียแกรมลบที่อาศัยภายในเซลล์)
พาหะ : หมัดแมว (Ctenocephalides felis)
แหล่งติดเชื้อ : การข่วนหรือกัดจากแมวที่ติดเชื้อ ลูกแมวอายุต่ำกว่า 1 ปีมีความเสี่ยงสูงต่อการมีแบคทีเรียในกระแสเลือด2)
อายุที่พบบ่อย : เด็กถึงผู้ใหญ่ตอนต้น
ฤดูกาล : พบมากในช่วงฤดูใบไม้ร่วงถึงฤดูหนาว3)
Q
แค่เลี้ยงแมวก็ติดเชื้อได้หรือไม่?
A
โดยปกติต้องมีการสัมผัสโดยตรง เช่น ถูกแมวข่วนหรือกัด อย่างไรก็ตาม การศึกษาเมื่อเร็วๆ นี้รายงานว่า B. henselae สามารถคงตัวในของเหลวทางชีวภาพและไม่ใช่ชีวภาพต่างๆ ได้ ซึ่งบ่งชี้ถึงความเป็นไปได้ของการติดเชื้อผ่านการสัมผัสทางอ้อม3) แมวที่ติดเชื้อมักไม่มีอาการ ดังนั้นการซักประวัติการสัมผัสกับลูกแมวจึงเป็นสิ่งสำคัญ
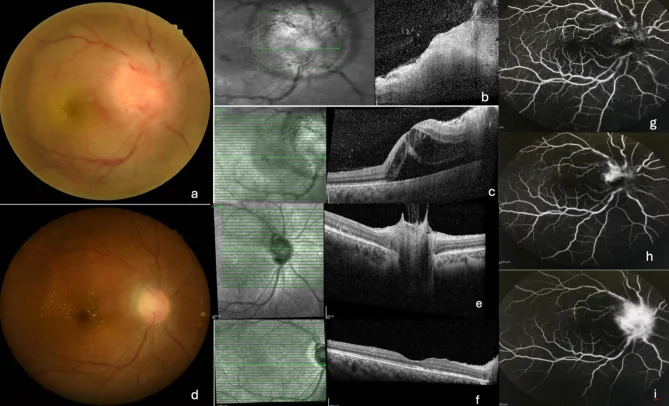
ภาพถ่ายจอประสาทตาและ OCT/ฟลูออเรสซีนแองจิโอกราฟีของโรคประสาทจอประสาทตาอักเสบจากโรคข่วนแมว แสดงอาการบวมของหัวประสาทตาและจุดรูปดาวที่จุดรับภาพ Rajan RS, et al. Clinical and imaging characteristics of neuroretinitis secondary to cat scratch disease from tertiary centers in Malaysia: a retrospective study. J Ophthalmic Inflamm Infect. 2025. Figure 1. PM
CI D: PMC12748332. License: CC BY.
ภาพถ่ายจอประสาทตา แสดงอาการบวมอย่างรุนแรงของหัวประสาทตาและจุดขาวแข็งแบบรัศมีที่จุดรับภาพ ซึ่งบ่งชี้ถึงโรคประสาทจอประสาทตา อักเสบที่เกี่ยวข้องกับโรคข่วนแมว OCT แสดงการสะสมของของเหลวจากรอบหัวประสาทตาถึงจุดรับภาพ ส่วนฟลูออเรสซีน แองจิโอกราฟีแสดงการรั่วซึมจากรอยโรคที่หัวประสาทตา
หลังจากถูกแมวข่วน 1-2 สัปดาห์ จะเกิดรอยโรคที่ผิวหนัง (ตุ่มแดง) บริเวณที่ติดเชื้อ หลังจากนั้นอีก 1-2 สัปดาห์ จะมีต่อมน้ำเหลืองโตและกดเจ็บ อาจมีไข้และอ่อนเพลียร่วมด้วย
อาการที่ผู้ป่วยรับรู้จากภาวะแทรกซ้อนทางตาขึ้นอยู่กับตำแหน่งที่เกี่ยวข้อง
ในกรณีจอประสาทตา อักเสบร่วมกับเส้นประสาทตา (neuroretinitis):
การมองเห็น ลดลงหรือภาพพร่ามัวข้างเดียว (ความบกพร่องของลานสายตา ส่วนกลาง)ปวดศีรษะ มีไข้ (อาจปรากฏเป็นอาการนำ 1) )
มักไม่มีอาการปวดตา (สูญเสียการมองเห็น แบบไม่เจ็บปวด) 1)
ในกรณีผู้ป่วยหญิงอายุ 21 ปี อาการหลักคือตามัวซ้ายแบบไม่เจ็บปวด และตรวจพบความผิดปกติของลานสายตาส่วนกลางด้วย Amsler grid 1)
ในกลุ่มอาการ Parinaud oculoglandular syndrome :
รอยโรค granulomatous ที่หนังตา
การอักเสบแบบ follicular เฉียบพลันของเยื่อบุตา (อาจมีฝีหรือแผลร่วมด้วย)
ต่อมน้ำเหลืองบริเวณหน้าใบหู ใต้หู คอ และใต้ขากรรไกรข้างเดียวกันโตและเจ็บ
ไข้และอ่อนเพลียทั่วร่างกาย
สามอาการคลาสสิกของจอประสาทตา อักเสบ1) :
การมองเห็น ลดลงข้างเดียวจานประสาทตา บวม (focal optic disc inflammation)จุดรูปดาวที่จอตา (macular star) — เกิดขึ้น 10–14 วันหลังเริ่มมีอาการ
ลักษณะของจุดรูปดาวที่จอตา (macular star):
โรคประสาทตาอักเสบ (papillitis) → การแพร่กระจายของของเหลวไปยังจอตารอบหัวประสาทตา → การสะสมของไขมันและไฟบรินในจอตาส่วนกลางเป็นแนวรัศมี ทำให้เกิดลวดลายรูปดาว การสะสมตามแนวเส้นใยเฮนเล (Henle fiber) ทำให้ตรวจพบลักษณะรูปดาวที่เด่นชัดในการตรวจอวัยวะภายในตา โดยจะตรวจพบได้ 10–14 วันหลังเกิดโรค
มักไม่เห็น macular star (stellate exudate pattern) ในการตรวจครั้งแรก มักตรวจพบได้จากการตรวจอวัยวะภายใน 1-2 สัปดาห์หลังเริ่มมีอาการ 1) ดังนั้นการสงสัย neuroretinitis ตั้งแต่แรกพบและการตรวจทางเซรุ่มวิทยาตั้งแต่เนิ่นๆ จึงมีความสำคัญ OCT สามารถตรวจพบ macular edema และ subretinal fluid ก่อนที่ macular star จะปรากฏ 1) การฟื้นตัวของการมองเห็น มักดี และ hard exudate มักหายไปภายในไม่กี่เดือน
ผลการตรวจ fluorescein angiography (FA ):
ในการตรวจ fluorescein angiography จะพบการรั่วของ fluorescein จาก optic disc ซึ่งเป็นลักษณะเฉพาะของ neuroretinitis การแพร่กระจายของของเหลวไปยังจอประสาทตา ส่วน peripapillary และการสะสมของสารคัดหลั่งใน macular เกิดจากการรั่วนี้ ในกรณีที่มี periphlebitis จะพบการรั่วของ fluorescein จากผนังหลอดเลือดดำ 4)
ผลการตรวจ periphlebitis:
การเกิดปลอกหุ้มหลอดเลือดดำจอประสาทตา แบบเป็นปล้อง (segmental sheathing)
เยื่อหุ้มหลอดเลือดดำอักเสบข้างเคียง
การรั่วของสารเรืองแสงจากผนังหลอดเลือดดำในการตรวจฟลูออเรสซีน แองจิโอกราฟี4)
ในกรณีที่มีการกลับเป็นซ้ำ อาจเหลือรอยฝ่อของจอประสาทตา และคอรอยด์ ข้างหลอดเลือดดำในที่สุด4)
สมองอักเสบ (ภาวะแทรกซ้อนทางระบบประสาทส่วนกลาง) :
ประมาณ 2% ของผู้ป่วยโรคแมวข่วนทั้งหมดมีอาการทางระบบประสาท5)
อาการหลัก ได้แก่ ชัก หมดสติ และปวดศีรษะ
การวินิจฉัย: ระดับแอนติบอดี IgG ≥1:64 และมีการเปลี่ยนแปลงมากกว่า 4 เท่า5)
บางรายอาจมีภาวะแทรกซ้อนที่หลงเหลืออยู่ (ความบกพร่องทางการรู้คิด อัมพาตขาเกร็ง) 5)
ภาวะแทรกซ้อนทางตาจากโรคแมวข่วนเกี่ยวข้องกับปัจจัยต่อไปนี้
ปัจจัยเสี่ยง รายละเอียด ประวัติการสัมผัสกับแมว ลูกแมวอายุน้อยกว่า 1 ปีมีความเสี่ยงสูงต่อการเกิดแบคทีเรียในกระแสเลือด2) การระบาดของหมัด การระบาดของหมัดในแมวเป็นปัจจัยเสี่ยงอิสระต่อการเกิดโรคแมวข่วน2) สถานะภูมิคุ้มกัน ในผู้ที่มีภูมิคุ้มกันบกพร่อง มีความเสี่ยงเพิ่มขึ้นต่อการเกิดโรคบาร์โตเนลลาชนิดรุนแรงและแพร่กระจาย (bacillary angiomatosis) 3) ฤดูกาล ฤดูใบไม้ร่วงถึงฤดูหนาว (ช่วงที่แมวออกลูกและหมัดมีกิจกรรมมาก) 3) อายุ พบได้บ่อยในเด็กและผู้ใหญ่ตอนต้น แต่ในผู้สูงอายุมีความเสี่ยงสูงต่อเยื่อบุหัวใจอักเสบ8)
B. henselae แพร่กระจายระหว่างแมวผ่านทางอุจจาระของหมัดแมว (C. felis) แมวที่ติดเชื้อมักไม่มีอาการแต่มีแบคทีเรียในกระแสเลือด และแพร่เชื้อสู่คนผ่านทางเล็บหรือรอยกัด การข่วน กัด หรือถูกหมัดกัดจากแมวที่ติดเชื้อเป็นกลไกหลักของการติดเชื้อ2)
Q
แล้วตัวแมวเองควรทำอย่างไร?
A
แมวที่ติดเชื้อมักไม่มีอาการ อย่างไรก็ตาม การรักษาแมวสามารถลดแบคทีเรียในเลือดของ B. henselae และลดความเสี่ยงในการติดเชื้อสู่คน การกำจัดหมัดเป็นการแทรกแซงที่สำคัญที่สุด และแนะนำให้ให้ยา doxycycline ร่วมกับ fluoroquinolone แก่แมวเป็นเวลา 4-6 สัปดาห์2) แนวทาง One Health ที่แพทย์ สัตวแพทย์ และเจ้าของร่วมมือกันเป็นอุดมคติ2)
การวินิจฉัยขึ้นอยู่กับประวัติการสัมผัสแมว (โดยเฉพาะลูกแมว) ร่วมกับอาการทางคลินิกและการตรวจทางซีรัมวิทยา ประวัติการมีรอยแดงและบวมบริเวณแผลหลังจากได้รับบาดเจ็บประมาณ 10 วันเป็นกุญแจสำคัญในการวินิจฉัย
การตรวจทางซีรัมวิทยา :
การตรวจวัด IgM และ IgG ต่อ Bartonella henselae (วิธีอิมมูโนฟลูออเรสเซนซ์ทางอ้อม/ELISA)
ระดับ IgG antibody titer ≥1:64 มีนัยสำคัญในการวินิจฉัย5)
การเปลี่ยนแปลงมากกว่า 4 เท่าระหว่างระยะเฉียบพลันและระยะฟื้นตัวมีประโยชน์ในการวินิจฉัยที่แน่ชัด5)
ในรายงานผู้ป่วย มีบันทึกค่า IgG 1:512 และ IgM 1:321)
วัด ESR (อัตราการตกตะกอนของเม็ดเลือดแดง) CRP และปฏิกิริยาซิฟิลิสเพื่อการวินิจฉัยแยกโรค
การย้อม Warthin-Starry (การวินิจฉัยทางเนื้อเยื่อวิทยา) :
การย้อมสีเงินของสิ่งขูดจากเยื่อบุตา หรือเนื้อเยื่อต่อมน้ำเหลืองที่ตัดชิ้นเนื้อ
แบคทีเรียรูปแท่งขนาดเล็กจะถูกย้อมเป็นสีน้ำตาลถึงดำ
เป็นวิธีการวินิจฉัยที่มีความจำเพาะสูงแต่ความไวไม่สูงมาก7)
สามารถมองเห็นได้ด้วยการย้อมสไตเนอร์หรือการย้อมดีเทอร์เล3)
การตรวจอวัยวะภายในลูกตา (Fundus examination):
การตรวจหาอาการบวมของหัวประสาทตา (optic disc edema) และจุดสตาร์ที่จอตา (macular star)
การถ่ายภาพอวัยวะภายในลูกตาเพื่อดูรอยโรคขี้ผึ้งรูปดาว (stellate exudate pattern) 1)
การตรวจพื้นฐานที่สามารถยืนยันสามอาการหลักของจอประสาทตา อักเสบ (neuroretinitis) ได้โดยตรง
เครื่องตรวจการถ่ายภาพชั้นจอประสาทตา ด้วยแสง (OCT ) :
สามารถตรวจพบจอประสาทตา บวมน้ำและของเหลวใต้จอประสาทตา ก่อนที่จุดภาพชัด จะปรากฏ1)
ประเมินอาการบวมรอบหัวประสาทตาในเชิงปริมาณ
ยังมีประโยชน์ในการติดตามการลดลงของอาการบวมระหว่างการสังเกตอาการ
การตรวจหลอดเลือดจอตาด้วยฟลูออเรสซีน (FA ) :
การรั่วของฟลูออเรสซีน จากหัวประสาทตา (ลักษณะเฉพาะของจอประสาทตา อักเสบ)
ในกรณีที่มีการอักเสบรอบหลอดเลือดดำจอตา จะพบการรั่วของฟลูออเรสซีน จากผนังหลอดเลือดดำ4)
การตรวจอัลตราซาวนด์ลูกตาแบบพกพา (POCUS) :
เส้นผ่านศูนย์กลางของปลอกประสาทตา (ONSD) ≥7 มม. บ่งชี้ถึงอาการบวมของเส้นประสาทตา 1)
มีประโยชน์ในการวินิจฉัยเบื้องต้นที่ห้องฉุกเฉิน 1)
การตรวจ PCR :
ตรวจหา DNA ของ B. henselae จากเนื้อเยื่อสดหรือฝีด้วยความไวและความจำเพาะสูง 3)
การหาลำดับนิวคลีโอไทด์ยุคถัดไป (NGS) มีความแม่นยำสูงในการระบุชนิดและปริมาณของเชื้อก่อโรค3)
การเพาะเชื้อจากเลือดแบบปกติตรวจพบได้ยาก (ต้องใช้เวลาฟักเชื้อสูงสุด 21 วัน และมีอัตราผลลบลวงสูง3) )
การวินิจฉัยแยกโรค :
โรค จุดที่ใช้แยกโรค ภาวะความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ papilledema ทั้งสองข้าง, ค่า BMI สูง, เพศหญิง จอประสาทตาเสื่อมจากความดันโลหิตสูง รอยโรคทั้งสองข้าง, ความดันโลหิตสูง ซาร์คอยโดซิส ACE สูง, ความผิดปกติของภาพรังสีทรวงอก ซิฟิลิส RP R・FTA-ABS ให้ผลบวกทอกโซพลาสโมซิส รอยโรคจอประสาทตา และคอรอยด์ อักเสบลักษณะเฉพาะ โรคประสาทตาอักเสบ ความผิดปกติของรีเฟล็กซ์รูม่านตา ต่อแสง ปวดเมื่อขยับลูกตา โรคไลม์ ไข้จุดด่างดำแห่งเทือกเขาร็อกกีประวัติพื้นที่สัมผัส แอนติบอดีจำเพาะ โรคเส้นประสาทตา ขาดเลือดผู้สูงอายุ ปัจจัยเสี่ยงทางหลอดเลือด
ในการวินิจฉัยแยกโรคจอประสาทตา อักเสบร่วมกับเส้นประสาทตา (neuroretinitis) โรคที่ต้องแยกที่สำคัญ ได้แก่ Leber stellate neuroretinitis ชนิดไม่ทราบสาเหตุ (ซึ่งหายได้เอง) และซิฟิลิส โรคที่เกี่ยวข้องกับแมวข่วนมักมีลักษณะเป็นข้างเดียว1) ประวัติสัมผัสแมวและการมีต่อมน้ำเหลืองโตเป็นจุดสำคัญในการวินิจฉัยแยกโรค ในการซักประวัติต้องสอบถามประวัติสัมผัสลูกแมวเสมอ9)
โดยทั่วไปพยากรณ์โรคดี มักหายได้เองภายใน 1-2 เดือนทั้งอาการทางระบบและทางตา ในรายที่ไม่รุนแรง แนวทางหลักคือการสังเกตอาการเป็นเวลาหลายสัปดาห์ หากอาการยืดเยื้อจึงให้ยาปฏิชีวนะ10)
อะซิโธรมัยซิน (Macrolide ทางเลือกแรก) :
500 มก. (วันแรก) → 250 มก. (วันที่ 2–5) เป็นเวลา 5 วัน
มีการซึมผ่านไปยังรอยโรคที่ตาได้ดี และมีประสิทธิภาพต่อเชื้อที่อาศัยในเซลล์
สามารถใช้ในเด็กและสตรีมีครรภ์ได้
การใช้ด็อกซีไซคลิน ร่วมกับไรแฟมพิซิน :
ด็อกซีไซคลิน 100 มก. วันละ 2 ครั้ง ร่วมกับไรแฟมพิซิน 300 มก. วันละ 2 ครั้ง เป็นเวลา 4-6 สัปดาห์1) ในกรณีจอประสาทตา อักเสบรุนแรง ยากลุ่มเตตราไซคลิน (ด็อกซีไซคลิน ) มีความสามารถในการเข้าสู่เซลล์ได้ดีกว่า
ในผู้ป่วยหญิงอายุ 21 ปี หลังจากใช้สูตรการรักษาเดียวกันเป็นเวลา 3 เดือน การมองเห็นที่แก้ไขแล้ว ฟื้นคืนเป็น 20/20 1)
ในผู้ป่วยชายอายุ 32 ปีที่มีภาวะหลอดเลือดดำจอประสาทตา อักเสบแบบปล้องทั้งสองข้างที่เกี่ยวข้องกับ B. henselae ได้รับการรักษาด้วย doxycycline เพียงอย่างเดียว (100 มก. วันละ 2 ครั้ง) จำนวน 2 ครั้ง แต่กลับเป็นซ้ำ ในที่สุดจึงให้ doxycycline ร่วมกับ rifampicin (100 มก. วันละ 2 ครั้ง และ 300 มก. วันละ 2 ครั้ง ตามลำดับ) ต่อเนื่องเป็นเวลา 3 เดือน หลังจากนั้นไม่มีการกลับเป็นซ้ำอีกเป็นเวลา 8 ปี 4)
ใช้ไมโนไซคลิน (กลุ่มเตตราไซคลิน) 5)
การรักษาแบบผสมผสาน (ยาต้านจุลชีพ + การให้สเตียรอยด์ แบบพัลส์) 5)
การให้อะซิโธรมัยซินร่วมกับไรแฟมพิซินทางปากหรือทางหลอดเลือดดำ 3)
Prednisolone 30–60 มก./วัน แล้วค่อยๆ ลดขนาดลง (สำหรับการอักเสบเรื้อรังที่ยืดเยื้อ)
เมื่อให้สเตียรอยด์ ต้องใช้ร่วมกับยาปฏิชีวนะเสมอ
จุดภาพชัด รูปดาว (Macular star) เป็น “อาการที่พบในระยะหลัง” ของโรคแมวข่วน มักปรากฏ 10-14 วันหลังจากเริ่มมีอาการ ดังนั้นแม้ไม่พบในการตรวจครั้งแรกก็ไม่สามารถปฏิเสธการติดเชื้อได้ 1) แอนติบอดี IgG ในซีรั่มอาจยังคงให้ผลบวกนานเป็นปีหลังการรักษา 3)
ในกรณีที่กลับเป็นซ้ำหลังการรักษาด้วยยาเดี่ยว จำเป็นต้องใช้การรักษาแบบผสมผสานในระยะยาวอย่างต่อเนื่อง 4)
ในกรณีที่มีภาวะสมองอักเสบร่วม อาจเกิดผลกระทบทางระบบประสาทที่รุนแรงหลงเหลืออยู่ เช่น ภาวะชักต่อเนื่อง (status epilepticus) อัมพาตขาเกร็ง (spastic paraparesis) หรือกลุ่มอาการพาร์กินสัน (parkinsonism) 5)
มีแนวโน้มที่จะหายได้เอง แต่อาจทำให้เกิดความบกพร่องทางการมองเห็น ถาวรจากรอยโรคที่จอประสาทตา ส่วนกลาง
B. henselae เป็นแบคทีเรียที่อาศัยภายในเซลล์แบบไม่บังคับ (facultative intracellular) ซึ่งมีความสามารถในการติดเชื้อในเซลล์หลายชนิด เช่น เซลล์บุผนังหลอดเลือด เซลล์ต้นกำเนิดบุผนังหลอดเลือด เซลล์เยื่อบุผิว เซลล์เม็ดเลือดแดง และโมโนไซต์/มาโครฟาจ 4) ความชอบต่อเซลล์บุผนังหลอดเลือด (endotheliotropic) นี้เป็นสาเหตุพื้นฐานของอาการทางตาที่หลากหลาย 4)
ระยะของการติดเชื้อ 4) :
หลังการฉีดเข้าสู่ผิวหนัง ระยะที่ไม่มีการติดเชื้อในกระแสเลือด (การสร้างแกรนูโลมาที่เฉพาะที่ → ต่อมน้ำเหลืองโต) ในไพรมารีนิช
การแพร่กระจายสู่กระแสเลือด การติดเชื้อในเม็ดเลือดแดง (ทำให้สามารถแพร่เชื้อโดยพาหะ)
การติดเชื้อในเนื้อเยื่อ: ผ่านทางกระแสเลือดไปยังตา (จอประสาทตา และเส้นประสาทตา ) ทำให้เกิดอาการทางตาที่หลากหลาย
กลไกของ Parinaud oculoglandular syndrome :
Bartonella บุกรุกโดยตรงจากเยื่อบุตา ทำให้เกิดการอักเสบแบบแกรนูโลมาที่ต่อมน้ำเหลืองในพื้นที่ (ต่อมน้ำเหลืองก่อนหู ใต้หู คอ และใต้ขากรรไกร) สามารถตรวจพบ B. henselae ในสิ่งส่งตรวจจากเยื่อบุตา ด้วยการย้อม Warthin-Starry silver
กลไกของจอประสาทตา อักเสบร่วมกับเส้นประสาทตา (neuroretinitis) :
โรคเส้นประสาทตา อักเสบ (papillitis) → การแพร่กระจายของของเหลวไปยังจอประสาทตา บริเวณใกล้เคียง → การเกิดรูปดาวที่จอประสาทตา ส่วนกลาง (macular star) (สารคัดหลั่งของไขมันและไฟบริน) การตรวจด้วยฟลูออเรสซีน แองจิโอกราฟีจะพบการรั่วซึมจากหัวประสาทตา 6) กระบวนการนี้เชื่อว่าเกี่ยวข้องกับการอักเสบที่เกิดจากภูมิคุ้มกัน การจัดเรียงของสารคัดหลั่งตามแนวเส้นใยของเฮนเล (Henle fiber) ทำให้เกิดรูปแบบคล้ายดาว
กลไกของสมองอักเสบ :
สมองอักเสบที่เกี่ยวข้องกับโรคข่วนแมว (cat scratch disease) มีกลไกที่สันนิษฐาน 2 ประการ ได้แก่ การติดเชื้อโดยตรงในสมอง และการอักเสบจากภูมิคุ้มกันตนเองแบบพาราอินเฟกเชียส (para-infectious autoinflammation) 5) ในกลไกแบบพาราอินเฟกเชียส พบว่ามีระดับ IL-6 และการสร้าง IgG ในน้ำไขสันหลังสูง 5)
การพยากรณ์โรค :
ในโรคเส้นประสาทตา อักเสบและจอประสาทตา อักเสบร่วมกับเส้นประสาทตา การมองเห็น ที่ลดลงอาจคงอยู่เป็นเวลานาน แต่ส่วนใหญ่จะฟื้นตัวได้ จอประสาทตา ส่วนกลางเป็นรูปดาว (macular star) มีการฟื้นตัวของการมองเห็น ที่ดี และจุดขาวแข็ง (hard exudates) จะหายไปภายในไม่กี่เดือน อย่างไรก็ตาม แม้จะมีแนวโน้มที่จะหายได้เอง แต่ก็อาจเกิดความบกพร่องทางการมองเห็น ถาวรจากรอยโรคที่จอประสาทตา ส่วนกลาง ซึ่งมีความรุนแรงแตกต่างกันไป
เนื้อหาต่อไปนี้อยู่ในระยะวิจัยหรือการทดลองทางคลินิกเท่านั้น และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
ความสัมพันธ์ระหว่าง COVID-19 และโรคแมวข่วน :
มีรายงานผู้ป่วยที่การติดเชื้อ B. henselae ที่แฝงอยู่ถูกกระตุ้นอีกครั้งหลังการติดเชื้อ COVID-19 ชายอายุ 54 ปีมีการเติบโตอย่างรวดเร็วของก้อนเนื้อและมีน้ำในช่องเยื่อหุ้มปอดหลังการติดเชื้อ COVID ตรวจพบ B. henselae ด้วย NGS อาการดีขึ้นหลังจากเปลี่ยนเป็นด็อกซีไซคลิน ร่วมกับอะซิโธรมัยซิน3)
การประยุกต์ใช้การหาลำดับรุ่นถัดไป (NGS) ในการวินิจฉัย :
เป็นเทคโนโลยีที่ได้รับความสนใจในการเอาชนะข้อจำกัดของการตรวจทางซีรัมวิทยาและ PCR แบบดั้งเดิม (ปฏิกิริยาข้าม การแยกความแตกต่างระหว่างการติดเชื้อและการติดเชื้อในอดีตได้ยาก) NGS ให้ข้อมูลการระบุชนิดและปริมาณของเชื้อโรค ซึ่งมีประโยชน์ในการติดตามความรุนแรงของการติดเชื้อ3)
แนวทาง One Health :
เพื่อกำจัดโรคแมวข่วน ได้มีการเสนอแนวทาง One Health ที่ให้แพทย์ สัตวแพทย์ เจ้าของสัตว์ และเจ้าหน้าที่สาธารณสุขทำงานร่วมกัน การกำจัดหมัดในแมวและการรักษาสามารถลดความเสี่ยงของการติดเชื้อ B. henselae สู่คนได้โดยตรง2)
การใช้ประโยชน์จากอัลตราซาวนด์ตา :
การวัดเส้นผ่านศูนย์กลางปลอกประสาทตาด้วยอัลตราซาวนด์ ณ จุดดูแล (POCUS) ในห้องฉุกเฉินเป็นเครื่องมือเสริมที่มีแนวโน้มดีในการตรวจพบอาการบวมของเส้นประสาทตา ในระยะเริ่มต้น แม้ในสถานการณ์ที่การตรวจอวัยวะภายในตาทำได้ยาก ซึ่งอาจนำไปสู่การวินิจฉัยและการรักษาโรคจอประสาทตา อักเสบจากเส้นประสาทได้เร็วขึ้น1)
การจัดการระยะยาวของโรคบาร์โตเนลลาที่ตาที่กลับเป็นซ้ำ : รายงานผู้ป่วยแสดงให้เห็นว่าในโรคบาร์โตเนลลาที่ตาที่ดื้อต่อยาปฏิชีวนะชนิดเดียวหรือกลับเป็นซ้ำ การใช้ด็อกซีไซคลิน ร่วมกับไรแฟมพิซินเป็นเวลานาน (3 เดือนขึ้นไป) มีประสิทธิภาพ มีรายงานผลลัพธ์ระยะยาวที่ดีโดยไม่มีการกลับเป็นซ้ำในการติดตามผล 8 ปี4)
การขยายขอบเขตของโรคตาจากบาร์โตเนลลา : มีรายงานว่าการติดเชื้อบาร์โตเนลลาสามารถแสดงเป็นโรคตาได้หลากหลาย ไม่เพียงแต่จอประสาทตา อักเสบร่วมกับเส้นประสาทตา (neuroretinitis) และกลุ่มอาการพาริโนด์ (Parinaud syndrome) แต่ยังรวมถึงจอประสาทตา และคอรอยด์ อักเสบ (retinochoroiditis) เยื่อบุตาอักเสบ รอบเบ้าตา (orbital cellulitis) เส้นประสาทตา อักเสบ (optic neuritis) และภาวะคล้ายเยื่อบุตาอักเสบ ชั้นใน (endophthalmitis-like)8) โดยเฉพาะในผู้ที่มีภูมิคุ้มกันบกพร่อง อาจมีความเสี่ยงต่อการลุกลามเป็นการติดเชื้อหลายอวัยวะ (bacillary angiomatosis)
Q
การมองเห็นจะกลับมาเป็นปกติหรือไม่?
A
โรคประสาทจอประสาทตา อักเสบในผู้ที่มีภูมิคุ้มกันปกติมีการพยากรณ์โรคที่ดี หากได้รับการรักษาด้วยยาปฏิชีวนะที่เหมาะสม ผู้ป่วยส่วนใหญ่สามารถฟื้นฟูการมองเห็น ได้ 9) ในกรณีผู้ป่วยหญิงอายุ 21 ปี หลังการรักษา 3 เดือน การมองเห็นที่แก้ไขแล้ว ฟื้นฟูเป็น 20/20 อย่างสมบูรณ์ 1) ในทางกลับกัน ในกรณีของเยื่อบุจอประสาทตา อักเสบรอบหลอดเลือดดำที่กลับเป็นซ้ำ อาจเกิดการฝ่อของจอประสาทตา และคอรอยด์ รอบหลอดเลือดดำในระยะยาว 4) ในกรณีที่มีภาวะสมองอักเสบร่วม อาจมีผลกระทบทางระบบประสาทหลงเหลืออยู่ 5) แม้ว่ามักจะหายได้เอง แต่ก็อาจมีผลกระทบหลงเหลือในบริเวณจอประสาทตา ส่วนกลาง ซึ่งมีความรุนแรงแตกต่างกันไป
Avaylon J, Lau K, Harter K, et al. Neuroretinitis as a Complication of Cat Scratch Disease. Cureus. 2023;15(9):e45866.
Okrent Smolar AL, Chow CA, Dhoot DS, et al. Cat scratch disease: What to do with the cat. Vet Dermatol. 2022;33(5):475-e141.
Dong Y, Alhaskawi A, Zou X, et al. Post-COVID reactivation of latent Bartonella henselae infection: a case report and literature review. BMC Infect Dis. 2024;24:422.
Ng CC, Ng J, McDonald HR, Cunningham ET Jr. Bartonella henselae-associated recurrent, bilateral segmental periphlebitis. Am J Ophthalmol Case Rep. 2022;26:101475.
Nakamura M, Ura S, Yabe I, et al. Cat Scratch Disease-associated Encephalitis Followed by Parkinsonism. Intern Med. 2022;61:3115-3120.
Ksiaa I, Abroug N, Kechida M, et al. Update on Bartonella neuroretinitis. J Curr Ophthalmol. 2019;31(3):254-261.
Carithers HA. Cat-scratch disease: an overview based on a study of 1,200 patients. Am J Dis Child. 1985;139(11):1124-1133.
Florin TA, Zaoutis TE, Zaoutis LB. Beyond cat scratch disease: widening spectrum of Bartonella henselae infection. Pediatrics. 2008;121(5):e1413-25.
Habot-Wilner Z, Trivizki O, Goldstein M, et al. Cat-scratch disease: ocular manifestations and treatment outcome. Acta Ophthalmol. 2018;96(4):e524-e532.
日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン(神経網膜炎の鑑別として). 日眼会誌. 2019;123(6):635-696.