猫抓病的主要眼部并发症

猫抓病(Cat Scratch Disease)的眼部并发症
一目了然的要点
Section titled “一目了然的要点”1. 什么是猫抓病(眼部并发症)?
Section titled “1. 什么是猫抓病(眼部并发症)?”猫抓病(CSD)是由革兰阴性菌汉塞巴尔通体(B. henselae)感染引起的人畜共患传染病。1950年由Debré首次描述3),是Parinaud眼腺综合征最常见的病因。
主要感染途径是被感染猫抓伤或咬伤。猫蚤(Ctenocephalides felis)在猫之间传播汉塞巴尔通体,蚤粪附着在猫爪上,猫抓伤人时导致感染2)。被抓伤或咬伤后1-2周,感染部位出现皮肤病变(红色丘疹),再经1-2周后出现局部淋巴结肿痛。
在美国,15岁以下儿童的年发病率约为4.7/10万人年1)。多见于儿童和青少年,秋冬季高发3)。超过90%的病例可自然缓解,但5%~15%会出现眼部并发症4)。
感染特点
病原体:汉塞巴尔通体(革兰阴性兼性细胞内寄生菌)
传播媒介:猫蚤(Ctenocephalides felis)
感染源:感染猫的抓伤或咬伤。1岁以内的幼猫菌血症风险较高2)
好发年龄:儿童至年轻成人
季节性:秋季至冬季多发3)
通常需要被猫抓伤或咬伤等直接接触。然而,近年来的研究报道,汉塞巴尔通体可以在各种生物性和非生物性液体中稳定存在,提示了通过间接接触感染的可能性3)。感染猫本身通常无症状,问诊时必须确认与幼猫的接触史。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”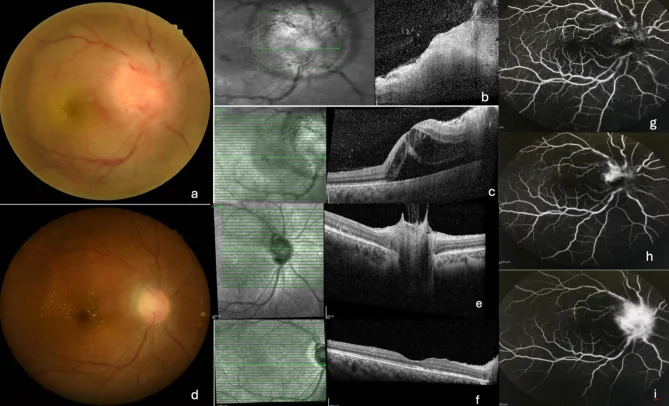
被猫抓伤后1-2周,感染部位出现皮肤病变(红色丘疹)。再过1-2周,出现局部淋巴结肿胀和压痛。可能伴有发热和全身乏力。
眼部并发症的自觉症状因受累部位而异。
神经视网膜炎时:
- 单眼视力下降和视物模糊(中心视野缺损)
- 头痛、发热(可能作为前驱症状出现1))
- 通常无眼痛(无痛性视力丧失)1)
一名21岁女性病例中,主诉为左眼无痛性视物模糊,Amsler网格检查确认中心视野缺损1)。
- 眼睑肉芽肿性病变
- 结膜急性滤泡性炎症(可能伴有脓肿或溃疡)
- 同侧耳前、耳下、颈部、颌下淋巴结肿胀和疼痛
- 全身发热和乏力
神经视网膜炎的经典三联征1):
- 单眼视力下降
- 视乳头水肿(局灶性视盘炎症)
- 黄斑星芒状渗出(macular star)— 发病后10~14天形成
黄斑星芒状渗出(星芒状黄斑白斑)的特征:
视神经乳头炎(papillitis)→ 液体扩散至视乳头周围视网膜 → 脂质和纤维蛋白渗出物在黄斑部呈放射状沉积,形成星形图案。渗出物沿Henle纤维走行排列,眼底检查可见特征性星芒状表现。损伤后10~14天眼底检查可确认。
荧光眼底造影中,视盘荧光渗漏是神经视网膜炎的特征性表现。视盘周围的液体扩散和黄斑区渗出物积聚源于此渗漏。在视网膜静脉周围炎病例中,可见静脉壁荧光渗漏4)。
视网膜静脉周围炎的所见:
- 节段性视网膜静脉鞘形成
- 静脉周围视网膜炎
- 荧光眼底造影中静脉壁荧光渗漏4)
在反复发作的病例中,最终可能残留静脉周围的视网膜脉络膜萎缩4)。
脑炎(中枢神经系统并发症):
- 约2%的猫抓病病例出现神经系统受累5)
- 主要症状:抽搐、意识障碍、头痛
- 诊断:IgG抗体滴度≥1:64且4倍以上变化5)
- 部分病例留有后遗症(认知功能障碍、痉挛性截瘫)5)
3. 病因与风险因素
Section titled “3. 病因与风险因素”猫抓病的眼部并发症涉及以下因素。
| 风险因素 | 内容 |
|---|---|
| 与猫接触史 | 1岁以内的幼猫菌血症风险尤其高2) |
| 跳蚤寄生 | 猫的跳蚤寄生是猫抓病发病的独立风险因素2) |
| 免疫状态 | 免疫功能低下者发生重症/播散性巴尔通体病(杆菌性血管瘤病)的风险增加3) |
| 季节 | 秋季至冬季(幼猫繁殖期与跳蚤活动期重叠)3) |
| 年龄 | 多见于儿童和年轻成人,但老年人患心内膜炎的风险较高8) |
B. henselae 通过猫蚤(C. felis)的粪便在猫之间传播。感染的猫通常处于无症状的菌血症状态,并通过抓伤或咬伤传染给人类。被感染的猫抓伤、咬伤或蚤咬是主要的感染机制 2)。
感染的猫通常无症状。但治疗猫可以减少汉塞巴尔通体菌血症,降低人类感染风险。跳蚤控制是最重要的干预措施,建议给猫使用多西环素+氟喹诺酮类抗生素(4-6周)2)。医生、兽医和宠物主人协作的“同一健康”方法最为理想2)。
4. 诊断和检查方法
Section titled “4. 诊断和检查方法”诊断基于猫接触史(尤其是小猫)、临床症状和血清学检查的组合。受伤后约10天出现伤口部位红肿的病史是诊断的关键。
血清学检查:
- 检测汉赛巴尔通体IgM/IgG(间接免疫荧光法/ELISA)
- IgG抗体滴度≥1:64具有诊断意义5)
- 急性期和恢复期之间抗体滴度4倍以上变化有助于确诊5)
- 病例报告记录IgG 1:512、IgM 1:321)
- 同时检测血沉(ESR)、CRP和梅毒血清学以进行鉴别诊断
Warthin-Starry染色(组织诊断):
- 结膜刮取物或淋巴结活检组织的银染色
- 小杆菌被染成棕色至黑色
- 一种特异性高但灵敏度不高的诊断方法7)
- 也可通过Steiner染色或Dieterle染色可视化3)
眼底检查:
- 确认视乳头水肿和黄斑星芒状渗出
- 眼底照片显示星芒状渗出斑(stellate exudate pattern)1)
- 可直接确认神经视网膜炎三联征的基本检查
光学相干断层扫描(OCT):
- 可在黄斑星芒出现前检测黄斑水肿和视网膜下液1)
- 定量评估视盘周围水肿
- 也用于随访中监测水肿消退
- 视盘荧光素渗漏(视神经视网膜炎的特征性表现)
- 视网膜静脉周围炎病例可见静脉壁荧光素渗漏4)
床旁超声检查(POCUS):
- 视神经鞘直径(ONSD)≥7mm提示视盘水肿1)
- 有助于急诊早期诊断1)
PCR检测:
- 从新鲜组织或脓肿中高灵敏度、高特异度检测B. henselae的DNA3)
- 新一代测序(NGS)在病原体种类鉴定和定量方面表现出色3)
- 常规血培养难以检测(培养需长达21天,假阴性率高3))
鉴别诊断:
| 疾病 | 鉴别要点 |
|---|---|
| 特发性颅内压增高 | 双眼视乳头水肿、BMI高、女性 |
| 高血压性视网膜病变 | 双眼病变、血压高 |
| 结节病 | ACE升高、胸部X线异常 |
| 梅毒 | RPR、FTA-ABS阳性 |
| 弓形虫病 | 特征性视网膜脉络膜炎病变 |
| 视神经炎 | 对光反射障碍、眼球运动时疼痛 |
| 莱姆病、落基山斑疹热 | 地区、接触史、特异性抗体 |
| 缺血性视神经病变 | 老年人、血管危险因素 |
在神经视网膜炎的鉴别诊断中,特发性Leber星芒状视神经视网膜病变(自然缓解型)和梅毒是重要的鉴别疾病。猫抓病相关病例通常为单眼发病1)。猫接触史和淋巴结肿大是鉴别的关键点,问诊时必须确认与小猫的接触史9)。
5. 标准治疗方法
Section titled “5. 标准治疗方法”通常预后良好,全身和眼部病变多在1-2个月内自愈。轻症病例的基本处理原则是观察数周。若病情迁延,则给予抗菌药物10)。
轻至中度(一线治疗)
Section titled “轻至中度(一线治疗)”阿奇霉素(大环内酯类,一线药物):
- 500 mg(第1天)→ 250 mg(第2-5天),共5天
- 眼部穿透性好,对细胞内寄生菌有效
- 儿童和孕妇均可使用
成人标准治疗(神经视网膜炎)
Section titled “成人标准治疗(神经视网膜炎)”多西环素+利福平联合用药:
一名21岁女性病例采用相同方案,3个月后矫正视力恢复至20/201)。
单药治疗后复发病例的处理
Section titled “单药治疗后复发病例的处理”一名32岁男性患有B. henselae相关双侧节段性视网膜静脉周围炎,曾两次使用多西环素单药治疗(100mg每日两次),但复发。最终联合使用多西环素和利福平(各100mg每日两次、300mg每日两次)持续3个月,此后8年未复发4)。
合并脑炎病例
Section titled “合并脑炎病例”- 使用米诺环素(四环素类)5)
- 联合治疗(抗菌药物+类固醇脉冲疗法)5)
免疫缺陷者(如HIV阳性)
Section titled “免疫缺陷者(如HIV阳性)”- 阿奇霉素联合利福平口服或静脉给药3)
迁延化・重症病例的类固醇治疗
Section titled “迁延化・重症病例的类固醇治疗”- 泼尼松龙 30~60 mg/日,逐渐减量(针对迁延化的慢性炎症)
- 使用类固醇时必须与抗菌药物联用
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”汉氏巴尔通体是一种兼性细胞内寄生菌,能够感染多种细胞类型,包括血管内皮细胞、内皮祖细胞、上皮细胞、红细胞和单核/巨噬细胞4)。这种血管内皮亲和性是多种眼部症状的根本原因4)。
感染阶段4):
- 皮肤接种后,在原发灶(primary niche)的非菌血症期(局部肉芽肿形成→淋巴结肿大)
- 播散至血流,感染红细胞(使媒介传播成为可能)
- 组织感染:经血行到达眼部(视网膜、视神经),引起多种眼部症状
Parinaud眼腺综合征的机制: 巴尔通体直接从结膜侵入,引起区域淋巴结(耳前、腮腺、颈部、下颌下)肉芽肿性炎症。结膜刮取标本中的汉塞巴尔通体可通过Warthin-Starry银染确认。
神经视网膜炎的机制: 视乳头炎(papillitis)→ 液体扩散至视乳头周围视网膜 → 黄斑星状渗出(脂质和纤维蛋白渗出)。荧光眼底血管造影显示视乳头渗漏6)。此过程被认为涉及免疫介导的炎症。渗出物沿Henle纤维层排列,形成星芒状图案。
脑炎的机制: 猫抓病相关脑炎被认为涉及两种机制:直接脑内感染和副感染性自身炎症(para-infectious autoinflammation)5)。在副感染性机制中,脑脊液中高浓度IL-6和IgG产生已被确认5)。
预后: 视神经炎和神经视网膜炎的视力下降可能迁延,但多数可恢复。星状黄斑病变的视力恢复良好,硬性渗出在数月内消退。然而,即使有自然缓解趋势,也可能因黄斑病变后遗症导致永久性视功能障碍,程度各异。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”COVID-19与猫抓病的关系: 有报告称,COVID-19感染后潜伏的B. henselae感染被再激活。一名54岁男性因COVID-19感染出现肿块快速增大和胸腔积液,通过NGS鉴定出B. henselae。改用多西环素加阿奇霉素后改善3)。
下一代测序(NGS)的诊断应用: NGS作为克服传统血清学检测和PCR方法局限性(交叉反应、难以区分感染与既往暴露)的技术而受到关注。NGS提供病原体的物种鉴定和定量数据,有助于监测感染严重程度3)。
One Health方法:为根除猫抓病,提倡医生、兽医、宠物主人和公共卫生官员合作的One Health方法。对猫进行跳蚤控制和治疗可直接降低人类感染汉氏巴尔通体的风险2)。
眼部超声检查的应用:在急诊科使用床旁超声(POCUS)测量视神经鞘直径,即使在眼底检查困难的情况下,也是一种有前景的辅助工具,可早期检测视神经水肿。这可能有助于神经视网膜炎的早期诊断和治疗1)。
复发性眼巴尔通体病的长期管理:病例报告显示,对于单药抗生素耐药或复发性眼巴尔通体病,多西环素联合利福平长期治疗(≥3个月)有效。有报告显示8年随访无复发,长期预后良好4)。
巴尔通体眼病谱的扩展:巴尔通体感染的眼部表现范围不仅限于神经视网膜炎和帕里诺综合征,还包括视网膜脉络膜炎、眼眶蜂窝织炎、视神经炎和眼内炎样病变8)。在免疫功能低下患者中,需警惕进展为多器官感染(杆菌性血管瘤病)。
免疫功能正常患者的神经视网膜炎预后良好。通过适当的抗生素治疗,大多数病例可预期视力恢复9)。一名21岁女性病例在初诊后3个月矫正视力完全恢复至20/201)。然而,复发性视网膜静脉周围炎可能长期残留静脉旁视网膜脉络膜萎缩4)。合并脑炎的病例可能遗留神经后遗症5)。虽然存在自然缓解趋势,但黄斑部后遗症可能残留,程度不一。
8. 参考文献
Section titled “8. 参考文献”- Avaylon J, Lau K, Harter K, et al. Neuroretinitis as a Complication of Cat Scratch Disease. Cureus. 2023;15(9):e45866.
- Okrent Smolar AL, Chow CA, Dhoot DS, et al. Cat scratch disease: What to do with the cat. Vet Dermatol. 2022;33(5):475-e141.
- Dong Y, Alhaskawi A, Zou X, et al. Post-COVID reactivation of latent Bartonella henselae infection: a case report and literature review. BMC Infect Dis. 2024;24:422.
- Ng CC, Ng J, McDonald HR, Cunningham ET Jr. Bartonella henselae-associated recurrent, bilateral segmental periphlebitis. Am J Ophthalmol Case Rep. 2022;26:101475.
- Nakamura M, Ura S, Yabe I, et al. Cat Scratch Disease-associated Encephalitis Followed by Parkinsonism. Intern Med. 2022;61:3115-3120.
- Ksiaa I, Abroug N, Kechida M, et al. Update on Bartonella neuroretinitis. J Curr Ophthalmol. 2019;31(3):254-261.
- Carithers HA. Cat-scratch disease: an overview based on a study of 1,200 patients. Am J Dis Child. 1985;139(11):1124-1133.
- Florin TA, Zaoutis TE, Zaoutis LB. Beyond cat scratch disease: widening spectrum of Bartonella henselae infection. Pediatrics. 2008;121(5):e1413-25.
- Habot-Wilner Z, Trivizki O, Goldstein M, et al. Cat-scratch disease: ocular manifestations and treatment outcome. Acta Ophthalmol. 2018;96(4):e524-e532.
- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン(神経網膜炎の鑑別として). 日眼会誌. 2019;123(6):635-696.
