眼内炎是眼内液的化脓性炎症,是一种威胁视力 的眼科急症 。
主要分为外源性(白内障 术后、外伤后、玻璃体内注射 后等)和内源性(血行播散)。
前房积脓 和玻璃体混浊 是主要临床发现,但约25%的病例无疼痛。就诊时视力 (光感以下或手动以上)是决定治疗方案的最重要因素。
玻璃体内注射 抗生素(万古霉素+头孢他啶)是一线治疗。致病菌的毒力是视力 预后的重要决定因素,高毒力菌常导致严重结局。
内源性眼内炎需要查找和治疗原发病,并长期(4-6周)全身使用抗生素。
眼内炎(Endophthalmitis)是指包括玻璃体 腔和前房 在内的眼内液中大量炎症细胞浸润的化脓性炎症的总称。病情进展迅速,若适当治疗延迟,短期内可导致不可逆的视力 损害,是眼科急症 的代表性疾病。
根据发病途径,大致分为外源性 和内源性 两类。
外源性眼内炎
急性术后型 :最常见于白内障 手术后。术后6周内发病。
迟发型(慢性术后型) :术后数周至数月以上发病。由P. acnes 等引起。
外伤性 :病原体通过眼球穿孔伤口直接侵入。成人发生率为0.9~18%,儿童为5~54%。2)
滤过泡相关及玻璃体内注射 后 :抗VEGF药物 给药后发生率呈增加趋势。
内源性眼内炎
细菌性 :0.04%~0.5%的菌血症病例并发。1) 来自肺、肝、心内膜炎等其他器官感染的血行播散。
真菌性 :以念珠菌属为主,易发生于免疫抑制患者或长期留置中心静脉导管的病例。
肺炎克雷伯菌相关 :台湾12年数据显示占内源性眼内炎的55.8%。1) 与糖尿病、肝脓肿密切相关。
内源性眼内炎(EE)在0.04%~0.5%的菌血症病例中发生1) ,在高毒力型肺炎克雷伯菌(hvKP)引起的肝脓肿(PLA)病例中,EE发生率可达3.4%~12.6%。3)
Q
眼内炎只发生在白内障手术后吗?
A
白内障 手术后最常见,但也有外伤、抗VEGF药物 玻璃体内注射 、滤过泡相关等多种外源性途径。此外,还存在全身感染灶通过血液播散到眼内的内源性眼内炎,糖尿病患者和免疫抑制患者尤其需要注意。
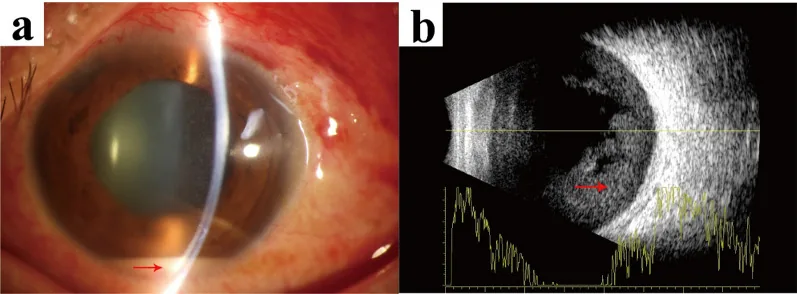
眼内炎图像 Xiaojie Lu; Bei Liu; Tiemei Yie; Weiwei Wang. Endophthalmitis caused by Abiotrophia defectiva with initial presentation as retinal vasculitis: a case report. J Med Case Rep. 2025 Jul 11; 19:336. Figure 2. PM
CI D: PMC12247376. License: CC BY.
患者住院后获得的图像。a:
裂隙灯 检查显示1.5毫米
前房积脓 (红色箭头示
前房积脓 )。b:
B超 扫描确认
玻璃体 致密混浊(红色箭头示
玻璃体混浊 )
以下显示眼内炎玻璃体切除术 研究(EVS)中术后眼内炎的症状频率。
症状 频率(EVS) 视物模糊 94.3% 充血 82.1% 眼痛 74% 眼睑肿胀 34.5%
视力 下降5) 眼痛 约25%以上的病例无疼痛 。不能仅凭有无疼痛排除眼内炎。充血 和畏光 5) 飞蚊症 玻璃体 内炎症细胞浸润引起的视觉症状。5)
Q
眼内炎一定会引起疼痛吗?
A
根据EVS数据,74%的患者出现眼痛 ,但超过25%的病例无疼痛。如果术后或注射后出现急剧视力 下降或充血 ,即使无疼痛,也应积极怀疑眼内炎并就诊。
主要临床所见的频率(EVS)如下所示。
所见 频率(EVS) 前房积脓 85% 屈光 介质混浊(玻璃体 炎)79% 光感或更差的视力 26%
前房积脓 前房 下部。结膜 充血 和角膜水肿 5) 纤维素和玻璃体 炎 :玻璃体 腔混浊,眼底难以看清。5) 视网膜 静脉周围炎
EVS(白内障术后眼内炎 )培养阳性病例的菌种分布:
凝固酶阴性葡萄球菌(CNS) :70%(最常见)革兰阳性菌 :占培养阳性病例总数的94.2%口腔常驻菌 :一项多中心610眼研究中占25.7%4) 高毒力菌(链球菌、芽孢杆菌等) :22.9%4)
一项针对610只眼的多中心研究显示,高毒力菌感染导致严重视力 下降(光感或以下)的比值比为4.48,导致视网膜脱离 或眼球摘除的比值比为1.90。4)
预后不良因素:
就诊时视力 低下 (光感或以下)高毒力菌 (口腔细菌、链球菌等)4) 青光眼 手术或外伤后结膜 屏障破坏)4) 糖尿病 :眼内炎风险增加3.6~11倍。合并hvKP肝脓肿的眼内炎中,糖尿病合并率为68.3%1) HbA1c >9% :与侵袭性感染风险升高相关3)
就诊时视力 评估对制定治疗方案最为重要。根据EVS的研究结果,光感(LP)或以下 与手动(HM)或以上 的区分是治疗选择的分界点(参见“标准治疗方法”一节 )。
评估前房积脓 程度、角膜水肿 、纤维蛋白渗出等。使用房角 镜可检测房角 内的积脓(房角 积脓)。
当玻璃体 炎或角膜水肿 导致眼底难以透见时,该检查对于评估玻璃体 内回声和确认有无视网膜脱离 至关重要。
玻璃体 标本房水 。EVS中房水 的阳性率仅为4.2%,玻璃体 穿刺是诊断的关键培养阳性率 :一项多中心研究中,610只眼中有296只(48.5%)呈阳性。4) mNGS(宏基因组二代测序) :有助于鉴定难以培养的罕见病原体(如类芽孢杆菌属)。2)
术后早期前房 炎症中,与TASS 的鉴别很重要。5)
TASS 无玻璃体 炎 ,对类固醇 滴眼液有反应术后眼内炎 :通常在术后2~7天发病,伴有玻璃体混浊 ,需要抗生素治疗
Q
如何区分眼内炎和TASS?
A
TASS 在手术次日(12~24小时内)发病,不伴有玻璃体 炎,这是与眼内炎的主要鉴别点。5) TASS 对类固醇 滴眼液有反应,而眼内炎需要早期使用抗生素,两者的区分直接关系到治疗方案。如有疑问,应进行玻璃体 穿刺采集标本。
基于EVS推荐的治疗选择(白内障 术后及二次人工晶状体 植入术后眼内炎):5)
穿刺与注射
适应症 :就诊时视力 为手动(HM)或以上的病例。
操作 :进行玻璃体 穿刺(tap)和玻璃体 内抗菌药物注射(inject)。
在EVS中,对于视力 为手动或以上的患者,立即玻璃体切除术 与穿刺注射的最终视力 无显著差异。因此,穿刺注射作为创伤较小的治疗是首选。
立即玻璃体切除术
适应症 :就诊时视力 为光感或更差的病例。
效果 :玻璃体切除术 组达到20/40或以上视力 的比例为33%,穿刺组为11%。5)
立即玻璃体 手术可清除玻璃体 内的致病菌和炎症物质。在日本,许多机构为了改善视力 预后而进行早期玻璃体 手术。
标准剂量方案如下所示。
药物 玻璃体内注射 剂量万古霉素 1.0 mg/0.1 mL 头孢他啶 2.25 mg/0.1 mL 两性霉素B 5~10 μg/0.1 mL 伏立康唑 50~100 μg/0.1 mL
细菌性 :标准联合使用万古霉素(覆盖革兰阳性菌)和头孢他啶(覆盖革兰阴性菌)。真菌性 :玻璃体内注射 两性霉素B或伏立康唑。
ESCRS 指南(2024)推荐以下内容:8)
前房 内注射头孢呋辛CRS 推荐在白内障 手术结束时前房 内使用抗生素。8) 术前和术后使用抗生素滴眼液是减少眼表细菌负荷的辅助措施,但其在前房 内抗生素基础上的额外效果尚不明确。9) 10)
包括前房 内抗生素在内的感染预防措施的标准化是预防术后眼内炎的核心。8)
全身感染的管理是首要任务。IDSA推荐对合并K. pneumoniae 肝脓肿(PLA)的内源性眼内炎(EE)使用抗生素4至6周 。1) 眼部局部治疗(玻璃体 内抗生素注射和玻璃体切除术 )与全身治疗同时进行。
抗VEGF药物 注射后眼内炎,IRIS Registry对1044例的分析报告称早期玻璃体切除术 与仅玻璃体内注射 的视力 结果无差异6) ,但对于就诊时视力 严重下降的病例,应考虑立即行玻璃体切除术 。玻璃体 内抗生素的配制需要严格的无菌操作,并注意因浓度错误导致的药物毒性(尤其是视网膜 毒性)。外伤后眼内炎中,一期眼球缝合的时机可能影响视力 预后,建议早期闭合。7)
Q
内源性眼内炎如何治疗?
A
标准治疗包括玻璃体切除术 和玻璃体 内抗菌药物注射的局部眼部治疗,同时针对原发疾病(如肝脓肿、菌血症)进行全身抗菌药物治疗,持续4至6周。1) 还需同时管理糖尿病和免疫抑制等基础疾病,并与感染科医生协作。
手术或外伤期间,眼周常驻菌进入眼内,在免疫隔离的玻璃体 腔和前房 中迅速增殖。由于眼内对葡萄球菌等防御机制薄弱,少量细菌即可导致感染。
高毒力菌在青光眼 手术和玻璃体切除术 后相对更常见,这可能是因为这些手术破坏了结膜 屏障,促进了口腔常驻菌和环境菌的侵入。4)
病原体从其他器官的感染灶(如肝脓肿、肺炎、心内膜炎等)经血行播散至眼内。通常通过视网膜 血管从后段开始感染,并扩散至葡萄膜和玻璃体 。
hvKP(高毒力肺炎克雷伯菌)的毒力因子:
**荚膜多糖(CPS):**赋予抗吞噬能力。形成hvKP特有的黏液型菌落(高黏液性)。1) 3)
**脂多糖(LPS):**激活炎症级联反应。
**铁载体(铁获取机制):**通过从宿主夺取铁来促进增殖。
毒力基因: peg-344 、iutA 、rmpA 等与高毒力相关。1) 3)
在糖尿病中,高血糖引起的血管通透性增加促进了hvKP侵入视网膜 血管3) ,同时中性粒细胞功能下降削弱了感染防御。这被认为是糖尿病患者中PLA合并EE发生率高的原因之一。
Yap等人(2025年)在一项纳入610只眼的多中心研究中报告,与低毒力菌相比,高毒力菌(如口腔细菌、链球菌)引起的眼内炎导致严重视力 下降(光感或更差)的比值比为4.48,视网膜脱离 或眼球摘除的比值比为1.90。4) 培养阳性率为48.5%(296/610眼)。这一发现表明,就诊时根据手术方式、受伤机制和临床病程推断致病菌有助于预后预测。
一项基于IRIS Registry的研究(2025年)报告,在1044例抗VEGF药物 玻璃体腔内注射 后眼内炎中,早期玻璃体切除术 与仅玻璃体腔内注射 抗菌药物相比,最终视力 无显著差异。6) 这表明,对于就诊时视力 良好的病例,Tap & Inject可能避免过度创伤。
Blanch等人(Ophthalmology)进行了一项纳入8497只眼的系统评价,比较了开放性眼球损伤中早期与延迟一期缝合,并探讨了对眼内炎发生率的影响。7) 早期缝合可防止病原体进入眼内,从降低感染风险的角度推荐使用。
Lu等人(2025)报告了一例由Paenibacillus 属引起的全身感染和眼内炎病例,这种罕见的菌种在培养中难以鉴定,通过mNGS(宏基因组下一代测序)得以鉴定。2) mNGS作为查明培养阴性眼内炎病因的有前景技术而受到关注。
Chen Y, et al. Pyogenic liver abscess complicated with endogenous endophthalmitis caused by K. pneumoniae . Immun Inflamm Dis. 2023;11:e943.
Lu S, et al. Systemic and localized infections caused by Paenibacillus : case report. BMC Ophthalmol. 2025;25:133.
Liu J, et al. A typical multisite invasive infection caused by hvKP. Medicine. 2022;101:52(e32592).
Yap A, Kaur D, Muttaiyah S, et al. Impact of microorganism virulence on endophthalmitis outcomes. Br J Ophthalmol. 2025;109(3):347-352. doi:10.1136/bjo-2024-325605. PMID:39299710.
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):S64-S164.
Early Vitrectomy vs Injection Only for Endophthalmitis After Anti-VEGF Injections. Ophthalmology. 2025.
Blanch RJ, et al. Early versus Delayed Timing of Primary Repair after Open Globe Injury. Ophthalmology.
European Society of Cataract and Refractive Surgeons (ESCRS ). ESCRS Recommendations for Cataract Surgery. 2024. https://www.escrs.org/escrs-recommendations-for-cataract-surgery
Passaro ML, Posarelli M, Avolio FC, Ferrara M, Costagliola C, Semeraro F, et al. Evaluating the efficacy of postoperative topical antibiotics in cataract surgery: A systematic review and meta-analysis. Acta Ophthalmol. 2025;103(6):622-633. PMID: 40018950.
Matsuura K, Miyazaki D, Inoue Y, Sasaki Y, Shimizu Y. Comparison of iodine compounds and levofloxacin as postoperative instillation; conjunctival bacterial flora and antimicrobial susceptibility following cataract surgery. Jpn J Ophthalmol. 2024;68(6):702-708. PMID: 39240403.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。