เยื่อบุตาอักเสบ ในลูกตา (Endophthalmitis) คือการอักเสบเป็นหนองของของเหลวภายในลูกตา ซึ่งเป็นภาวะฉุกเฉินทางจักษุวิทยา ที่คุกคามการมองเห็น แบ่งออกเป็นชนิดจากภายนอก (หลังการผ่าตัดต้อกระจก หลังการบาดเจ็บ หลังการฉีดยาเข้าแก้วตา ฯลฯ) และชนิดจากภายใน (การแพร่กระจายทางกระแสเลือด)
หนองในช่องหน้าลูกตา และความขุ่นของวุ้นตา เป็นอาการทางคลินิกหลัก แต่ประมาณ 25% ของผู้ป่วยไม่มีอาการปวด.ระดับการมองเห็น เมื่อตรวจ (ต่ำกว่าการรับรู้แสงหรือสูงกว่าการรับรู้การเคลื่อนไหวของมือ) เป็นปัจจัยที่สำคัญที่สุดในการกำหนดแผนการรักษา.
การฉีดยาต้านจุลชีพเข้าในน้ำวุ้นตา (vancomycin + ceftazidime) เป็นการรักษาทางเลือกแรกที่เลือกใช้.
ความเป็นพิษของเชื้อก่อโรคเป็นปัจจัยสำคัญที่กำหนดพยากรณ์โรคทางสายตา โดยเชื้อที่มีพิษสูงมักทำให้เกิดผลลัพธ์ที่รุนแรง
ในกรณีเยื่อบุตาอักเสบ จากภายใน จำเป็นต้องค้นหาและรักษาโรคต้นเหตุ และให้ยาปฏิชีวนะทั่วร่างกายเป็นระยะเวลานาน (4-6 สัปดาห์)
เยื่อบุตาอักเสบ ภายในลูกตา (Endophthalmitis) เป็นคำทั่วไปสำหรับการอักเสบแบบมีหนองซึ่งมีเซลล์อักเสบจำนวนมากแทรกซึมเข้าไปในของเหลวภายในลูกตา รวมถึงช่องวุ้นตา และช่องหน้าม่านตา เป็นโรคฉุกเฉินทางจักษุวิทยาที่ดำเนินไปอย่างรวดเร็ว หากการรักษาที่เหมาะสมล่าช้า อาจทำให้สูญเสียการมองเห็น อย่างถาวรในระยะเวลาอันสั้น
จำแนกตามเส้นทางการเกิดโรคเป็น 2 ประเภทหลัก: จากภายนอก และ จากภายใน
เยื่อบุตาอักเสบภายในลูกตาจากภายนอก
ชนิดเฉียบพลันหลังผ่าตัด : พบบ่อยที่สุดหลังการผ่าตัดต้อกระจก เกิดขึ้นภายใน 6 สัปดาห์หลังผ่าตัด
ชนิดที่เกิดช้า (เรื้อรังหลังผ่าตัด) : เกิดขึ้นหลายสัปดาห์ถึงหลายเดือนหรือมากกว่าหลังผ่าตัด สาเหตุจาก P. acnes และอื่นๆ
ชนิดจากบาดแผล : เชื้อโรคเข้าสู่โดยตรงผ่านบาดแผลทะลุลูกตา อัตราการเกิดในผู้ใหญ่ 0.9–18% ในเด็กสูงถึง 5–54% 2)
ที่เกี่ยวข้องกับ濾過胞และหลังการฉีดเข้าแก้วตา : อุบัติการณ์เพิ่มขึ้นหลังการให้ยา anti-VEGF.
เยื่อบุตาอักเสบจากภายใน
แบคทีเรีย : เกิดขึ้นใน 0.04-0.5% ของภาวะแบคทีเรียในกระแสเลือด 1) การแพร่กระจายทางเลือดจากจุดติดเชื้อในอวัยวะอื่น เช่น ปอด ตับ เยื่อบุหัวใจอักเสบ
เชื้อรา : ส่วนใหญ่เกิดจาก Candida และมักเกิดในผู้ป่วยที่มีภูมิคุ้มกันบกพร่องหรือมีการใส่สายสวนหลอดเลือดดำส่วนกลางเป็นเวลานาน
ที่เกี่ยวข้องกับ K. pneumoniae : ในข้อมูล 12 ปีจากไต้หวัน คิดเป็น 55.8% ของ EE 1) มีความสัมพันธ์อย่างใกล้ชิดกับโรคเบาหวานและฝีในตับ.
เยื่อบุตาอักเสบ จากภายใน (EE) เกิดขึ้นใน 0.04-0.5% ของผู้ป่วยที่มีภาวะแบคทีเรียในกระแสเลือด 1) และในผู้ป่วยฝีในตับ (PLA) ที่เกิดจาก K. pneumoniae สายพันธุ์รุนแรงสูง (hvKP) อัตราการเกิด EE สูงถึง 3.4-12.6% 3)
Q
เยื่อบุตาอักเสบเกิดขึ้นหลังการผ่าตัดต้อกระจกเท่านั้นหรือ?
A
การผ่าตัดต้อกระจก เป็นสาเหตุที่พบบ่อยที่สุด แต่ยังมีเส้นทางจากภายนอกอื่นๆ เช่น การบาดเจ็บ การฉีดยา anti-VEGF เข้าไปในน้ำวุ้นตา และที่เกี่ยวข้องกับถุงกรอง นอกจากนี้ยังมีเยื่อบุตาอักเสบ จากภายในที่แพร่กระจายผ่านกระแสเลือดจากจุดติดเชื้อทั่วร่างกาย ซึ่งต้องระวังเป็นพิเศษในผู้ป่วยเบาหวานและผู้ที่มีภูมิคุ้มกันบกพร่อง
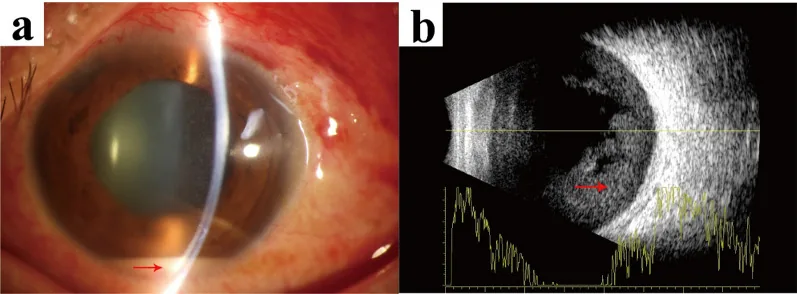
ภาพเยื่อบุตาอักเสบ Xiaojie Lu; Bei Liu; Tiemei Yie; Weiwei Wang. Endophthalmitis caused by Abiotrophia defectiva with initial presentation as retinal vasculitis: a case report. J Med Case Rep. 2025 Jul 11; 19:336. Figure 2. PM
CI D: PMC12247376. License: CC BY.
ภาพถ่ายหลังจากผู้ป่วยเข้ารับการรักษาในโรงพยาบาล ก:
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด พบหนองในช่องหน้าขนาด 1.5 มม. (ลูกศรสีแดงชี้หนองในช่องหน้า) ข: การตรวจอัลตราซาวนด์แบบสแกนความสว่างยืนยันความขุ่นของน้ำ
วุ้นตา ที่หนาแน่น (ลูกศรสีแดงชี้ความขุ่นของน้ำ
วุ้นตา )
ความถี่ของอาการตา อักเสบหลังผ่าตัดตามการศึกษา EVS แสดงไว้ด้านล่างนี้
อาการ ความถี่ (EVS) ตามัว 94.3% ตาแดง 82.1% ปวดตา 74% เปลือกตาบวม 34.5%
สายตาลดลง : อาการหลักที่ผู้ป่วยมักบ่นเป็นอันดับแรก 5) ปวดตา ประมาณ 25% หรือมากกว่าไม่มีอาการปวด ไม่ควรตัดโรคเยื่อบุตาอักเสบ ออกเพียงเพราะมีหรือไม่มีอาการปวดตาแดง และกลัวแสง5) จุดลอยในตา : อาการทางสายตาจากการแทรกซึมของเซลล์อักเสบเข้าไปในวุ้นตา 5)
Q
เยื่อบุตาอักเสบจากภายในลูกตาทำให้เกิดอาการปวดเสมอหรือไม่?
A
ข้อมูลจาก EVS พบว่าอาการปวดตา เกิดขึ้นใน 74% ของกรณี แต่กว่า 25% ของกรณีไม่มีอาการปวด หากเกิดการมองเห็น ลดลงอย่างรวดเร็วหรือตาแดง หลังการผ่าตัดหรือการฉีด ควรสงสัยเยื่อบุตาอักเสบ จากภายในลูกตาและไปพบแพทย์แม้ไม่มีอาการปวด
ความถี่ของอาการแสดงทางคลินิกหลัก (EVS) แสดงไว้ด้านล่าง
อาการแสดง ความถี่ (EVS) หนองในช่องหน้าลูกตา 85% ความขุ่นของสื่อโปร่งใส (วุ้นตา อักเสบ) 79% การมองเห็น ต่ำกว่าการรับรู้แสง26%
หนองในช่องหน้าลูกตา เยื่อบุตาอักเสบ หนองสีขาวถึงขาวเหลืองสะสมในส่วนล่างของช่องหน้าลูกตา เนื่องจากแรงโน้มถ่วงเยื่อบุตาอักเสบ และกระจกตา บวม5) ไฟบรินและวุ้นตา เสื่อม : โพรงวุ้นตา ขุ่นและมองเห็นจอตาได้ยาก 5) เยื่อบุหลอดเลือดดำจอตาอักเสบ : หนึ่งในอาการที่พบเร็วที่สุดในจอตาสำหรับเยื่อบุตาอักเสบ จากภายใน
การกระจายชนิดของแบคทีเรียในกรณีที่เพาะเชื้อให้ผลบวกใน EVS (เยื่อบุตาอักเสบ หลังการผ่าตัดต้อกระจก ):
เชื้อสแตฟิโลค็อกคัสที่ให้ผลลบต่อโคอะกูเลส (CNS) : 70% (มากที่สุด)แบคทีเรียแกรมบวก : 94.2% ของผู้ป่วยที่เพาะเชื้อพบเชื้อทั้งหมดแบคทีเรียประจำถิ่นในช่องปาก : จากการศึกษาหลายสถาบันใน 610 ตา พบ 25.7%4) แบคทีเรียที่มีพิษรุนแรง (Streptococcus, Bacillus ฯลฯ) : 22.9%4)
ในการศึกษาแบบหลายศูนย์ใน 610 ตา การติดเชื้อแบคทีเรียที่มีพิษรุนแรงมีอัตราส่วนออดส์ 4.48 สำหรับการสูญเสียการมองเห็น อย่างรุนแรง (LP หรือแย่กว่า) และอัตราส่วนออดส์ 1.90 สำหรับจอประสาทตาลอก หรือการนำลูกตาออก4)
ปัจจัยพยากรณ์โรคที่ไม่ดี:
การมองเห็น ต่ำเมื่อมาตรวจแบคทีเรียที่มีพิษรุนแรง (แบคทีเรียในช่องปาก, Streptococcus ฯลฯ)4) หลังการผ่าตัดต้อหิน /การบาดเจ็บ (เนื่องจากการทำลายเยื่อบุตา กั้น) 4) เบาหวาน : ความเสี่ยง EE เพิ่มขึ้น 3.6–11 เท่า ใน EE ที่เกิดร่วมกับฝีในตับจาก hvKP พบเบาหวานร่วม 68.3% 1) HbA1c >9% : สัมพันธ์กับความเสี่ยงที่เพิ่มขึ้นของการติดเชื้อรุกราน 3)
หลังการผ่าตัดต้อกระจก สิ่งสำคัญคือต้องสังเกตความผิดปกติหลังผ่าตัด (การมองเห็น ลดลงอย่างรวดเร็ว ตาแดง ปวดตา ) ตั้งแต่เนิ่นๆ หากคุณรู้สึกว่ามีสิ่งผิดปกติหลังการผ่าตัด ให้ติดต่อจักษุแพทย์ทันทีโดยไม่ต้องรอถึงวันถัดไป สำหรับผู้ป่วยเบาหวาน การควบคุมระดับน้ำตาลในเลือดช่วยลดความเสี่ยงในการติดเชื้อ ควรจัดการ HbA1c อย่างต่อเนื่องโดยประสานงานกับแพทย์ผู้รักษา
Q
โอกาสเกิดเยื่อบุตาอักเสบหลังการผ่าตัดต้อกระจกมีเท่าไร?
การประเมินสายตาเมื่อมาตรวจเป็นสิ่งสำคัญที่สุดในการกำหนดแผนการรักษา จากผลการศึกษา EVS การแยกระหว่าง การรับรู้แสง (LP) หรือน้อยกว่า และ การเห็นมือ (HM) หรือมากกว่า เป็นจุดแยกในการเลือกการรักษา (ดูหัวข้อ “วิธีการรักษามาตรฐาน” )
ประเมินระดับหนองในช่องหน้าม่านตา อาการบวมน้ำที่กระจกตา และการสะสมของไฟบริน การใช้กล้องตรวจมุมตาสามารถตรวจพบหนองในมุมตา (angle hypopyon) ได้
เมื่อมองไม่เห็นจอประสาทตา ชัดเจนเนื่องจากวุ้นตา อักเสบหรือกระจกตา บวม การตรวจนี้จำเป็นสำหรับการประเมินเสียงสะท้อนภายในวุ้นตา และตรวจหาจอประสาทตาลอก
ตัวอย่างวุ้นตา : อัตราการให้ผลบวกสูงกว่าน้ำในช่องหน้าตา ในการศึกษา EVS อัตราการให้ผลบวกของน้ำในช่องหน้าตาเพียง 4.2% และการเจาะวุ้นตา เป็นกุญแจสำคัญในการวินิจฉัย อัตราการเพาะเชื้อให้ผลบวก : ในการศึกษาหลายศูนย์ พบผลบวกใน 296 จาก 610 ตา (48.5%) 4) mNGS (การหาลำดับรุ่นถัดไปแบบเมตาจีโนมิกส์) : มีประโยชน์ในการระบุเชื้อโรคหายากที่เพาะเลี้ยงยาก (เช่น สกุล Paenibacillus ) 2)
ในภาวะอักเสบของช่องหน้าลูกตา ช่วงต้นหลังผ่าตัด การแยกความแตกต่างจาก TASS (กลุ่มอาการพิษของส่วนหน้าลูกตา) เป็นสิ่งสำคัญ 5)
TASS ไม่มีวุ้นตา อักเสบ ตอบสนองต่อยาหยอดตาสเตียรอยด์ เยื่อบุตาอักเสบ หลังผ่าตัดวุ้นตา จำเป็นต้องรักษาด้วยยาต้านจุลชีพ
Q
จะแยกความแตกต่างระหว่างเยื่อบุตาอักเสบและ TASS ได้อย่างไร?
A
TASS เกิดขึ้นในวันถัดจากการผ่าตัด (ภายใน 12-24 ชั่วโมง) และไม่มีภาวะวุ้นตา อักเสบร่วมด้วย ซึ่งเป็นจุดแตกต่างหลักจากเยื่อบุตาอักเสบ 5) TASS ตอบสนองต่อยาหยอดตาสเตียรอยด์ ในขณะที่เยื่อบุตาอักเสบ จำเป็นต้องให้ยาปฏิชีวนะตั้งแต่เนิ่นๆ และการแยกความแตกต่างระหว่างสองภาวะนี้ส่งผลโดยตรงต่อแผนการรักษา หากสงสัย ให้เก็บตัวอย่างโดยการเจาะวุ้นตา
การเลือกการรักษาตามคำแนะนำของ EVS (หลังผ่าตัดต้อกระจก หรือใส่เลนส์แก้วตาเทียม ครั้งที่สอง): 5)
เจาะและฉีด
ข้อบ่งชี้ : กรณีที่ระดับสายตาเมื่อมาตรวจ ≥ เห็นมือโบก
ขั้นตอน : ทำการเจาะน้ำวุ้นตา (tap) + ฉีดยาปฏิชีวนะเข้าในน้ำวุ้นตา (inject)
ในการศึกษา EVS ไม่มีความแตกต่างอย่างมีนัยสำคัญในการมองเห็น ครั้งสุดท้ายระหว่างการตัดวุ้นตา แบบทันทีและการเจาะดูดและฉีดยาในกลุ่มที่มีการมองเห็น ระดับ HM หรือดีกว่า ถือเป็นทางเลือกแรกในการรักษาที่มีการรุกรานน้อยกว่า
การตัดวุ้นตาแบบทันที
ข้อบ่งชี้ : ผู้ป่วยที่มีการมองเห็น ระดับรับรู้แสง (LP) หรือแย่กว่าเมื่อมาตรวจ
ผล : สัดส่วนที่มองเห็นได้ 20/40 หรือดีกว่าคือ 33% ในกลุ่มตัดวุ้นตา และ 11% ในกลุ่มเจาะดูดและฉีดยา 5)
การตัดวุ้นตา แบบทันทีช่วยกำจัดเชื้อก่อโรคและสารอักเสบภายในวุ้นตา ในญี่ปุ่น สถานพยาบาลหลายแห่งทำการผ่าตัดวุ้นตา ตั้งแต่เนิ่นๆ โดยหวังว่าจะพยากรณ์การมองเห็น ดีขึ้น
แนวทางการให้ยามาตรฐานแสดงไว้ด้านล่าง
ยา ขนาดยาที่ฉีดเข้าแก้วตา แวนโคมัยซิน 1.0 มก./0.1 มล. เซฟตาซิดิม 2.25 มก./0.1 มล. แอมโฟเทอริซิน บี 5-10 ไมโครกรัม/0.1 มล. โวริโคนาโซล 50-100 ไมโครกรัม/0.1 มล.
แบคทีเรีย : การรักษามาตรฐานคือการใช้ยาแวนโคมัยซิน (ครอบคลุมแบคทีเรียแกรมบวก) ร่วมกับเซฟตาซิดิม (ครอบคลุมแบคทีเรียแกรมลบ)เชื้อรา : ให้ยาแอมโฟเทอริซิน บี หรือโวริโคนาโซล เข้าสู่แก้วตา
แนวทาง ESCRS (2024) แนะนำดังนี้:8)
การฉีดเซฟูรอกซิมเข้าช่องหน้าม่านตา : ESCRS แนะนำให้ให้ยาปฏิชีวนะเข้าช่องหน้าม่านตา เมื่อสิ้นสุดการผ่าตัดต้อกระจก 8) ยาหยอดตาปฏิชีวนะก่อนและหลังผ่าตัดเป็นมาตรการเสริมเพื่อลดปริมาณแบคทีเรียบนผิวตา แต่ผลเพิ่มเติมเหนือยาปฏิชีวนะในช่องหน้าม่านตา ยังไม่ชัดเจน9) 10)
การกำหนดมาตรฐานมาตรการป้องกันการติดเชื้อรวมถึงยาปฏิชีวนะในช่องหน้าม่านตา เป็นหัวใจสำคัญของการป้องกันเยื่อบุตาอักเสบ หลังผ่าตัด8)
การจัดการการติดเชื้อทั่วร่างกายเป็นสิ่งสำคัญที่สุด IDSA แนะนำให้ให้ยาปฏิชีวนะเป็นเวลา 4–6 สัปดาห์ สำหรับ EE ที่เกิดร่วมกับฝีในตับจาก K. pneumoniae (PLA) 1) การรักษาเฉพาะที่ตา (การฉีดยาปฏิชีวนะเข้าแก้วตาและการตัดแก้วตา) ทำพร้อมกันกับการรักษาทั่วร่างกาย
ในเยื่อบุตาอักเสบ หลังฉีดยา anti-VEGF การวิเคราะห์ผู้ป่วย 1,044 รายจาก IRIS Registry รายงานว่าไม่มีความแตกต่างของผลลัพธ์ทางสายตาระหว่างการตัดแก้วตาตั้งแต่แรกและการฉีดยาเข้าแก้วตาเพียงอย่างเดียว 6) แต่ในกรณีที่สายตาลดลงอย่างรุนแรงเมื่อมาตรวจ ควรพิจารณาตัดแก้วตาทันที
การเตรียมยาปฏิชีวนะเข้าแก้วตาต้องใช้เทคนิคปลอดเชื้ออย่างเคร่งครัด และต้องระวังพิษของยา (โดยเฉพาะพิษต่อจอตา) จากความเข้มข้นที่ผิดพลาด
ในเยื่อบุตาอักเสบ หลังบาดเจ็บ ช่วงเวลาในการเย็บลูกตาครั้งแรกอาจส่งผลต่อพยากรณ์โรคทางสายตา และแนะนำให้ปิดแผลโดยเร็ว 7)
Q
การรักษาเยื่อบุตาอักเสบจากภายในร่างกายทำอย่างไร?
A
นอกจากการรักษาเฉพาะที่ทางตาด้วยการผ่าตัดวุ้นตา และการฉีดยาปฏิชีวนะเข้าในวุ้นตา แล้ว การรักษาด้วยยาปฏิชีวนะทั่วร่างกายสำหรับโรคต้นเหตุ (เช่น ฝีในตับหรือภาวะแบคทีเรียในเลือด) เป็นเวลา 4–6 สัปดาห์ถือเป็นมาตรฐาน 1) การจัดการโรคพื้นเดิม เช่น เบาหวานและภาวะกดภูมิคุ้มกันก็ดำเนินไปพร้อมกัน และการประสานงานกับอายุรศาสตร์โรคติดเชื้อเป็นสิ่งจำเป็น
ระหว่างการผ่าตัดหรือการบาดเจ็บ แบคทีเรียประจำถิ่นรอบดวงตาเข้าสู่ภายในดวงตาและเพิ่มจำนวนอย่างรวดเร็วในช่องวุ้นตา และช่องหน้าม่านตา ซึ่งถูกแยกทางภูมิคุ้มกัน เนื่องจากกลไกการป้องกันภายในดวงตาต่อเชื้อสแตฟิโลค็อกคัสและอื่นๆ มีน้อย การติดเชื้อจึงเกิดขึ้นได้แม้มีแบคทีเรียเพียงเล็กน้อย
แบคทีเรียที่มีพิษสูงพบได้ค่อนข้างบ่อยหลังการผ่าตัดต้อหิน และการผ่าตัดวุ้นตา ซึ่งเชื่อว่าเกิดจาก การทำลายเยื่อบุตา ขาว จากการผ่าตัดเหล่านี้ที่เอื้อให้แบคทีเรียประจำถิ่นในช่องปากและแบคทีเรียในสิ่งแวดล้อมเข้าสู่ดวงตา 4)
เชื้อโรคแพร่กระจายทางกระแสเลือดเข้าสู่ดวงตาจากจุดติดเชื้อในอวัยวะอื่น (เช่น ฝีในตับ ปอดบวม เยื่อบุหัวใจอักเสบ) โดยปกติ การติดเชื้อเริ่มจากส่วนหลังของตาผ่านหลอดเลือดจอประสาทตา แล้วลุกลามไปยังยูเวียและวุ้นตา
ปัจจัยความรุนแรงของ hvKP (K. pneumoniae ที่มีความรุนแรงสูง):
แคปซูลโพลีแซ็กคาไรด์ (CPS): ให้ความต้านทานต่อการถูกกินโดยเซลล์เม็ดเลือดขาว สร้างโคโลนีเมือก (hypermucoviscosity) ที่เป็นลักษณะเฉพาะของ hvKP 1) 3) ไลโปโพลีแซ็กคาไรด์ (LPS): กระตุ้นการอักเสบแบบลูกโซ่ไซเดอโรฟอร์ (กลไกการดึงธาตุเหล็ก): ส่งเสริมการเจริญเติบโตโดยการแย่งธาตุเหล็กจากโฮสต์ยีนก่อความรุนแรง: peg-344 , iutA , rmpA และอื่นๆ เกี่ยวข้องกับความรุนแรงสูง 1) 3)
ในโรคเบาหวาน ภาวะน้ำตาลในเลือดสูงทำให้การซึมผ่านของหลอดเลือดเพิ่มขึ้น ซึ่งส่งเสริมการบุกรุกของ hvKP เข้าสู่หลอดเลือดจอประสาทตา 3) และการทำงานของนิวโทรฟิลที่ลดลงทำให้การป้องกันการติดเชื้ออ่อนแอลง นี่ถือเป็นสาเหตุหนึ่งที่ทำให้ผู้ป่วยเบาหวานมีอุบัติการณ์ของ EE ร่วมกับ PLA สูง
Yap และคณะ (2025) ในการศึกษาแบบหลายศูนย์ในตา 610 ตา รายงานว่าเยื่อบุตาอักเสบจากแบคทีเรีย ที่มีพิษรุนแรง (แบคทีเรียในช่องปาก สเตรปโตค็อกคัส ฯลฯ) เมื่อเทียบกับแบคทีเรียที่มีพิษต่ำ มี OR 4.48 สำหรับการมองเห็น ลดลงอย่างรุนแรง (การรับรู้แสงหรือแย่กว่า) และ OR 1.90 สำหรับจอประสาทตาลอก หรือการนำลูกตาออก 4) อัตราการเพาะเชื้อให้ผลบวกคือ 48.5% (296/610 ตา) การค้นพบนี้บ่งชี้ว่าการประมาณเชื้อก่อโรคขณะเข้ารับการตรวจ (โดยพิจารณาจากเทคนิคการผ่าตัด กลไกการบาดเจ็บ และแนวทางทางคลินิก) มีส่วนช่วยในการทำนายพยากรณ์โรค
การศึกษาโดยใช้ IRIS Registry (2025) ในผู้ป่วยเยื่อบุตาอักเสบ หลังฉีดยา anti-VEGF เข้าแก้วตา 1044 ราย รายงานว่าไม่มีความแตกต่างอย่างมีนัยสำคัญในการมองเห็น ครั้งสุดท้ายระหว่างการตัดแก้วตาเร็วและการฉีดยาปฏิชีวนะเข้าแก้วตาเพียงอย่างเดียว 6) ซึ่งชี้ให้เห็นว่า Tap & Inject อาจหลีกเลี่ยงการรุกรานที่มากเกินไปในกรณีที่มีการมองเห็น ดีเมื่อมาตรวจ
Blanch และคณะ (Ophthalmology) ได้ทำการทบทวนวรรณกรรมอย่างเป็นระบบในตา 8497 ตา โดยเปรียบเทียบการเย็บปิดแผลปฐมภูมิเร็วและช้าในบาดแผลเปิดของลูกตา และศึกษาผลต่ออัตราการเกิดเยื่อบุตาอักเสบ ภายในลูกตา 7) การเย็บปิดแผลเร็วช่วยป้องกันการเข้าสู่ดวงตาของเชื้อโรค ซึ่งแนะนำให้ทำเพื่อลดความเสี่ยงของการติดเชื้อ
Lu และคณะ (2025) รายงานกรณีการติดเชื้อทั่วร่างกายและเยื่อบุตาอักเสบ จากสกุล Paenibacillus และแบคทีเรียสายพันธุ์หายากนี้ซึ่งยากต่อการระบุด้วยการเพาะเชื้อถูกระบุโดย mNGS (การหาลำดับรุ่นถัดไปแบบเมตาจีโนมิกส์) 2) mNGS ถือเป็นเทคโนโลยีที่มีแนวโน้มในการหาสาเหตุของเยื่อบุตาอักเสบ ที่เพาะเชื้อไม่ขึ้น
Chen Y, et al. Pyogenic liver abscess complicated with endogenous endophthalmitis caused by K. pneumoniae . Immun Inflamm Dis. 2023;11:e943.
Lu S, et al. Systemic and localized infections caused by Paenibacillus : case report. BMC Ophthalmol. 2025;25:133.
Liu J, et al. A typical multisite invasive infection caused by hvKP. Medicine. 2022;101:52(e32592).
Yap A, Kaur D, Muttaiyah S, et al. Impact of microorganism virulence on endophthalmitis outcomes. Br J Ophthalmol. 2025;109(3):347-352. doi:10.1136/bjo-2024-325605. PMID:39299710.
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):S64-S164.
Early Vitrectomy vs Injection Only for Endophthalmitis After Anti-VEGF Injections. Ophthalmology. 2025.
Blanch RJ, et al. Early versus Delayed Timing of Primary Repair after Open Globe Injury. Ophthalmology.
European Society of Cataract and Refractive Surgeons (ESCRS ). ESCRS Recommendations for Cataract Surgery. 2024. https://www.escrs.org/escrs-recommendations-for-cataract-surgery
Passaro ML, Posarelli M, Avolio FC, Ferrara M, Costagliola C, Semeraro F, et al. Evaluating the efficacy of postoperative topical antibiotics in cataract surgery: A systematic review and meta-analysis. Acta Ophthalmol. 2025;103(6):622-633. PMID: 40018950.
Matsuura K, Miyazaki D, Inoue Y, Sasaki Y, Shimizu Y. Comparison of iodine compounds and levofloxacin as postoperative instillation; conjunctival bacterial flora and antimicrobial susceptibility following cataract surgery. Jpn J Ophthalmol. 2024;68(6):702-708. PMID: 39240403.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต