ระยะที่ 1 (เบลบิติส)
“ขาวบนแดง (white-on-red)”: ตุ่มกรองขุ่นเหลืองขาวบนเยื่อบุตาที่มีเลือดคั่ง ลักษณะเฉพาะ
ความขุ่นของตุ่ม: กลายเป็นทึบแสงสีเหลืองขาว
ปฏิกิริยาในช่องหน้าตาเล็กน้อย: อาจมีหรือไม่มีหนองในช่องหน้าตา

การติดเชื้อที่เกี่ยวข้องกับตุ่มกรอง (bleb-related infection: BRI) เป็นภาวะแทรกซ้อนติดเชื้อที่เกิดขึ้นหลังการผ่าตัดกรองน้ำเลี้ยงตาสำหรับโรคต้อหิน (เช่น การตัดเนื้อเยื่อโพรงตา) เมื่อแบคทีเรียบุกรุกผ่านตุ่มกรอง การติดเชื้อที่จำกัดอยู่ภายในตุ่มกรองเรียกว่า ตุ่มกรองอักเสบ (blebitis) ส่วนการติดเชื้อที่ลุกลามเข้าสู่ภายในตาเรียกว่า เยื่อบุตาอักเสบที่เกี่ยวข้องกับตุ่มกรอง (bleb-associated endophthalmitis: BAE) และทั้งสองภาวะนี้ได้รับการจัดการแยกกันทางคลินิก
การแบ่งระยะทางคลินิกต่อไปนี้ถูกใช้ 1).
การผ่าตัดกรอง (filtering surgery) แตกต่างจากการผ่าตัดลูกตาชนิดอื่นตรงที่มีความเสี่ยงต่อการติดเชื้อของ濾過胞ไม่เพียงแต่ในระยะแรกหลังผ่าตัด แต่ยังรวมถึงระยะยาวด้วย ในการศึกษาไปข้างหน้าแบบหลายศูนย์เกี่ยวกับการตัด trabeculotomy ร่วมกับ mitomycin C (Collaborative Bleb-Related Infection Incidence and Treatment Study) รายงานอุบัติการณ์สะสมของการติดเชื้อ濾過胞ภายใน 5 ปีหลังผ่าตัดเท่ากับ 2.2% โดยเป็น BAE 1.1% 5) การศึกษานี้เป็นการสำรวจไปข้างหน้าระดับประเทศที่ดำเนินการโดยสมาคมต้อหินญี่ปุ่น ซึ่งให้ข้อมูลที่น่าเชื่อถือ ความถี่ของการติดเชื้อ濾過胞หลัง 1 เดือนหลังผ่าตัดอยู่ระหว่าง 0.97% ถึง 5% 4) ซึ่งสูงกว่าการติดเชื้อระยะหลังของการผ่าตัดลูกตาชนิดอื่น การติดเชื้อ濾過胞หลังการผ่าตัดต้อหินมักเกิดขึ้นหลายปีหลังผ่าตัด และมีอัตราการเกิดสูงกว่าหลังการผ่าตัดต้อกระจก
ตามระยะเวลาที่เกิด แบ่งเป็น ชนิดเริ่มต้นเร็ว (ภายใน 1 เดือนหลังผ่าตัด) และ ชนิดเริ่มต้นช้า (หลัง 1 เดือน) 1) ชนิดเริ่มต้นเร็วมักเกิดจากแบคทีเรียที่มีพิษต่ำ (coagulase-negative staphylococci) ส่วนชนิดเริ่มต้นช้าเกิดจากแบคทีเรียที่มีพิษสูง (Streptococcus, Haemophilus influenzae) และมีพยากรณ์โรคไม่ดี 1) ความถี่ของการติดเชื้อ濾過胞ชนิดเริ่มต้นเร็วคือ 0.1-0.2% ซึ่งต่ำกว่าชนิดเริ่มต้นช้า 4) ผู้ป่วยที่ได้รับการผ่าตัดกรองควรได้รับคำอธิบายเกี่ยวกับความเสี่ยงของการติดเชื้อระยะหลัง และควรได้รับคำแนะนำให้มาพบแพทย์ทันทีหากมีอาการเช่น ตาแดง น้ำตาไหล ตาพร่ามัว หรือปวดตา 4)
Blebitis คือภาวะที่การติดเชื้อจำกัดอยู่เฉพาะใน濾過胞 ซึ่งสามารถคาดหวังพยากรณ์โรคทางสายตาที่ดีได้ด้วยการรักษาเฉพาะที่อย่างเหมาะสม ในทางตรงกันข้าม endophthalmitis ที่เกี่ยวข้องกับ濾過胞 (BAE) คือภาวะที่การติดเชื้อลุกลามไปถึงวุ้นตา ซึ่งมักมีพยากรณ์โรคทางสายตาไม่ดีแม้จะได้รับการรักษาอย่างเข้มข้น หากมี hypopyon และการติดเชื้อ濾過胞ที่ชัดเจน ควรจัดการเหมือน endophthalmitis เว้นแต่จะมีสาเหตุอื่นพิสูจน์ได้ 1)
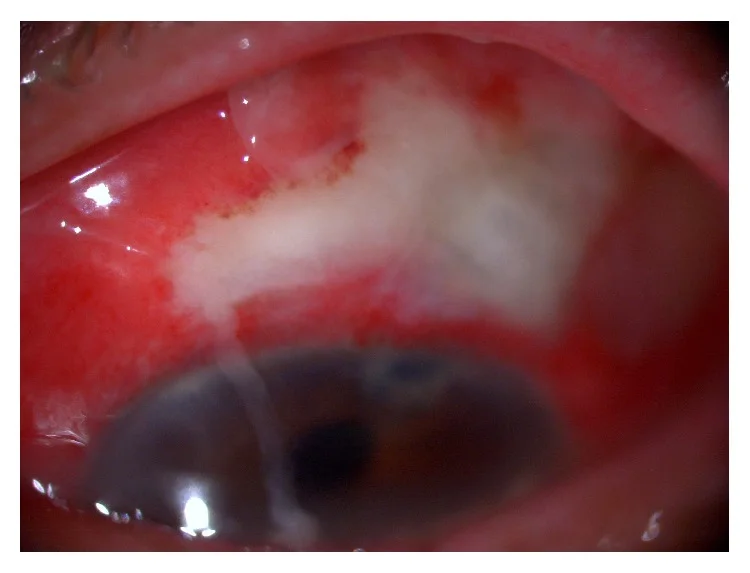
ระยะที่ 1 (เบลบิติส)
“ขาวบนแดง (white-on-red)”: ตุ่มกรองขุ่นเหลืองขาวบนเยื่อบุตาที่มีเลือดคั่ง ลักษณะเฉพาะ
ความขุ่นของตุ่ม: กลายเป็นทึบแสงสีเหลืองขาว
ปฏิกิริยาในช่องหน้าตาเล็กน้อย: อาจมีหรือไม่มีหนองในช่องหน้าตา
ระยะที่ II-III (BAE)
เยื่อบุตาคั่งเลือดอย่างชัดเจน: กว้างและรุนแรงกว่าระยะที่ 1
หนองในช่องหน้าตา: ร่วมกับการตกตะกอนของไฟบริน
ความขุ่นของวุ้นตา: ปรากฏในระยะที่ III ในระยะ IIIb จะมองไม่เห็นจอตา
เมื่อพบหนองในช่องหน้าตาและการติดเชื้อตุ่มที่ชัดเจน ให้รักษาเป็นเยื่อบุตาอักเสบ (endophthalmitis) เว้นแต่จะพิสูจน์สาเหตุอื่น1) มักพบการรั่วของตุ่ม แต่เศษซากจากการอักเสบอาจอุดรูรั่วชั่วคราว
เพื่อทำนายการทำงานของการกรองหลังการผ่าตัดกรองและการตรวจพบภาวะแทรกซ้อนตั้งแต่เนิ่นๆ จำเป็นต้องตรวจสอบ bleb อย่างละเอียดในทุกครั้งที่ตรวจ โดยใช้กล้องจุลทรรศน์ชนิดกรีด (slit-lamp) ประเมิน 5 รายการต่อไปนี้:
แบคทีเรียก่อโรคแตกต่างกันไปตามระยะเวลาที่เริ่มมีอาการ มีรายงานจุลินทรีย์ก่อโรคมากกว่า 100 ชนิดในเอกสารทางการแพทย์ 1)
| ระยะเวลาที่เริ่มมีอาการ | แบคทีเรียก่อโรคหลัก | ลักษณะเฉพาะ |
|---|---|---|
| เริ่มมีอาการเร็ว | สแตฟิโลค็อกคัสที่ให้ผลลบต่อโคอะกูเลส | พิษต่ำ พยากรณ์โรคค่อนข้างดี |
| เริ่มมีอาการช้า | สเตรปโตค็อกคัส, H. influenzae | พิษสูง พยากรณ์โรคไม่ดี |
แบคทีเรียแกรมบวกรูปร่างกลมเป็นชนิดที่พบบ่อยที่สุด โดย Streptococcus (ประมาณ 385 สายพันธุ์) และ Staphylococcus (ประมาณ 296 สายพันธุ์) เป็นชนิดหลัก ในแบคทีเรียแกรมลบ Moraxella (ประมาณ 79 ราย) และ Haemophilus (ประมาณ 63 ราย) พบบ่อย 1) พบได้น้อยที่มีรายงานการติดเชื้อจากสัตว์สู่คน เช่น Capnocytophaga canimorsus 2) ในการศึกษาย้อนหลังในสวีเดน รายงานอุบัติการณ์ของเยื่อบุตาอักเสบหลังการผ่าตัด trabeculectomy และ blebitis รุนแรงเท่ากับ 7.2 ต่อการผ่าตัด 1,000 ครั้ง 12)
การรั่วของอารมณ์ขันน้ำจากตุ่มกรองเป็นปัจจัยเสี่ยงที่สำคัญที่สุด เพิ่มความเสี่ยงในการติดเชื้อถึง 26 เท่า 1) การใช้ยาต้านเมตาบอไลต์ทำให้ผนังตุ่มบางลงและขาดหลอดเลือด เพิ่มความเสี่ยงต่อการรั่ว โดยเฉพาะในตุ่มขาดเลือดที่มีผนังบางและมีหลอดเลือดน้อย การรั่วมักเกิดขึ้นบ่อยกว่า การตรวจซีเดลทุกครั้งเพื่อดูว่ามีการรั่วหรือไม่เป็นสิ่งสำคัญ
การสังเกตลักษณะภายนอกของตุ่มเป็นพื้นฐาน และตรวจสอบ 5 รายการที่กล่าวถึงก่อนหน้านี้ (ขอบเขต ความสูง ความหนาของผนัง การกระจายของหลอดเลือด การทดสอบซีเดล)
เป็นการตรวจพื้นฐานเพื่อยืนยันการรั่วของอารมณ์ขันน้ำจากตุ่มกรอง
วิธีการจำแนกตุ่มตามลักษณะภายนอกที่พบบ่อยมีดังนี้:
ทั้งสองวิธีมีประโยชน์ในการประเมินการทำงานของการกรองและทำนายความเสี่ยงของการติดเชื้อ การใช้ OCT ส่วนหน้าร่วมด้วยจะช่วยให้ประเมินโครงสร้างภายในของบลีบและความหนาของผนังบลีบได้อย่างเป็นกลางมากขึ้น 10)
หากไม่มีการลุกลามไปยังวุ้นตา ให้รักษาด้วยยาปฏิชีวนะเฉพาะที่อย่างเข้มข้น หากการติดเชื้อจำกัดอยู่เฉพาะในช่องหน้าจากตุ่มกรอง สามารถจัดการได้ด้วยยาปฏิชีวนะเฉพาะที่และทั่วร่างกาย
หลังจาก 24 ชั่วโมงของการตอบสนองทางคลินิก ให้พิจารณาเพิ่มสเตียรอยด์เฉพาะที่ แต่เนื่องจากมีรายงานการพยากรณ์โรคที่แย่ลง จึงต้องตัดสินใจอย่างระมัดระวัง ปรับเปลี่ยนยาปฏิชีวนะตามผลเพาะเชื้อ และติดตามการตอบสนองต่อการรักษาอย่างใกล้ชิด เริ่มใช้สเตียรอยด์หลังจากยืนยันว่าควบคุมการติดเชื้อได้แล้วเท่านั้น
ฉีดยาปฏิชีวนะเข้าในวุ้นตาพร้อมกับการเก็บตัวอย่างโดยการเจาะวุ้นตา
| ยา | ขนาดยา | หมายเหตุ |
|---|---|---|
| แวนโคมัยซิน | 1 มก./0.1 มล. | ครอบคลุมแบคทีเรียแกรมบวก |
| เซฟตาซิดิม | 2.25 มก./0.1 มล. | ครอบคลุมแบคทีเรียแกรมลบ |
| เดกซาเมทาโซน | 0.4 มก./0.1 มล. | เสริม (ยับยั้งการอักเสบ) |
เมื่อการติดเชื้อลุกลามไปถึงช่องวุ้นตา มักจำเป็นต้องผ่าตัดวุ้นตา แม้จะมีรายงานว่าการผ่าตัดวุ้นตา (PPV) ให้ผลพยากรณ์ทางสายตาดีกว่าการฉีดยาเข้าช่องวุ้นตา แต่ข้อมูลล่าสุดแสดงว่าผลพยากรณ์ทางสายตาใกล้เคียงกัน เนื่องจากการพยากรณ์ทางสายตาแย่มากเมื่อการติดเชื้อถึงช่องวุ้นตา จึงจำเป็นต้องตอบสนองอย่างรวดเร็ว หมายเหตุ: การศึกษาการผ่าตัดวุ้นตาในเยื่อบุตาอักเสบ (EVS) มุ่งเน้นที่เยื่อบุตาอักเสบหลังผ่าตัดต้อกระจก ซึ่งภูมิหลังผู้ป่วย เชื้อก่อโรค และกลไกการเกิดโรคแตกต่างจาก BRI/BAE ดังนั้นจึงไม่เหมาะสมที่จะนำผล EVS มาปรับใช้โดยตรง โดยเฉพาะใน BAE มักเกิดอาการช้าและเกี่ยวข้องกับแบคทีเรียที่มีพิษรุนแรง จึงควรพิจารณาการผ่าตัดวุ้นตาที่รุกมากขึ้น
ในแนวทางปฏิบัติทางคลินิกโรคต้อหิน (ฉบับที่ 5) CQ6 แนะนำการใช้ยาปฏิชีวนะหลังการผ่าตัดโพรงเยื่อบุตา ดังนี้ 4)
แนะนำให้ใช้ยาปฏิชีวนะเพื่อป้องกัน แต่ยังไม่มีฉันทามติเกี่ยวกับชนิดยา วิธีการ หรือระยะเวลาที่ควรใช้ 4) ผู้เชี่ยวชาญที่เข้าร่วมการศึกษาโดยทั่วไปใช้ยาปฏิชีวนะชนิดหยอดตาอย่างต่อเนื่องเป็นเวลา 1-3 เดือนหลังผ่าตัด และไม่เกิดการติดเชื้อหลังผ่าตัดในช่วงเวลาดังกล่าว ดังนั้นจึงแนะนำอย่างยิ่งให้ใช้ยาปฏิชีวนะอย่างต่อเนื่องเป็นเวลา 1-3 เดือนหลังผ่าตัด (ระดับคำแนะนำ: แนะนำอย่างยิ่งให้ “ปฏิบัติ”, ระดับหลักฐาน: C) 4)
ในการสำรวจการติดเชื้อของตุ่มกรองระดับประเทศ (104 ตา) เปรียบเทียบระหว่างกลุ่มที่ใช้ยาปฏิชีวนะระยะยาวและกลุ่มที่ไม่ใช้ ผลลัพธ์แสดงให้เห็นว่าการใช้ยาปฏิชีวนะระยะยาวช่วยชะลอการเกิดการติดเชื้อของตุ่มกรองอย่างมีนัยสำคัญ 6)
หากผนังตุ่มกรองบางและมีน้ำหล่อเลี้ยงซึมออกมาเมื่อยกเปลือกตาบน หรือมีอาการเช่นน้ำตาคั่งเมื่อตื่นนอน ควรพิจารณาใช้ยาขี้ผึ้งทาตาปฏิชีวนะกลุ่มฟลูออโรควิโนโลนก่อนนอนอย่างจริงจัง 4)
จาก 26 ตาในกลุ่มใช้ระยะยาว พบเชื้อดื้อยาใน 9 ตา แต่ 6 ในนั้นเป็นเชื้อ Staphylococcus epidermidis ซึ่งมักไม่ทำให้เกิดเยื่อบุตาอักเสบรุนแรง 4) ควรหลีกเลี่ยงการใช้ยาปฏิชีวนะโดยไม่จำเป็นในแง่เศรษฐศาสตร์สาธารณสุขด้วย
เมื่อพบการรั่วซึม ซึ่งเป็นปัจจัยเสี่ยงสูงสุดของการติดเชื้อ濾過胞 จำเป็นต้องมีการจัดการที่เหมาะสม
แนวทางปฏิบัติทางคลินิกสำหรับต้อหิน (ฉบับที่ 5) แนะนำอย่างยิ่งให้ใช้ยาปฏิชีวนะต่อเนื่องเป็นเวลา 1-3 เดือนหลังการผ่าตัด (ระดับหลักฐาน C)4) หลังจากนั้น ขึ้นอยู่กับปัจจัยเสี่ยง เช่น การมีหรือไม่มีการรั่วซึมของ濾過胞 ควรพิจารณาการใช้ยาขี้ผึ้งทาตากลุ่ม new quinolone ในระยะยาวก่อนนอน มีรายงานว่าการใช้ในระยะยาวทำให้ระยะเวลามัธยฐานของการเกิดการติดเชื้อล่าช้าอย่างมีนัยสำคัญจาก 3.9 ปีในกลุ่มที่ไม่ใช้เป็น 10.5 ปีในกลุ่มที่ใช้ยาขี้ผึ้ง6) อย่างไรก็ตาม ควรหลีกเลี่ยงการใช้อย่างไม่เหมาะสม และตัดสินใจใช้ต่อเนื่องโดยปรึกษาแพทย์ผู้รักษา
พยาธิกำเนิดของการติดเชื้อที่เกี่ยวข้องกับ濾過胞เกิดจาก濾過胞ที่เกิดขึ้นหลังการผ่าตัดกรองต้อหินกลายเป็นช่องทางเข้าของการติดเชื้อ
ในการผ่าตัด trabeculectomy น้ำหล่อเลี้ยงลูกตาจะถูกนำจากใต้แผ่นตาขาวไปยังใต้เยื่อบุตาเพื่อสร้างตุ่มกรอง (bleb) เมื่อผนังของตุ่มนี้บางลงหรือรั่ว น้ำตาหรือแบคทีเรียประจำถิ่นรอบดวงตาสามารถบุกรุกเข้าไปในลูกตาได้
การใช้ยาต้านเมแทบอไลต์ (MMC และ 5-FU) เพิ่มความเสี่ยงต่อการติดเชื้อผ่านกลไกที่ซับซ้อนดังต่อไปนี้:
แม้ว่ายาต้านเมแทบอไลต์ในปัจจุบันจำเป็นต่อการยับยั้งการเกิดแผลเป็นในการผ่าตัด trabeculectomy แต่ต้องคำนึงถึงความเสี่ยงที่เพิ่มขึ้นของการติดเชื้อในระยะยาวที่เกี่ยวข้องกับการใช้ยาเหล่านี้เสมอ
รูปร่างของตุ่มเปลี่ยนแปลงไปตามกาลเวลา ในการผ่าตัด trabeculectomy เนื้อเยื่อแผลเป็นจะก่อตัวขึ้นในเนื้อเยื่อใต้เยื่อบุตาในระหว่างกระบวนการสมานแผลหลังผ่าตัด การใช้ mitomycin C (MMC) ยับยั้งปฏิกิริยาของเนื้อเยื่อที่มากเกินไปในระยะแรก และเพิ่มโอกาสในการรักษาตุ่มกรองในระยะยาว แต่ในช่วงสองสามเดือนแรกหลังผ่าตัดเมื่อการเกิดแผลเป็นดำเนินไปอย่างรวดเร็ว ความต้านทานการไหลของแผ่นตาขาวและรูปร่างของตุ่มจะเปลี่ยนแปลงตลอดเวลา หากไม่มีการจัดการที่เหมาะสมในช่วงเวลานี้ การบางลงของผนังตุ่มมีแนวโน้มที่จะดำเนินไป
ตุ่มขาดเลือดที่ไม่มีหลอดเลือดมีความเสี่ยงสูงเป็นพิเศษต่อการรั่วของน้ำหล่อเลี้ยงลูกตา ตุ่มไร้หลอดเลือดมักเกิดขึ้นกับเทคนิคการกรีดเยื่อบุตาที่ฐานขอบตา (limbal-based incision) และสิ่งนี้สัมพันธ์กับอัตราการติดเชื้อที่สูงของการกรีดฐานขอบตา (8% เทียบกับ 0% ในการกรีดฐาน fornix) 1) การรั่วของน้ำหล่อเลี้ยงลูกตาเมื่อผนังตุ่มบางลงเรื่อยๆ หรือการติดเชื้อของตุ่มเมื่อแบคทีเรียเข้าสู่ตุ่ม เป็นภาวะแทรกซ้อนระยะยาวที่ต้องระวัง ในกรณีที่มีการซึม (oozing) ของน้ำหล่อเลี้ยงลูกตา ให้สังเกตอาการโดยระวังการติดเชื้อ แต่การรั่วที่ชัดเจนเป็นข้อบ่งชี้ในการรักษา
ความรุนแรงของเชื้อก่อโรคสัมพันธ์กับระยะเวลาที่เริ่มเกิด 1) ในชนิดที่เริ่มเกิดเร็ว เชื้อที่มีความรุนแรงต่ำ (staphylococci ที่ให้ผล coagulase ลบ) เป็นหลัก คล้ายกับเยื่อบุตาอักเสบหลังผ่าตัดต้อกระจก และมาจากเชื้อประจำถิ่นของน้ำตาและเปลือกตา เชื้อเหล่านี้ไม่ผลิตสารพิษภายนอก และสามารถพยากรณ์โรคได้ดีด้วยการรักษาที่เหมาะสม
ในทางกลับกัน ในชนิดที่เริ่มเกิดช้า เชื้อที่มีความรุนแรงมากขึ้น เช่น Streptococcus (S. pneumoniae, กลุ่ม S. viridans), Haemophilus influenzae และ Serratia มีส่วนเกี่ยวข้อง 1) เชื้อเหล่านี้มีความสามารถในการผลิตสารพิษภายนอกและการบุกรุกเนื้อเยื่อที่เหนือกว่า ทำให้เกิดการดำเนินโรคทางคลินิกที่รวดเร็วและการพยากรณ์โรคทางสายตาที่ไม่ดี
Kandarakis และคณะ (2022) ได้ทบทวนเชื้อก่อโรคเยื่อบุตาอักเสบจากฟองกรองที่รายงานในวรรณกรรมอย่างครอบคลุม และระบุจุลินทรีย์มากกว่า 100 ชนิด ในกลุ่มแบคทีเรียแกรมบวกทรงกลม สกุล Streptococcus (ประมาณ 385 สายพันธุ์ที่แยกได้) และ Staphylococcus (ประมาณ 296 สายพันธุ์ที่แยกได้) มีจำนวนมากที่สุด ในขณะที่แบคทีเรียแกรมลบ สกุล Moraxella (ประมาณ 79 ราย) และ Haemophilus (ประมาณ 63 ราย) เป็นหลัก 1)
Yang และคณะ (2021) รายงานชายอายุ 81 ปีที่เกิดเยื่อบุตาอักเสบจากฟองกรองจากเชื้อ Capnocytophaga canimorsus หลังการผ่าตัด trabeculectomy 10 ปี ผู้ป่วยถูกสุนัขเลี้ยงเลียหน้าเป็นประจำ และเชื่อว่าแบคทีเรียในช่องปากปกติของสุนัขเข้าสู่ฟองกรอง การพยากรณ์การมองเห็นที่ดี (20/70) ได้รับจากการสร้าง trabeculectomy ขึ้นใหม่ 2)
ในการทบทวนของ Kandarakis และคณะ (2022) พวกเขาชี้ให้เห็นปัญหาอัตราการเพาะเชื้อให้ผลลบสูงถึง 21-86% การตรวจ PCR แบบเรียลไทม์ช่วยเพิ่มอัตราการตรวจพบแบคทีเรียจาก 47.6% เป็น 95.3% นอกจากนี้ เมตาจีโนมิกส์ (การหาลำดับดีเอ็นเอปริมาณมาก) คาดว่าจะเป็นเครื่องมือวินิจฉัยรุ่นต่อไปสำหรับการระบุจุลินทรีย์อย่างครอบคลุม 1)
ในการทบทวน MIGS คาดว่าจะลดการรุกรานเมื่อเทียบกับการผ่าตัดกรองแบบดั้งเดิม และลดภาวะแทรกซ้อนหลังผ่าตัดที่รุนแรง อย่างไรก็ตาม ขึ้นอยู่กับเทคนิค อุปกรณ์บางชนิดสร้างฟองกรอง และจำเป็นต้องประเมินความเสี่ยงการติดเชื้อสำหรับการผ่าตัดแต่ละประเภท 3)
รายงานของ Yang และคณะ (2021) เกี่ยวกับเยื่อบุตาอักเสบจากฟองกรองจากเชื้อ Capnocytophaga canimorsus แสดงให้เห็นว่าการสัมผัสกับสัตว์เลี้ยงอาจเป็นปัจจัยเสี่ยงใหม่ของการติดเชื้อในตาที่เคยผ่าตัดกรองมาก่อน การหาลำดับดีเอ็นเอช่วยให้สามารถระบุเชื้อก่อโรคที่เคยเพาะเลี้ยงได้ยาก 2)
ในแนวทางปฏิบัติทางคลินิกสำหรับต้อหิน (ฉบับที่ 5) แสดงให้เห็นว่าการใช้ยาปฏิชีวนะระยะยาวหลังผ่าตัดช่วยชะลอการเกิดการติดเชื้อได้อย่างมีนัยสำคัญ แต่ยังไม่มีฉันทามติเกี่ยวกับยา วิธีการ และระยะเวลาที่ควรให้ และระบุว่ากำลังรอการศึกษาที่มีหลักฐานในระดับสูง 4) พร้อมกับการเปลี่ยนแปลงของแบคทีเรียในเยื่อบุตาและการเกิดแบคทีเรียดื้อยา การดำเนินการทดลองแบบสุ่มที่มีกลุ่มควบคุมระยะยาวเป็นประเด็นสำคัญในอนาคต