مرحله I (بلبیت)
«سفید روی قرمز (white-on-red)»: بلب کدر زرد-سفید روی ملتحمه پرخون مشخصه است.
کدر شدن بلب: به رنگ زرد-سفید مات در میآید.
واکنش خفیف اتاق قدامی: ممکن است با یا بدون هایپوپیون همراه باشد.

عفونت مرتبط با بلب (bleb-related infection: BRI) یک عارضه عفونی است که پس از جراحی فیلتراسیون گلوکوم (مانند ترابکولکتومی) در اثر ورود باکتری از طریق بلب ایجاد میشود. اگر عفونت محدود به داخل بلب باشد، بلبیت (blebitis) و اگر به داخل چشم گسترش یابد، اندوفتالمیت مرتبط با بلب (bleb-associated endophthalmitis: BAE) نامیده میشود و از نظر بالینی این دو وضعیت جداگانه در نظر گرفته میشوند.
برای طبقهبندی بالینی مراحل، مراحل زیر استفاده میشود1).
برخلاف سایر جراحیهای داخل چشمی، جراحی فیلتراسیون خطر عفونت فیلتراسیون را نه تنها در اوایل پس از عمل، بلکه در طولانی مدت نیز به همراه دارد. در یک مطالعه آیندهنگر چندمرکزی (مطالعه همکاری در بروز و درمان عفونتهای مرتبط با فیلتراسیون) روی ترابکولکتومی همراه با میتومایسین C، میزان تجمعی بروز عفونت فیلتراسیون در 5 سال پس از عمل 2.2% گزارش شد که از این میزان، اندوفتالمیت مرتبط با فیلتراسیون (BAE) 1.1% بود 5). این مطالعه یک بررسی آیندهنگر در سطح ملی توسط انجمن گلوکوم ژاپن است و دادههای قابل اعتمادی را ارائه میدهد. فراوانی عفونتهای مرتبط با فیلتراسیون پس از یک ماه از عمل بین 0.97 تا 5% گزارش شده است 4) که در مقایسه با عفونتهای دیررس سایر جراحیهای داخل چشمی، میزان بروز بالاتری دارد. عفونت فیلتراسیون پس از جراحی گلوکوم اغلب چندین سال پس از عمل رخ میدهد و میزان بروز آن بیشتر از پس از جراحی آب مروارید است.
بر اساس زمان بروز، به دو نوع زودرس (در عرض یک ماه پس از عمل) و دیررس (بیش از یک ماه پس از عمل) تقسیم میشود 1). نوع زودرس اغلب توسط باکتریهای کمسمیت (استافیلوکوک کواگولاز منفی) ایجاد میشود، در حالی که نوع دیررس با باکتریهای پرسمیت (استرپتوکوک، هموفیلوس آنفلوانزا) همراه است و پیشآگهی بدتری دارد 1). فراوانی عفونت فیلتراسیون در اوایل پس از عمل 0.1 تا 0.2% است که کمتر از نوع دیررس است 4). برای بیمارانی که تحت جراحی فیلتراسیون قرار گرفتهاند، لازم است خطر عفونت دیررس به طور کامل توضیح داده شود و به آنها توصیه شود در صورت بروز علائمی مانند قرمزی، اشکریزش، تاری دید یا درد چشم که نشاندهنده عفونت است، فوراً مراجعه کنند 4).
بلفیت وضعیتی است که در آن عفونت محدود به فیلتراسیون است و با درمان موضعی مناسب میتوان پیشآگهی بینایی خوبی داشت. در مقابل، اندوفتالمیت مرتبط با فیلتراسیون (BAE) وضعیتی است که عفونت به زجاجیه گسترش یافته است و حتی با درمان تهاجمی، پیشآگهی بینایی اغلب ضعیف است. در صورت وجود هیپوپیون و عفونت واضح فیلتراسیون، باید به عنوان اندوفتالمیت در نظر گرفته شود مگر اینکه علت دیگری ثابت شود 1).
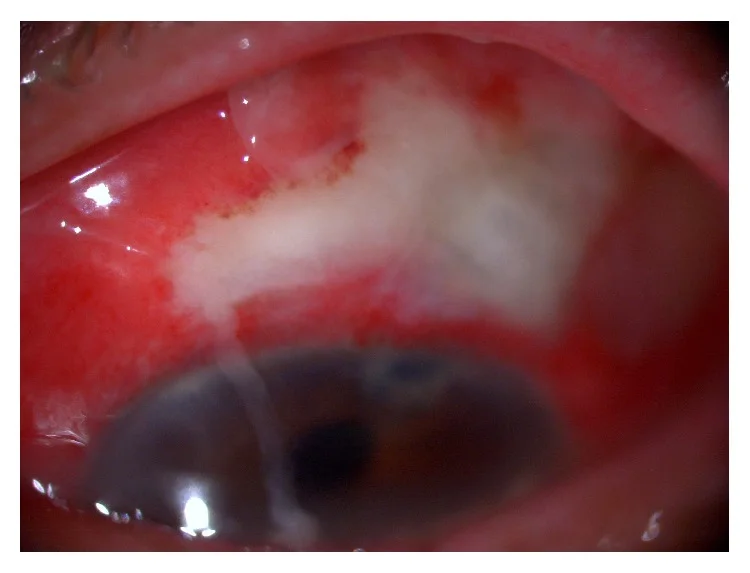
مرحله I (بلبیت)
«سفید روی قرمز (white-on-red)»: بلب کدر زرد-سفید روی ملتحمه پرخون مشخصه است.
کدر شدن بلب: به رنگ زرد-سفید مات در میآید.
واکنش خفیف اتاق قدامی: ممکن است با یا بدون هایپوپیون همراه باشد.
مرحله II-III (BAE)
پرخونی شدید ملتحمه: گستردهتر و شدیدتر از مرحله I.
هایپوپیون: همراه با رسوب فیبرین.
کدورت زجاجیه: در مرحله III ظاهر میشود. در IIIb فوندوس قابل مشاهده نیست.
در صورت وجود هایپوپیون و عفونت واضح بلب، مگر اینکه علت دیگری ثابت شود، به عنوان اندوفتالمیت درمان میشود1). نشت بلب اغلب مشاهده میشود، اما گاهی زبالههای التهابی به طور موقت محل نشت را مسدود میکنند.
برای پیشبینی عملکرد فیلتراسیون پس از جراحی فیلتراسیون و تشخیص زودهنگام عوارض، لازم است تاول (بلب) در هر معاینه به دقت بررسی شود. با میکروسکوپ لامپ شکافی، پنج مورد زیر بررسی میشوند.
عامل ایجاد کننده بسته به زمان شروع بیماری متفاوت است. بیش از 100 میکروارگانیسم عامل در منابع گزارش شده است 1).
| زمان شروع | عوامل اصلی ایجاد کننده | ویژگی |
|---|---|---|
| شروع زودرس | استافیلوکوک کواگولاز منفی | سمیت کم، پیش آگهی نسبتاً خوب |
| شروع دیررس | استرپتوکوک، هموفیلوس آنفولانزا | سمیت بالا، پیش آگهی ضعیف |
کوکسیهای گرم مثبت شایعترین هستند و جنس استرپتوکوک (حدود 385 ایزوله) و استافیلوکوک (حدود 296 ایزوله) عمده را تشکیل میدهند. در میان باکتریهای گرم منفی، جنس موراکسلا (حدود 79 مورد) و هموفیلوس (حدود 63 مورد) شایعتر هستند 1). به ندرت، عفونتهای مشترک بین انسان و حیوان مانند Capnocytophaga canimorsus نیز گزارش شده است 2). یک مطالعه گذشتهنگر در سوئد گزارش داد که بروز اندوفتالمیت پس از ترابکولکتومی و بلبیت شدید 7.2 مورد در هر 1000 عمل بود 12).
نشت زلالیه از تاول صافی بزرگترین عامل خطر است و خطر عفونت را ۲۶ برابر افزایش میدهد1). استفاده از داروهای ضد متابولیت باعث نازک شدن و بدون عروق شدن دیواره تاول میشود و خطر نشت را افزایش میدهد. به ویژه در تاولهای ایسکمیک که دیواره نازک و عروق کمی دارند، نشت بیشتر رخ میدهد. در هر معاینه، انجام تست سایدل برای بررسی وجود نشت ضروری است.
مشاهده ظاهر تاول پایه کار است و پنج مورد ذکر شده (وسعت، ارتفاع، ضخامت دیواره، عروق، تست سایدل) بررسی میشود.
این یک آزمایش اساسی برای تأیید نشت زلالیه از تاول صافی است.
روشهای زیر برای طبقهبندی تاول بر اساس ظاهر، رایج هستند.
هر دو برای ارزیابی عملکرد فیلتراسیون و پیشبینی خطر عفونت مفید هستند. با استفاده از OCT بخش قدامی، میتوان ساختار داخلی بلب و ضخامت دیواره بلب را به طور عینیتری ارزیابی کرد 10).
در صورت عدم گسترش به زجاجیه، درمان موضعی تهاجمی با آنتیبیوتیک انجام میشود. اگر عفونت محدود به بلب و اتاق قدامی باشد، میتوان با آنتیبیوتیک موضعی و سیستمیک آن را مدیریت کرد.
24 ساعت پس از بهبود بالینی، افزودن استروئید موضعی در نظر گرفته میشود، اما با توجه به گزارشهای بدتر شدن پیشآگهی، نیاز به قضاوت دقیق دارد. بر اساس نتایج کشت، آنتیبیوتیک تغییر یا تنظیم میشود و پاسخ به درمان به دقت پایش میگردد. استفاده از استروئید تنها پس از تأیید کنترل عفونت آغاز میشود.
همزمان با نمونهگیری از طریق ویترکتومی، تزریق داخل زجاجیه آنتیبیوتیک انجام میشود.
| دارو | دوز | توضیحات |
|---|---|---|
| وانکومایسین | 1 میلیگرم/0.1 میلیلیتر | پوشش باکتریهای گرم مثبت |
| سفتازیدیم | 2.25 میلیگرم/0.1 میلیلیتر | پوشش باکتریهای گرم منفی |
| دگزامتازون | 0.4 میلیگرم/0.1 میلیلیتر | کمکی (سرکوب التهاب) |
هنگامی که عفونت به حفره زجاجیه گسترش یابد، اغلب نیاز به ویترکتومی است. برخی گزارشها نشان میدهد که ویترکتومی (PPV) پیشآگهی بینایی بهتری نسبت به تزریق داخل زجاجیه دارد، در حالی که دادههای اخیر پیشآگهی مشابهی را گزارش میکنند. از آنجا که پیشآگهی بینایی در صورت رسیدن عفونت به حفره زجاجیه بسیار ضعیف است، اقدام سریع ضروری است. توجه داشته باشید که مطالعه ویترکتومی اندوفتالمیت (EVS) بر روی اندوفتالمیت پس از جراحی آب مروارید انجام شده است و با BRI/BAE از نظر زمینه بیمار، ارگانیسم عامل و مکانیسم بروز متفاوت است، بنابراین اعمال مستقیم نتایج EVS نامناسب است. به ویژه در BAE، با بروز دیررس و درگیری با باکتریهای بسیار سمی، باید اندیکاسیون ویترکتومی تهاجمیتر در نظر گرفته شود.
در راهنمای بالینی گلوکوم (ویرایش پنجم) CQ6، استفاده از آنتیبیوتیکها پس از ترابکولکتومی به شرح زیر توصیه شده است4).
تجویز پیشگیرانه آنتیبیوتیک توصیه میشود، اما در مورد دارو، روش و مدت زمان تجویز اجماعی وجود ندارد4). متخصصان شرکتکننده در مطالعه عموماً به مدت 1 تا 3 ماه پس از جراحی به طور مداوم از قطرههای آنتیبیوتیک استفاده میکردند و از آنجایی که در این مدت عفونت پس از جراحی رخ نداد، استفاده مداوم از آنتیبیوتیک به مدت 1 تا 3 ماه پس از جراحی به شدت توصیه میشود (قوت توصیه: «انجام شود» به شدت توصیه میشود، قدرت شواهد: C)4).
در یک بررسی ملی از عفونت بلب فیلتراسیون (104 چشم)، مقایسه گروه استفاده طولانیمدت از آنتیبیوتیک با گروه عدم استفاده نشان داد که استفاده طولانیمدت به طور معنیداری بروز عفونت بلب را به تأخیر میاندازد6).
در صورت نازک بودن دیواره بلب، تراوش زلالیه هنگام بالا بردن پلک فوقانی، یا علائمی مانند جمع شدن اشک هنگام بیدار شدن از خواب، استفاده از پماد چشمی آنتیبیوتیک نئوکینولون قبل از خواب به طور فعال در نظر گرفته شود4).
در 9 چشم از 26 چشم در گروه استفاده طولانیمدت، باکتریهای مقاوم مشاهده شد که 6 مورد از آنها استافیلوکوک اپیدرمیدیس بود که کمتر باعث اندوفتالمیت شدید میشود4). استفاده بیرویه از آنتیبیوتیکها باید از نظر اقتصادی نیز اجتناب شود.
در صورت مشاهده نشت که بزرگترین عامل خطر عفونت فیلتراسیون است، مدیریت مناسب ضروری است.
راهنمای بالینی گلوکوم (ویرایش پنجم) استفاده مداوم از آنتیبیوتیک را به مدت 1 تا 3 ماه پس از عمل به شدت توصیه میکند (قدرت شواهد C)4). پس از آن، با توجه به خطر عفونت مانند وجود نشت فیلتراسیون، استفاده طولانیمدت از پماد چشمی کینولون قبل از خواب در نظر گرفته شود. گزارش شده است که استفاده طولانیمدت، میانه زمان بروز عفونت را از 3.9 سال در گروه بدون استفاده به 10.5 سال در گروه پماد به طور معنیداری به تأخیر میاندازد6). با این حال، از مصرف بیرویه خودداری کرده و در مورد ادامه مصرف با پزشک معالج مشورت کنید.
پاتوفیزیولوژی عفونت مرتبط با فیلتراسیون ناشی از این است که فیلتراسیون تشکیلشده پس از جراحی فیلتراسیون گلوکوم به عنوان دروازه ورود عفونت عمل میکند.
در ترابکولکتومی، زلالیه از زیر دریچه صلبیه به زیر ملتحه هدایت میشود و تاول صافی (bleb) تشکیل میدهد. اگر دیواره این تاول نازک شود یا نشتی پیدا کند، اشک و باکتریهای معمولی اطراف چشم میتوانند وارد چشم شوند.
استفاده از داروهای ضد متابولیت (MMC و 5-FU) از طریق مکانیسمهای ترکیبی زیر خطر عفونت را افزایش میدهد:
داروهای ضد متابولیت در ترابکولکتومی امروزی برای جلوگیری از ایجاد اسکار ضروری هستند، اما باید همواره افزایش خطر عفونت طولانیمدت ناشی از استفاده از آنها را مد نظر داشت.
شکل تاول در طول زمان تغییر میکند. در ترابکولکتومی، در فرآیند ترمیم زخم پس از جراحی، اسکار در بافت زیر ملتحمه ایجاد میشود. استفاده از میتومایسین C (MMC) واکنش بافتی اولیه بیش از حد را مهار کرده و احتمال حفظ طولانیمدت تاول صافی را افزایش میدهد، اما در چند ماه اول پس از جراحی که تشکیل اسکار به سرعت پیشرفت میکند، مقاومت خروجی دریچه صلبیه و شکل تاول به طور مداوم تغییر میکند. اگر مدیریت مناسب در این دوره انجام نشود، نازکشدن دیواره تاول به راحتی پیشرفت میکند.
تاولهای ایسکمیک بدون عروق خونی، خطر نشت زلالیه را به ویژه افزایش میدهند. تاولهای بدون عروق بیشتر با تکنیک برش پایه لیمبال (limbal-based) ایجاد میشوند و این موضوع با نرخ بالاتر عفونت در برش پایه لیمبال (8% در مقابل 0% برای برش پایه فورنیکس) 1) مرتبط است. نشت زلالیه که در آن دیواره تاول به تدریج نازک شده و زلالیه نشت میکند، و عفونت تاول که در آن باکتریها وارد تاول میشوند، به عنوان عوارض طولانیمدت نیاز به توجه دارند. در موارد تراوش (oozing) که زلالیه به آرامی نشت میکند، با احتیاط از نظر عفونت پیگیری میشود، اما نشت واضح نیاز به درمان دارد.
بیماریزایی پاتوژنها با زمان شروع عفونت همبستگی دارد 1). نوع زودرس عمدتاً توسط باکتریهای کمسمیت (استافیلوکوک کواگولاز منفی) مشابه اندوفتالمیت پس از جراحی آب مروارید ایجاد میشود که از فلور طبیعی اشک و پلک منشأ میگیرند. این باکتریها اگزوتوکسین تولید نمیکنند و با درمان مناسب پیشآگهی خوبی دارند.
در مقابل، نوع دیررس توسط باکتریهای سمیتر مانند استرپتوکوک (S. pneumoniae، گروه S. viridans)، هموفیلوس آنفلوآنزا و سراتیا ایجاد میشود 1). این باکتریها در تولید اگزوتوکسین و تهاجم بافتی قوی هستند و منجر به سیر بالینی سریع و پیشآگهی بینایی ضعیف میشوند.
Kandarakis و همکاران (2022) در یک بررسی جامع از باکتریهای عامل اندوفتالمیت پس از جراحی فیلتراسیون (BRI) که در مقالات گزارش شده بودند، بیش از 100 میکروارگانیسم را شناسایی کردند. در میان کوکسیهای گرم مثبت، جنس استرپتوکوک (حدود 385 ایزوله) و استافیلوکوک (حدود 296 ایزوله) به طور چشمگیری غالب بودند و در میان باکتریهای گرم منفی، جنس موراکسلا (حدود 79 مورد) و هموفیلوس (حدود 63 مورد) اصلیترین بودند 1).
Yang و همکاران (2021) یک مرد 81 ساله را گزارش کردند که 10 سال پس از ترابکولکتومی به بلبیت ناشی از Capnocytophaga canimorsus مبتلا شد. بیمار به طور روزانه توسط سگ خانگی خود صورتش لیسیده میشد و تصور میشد که باکتریهای معمول دهان سگ از طریق بلب فیلتراسیون باعث عفونت شدهاند. با جراحی بازسازی ترابکولکتومی، پیشآگهی بینایی خوبی (20/70) به دست آمد 2).
در بررسی Kandarakis و همکاران (2022) به مشکل نرخ بالای منفی کاذب در کشت سنتی (21 تا 86%) اشاره شده است. PCR واقعی (Real-time PCR) نرخ تشخیص باکتری را از 47.6% به 95.3% افزایش میدهد. علاوه بر این، متاژنومیکس (توالییابی DNA با توان بالا) برای شناسایی جامع میکروارگانیسمها به عنوان روش تشخیصی نسل بعدی مورد انتظار است 1).
در مقالات مروری MIGS، انتظار میرود که این جراحیها نسبت به جراحیهای فیلتراسیون سنتی تهاجم کمتری داشته و عوارض شدید پس از عمل را کاهش دهند. با این حال، برخی از روشها از دستگاههایی استفاده میکنند که بلب فیلتراسیون تشکیل میدهند، بنابراین خطر عفونت باید برای هر نوع جراحی به طور جداگانه ارزیابی شود 3).
گزارش Yang و همکاران (2021) در مورد بلبیت ناشی از Capnocytophaga canimorsus نشان داد که تماس با حیوانات خانگی میتواند یک عامل خطر جدید برای عفونت در چشمهایی با سابقه جراحی فیلتراسیون باشد. با توالییابی DNA، شناسایی پاتوژنهایی که قبلاً با کشت قابل تشخیص نبودند، امکانپذیر شده است 2).
در راهنمای بالینی گلوکوم (ویرایش پنجم) ذکر شده است که استفاده طولانی مدت از آنتیبیوتیکهای پس از عمل به طور معنیداری بروز عفونت را به تأخیر میاندازد، اما در مورد دارو، روش و مدت زمان مصرف اجماعی وجود ندارد و تحقیقات با سطح شواهد بالا مورد نیاز است 4). همراه با تغییرات فلور باکتریایی ملتحمه و ظهور باکتریهای مقاوم، انجام کارآزماییهای تصادفی کنترل شده طولانی مدت یک موضوع مهم آینده است.