चरण I (ब्लेबाइटिस)
‘लाल पर सफेद (white-on-red)’ : लाल कंजंक्टिवा पर पीले-सफेद धुंधले फिल्ट्रेशन ब्लेब की विशेषता।
फिल्ट्रेशन ब्लेब का धुंधलापन : पीला-सफेद और अपारदर्शी हो जाता है।
हल्की पूर्वकाल कक्ष प्रतिक्रिया : हाइपोपायन के साथ या बिना।

ब्लेब-संबंधी संक्रमण (bleb-related infection: BRI) ग्लूकोमा निस्यंदन सर्जरी (जैसे ट्रैबेक्यूलेक्टॉमी) के बाद ब्लेब के माध्यम से जीवाणुओं के प्रवेश से होने वाली एक संक्रामक जटिलता है। संक्रमण ब्लेब तक सीमित होने पर ब्लेबाइटिस (blebitis) और आंख के अंदर फैलने पर ब्लेब-संबंधी एंडोफ्थैल्माइटिस (bleb-associated endophthalmitis: BAE) कहा जाता है।
नैदानिक रोग अवस्था वर्गीकरण के रूप में निम्नलिखित चरणों का उपयोग किया जाता है 1)।
फिल्ट्रेशन सर्जरी अन्य अंतःनेत्र शल्य चिकित्साओं से भिन्न होती है, जिसमें न केवल प्रारंभिक पश्चात अवधि में बल्कि लंबे समय तक ब्लेब संक्रमण का खतरा बना रहता है। माइटोमाइसिन C के साथ ट्रैबेक्यूलेक्टॉमी पर किए गए बहुकेंद्रीय संभावित अध्ययन (Collaborative Bleb-Related Infection Incidence and Treatment Study) में, 5 वर्षों में ब्लेब संक्रमण की संचयी घटना 2.2% थी, जिसमें BAE 1.1% था5)। यह अध्ययन जापान ग्लूकोमा सोसायटी द्वारा राष्ट्रीय स्तर पर किया गया संभावित सर्वेक्षण है, जो विश्वसनीय डेटा प्रदान करता है। पहले महीने के बाद ब्लेब-संबंधी संक्रमण की आवृत्ति 0.97 से 5% तक बताई गई है4), जो अन्य अंतःनेत्र शल्य चिकित्साओं के बाद देर से होने वाले संक्रमणों की तुलना में अधिक है। ग्लूकोमा सर्जरी के बाद ब्लेब संक्रमण अक्सर सर्जरी के कई वर्षों बाद होता है, और मोतियाबिंद सर्जरी के बाद की तुलना में इसकी घटना दर अधिक होती है।
घटना के समय के अनुसार, इसे प्रारंभिक प्रकार (पहले महीने के भीतर) और देर से होने वाला प्रकार (एक महीने के बाद) में विभाजित किया जाता है1)। प्रारंभिक प्रकार में अक्सर कम विषाणु वाले बैक्टीरिया (कोगुलेज़-नेगेटिव स्टैफिलोकोकस) शामिल होते हैं, जबकि देर से होने वाले प्रकार में उच्च विषाणु वाले बैक्टीरिया (स्ट्रेप्टोकोकस प्रजाति, हीमोफिलस इन्फ्लुएंजा) शामिल होते हैं और पूर्वानुमान खराब होता है1)। प्रारंभिक पश्चात ब्लेब संक्रमण की आवृत्ति 0.1-0.2% है, जो देर से होने वाले संक्रमण की तुलना में कम है4)। फिल्ट्रेशन सर्जरी कराने वाले रोगियों को देर से संक्रमण के जोखिम के बारे में पर्याप्त रूप से समझाया जाना चाहिए और लालिमा, आंख से पानी आना, धुंधली दृष्टि, आंख में दर्द जैसे संक्रमण के लक्षण होने पर तुरंत अस्पताल आने का निर्देश दिया जाना चाहिए4)।
ब्लेबाइटिस एक संक्रमण है जो ब्लेब तक सीमित होता है, और उचित स्थानीय उपचार से अच्छे दृश्य पूर्वानुमान की उम्मीद की जा सकती है। दूसरी ओर, ब्लेब-संबंधी एंडोफ्थैल्मिटिस (BAE) एक संक्रमण है जो कांच के शरीर तक फैल जाता है, और आक्रामक उपचार के बावजूद दृश्य पूर्वानुमान अक्सर खराब होता है। यदि हाइपोपायन और स्पष्ट ब्लेब संक्रमण मौजूद है, तो जब तक कोई अन्य कारण साबित न हो, इसे एंडोफ्थैल्मिटिस के रूप में माना जाना चाहिए1)।
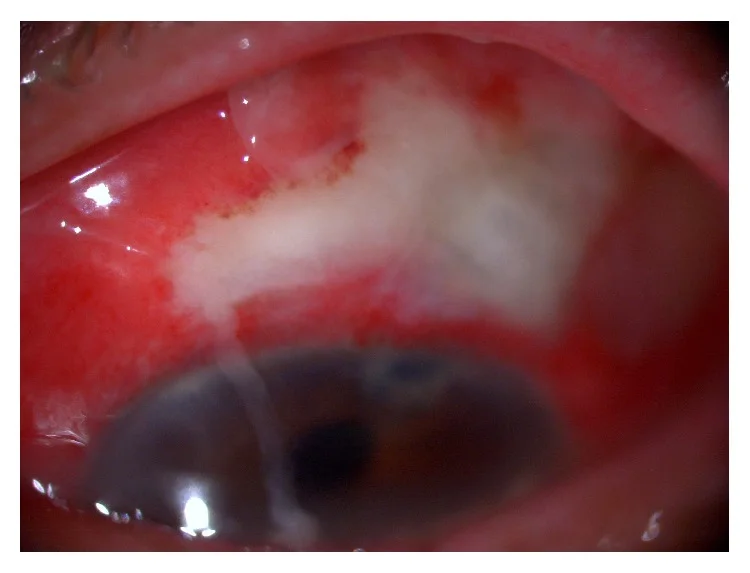
चरण I (ब्लेबाइटिस)
‘लाल पर सफेद (white-on-red)’ : लाल कंजंक्टिवा पर पीले-सफेद धुंधले फिल्ट्रेशन ब्लेब की विशेषता।
फिल्ट्रेशन ब्लेब का धुंधलापन : पीला-सफेद और अपारदर्शी हो जाता है।
हल्की पूर्वकाल कक्ष प्रतिक्रिया : हाइपोपायन के साथ या बिना।
चरण II-III (BAE)
गंभीर कंजंक्टिवल हाइपरिमिया : चरण I से अधिक व्यापक और तीव्र।
हाइपोपायन : फाइब्रिन जमाव के साथ।
कांच का धुंधलापन : चरण III में प्रकट होता है। IIIb में फंडस दिखाई नहीं देता।
हाइपोपायन और स्पष्ट ब्लेब संक्रमण होने पर, जब तक अन्य कारण सिद्ध न हो, एंडोफ्थाल्माइटिस के रूप में इलाज करें1)। फिल्ट्रेशन ब्लेब रिसाव अक्सर देखा जाता है, लेकिन सूजन संबंधी मलबा अस्थायी रूप से रिसाव स्थल को बंद कर सकता है।
फ़िल्टरेशन सर्जरी के बाद फ़िल्टरेशन फ़ंक्शन की भविष्यवाणी करने और जटिलताओं का जल्द पता लगाने के लिए, प्रत्येक जांच में ब्लेब का सावधानीपूर्वक निरीक्षण करना आवश्यक है। स्लिट लैंप माइक्रोस्कोपी से निम्नलिखित पाँच वस्तुओं की जाँच की जाती है।
रोगजनक जीवाणु रोग की शुरुआत के समय के अनुसार भिन्न होते हैं। साहित्य में 100 से अधिक रोगजनक सूक्ष्मजीवों की सूचना दी गई है 1)।
| शुरुआत का समय | मुख्य रोगजनक जीवाणु | विशेषताएँ |
|---|---|---|
| प्रारंभिक शुरुआत | कोगुलेज़-नेगेटिव स्टैफिलोकोकस | कम विषाणु, अपेक्षाकृत अच्छा पूर्वानुमान |
| देर से शुरुआत | स्ट्रेप्टोकोकस, एच. इन्फ्लुएंजा | उच्च विषाणु, खराब पूर्वानुमान |
ग्राम-पॉजिटिव कोक्सी सबसे आम हैं, मुख्य रूप से स्ट्रेप्टोकोकस जीनस (लगभग 385 आइसोलेट्स) और स्टैफिलोकोकस जीनस (लगभग 296 आइसोलेट्स)। ग्राम-नेगेटिव बैक्टीरिया में, मोराक्सेला जीनस (लगभग 79 मामले) और हीमोफिलस जीनस (लगभग 63 मामले) आम हैं 1)। शायद ही कभी, कैप्नोसाइटोफैगा कैनिमोर्सस जैसी जूनोटिक बीमारियों की भी सूचना दी गई है 2)। एक स्वीडिश पूर्वव्यापी अध्ययन में ट्रैबेक्यूलेक्टॉमी के बाद एंडोफ्थैल्मिटिस और गंभीर ब्लेबाइटिस की घटना प्रति 1000 सर्जरी में 7.2 बताई गई है 12)।
फ़िल्ट्रेशन ब्लेब से जलीय हास्य का रिसाव सबसे बड़ा जोखिम कारक है, जो संक्रमण के जोखिम को 26 गुना बढ़ा देता है 1)। एंटीमेटाबोलाइट्स के उपयोग से ब्लेब की दीवार पतली और अवास्कुलर हो जाती है, जिससे रिसाव का जोखिम बढ़ जाता है। विशेष रूप से पतली दीवार और कम संवहनीता वाले इस्केमिक ब्लेब में रिसाव होने की संभावना अधिक होती है। प्रत्येक जांच में सीडल परीक्षण द्वारा रिसाव की जांच करना महत्वपूर्ण है।
ब्लेब की उपस्थिति का अवलोकन मौलिक है; पहले बताए गए 5 मदों (सीमा, ऊंचाई, दीवार की मोटाई, संवहनीता, सीडल परीक्षण) की जांच करें।
यह फ़िल्ट्रेशन ब्लेब से जलीय हास्य के रिसाव की पुष्टि करने के लिए एक बुनियादी परीक्षण है।
उपस्थिति के आधार पर ब्लेब वर्गीकरण की प्रमुख विधियाँ निम्नलिखित हैं।
दोनों ही निस्यंदन कार्य के मूल्यांकन और संक्रमण जोखिम की भविष्यवाणी के लिए उपयोगी हैं। पूर्व खंड OCT के साथ संयोजन करके, ब्लेब की आंतरिक संरचना और ब्लेब दीवार की मोटाई का अधिक वस्तुनिष्ठ मूल्यांकन किया जा सकता है10)।
यदि कांच में संक्रमण नहीं फैला है, तो आक्रामक स्थानीय एंटीबायोटिक उपचार किया जाता है। यदि संक्रमण फिल्ट्रेशन ब्लेब और पूर्वकाल कक्ष तक सीमित है, तो स्थानीय और प्रणालीगत एंटीबायोटिक दवाओं से इसका प्रबंधन किया जा सकता है।
नैदानिक सुधार के 24 घंटे बाद स्थानीय स्टेरॉयड जोड़ने पर विचार किया जा सकता है, लेकिन खराब पूर्वानुमान की रिपोर्टों के कारण सावधानीपूर्वक निर्णय लेना आवश्यक है। कल्चर परिणामों के आधार पर एंटीबायोटिक बदलें या समायोजित करें और उपचार प्रतिक्रिया की बारीकी से निगरानी करें। स्टेरॉयड का उपयोग संक्रमण नियंत्रित होने की पुष्टि के बाद ही शुरू करें।
विट्रीयस पंक्चर द्वारा नमूना लेने के साथ ही इंट्राविट्रीयल एंटीबायोटिक इंजेक्शन दें।
| दवा | खुराक | टिप्पणी |
|---|---|---|
| वैनकोमाइसिन | 1 mg/0.1 mL | ग्राम-पॉजिटिव जीवाणु कवरेज |
| सेफ्टाज़िडाइम | 2.25 mg/0.1 mL | ग्राम-नेगेटिव जीवाणु कवरेज |
| डेक्सामेथासोन | 0.4 मिग्रा/0.1 मिली | सहायक (सूजन दमन) |
जब संक्रमण कांच के गुहा (विट्रियस कैविटी) तक फैल जाता है, तो अक्सर विट्रेक्टॉमी सर्जरी की आवश्यकता होती है। कुछ रिपोर्टों के अनुसार विट्रेक्टॉमी (PPV) का दृष्टि पूर्वानुमान इंट्राविट्रियल इंजेक्शन से बेहतर होता है, जबकि हाल के आंकड़ों से पता चलता है कि दोनों का दृष्टि पूर्वानुमान समान है। जब संक्रमण कांच के गुहा तक पहुँच जाता है, तो दृष्टि पूर्वानुमान बहुत खराब होता है, इसलिए त्वरित कार्रवाई आवश्यक है। ध्यान दें कि एंडोफ्थैल्मिटिस विट्रेक्टॉमी स्टडी (EVS) मोतियाबिंद सर्जरी के बाद एंडोफ्थैल्मिटिस पर केंद्रित थी, और रोगी की पृष्ठभूमि, कारक जीवाणु और रोग तंत्र BRI/BAE से भिन्न हैं, इसलिए EVS के परिणामों को सीधे लागू करना अनुचित है। विशेष रूप से BAE में, देर से शुरुआत और अत्यधिक विषैले जीवाणु अक्सर शामिल होते हैं, इसलिए अधिक आक्रामक विट्रेक्टॉमी पर विचार किया जाना चाहिए।
ग्लूकोमा क्लिनिकल प्रैक्टिस गाइडलाइन (5वां संस्करण) CQ6 में ट्रैबेक्यूलेक्टॉमी के बाद एंटीबायोटिक के उपयोग के बारे में निम्नलिखित सिफारिश की गई है 4)।
एंटीबायोटिक का निवारक प्रशासन अनुशंसित है, लेकिन दवा, विधि और अवधि के बारे में कोई सहमति नहीं है 4)। अध्ययन में भाग लेने वाले विशेषज्ञों ने आमतौर पर सर्जरी के बाद 1-3 महीने तक लगातार एंटीबायोटिक आई ड्रॉप का उपयोग किया, और उस अवधि में कोई पोस्टऑपरेटिव संक्रमण नहीं हुआ, इसलिए सर्जरी के बाद 1-3 महीने तक एंटीबायोटिक का निरंतर उपयोग दृढ़ता से अनुशंसित है (अनुशंसा की ताकत: ‘करने’ की दृढ़ता से अनुशंसा, साक्ष्य की ताकत: C) 4)।
एक राष्ट्रीय स्तर के फिल्ट्रेशन बल्ब संक्रमण सर्वेक्षण (104 आँखें) में, दीर्घकालिक एंटीबायोटिक उपयोग समूह और गैर-उपयोग समूह की तुलना की गई, और पाया गया कि दीर्घकालिक उपयोग से फिल्ट्रेशन बल्ब संक्रमण की शुरुआत में काफी देरी हुई 6)।
यदि फिल्ट्रेशन बल्ब की दीवार पतली है और ऊपरी पलक उठाने पर जलीय हास्य का रिसाव होता है, या जागने पर आँसू जमा होने जैसे लक्षण हैं, तो सोने से पहले न्यू क्विनोलोन एंटीबायोटिक आई ऑइंटमेंट के उपयोग पर सक्रिय रूप से विचार करें 4)।
दीर्घकालिक उपयोग समूह के 26 में से 9 आँखों में प्रतिरोधी जीवाणु पाए गए, लेकिन उनमें से 6 आँखों में स्टैफिलोकोकस एपिडर्मिडिस था, जिससे एंडोफ्थैल्मिटिस गंभीर होने की संभावना कम होती है 4)। एंटीबायोटिक का अनावश्यक उपयोग स्वास्थ्य अर्थव्यवस्था के दृष्टिकोण से भी टाला जाना चाहिए।
यदि रिसाव पाया जाता है, जो फ़िल्ट्रेशन ब्लीब संक्रमण का सबसे बड़ा जोखिम कारक है, तो उचित प्रबंधन आवश्यक है।
ग्लूकोमा निदान और उपचार दिशानिर्देश (5वें संस्करण) में, पोस्टऑपरेटिव 1-3 महीने तक एंटीबायोटिक का निरंतर उपयोग दृढ़ता से अनुशंसित है (साक्ष्य की ताकत C) 4)। उसके बाद, फ़िल्ट्रेशन ब्लीब रिसाव की उपस्थिति जैसे संक्रमण जोखिम के अनुसार, लंबे समय तक सोने से पहले न्यू क्विनोलोन आई ऑइंटमेंट के उपयोग पर विचार करें। लंबे समय तक उपयोग से संक्रमण की शुरुआत का मध्यिका गैर-उपयोग समूह में 3.9 वर्ष से मरहम समूह में 10.5 वर्ष तक काफी विलंबित होने की रिपोर्ट है 6)। हालांकि, अनावश्यक उपयोग से बचें और उपचार करने वाले चिकित्सक से परामर्श करके निरंतरता का निर्णय लें।
फ़िल्ट्रेशन ब्लीब से संबंधित संक्रमण की विकृति इस तथ्य से उत्पन्न होती है कि ग्लूकोमा फ़िल्ट्रेशन सर्जरी द्वारा गठित फ़िल्ट्रेशन ब्लीब संक्रमण का प्रवेश द्वार (पोर्टल) बन जाता है।
ट्रैबेक्यूलेक्टॉमी में, श्वेतपटल फ्लैप के नीचे से जल द्रव को कंजंक्टिवा के नीचे ले जाकर एक फिल्ट्रेशन ब्लेब (गुहिका) बनाई जाती है। यदि इस ब्लेब की दीवार पतली हो जाती है या लीक होती है, तो आंसू या आंख के आसपास के सामान्य जीवाणु आंख के अंदर प्रवेश कर सकते हैं।
एंटीमेटाबोलाइट्स (MMC, 5-FU) का उपयोग निम्नलिखित संयुक्त तंत्रों के माध्यम से संक्रमण के जोखिम को बढ़ाता है।
एंटीमेटाबोलाइट्स वर्तमान ट्रैबेक्यूलेक्टॉमी में घाव के निशान को रोकने के लिए अपरिहार्य हैं, लेकिन उनके उपयोग से दीर्घकालिक संक्रमण जोखिम में वृद्धि को हमेशा ध्यान में रखना चाहिए।
ब्लेब की आकृति समय के साथ बदलती है। ट्रैबेक्यूलेक्टॉमी के बाद घाव भरने की प्रक्रिया में कंजंक्टिवा के नीचे के ऊतक में निशान बनता है। माइटोमाइसिन C (MMC) के सह-उपयोग से प्रारंभिक अत्यधिक ऊतक प्रतिक्रिया दब जाती है और लंबे समय तक फिल्ट्रेशन ब्लेब बने रहने की संभावना बढ़ जाती है, लेकिन पोस्टऑपरेटिव कुछ महीनों में जब निशान बनना तेजी से बढ़ता है, तो श्वेतपटल फ्लैप का बहिर्वाह प्रतिरोध और ब्लेब आकृति लगातार बदलती रहती है। यदि इस अवधि में उचित प्रबंधन नहीं किया जाता है, तो ब्लेब दीवार का पतला होना आसानी से बढ़ सकता है।
रक्त वाहिकाओं से रहित इस्केमिक ब्लेब में जल द्रव रिसाव का जोखिम विशेष रूप से अधिक होता है। अवास्कुलर ब्लेब लिंबल-बेस्ड कंजंक्टिवल चीरा तकनीक से अधिक होता है, और यह लिंबल-बेस्ड चीरे की उच्च संक्रमण दर (8% बनाम फोर्निक्स-बेस्ड 0%) 1) से भी संबंधित है। ब्लेब दीवार का धीरे-धीरे पतला होना और जल द्रव का रिसाव (oozing) या ब्लेब में जीवाणुओं का प्रवेश (फिल्ट्रेशन ब्लेब संक्रमण) दीर्घकालिक जटिलताएं हैं जिन पर ध्यान देने की आवश्यकता है। ओज़िंग (रिसाव) के मामले में संक्रमण के प्रति सावधानी बरतते हुए निगरानी की जाती है, लेकिन स्पष्ट रिसाव उपचार का संकेत है।
रोगजनक जीवाणुओं की विषाणुता रोग की शुरुआत के समय से संबंधित होती है 1)। प्रारंभिक प्रकार में मुख्य रूप से कम विषाणु वाले जीवाणु (कोगुलेज़-नेगेटिव स्टैफिलोकोकस) होते हैं, जो मोतियाबिंद सर्जरी के बाद एंडोफ्थैल्मिटिस के समान होते हैं और आंसू या पलकों के सामान्य वनस्पति से उत्पन्न होते हैं। ये जीवाणु एक्सोटॉक्सिन उत्पन्न नहीं करते हैं, और उचित उपचार से अच्छा पूर्वानुमान प्राप्त होता है।
दूसरी ओर, देर से शुरू होने वाले प्रकार में स्ट्रेप्टोकोकस प्रजातियाँ (S. pneumoniae, S. viridans समूह), हीमोफिलस इन्फ्लुएंजा और सेराटिया प्रजातियाँ जैसे अधिक विषाणु वाले जीवाणु शामिल होते हैं 1)। ये एक्सोटॉक्सिन उत्पादन और ऊतक आक्रमण क्षमता में उत्कृष्ट होते हैं, जिससे तीव्र नैदानिक पाठ्यक्रम और खराब दृष्टि पूर्वानुमान होता है।
Kandarakis एट अल. (2022) ने साहित्य में रिपोर्ट किए गए BRI रोगजनकों की व्यापक समीक्षा की और 100 से अधिक सूक्ष्मजीवों की पहचान की। ग्राम-पॉजिटिव कोक्सी में, स्ट्रेप्टोकोकस (लगभग 385 आइसोलेट्स) और स्टैफिलोकोकस (लगभग 296 आइसोलेट्स) प्रमुख थे, जबकि ग्राम-नेगेटिव बैक्टीरिया में, मोराक्सेला (लगभग 79 मामले) और हीमोफिलस (लगभग 63 मामले) मुख्य थे1)।
Yang एट अल. (2021) ने एक 81 वर्षीय पुरुष की रिपोर्ट की, जिसे ट्रैबेक्यूलेक्टॉमी के 10 साल बाद Capnocytophaga canimorsus के कारण ब्लेबाइटिस हुआ। रोगी को उसका पालतू कुत्ता रोजाना चेहरा चाटता था, और माना गया कि कुत्ते के मुंह के सामान्य जीवाणु फिल्टरेशन ब्लेब के माध्यम से संक्रमित हो गए। ट्रैबेक्यूलेक्टॉमी के पुनर्निर्माण से अच्छा दृश्य पूर्वानुमान (20/70) प्राप्त हुआ2)।
Kandarakis एट अल. (2022) की समीक्षा में पारंपरिक संवर्धन द्वारा नकारात्मक दर 21-86% होने की उच्च समस्या को इंगित किया गया है। रीयल-टाइम PCR जीवाणु पहचान दर को 47.6% से बढ़ाकर 95.3% कर देता है। इसके अलावा, मेटाजीनोमिक्स (उच्च-थ्रूपुट DNA अनुक्रमण) द्वारा व्यापक सूक्ष्मजीव पहचान को अगली पीढ़ी की निदान पद्धति के रूप में उम्मीद की जा रही है1)।
MIGS की समीक्षाओं में कहा गया है कि यह पारंपरिक फिल्टरेशन सर्जरी की तुलना में आक्रामकता को कम करने और गंभीर पोस्टऑपरेटिव जटिलताओं को कम करने की उम्मीद है। हालांकि, कुछ तकनीकों में फिल्टरेशन ब्लेब बनाने वाले उपकरण शामिल हैं, और संक्रमण जोखिम का मूल्यांकन प्रत्येक प्रकार की सर्जरी के लिए किया जाना चाहिए3)।
Yang एट अल. (2021) द्वारा Capnocytophaga canimorsus ब्लेबाइटिस की रिपोर्ट ने दिखाया कि पालतू जानवरों के साथ संपर्क फिल्टरेशन सर्जरी के इतिहास वाली आँखों में एक नया संक्रमण जोखिम कारक हो सकता है। DNA अनुक्रमण से पहले से संवर्धन-कठिन रोगजनकों की पहचान संभव हो गई है2)।
ग्लूकोमा उपचार दिशानिर्देश (5वें संस्करण) में कहा गया है कि पोस्टऑपरेटिव एंटीबायोटिक दीर्घकालिक उपयोग संक्रमण की शुरुआत में काफी देरी करता है, लेकिन दवा, विधि और अवधि के बारे में कोई सहमति नहीं है, और उच्च साक्ष्य स्तर वाले अध्ययनों की प्रतीक्षा है4)। कंजंक्टिवल फ्लोरा में परिवर्तन और प्रतिरोधी जीवाणुओं के उद्भव की समस्याओं के साथ, दीर्घकालिक RCT का कार्यान्वयन भविष्य का एक महत्वपूर्ण मुद्दा है।