Giai đoạn I (Viêm bọng)
“Trắng trên đỏ (white-on-red)”: Bọng lọc đục màu trắng vàng trên nền kết mạc sung huyết, đặc trưng.
Đục bọng: Trở nên đục màu trắng vàng.
Phản ứng tiền phòng nhẹ: Có thể kèm hoặc không kèm mủ tiền phòng.

Nhiễm trùng liên quan đến bọng (bleb-related infection: BRI) là biến chứng nhiễm trùng xảy ra sau phẫu thuật lọc glôcôm (như cắt bè củng mạc) khi vi khuẩn xâm nhập qua bọng. Nhiễm trùng khu trú trong bọng được gọi là viêm bọng (blebitis), nhiễm trùng lan vào trong mắt được gọi là viêm nội nhãn liên quan đến bọng (bleb-associated endophthalmitis: BAE), và hai tình trạng này được xử lý riêng biệt trên lâm sàng.
Phân loại giai đoạn lâm sàng sau đây được sử dụng 1).
Phẫu thuật lọc khác với các phẫu thuật nội nhãn khác ở chỗ có nguy cơ nhiễm trùng bọng không chỉ trong giai đoạn hậu phẫu sớm mà còn kéo dài. Trong một nghiên cứu tiến cứu đa trung tâm về phẫu thuật cắt bè củng mạc kết hợp mitomycin C (Nghiên cứu Hợp tác về Tỷ lệ mắc và Điều trị Nhiễm trùng Liên quan đến Bọng), tỷ lệ mắc tích lũy nhiễm trùng bọng trong 5 năm sau phẫu thuật là 2,2%, trong đó viêm nội nhãn liên quan đến bọng (BAE) là 1,1% 5). Nghiên cứu này là một khảo sát tiến cứu toàn quốc do Hiệp hội Glaucoma Nhật Bản thực hiện, cung cấp dữ liệu đáng tin cậy. Tần suất nhiễm trùng bọng sau 1 tháng hậu phẫu được báo cáo từ 0,97% đến 5% 4), cao hơn so với nhiễm trùng muộn của các phẫu thuật nội nhãn khác. Nhiễm trùng bọng sau phẫu thuật glaucoma thường xảy ra vài năm sau phẫu thuật, với tỷ lệ mắc cao hơn sau phẫu thuật đục thủy tinh thể.
Theo thời điểm khởi phát, nhiễm trùng bọng được chia thành loại khởi phát sớm (trong vòng 1 tháng sau phẫu thuật) và loại khởi phát muộn (sau 1 tháng) 1). Loại sớm thường do vi khuẩn độc lực thấp (tụ cầu âm tính với coagulase), trong khi loại muộn do vi khuẩn độc lực cao (liên cầu, Haemophilus influenzae) và có tiên lượng xấu 1). Tần suất nhiễm trùng bọng sớm là 0,1-0,2%, thấp hơn loại muộn 4). Cần giải thích cho bệnh nhân đã phẫu thuật lọc về nguy cơ nhiễm trùng muộn và hướng dẫn họ đến ngay nếu xuất hiện các triệu chứng như đỏ mắt, chảy nước mắt, mờ mắt hoặc đau mắt 4).
Viêm bọng là tình trạng nhiễm trùng khu trú trong bọng, có thể có tiên lượng thị lực tốt với điều trị tại chỗ thích hợp. Ngược lại, viêm nội nhãn liên quan đến bọng (BAE) là tình trạng nhiễm trùng đã lan đến dịch kính, thường có tiên lượng thị lực xấu ngay cả khi điều trị tích cực. Nếu có mủ tiền phòng và nhiễm trùng bọng rõ ràng, cần được xử trí như viêm nội nhãn trừ khi có bằng chứng về nguyên nhân khác 1).
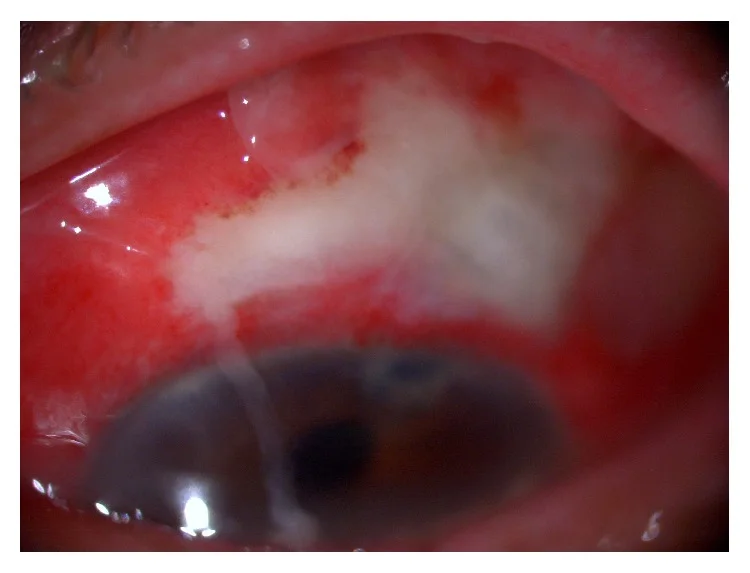
Giai đoạn I (Viêm bọng)
“Trắng trên đỏ (white-on-red)”: Bọng lọc đục màu trắng vàng trên nền kết mạc sung huyết, đặc trưng.
Đục bọng: Trở nên đục màu trắng vàng.
Phản ứng tiền phòng nhẹ: Có thể kèm hoặc không kèm mủ tiền phòng.
Giai đoạn II-III (BAE)
Sung huyết kết mạc rõ rệt: Rộng hơn và mạnh hơn giai đoạn I.
Mủ tiền phòng: Kèm lắng đọng fibrin.
Đục dịch kính: Xuất hiện ở giai đoạn III. Ở IIIb, không thể nhìn thấy đáy mắt.
Khi có mủ tiền phòng và nhiễm trùng bọng rõ ràng, được xử trí như viêm nội nhãn trừ khi có bằng chứng nguyên nhân khác1). Rò bọng thường được xác nhận, nhưng mảnh vụn viêm có thể tạm thời bít lỗ rò.
Để dự đoán chức năng lọc sau phẫu thuật lọc và phát hiện sớm biến chứng, cần kiểm tra bọng một cách cẩn thận trong mỗi lần khám. Sử dụng đèn khe, đánh giá năm mục sau:
Vi khuẩn gây bệnh khác nhau tùy theo thời điểm khởi phát. Hơn 100 vi sinh vật gây bệnh đã được báo cáo trong y văn 1).
| Thời điểm khởi phát | Vi khuẩn gây bệnh chính | Đặc điểm |
|---|---|---|
| Khởi phát sớm | Tụ cầu khuẩn âm tính với coagulase | Độc lực thấp, tiên lượng tương đối tốt |
| Khởi phát muộn | Liên cầu khuẩn, H. influenzae | Độc lực cao, tiên lượng xấu |
Cầu khuẩn Gram dương là phổ biến nhất, với Streptococcus (khoảng 385 chủng) và Staphylococcus (khoảng 296 chủng) là chủ yếu. Trong số vi khuẩn Gram âm, Moraxella (khoảng 79 ca) và Haemophilus (khoảng 63 ca) thường gặp 1). Hiếm khi, các bệnh nhiễm trùng lây từ động vật như Capnocytophaga canimorsus cũng được báo cáo 2). Trong một nghiên cứu hồi cứu tại Thụy Điển, tỷ lệ mắc viêm nội nhãn sau phẫu thuật cắt bè và viêm bọng nặng được báo cáo là 7,2 trên 1000 ca phẫu thuật 12).
Rò rỉ thủy dịch từ bọng lọc là yếu tố nguy cơ lớn nhất, làm tăng nguy cơ nhiễm trùng lên 26 lần 1). Sử dụng thuốc kháng chuyển hóa làm mỏng thành bọng và mất mạch máu, tăng nguy cơ rò rỉ. Đặc biệt ở bọng thiếu máu cục bộ có thành mỏng và ít mạch máu, rò rỉ thường xảy ra hơn. Điều quan trọng là thực hiện xét nghiệm Seidel ở mỗi lần khám để kiểm tra rò rỉ.
Quan sát hình dạng bọng là cơ bản, và kiểm tra năm yếu tố nêu trên (phạm vi, chiều cao, độ dày thành, sự phân bố mạch máu, xét nghiệm Seidel).
Đây là xét nghiệm cơ bản để kiểm tra rò rỉ thủy dịch từ bọng lọc.
Các phương pháp phân loại bọng dựa trên hình dạng phổ biến bao gồm:
Cả hai đều hữu ích trong việc đánh giá chức năng lọc và dự đoán nguy cơ nhiễm trùng. Kết hợp với OCT đoạn trước, có thể đánh giá cấu trúc bên trong bọng và độ dày thành bọng một cách khách quan hơn 10).
Nếu không có lan rộng vào dịch kính, tiến hành điều trị kháng sinh tại chỗ tích cực. Nếu nhiễm trùng chỉ giới hạn trong tiền phòng từ bọng lọc, có thể xử trí bằng kháng sinh tại chỗ và toàn thân.
Sau 24 giờ cải thiện lâm sàng, cân nhắc thêm corticosteroid tại chỗ, nhưng do có báo cáo về tiên lượng xấu hơn, cần quyết định thận trọng. Kháng sinh được thay đổi hoặc điều chỉnh dựa trên kết quả nuôi cấy, và đáp ứng điều trị được theo dõi chặt chẽ. Chỉ bắt đầu sử dụng corticosteroid sau khi xác nhận nhiễm trùng đã được kiểm soát.
Tiêm kháng sinh nội nhãn được thực hiện đồng thời với lấy mẫu dịch kính bằng chọc hút dịch kính.
| Thuốc | Liều lượng | Ghi chú |
|---|---|---|
| Vancomycin | 1 mg/0,1 mL | Phủ vi khuẩn Gram dương |
| Ceftazidime | 2,25 mg/0,1 mL | Phủ vi khuẩn Gram âm |
| Dexamethason | 0,4 mg/0,1 mL | Hỗ trợ (ức chế viêm) |
Khi nhiễm trùng lan đến khoang dịch kính, thường cần phải phẫu thuật cắt dịch kính. Mặc dù một số báo cáo cho thấy phẫu thuật cắt dịch kính (PPV) có tiên lượng thị lực tốt hơn so với tiêm nội nhãn, nhưng dữ liệu gần đây cho thấy tiên lượng thị lực tương đương giữa hai phương pháp. Vì tiên lượng thị lực rất xấu khi nhiễm trùng đến khoang dịch kính, cần can thiệp nhanh chóng. Lưu ý rằng Nghiên cứu Cắt dịch kính trong Viêm nội nhãn (EVS) được thiết kế cho viêm nội nhãn sau phẫu thuật đục thủy tinh thể, và bệnh cảnh bệnh nhân, tác nhân gây bệnh, cơ chế khởi phát khác với BRI/BAE, do đó không thể áp dụng trực tiếp kết quả của EVS. Đặc biệt trong BAE, khởi phát thường muộn và liên quan đến vi khuẩn độc lực cao, vì vậy cần cân nhắc chỉ định phẫu thuật cắt dịch kính tích cực hơn.
Trong Hướng dẫn Thực hành Lâm sàng Glôcôm (Phiên bản thứ 5) CQ6, việc sử dụng kháng sinh sau phẫu thuật cắt bè được khuyến cáo như sau 4).
Khuyến cáo sử dụng kháng sinh dự phòng, nhưng không có sự đồng thuận về loại thuốc, phương pháp hoặc thời gian sử dụng 4). Các chuyên gia tham gia nghiên cứu thường sử dụng thuốc nhỏ mắt kháng sinh liên tục trong 1-3 tháng sau phẫu thuật và không có nhiễm trùng sau phẫu thuật xảy ra trong thời gian đó, do đó việc sử dụng kháng sinh liên tục trong 1-3 tháng sau phẫu thuật được khuyến cáo mạnh mẽ (mức khuyến cáo: khuyến cáo mạnh “nên thực hiện”, mức bằng chứng: C) 4).
Trong một khảo sát toàn quốc về nhiễm trùng bọng lọc (104 mắt), so sánh nhóm sử dụng kháng sinh dài hạn và nhóm không sử dụng, kết quả cho thấy sự chậm trễ đáng kể trong khởi phát nhiễm trùng bọng lọc 6).
Nếu thành bọng lọc mỏng và có rò rỉ thủy dịch khi nâng mi trên, hoặc có triệu chứng như ứ nước mắt khi thức dậy, hãy tích cực xem xét sử dụng thuốc mỡ tra mắt kháng sinh nhóm fluoroquinolon trước khi ngủ 4).
Trong số 26 mắt ở nhóm sử dụng dài hạn, vi khuẩn kháng thuốc được tìm thấy ở 9 mắt, nhưng 6 trong số đó là tụ cầu da (Staphylococcus epidermidis) khó gây viêm nội nhãn nặng 4). Việc sử dụng kháng sinh bừa bãi cũng cần tránh từ góc độ kinh tế y tế.
Khi phát hiện rò rỉ, yếu tố nguy cơ lớn nhất của nhiễm trùng bọng lọc, cần quản lý thích hợp.
Hướng dẫn thực hành lâm sàng glôcôm (phiên bản thứ 5) khuyến cáo mạnh mẽ tiếp tục sử dụng kháng sinh trong 1-3 tháng sau phẫu thuật (mức độ bằng chứng C)4). Sau đó, dựa trên các yếu tố nguy cơ như có hay không rò rỉ bọng lọc, cân nhắc sử dụng thuốc mỡ tra mắt nhóm new quinolone dài hạn trước khi đi ngủ. Có báo cáo rằng sử dụng dài hạn làm chậm đáng kể thời gian khởi phát nhiễm trùng trung bình từ 3,9 năm ở nhóm không sử dụng lên 10,5 năm ở nhóm dùng thuốc mỡ6). Tuy nhiên, tránh sử dụng tùy tiện và quyết định tiếp tục sau khi tham khảo ý kiến bác sĩ điều trị.
Cơ chế bệnh sinh của nhiễm trùng liên quan đến bọng lọc là do bọng lọc hình thành sau phẫu thuật lọc glôcôm trở thành cửa ngõ cho nhiễm trùng.
Trong phẫu thuật cắt bè, thủy dịch được dẫn từ dưới vạt củng mạc xuống dưới kết mạc để tạo thành bọng lọc. Khi thành bọng này trở nên mỏng hoặc rò rỉ, nước mắt hoặc vi khuẩn thường trú quanh mắt có thể xâm nhập vào trong mắt.
Việc sử dụng thuốc kháng chuyển hóa (MMC và 5-FU) làm tăng nguy cơ nhiễm trùng thông qua các cơ chế phức hợp sau:
Mặc dù thuốc kháng chuyển hóa hiện nay rất cần thiết để ức chế sẹo trong phẫu thuật cắt bè, nhưng cần luôn lưu ý đến nguy cơ nhiễm trùng lâu dài gia tăng liên quan đến việc sử dụng chúng.
Hình thái bọng thay đổi theo thời gian. Trong phẫu thuật cắt bè, mô sẹo hình thành trong mô dưới kết mạc trong quá trình lành vết thương sau phẫu thuật. Việc sử dụng mitomycin C (MMC) ức chế phản ứng mô quá mức sớm và tăng khả năng duy trì bọng lọc lâu dài, nhưng trong vài tháng đầu sau phẫu thuật khi sẹo tiến triển nhanh, sức cản dòng chảy của vạt củng mạc và hình thái bọng thay đổi từng giờ. Nếu không được quản lý thích hợp trong giai đoạn này, sự mỏng đi của thành bọng dễ tiến triển.
Bọng thiếu máu không có mạch máu có nguy cơ rò rỉ thủy dịch đặc biệt cao. Bọng vô mạch thường xảy ra với kỹ thuật rạch kết mạc đáy ở vùng rìa, và điều này liên quan đến tỷ lệ nhiễm trùng cao của đường rạch đáy rìa (8% so với 0% ở đường rạch đáy cùng đồ) 1). Rò rỉ thủy dịch khi thành bọng dần trở nên mỏng hơn, hoặc nhiễm trùng bọng khi vi khuẩn xâm nhập vào bọng, là những biến chứng lâu dài cần chú ý. Trong trường hợp rỉ dịch (oozing), theo dõi với cảnh giác nhiễm trùng, nhưng rò rỉ rõ ràng là chỉ định can thiệp.
Độc lực của vi khuẩn gây bệnh tương quan với thời điểm khởi phát 1). Ở thể khởi phát sớm, vi khuẩn độc lực thấp (tụ cầu khuẩn âm tính với coagulase) chiếm ưu thế, tương tự như viêm nội nhãn sau phẫu thuật đục thủy tinh thể, có nguồn gốc từ hệ vi khuẩn thường trú của nước mắt và mi mắt. Các vi khuẩn này không sản xuất ngoại độc tố và có thể đạt được tiên lượng tốt với điều trị thích hợp.
Mặt khác, ở thể khởi phát muộn, các vi khuẩn độc lực cao hơn như liên cầu khuẩn (S. pneumoniae, nhóm S. viridans), Haemophilus influenzae và Serratia tham gia 1). Chúng vượt trội trong sản xuất ngoại độc tố và xâm nhập mô, dẫn đến diễn biến lâm sàng nhanh và tiên lượng thị lực kém.
Kandarakis và cộng sự (2022) đã xem xét toàn diện các tác nhân gây viêm bọng đã được báo cáo trong y văn và xác định hơn 100 vi sinh vật. Trong số cầu khuẩn Gram dương, các loài Streptococcus (khoảng 385 chủng phân lập) và Staphylococcus (khoảng 296 chủng phân lập) chiếm ưu thế, trong khi các loài Moraxella (khoảng 79 trường hợp) và Haemophilus (khoảng 63 trường hợp) là chủ yếu trong số vi khuẩn Gram âm 1).
Yang và cộng sự (2021) báo cáo một nam giới 81 tuổi bị viêm bọng do Capnocytophaga canimorsus 10 năm sau phẫu thuật cắt bè. Bệnh nhân thường xuyên bị chó cưng liếm mặt, và người ta cho rằng vi khuẩn miệng bình thường của chó đã xâm nhập qua bọng. Tiên lượng thị lực tốt (20/70) đã đạt được nhờ tái tạo phẫu thuật cắt bè 2).
Trong bài tổng quan của Kandarakis và cộng sự (2022), họ chỉ ra vấn đề tỷ lệ âm tính giả cao của nuôi cấy thông thường từ 21-86%. PCR thời gian thực cải thiện tỷ lệ phát hiện vi khuẩn từ 47,6% lên 95,3%. Hơn nữa, metagenomics (giải trình tự DNA thông lượng cao) được kỳ vọng là công cụ chẩn đoán thế hệ tiếp theo để xác định toàn diện vi sinh vật 1).
Trong tổng quan về MIGS, phẫu thuật này được kỳ vọng sẽ giảm xâm lấn so với phẫu thuật lọc thông thường và giảm các biến chứng hậu phẫu nghiêm trọng. Tuy nhiên, tùy thuộc vào kỹ thuật, một số thiết bị tạo bọng lọc, và nguy cơ nhiễm trùng cần được đánh giá cho từng loại phẫu thuật 3).
Báo cáo của Yang và cộng sự (2021) về viêm bọng do Capnocytophaga canimorsus cho thấy tiếp xúc với thú cưng có thể là yếu tố nguy cơ nhiễm trùng mới ở mắt có tiền sử phẫu thuật lọc. Giải trình tự DNA cho phép xác định các tác nhân gây bệnh trước đây khó nuôi cấy 2).
Trong Hướng dẫn Thực hành Glaucoma (Phiên bản thứ 5), đã được chứng minh rằng sử dụng kháng sinh dài hạn sau phẫu thuật làm chậm đáng kể sự khởi phát nhiễm trùng, nhưng chưa có sự đồng thuận về loại thuốc, phương pháp và thời gian dùng, và được ghi nhận rằng các nghiên cứu có mức độ bằng chứng cao đang được chờ đợi 4). Cùng với những thay đổi trong hệ vi khuẩn kết mạc và sự xuất hiện của vi khuẩn kháng thuốc, việc thực hiện các RCT dài hạn là vấn đề quan trọng trong tương lai.