การรั่วซึมของคอรอยด์ เกิดขึ้นหลังการผ่าตัดกรอง ต้อหิน ด้วยความถี่ 5-14% ซึ่งเป็นหนึ่งในภาวะแทรกซ้อนหลังผ่าตัดที่พบบ่อยที่สุด 1)
แบ่งเป็น 2 ชนิด: ชนิดเซรุ่มและชนิดเลือดออก ซึ่งมีพยาธิสรีรวิทยา ความรุนแรง และแนวทางการรักษาที่แตกต่างกัน
กลไกหลักคือการสะสมของของเหลวในช่องเหนือคอรอยด์ เนื่องจากความดันลูกตาต่ำ หลังผ่าตัด ทำให้เกิดวงจรอุบาทว์ผ่านการทำงานของซิลิอารีบอดี ้ที่ลดลง
การรั่วซึมของคอรอยด์ ชนิดเซรุ่มส่วนใหญ่จะหายไปด้วยการรักษาแบบประคับประคองโดยใช้ยาหยอดขยายม่านตา (อะโทรพีน) และสเตียรอยด์
จอประสาทตา หลุดลอกแบบจูบกัน (kissing choroidal) หรือช่องหน้าม่านตา หายไปเป็นข้อบ่งชี้ในการระบายน้ำโดยการผ่าตัด 5) การระบายน้ำในจอประสาทตา หลุดลอกชนิดเลือดออกต้องรอ 7-10 วันจนกว่าเลือดจะกลายเป็นของเหลว 1)
จอประสาทตา ส่วนกลางเสื่อมจากความดันลูกตาต่ำ (0.9-5%) พบมากในตาสั้นในคนหนุ่มสาว และหากคงอยู่นานอาจทำให้สูญเสียการมองเห็น ถาวร 1) การรั่วซึมของคอรอยด์ (choroidal effusion) คือภาวะที่มีการสะสมของส่วนประกอบเซรุ่มจากเส้นเลือดฝอยคอรอยด์ เข้าไปในช่องเหนือคอรอยด์ (ช่องนอกคอรอยด์ ) อย่างผิดปกติ เมื่อซิลิอารีบอดี ้และคอรอยด์ แยกออกจากตาขาว และของเหลวสะสมในช่องว่างนั้น ทำให้โป่งไปทางช่องว่างน้ำวุ้นตา เรียกว่า จอประสาทตา หลุดลอก (choroidal detachment) หากเกิดการแตกของหลอดเลือดที่ค่อนข้างใหญ่ จะทำให้เกิดจอประสาทตา หลุดลอกชนิดเลือดออก ซึ่งอาจนำไปสู่เลือดออกแบบขับไล่ได้
คำว่า choroidal effusion, ciliochoroidal effusion และ serous choroidal detachment ถูกใช้ในความหมายใกล้เคียงกัน Choroidal detachment เป็นแนวคิดที่กว้างกว่าและรวมถึงชนิดที่มีเลือดออกด้วย การจำแนก choroidal detachment โดยรวมมี 3 กลุ่ม ได้แก่ idiopathic choroidal detachment, secondary choroidal detachment และ uveal effusion syndrome โดย choroidal detachment หลังผ่าตัดจัดอยู่ในกลุ่ม secondary สาเหตุของ secondary choroidal detachment ประกอบด้วยโรคต่างๆ เช่น ความดันลูกตาต่ำ , ความผิดปกติของการไหลเวียนเลือดคอรอยด์ , การอักเสบของคอรอยด์ และเนื้องอกมะเร็ง
การจำแนก สิ่งที่สะสม กลไกหลัก เซรุ่ม ของเหลวเซรุ่ม ความแตกต่างของความดันอุทกสถิตจากความดันลูกตาต่ำ เลือดออก เลือด การแตกของหลอดเลือดแดงซิลิอารีส่วนหลัง
การผ่าตัดต้อหิน เป็นสาเหตุที่พบบ่อยที่สุดของ choroidal detachment ในแนวทางปฏิบัติทางคลินิกสำหรับต้อหิน (ฉบับที่ 5) ความถี่ของภาวะแทรกซ้อนระยะแรกหลังการผ่าตัด trabeculectomy รายงานดังนี้: ช่องหน้าม่านตาตื้น (0.9–13%), choroidal detachment (5–14%), hyphema (2.7–11%) และการรั่วของ aqueous humor จากแผลเยื่อบุตา (3.4–14%) 1) ในการศึกษา TVT (Tube versus Trabeculectomy) พบ choroidal effusion หลังผ่าตัดใน 19% ของการผ่าตัด trabeculectomy และ 16% ของการปลูกถ่ายท่อระบายต้อหิน 4) Choroidal detachment ชนิดเลือดออกรายงานใน 1.2–2.7% ของการผ่าตัด tube shunt และ 0.6–1.4% ของการผ่าตัด trabeculectomy นอกจากนี้ยังมีรายงาน choroidal effusion ใน 0–15% ของกรณีหลังการปลูกถ่าย XEN45 gel stent 2)
ในการผ่าตัดต้อกระจก ก็เกิด choroidal effusion ระหว่างผ่าตัดได้เช่นกัน ในการผ่าตัดต้อกระจก แบบแผลเล็กไม่เย็บ ระยะเวลาที่ความดันลูกตา ลดลงสั้น ดังนั้นอุบัติการณ์ประมาณ 0.05% ปัจจัยเสี่ยงได้แก่ อายุมาก, ความดันโลหิตสูง/หลอดเลือดแข็ง, ความดันลูกตา สูง/ต้อหิน , สายตาสั้น มาก, ไมโครฟทาลเมีย และกลุ่มอาการ Sturge-Weber
ความถี่ของ hypotony maculopathy ซึ่งอาจทำให้การมองเห็น บกพร่องหลังผ่าตัด รายงานอยู่ที่ 0.9–5% และความถี่ของการติดเชื้อที่เกี่ยวข้องกับ filtering bleb อยู่ที่ 0.97–5% 1)
Q
จะเกิดอะไรขึ้นหากมีน้ำรั่วใต้คอรอยด์หลังการผ่าตัดต้อหิน?
A
น้ำรั่วใต้คอรอยด์ ขนาดเล็กที่บริเวณรอบนอกมักไม่มีอาการและหายไปเอง อย่างไรก็ตาม น้ำรั่วขนาดใหญ่อาจทำให้การมองเห็น ลดลงหรือช่องหน้าม่านตาตื้น ส่วนใหญ่ดีขึ้นด้วยการรักษาแบบประคับประคองโดยใช้ยาขยายม่านตา และสเตียรอยด์ แต่ในกรณีรุนแรงที่ช่องหน้าม่านตา หายไปหรือเกิด “kissing choroidal” อาจต้องระบายออกโดยการผ่าตัด ดูรายละเอียดในหัวข้อ “วิธีการรักษามาตรฐาน”
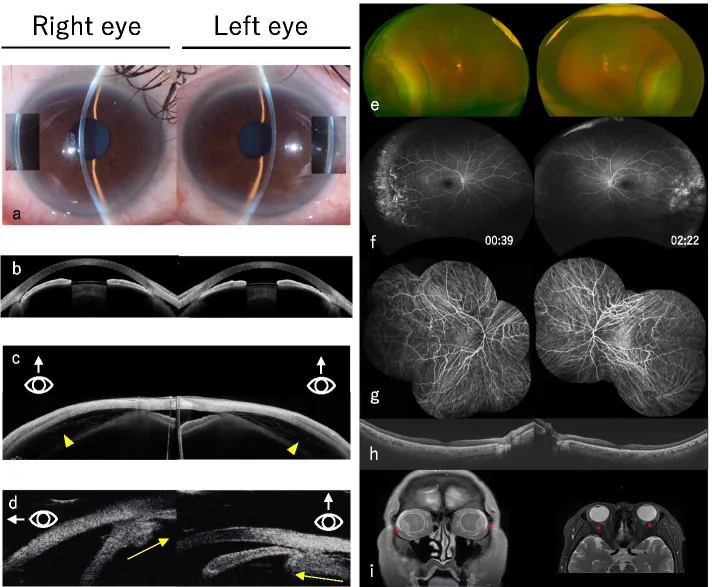
ภาพวินิจฉัยหลายรูปแบบของจอประสาทตาลอกหลังผ่าตัด Takahashi S, et al. Multimodal imaging of indapamide-induced bilateral choroidal effusion: a case report. BMC Ophthalmol. 2021. Figure 1. PM
CI D: PMC8567550. License: CC BY.
ภาพระยะเฉียบพลัน: มุมแคบที่กล้องส่องหลอดไฟ (a), ช่องหน้าม่านตาตื้น มากใน OCT ส่วนหน้า (b), น้ำรั่วใต้คอรอยด์ (c), การเคลื่อนของเลนส์ไปข้างหน้าและอาการบวมน้ำของซิลิอารีบอดี ใน UBM (d), น้ำรั่วใต้คอรอยด์ ทั้งสองข้างในภาพถ่ายจอประสาทตา สี (e), การรั่วของหลอดเลือดในการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (f) สอดคล้องกับจอประสาทตาลอก ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
น้ำรั่วใต้คอรอยด์ ชนิดเซรุ่ม : เกิดขึ้นบ่อยที่สุดในวันที่ 2-5 หลังผ่าตัด น้ำรั่วขนาดเล็กที่รอบนอกมักไม่มีอาการ น้ำรั่วขนาดใหญ่ทำให้เกิดอาการต่อไปนี้
การมองเห็น ลดลงคอรอยด์ ยกตัวการแคบลงของลานสายตาส่วนปลาย : เนื่องจากคอรอยด์ ที่ยกตัวกดทับจอประสาทตา สายตาสั้น ลงม่านตา -เลนส์
จอประสาทตาลอก ชนิดเลือดออกปวดตา อย่างเฉียบพลัน คลื่นไส้ และการมองเห็น ลดลงภายในไม่กี่วันหลังผ่าตัด1) แสดงอาการด้วยอาการปวดตุบๆ รุนแรงอย่างกะทันหันและสูญเสียการมองเห็น ทันที อาจมีอาการคลื่นไส้อาเจียนร่วมด้วยเนื่องจากการยืดของเส้นประสาทซิลิอารี
เกิดขึ้นระหว่างผ่าตัด (ระหว่างผ่าตัดต้อกระจก ) : สัญญาณเริ่มต้นคือความดันวุ้นตา เพิ่มขึ้นอย่างรวดเร็วร่วมกับช่องหน้าม่านตาตื้น เมื่อแคปซูลหลังยกตัวขึ้น มีความเสี่ยงที่แคปซูลจะแตก และการผ่าตัดต่อเนื่องทำได้ยากหากช่องหน้าม่านตาตื้น มาก หากมองเห็นจอประสาทตา ได้ อาจสังเกตเห็นรอยพับของคอรอยด์
ด้านล่างนี้คือการเปรียบเทียบอาการแสดงทางคลินิกระหว่างน้ำรั่วชนิดเซรุ่มและชนิดเลือดออก
อาการแสดง เซรุ่ม เลือดออก ความดันลูกตา มักต่ำ มักสูง การส่องผ่านแสง (Hagen sign) บวก ลบ อัลตราซาวนด์โหมด B ไม่มีเสียงสะท้อน เสียงสะท้อนสูง
ผลตรวจอวัยวะลูกตา : จอประสาทตาลอก ตัวจะสังเกตเห็นด้วยกล้องตรวจตาเป็นก้อนนูนแข็งสีน้ำตาลผิวเรียบคล้ายเลนส์นูน ในระยะแรกหรือไม่รุนแรง จะเห็นเป็นก้อนนูนที่ pars plana และคอรอยด์ ส่วนปลาย และสามารถสังเกต ora serrata ได้ง่ายโดยไม่ต้องกดตาขาว จอประสาทตาลอก ตัวขนาดใหญ่จะแสดงก้อนนูนหลายห้องสูงสุด 4 ห้อง โดยคั่นด้วยจุดเกาะของหลอดเลือดดำวอร์ติโคส
ผลตรวจช่องหน้าม่านตา : ความลึกอาจปกติ ตื้น หรือหายไป การเคลื่อนของเลนส์ไปข้างหน้าจากจอประสาทตาลอก ตัวทำให้ช่องหน้าม่านตาตื้น
ผลตรวจเมื่อมีภาวะจอประสาทตา ส่วนกลางเสื่อมจากความดันลูกตาต่ำ : ความดันลูกตาต่ำ เป็นเวลานานทำให้ความยาวแกนตา สั้นลง เกิดรอยพับของคอรอยด์ รอยพับจอประสาทตา ส่วนกลาง หลอดเลือดจอประสาทตา คดเคี้ยว และบวมของจานประสาทตา 1) หากเป็นต่อเนื่องอาจทำให้สูญเสียการมองเห็น ถาวร
ต้อหินทุติยภูมิ จอประสาทตาลอก ตัวทุติยภูมิอาจทำให้เกิดต้อหิน เฉียบพลัน เกิดการอุดตันของมุมเนื่องจากกะบังเลนส์-ม่านตา เคลื่อนไปข้างหน้า ทำให้ความดันลูกตา เพิ่มขึ้นอย่างรวดเร็ว
ภาวะความดันลูกตาต่ำ หลังผ่าตัดเป็นสาเหตุที่พบบ่อยที่สุด ตามสมการของสตาร์ลิง การลดลงของความดันลูกตา (การลดลงของความดันในเนื้อเยื่อ) ทำให้ความดันในเส้นเลือดฝอยค่อนข้างสูงขึ้น ส่งผลให้เกิดการสะสมของของเหลวในช่องเหนือคอรอยด์ การเพิ่มขึ้นของการซึมผ่านของเส้นเลือดฝอยคอรอยด์ เนื่องจากการอักเสบก็มีส่วนร่วมด้วย 6)
การสะสมของของเหลวในช่องเหนือคอรอยด์ ก่อให้เกิดวงจรอุบาทว์ดังนี้:
ความดันลูกตาต่ำ หลังผ่าตัด → การสะสมของของเหลวในช่องเหนือคอรอยด์ การทำงานของซิลิอารีบอดี ้ลดลง → การผลิตอารมณ์ขันน้ำลดลง → ความดันลูกตาต่ำ ยิ่งขึ้น
การเคลื่อนของเลนส์ไปข้างหน้า → ช่องหน้าม่านตาตื้น → การเพิ่มขึ้นของจอประสาทตา หลุดลอก
อารมณ์ขันน้ำไหลเข้าสู่ทางระบายยูวีโอสเคลอรัล → ตุ่มกรองไม่ก่อตัวเพียงพอ
ความเข้มข้นของโปรตีนในอารมณ์ขันน้ำเพิ่มขึ้น → การเกิดแผลเป็นของตุ่มกรองเร็วขึ้น
การเกิดขึ้นระหว่างการผ่าตัดต้อกระจก เชื่อว่าเกิดจากภาวะหลอดเลือดแดงแข็งที่เกี่ยวข้องกับอายุและการลดลงอย่างรวดเร็วของความดันลูกตา ระหว่างการผ่าตัด ส่งผลให้มีการรั่วไหลของส่วนประกอบเซรุ่มอย่างรุนแรงจากหลอดเลือดแดงซิลิอารีส่วนหลังสั้น
การสะสมของเลือดอย่างรวดเร็วในช่องเหนือคอรอยด์ เกิดขึ้นเนื่องจากการแตกของกิ่งก้านของหลอดเลือดแดงซิลิอารีส่วนหลัง ความเสี่ยงสูงโดยเฉพาะอย่างยิ่งเมื่อมีการลดความดันลูกตา อย่างกะทันหัน โดยเฉพาะเมื่อเริ่มผ่าตัดในสภาวะความดันลูกตาสูง การใช้ยาต้านเมตาบอไลต์ (ไมโตมัยซินซี, 5-FU) ก็มีส่วนร่วมโดยทำให้ความดันลูกตาต่ำ แย่ลง 1)
ปัจจัยที่เกี่ยวข้องกับการผ่าตัด
การผ่าตัดกรอง 2)
การผ่าตัดชันต์ท่อ : อุบัติการณ์ของน้ำในช่องเหนือคอรอยด์ ชนิดเลือดออกสูงกว่าการตัดท่อระบายน้ำ (1.2-2.7% เทียบกับ 0.6-1.4%)
ยาต้านเมตาบอไลต์ : การใช้ไมโตมัยซินซีหรือ 5-FU เพิ่มการรั่วไหลของอารมณ์ขันน้ำรอบแผ่นตาขาว ทำให้ความดันลูกตาต่ำ แย่ลง 1)
ยาที่ลดการผลิตอารมณ์ขันในน้ำหลังผ่าตัด : เพิ่มความเสี่ยงต่อภาวะความดันลูกตาต่ำ และการรั่วไหลของคอรอยด์
การตัดไหมด้วยเลเซอร์ เร็วเกินไป
ปัจจัยที่เกี่ยวข้องกับผู้ป่วย
อายุมาก, ความดันโลหิตสูง, หลอดเลือดแดงแข็ง : เพิ่มความเสี่ยงต่อการตกเลือด ยังมีส่วนทำให้เกิดระหว่างการผ่าตัดต้อกระจก
ความดันลูกตา สูง, โรคต้อหิน
สายตาสั้น มาก, ตาเล็ก, กลุ่มอาการ Sturge-Weberตาขาว หนาตัวมีส่วนเกี่ยวข้อง
ประวัติการผ่าตัดภายในลูกตา : โดยเฉพาะประวัติการผ่าตัดน้ำวุ้นตา เป็นปัจจัยเสี่ยง
ม่านตาอักเสบ (ยูเวียอักเสบ)คอรอยด์ เพิ่มขึ้นเนื่องจากการอักเสบ
การใช้ยาต้านการแข็งตัวของเลือดและยาต้านเกล็ดเลือด : เพิ่มความเสี่ยงต่อการเปลี่ยนแปลงเลือดออก3)
คอรอยด์ ที่เกิดจากยา
Dorzolamide เฉพาะที่ (ยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส) อาจทำให้เกิดการรั่วไหลของคอรอยด์ ที่ไม่เกี่ยวข้องกับการผ่าตัด เป็นปฏิกิริยาเฉพาะบุคคลที่เกิดขึ้นภายใน 24-48 ชั่วโมงหลังจากเริ่มใช้ และดีขึ้นภายในไม่กี่วันหลังจากหยุดยาและใช้ยาหยอด prednisolone 1% และ atropine 1% ในตาที่มีเลนส์แก้วตาเทียม การซึมผ่านของยาเข้าไปในน้ำวุ้นตา เพิ่มขึ้น ดังนั้นความเสี่ยงในการเกิดอาจสูงขึ้น3) หากเกิดขึ้นในตาข้างเดียว ปฏิกิริยาที่คล้ายกัน รวมถึงตอนก่อนหน้านี้ อาจเกิดขึ้นซ้ำได้3)
หลีกเลี่ยงการออกกำลังกายหนักและการยกของหนักในช่วงแรกหลังผ่าตัด สิ่งสำคัญคือต้องมาตรวจตามนัดเป็นประจำเพื่อตรวจวัดความดันลูกตา และความลึกของช่องหน้าม่านตา หากคุณเคยมีการรั่วไหลของคอรอยด์ หลังผ่าตัดในตาข้างเดียว โปรดแจ้งให้แพทย์ทราบ เนื่องจากมีความเสี่ยงคล้ายกันเมื่อผ่าตัดตาอีกข้าง
จอประสาทตา ชั้นคอรอยด์ หลุดลอกจะสังเกตเห็นเป็นก้อนนูนแข็ง สีน้ำตาลเข้ม ผิวเรียบคล้ายเลนส์นูน ลักษณะเด่นคือสามารถมองเห็น ora serrata ได้ง่ายโดยไม่ต้องกด ในกรณีที่หลุดลอกขนาดใหญ่ จะมีก้อนนูนหลายช่องซึ่งถูกคั่นด้วยจุดเกาะของหลอดเลือดดำ vortex
การตรวจนี้จำเป็นสำหรับการแยกระหว่างการหลุดลอกชนิดเซรุ่มและชนิดเลือดออก
ชนิดเซรุ่ม : ก้อนนูนครึ่งวงกลมหนา เรียบ ไม่มีเสียงสะท้อนชนิดเลือดออก : ก้อนนูนที่มีเสียงสะท้อนสูง
สามารถตรวจพบการสะสมของของเหลวใต้คอรอยด์ ขนาดเล็กที่ไม่ชัดเจนทางคลินิกได้ 5) .
สามารถสังเกตการแยกตัวของซิลิอารีบอดี ้จากตาขาว และใช้เพื่อมองเห็นการหมุนไปข้างหน้าของซิลิอารีบอดี ้ มีประโยชน์สำหรับการประเมินส่วนหน้าอย่างละเอียด
สามารถวัดความหนาของคอรอยด์ และตาขาว ได้ และยังมีประโยชน์สำหรับการวินิจฉัยตาเล็ก
สิ่งสำคัญคือต้องแยกจากภาวะที่ทำให้ช่องหน้าม่านตาตื้น และความดันลูกตา ผิดปกติหลังผ่าตัด
จอประสาทตา หลุดลอกคอรอยด์ แตกต่างจากจอประสาทตา หลุดลอกโดยตำแหน่งด้านหน้า การลามไปยัง ora serrata และก้อนนูนหลายช่องที่คั่นด้วยจุดเกาะของหลอดเลือดดำ vortex ต่างจากจอประสาทตา หลุดลอกชนิดมีรอยฉีกขาด การหลุดลอกของคอรอยด์ จะไม่เคลื่อนที่อย่างชัดเจนตามการเคลื่อนไหวของลูกตาเลือดออกแบบขับออก : เกิดขึ้นเฉียบพลันระหว่างผ่าตัด โดยช่องหน้าม่านตา หายไป การมีรอยพับของคอรอยด์ มีประโยชน์ในการแยกจากน้ำในคอรอยด์ มักมาพร้อมกับการยื่นออกมาอย่างฉับพลันของเนื้อลูกตาและการพยากรณ์โรคไม่ดีIrrigation Misdirection Syndrome (IMS ) : ความดันน้ำวุ้นตา สูงที่เกิดขึ้นระหว่างผ่าตัดต้อกระจก แต่แตกต่างจากน้ำในคอรอยด์ โดยไม่มีรอยพับของคอรอยด์ ในจอตาต้อหินชนิดร้าย (aqueous misdirection)ช่องหน้าม่านตาตื้น แต่ไม่มีความดันลูกตาต่ำ ที่สอดคล้องกัน จอประสาทตาลอก หรือเลือดออกเหนือคอรอยด์ เป็นภาวะที่ aqueous humor ไหลเข้าสู่ช่องว่างน้ำวุ้นตา ทำให้ช่องหน้าม่านตาตื้น ทางเลือกในการรักษาได้แก่ ยาขยายม่านตา ยายับยั้งการสร้าง aqueous humor และการตัดน้ำวุ้นตา เยื่อบุตาอักเสบ ส่วนหลังตาขาว ส่วนหลัง คอรอยด์ และเนื้อเยื่อหลังลูกตา พบมากในหญิงวัยกลางคน มักเป็นข้างเดียว ร่วมกับปวดตา และการมองเห็น ลดลง และมักเกิดร่วมกับเยื่อบุตาอักเสบ ส่วนหน้าหรือม่านตาอักเสบ
พื้นฐานของการป้องกันคือการลดความดันลูกตาต่ำ ระหว่างและหลังผ่าตัดให้น้อยที่สุด1)
การตัดเนื้อเยื่อโพรงเยื่อบุตา (trabeculectomy) : วางไหมเย็บหลายเส้นที่แผ่นตาขาว และจัดการความดันลูกตา ภายหลังด้วยการตัดไหมด้วยเลเซอร์ (LSL ) การเย็บหลายเส้นระหว่างผ่าตัดเป็นเรื่องปกติเพื่อลดการกรองมากเกินไป1) ระยะเวลาในการตัดไหมด้วยเลเซอร์ : เลื่อนออกไปอย่างน้อย 1 สัปดาห์ หลีกเลี่ยงการตัดไหมด้วยเลเซอร์ เร็วเกินไปการทำให้ช่องหน้าม่านตา คงที่ : ใช้สารหนืดยืดหยุ่น หรืออุปกรณ์รักษาช่องหน้าม่านตา อุปกรณ์ระบายต้อหิน ชนิดไม่มีวาล์ว : ต้องผูกท่อด้วยไหมละลายได้การดูแลหลังผ่าตัด : หยุดยายับยั้งการสร้าง aqueous humor ทั้งชนิดเฉพาะที่และทั่วร่างกาย1)
การสะสมของเหลวใต้คอรอยด์ ส่วนใหญ่จะหายไปด้วยการรักษาแบบประคับประคอง บางกรณีดีขึ้นเองเนื่องจากการเกิดแผลเป็นของเนื้อเยื่อใต้เยื่อบุตา และรอบแผ่นตาขาว 1)
ยาขยายม่านตา (Atropine sulfate) : ทำให้ม่านตา -เลนส์แก้วตา เคลื่อนไปด้านหลังเพื่อทำให้ช่องหน้าม่านตา ลึกขึ้นยาหยอดตาคอร์ติโคสเตียรอยด์ : เพื่อระงับการอักเสบ (ระดับคำแนะนำ 1B)1) ผ้าปิดตากด : การกดแผ่นตาขาว อย่างแม่นยำอาจช่วยลดการกรองมากเกินไป1) กรณีรุนแรง : ใช้เพรดนิโซโลนชนิดรับประทาน (1 มก./กก. ลดขนาดลงทีละน้อย) ร่วมด้วย5) เมื่อช่องหน้าม่านตา หายไป : ฉีดอากาศหรือสารหนืดยืดหยุ่น เข้าไปในช่องหน้าม่านตา เพื่อสร้างช่องหน้าม่านตา ขึ้นใหม่
การจัดการระหว่างการผ่าตัดต้อกระจก : หากสามารถสร้างช่องหน้าม่านตา ได้โดยการฉีด Healon V® (โซเดียมไฮยาลูโรเนตความหนืดสูง) เข้าไปในช่องหน้าม่านตา ก็สามารถผ่าตัดต่อได้ ในการผ่าตัดต้อกระจก แบบแผลเล็กมาก แผลอาจปิดเองได้เมื่อความดันลูกตา สูงขึ้น ดังนั้นช่องหน้าม่านตา อาจลึกขึ้นหลังจากรอ 20-30 นาที และสามารถผ่าตัดต่อได้ ในกรณีที่ Healon V® ถูกดันออกจากแผล ให้หยุดผ่าตัด และหากไม่สามารถสร้างช่องหน้าม่านตา ได้ ให้ผ่าตัดต่อในวันถัดไปหรือหลังจากนั้น
หากเกิดการไหลซึมของคอรอยด์ ระหว่างผ่าตัดในตาข้างเดียว ความเสี่ยงจะสูงในตาอีกข้างด้วย ดังนั้นควรผ่าตัดตาอีกข้างภายใต้การดมยาสลบหากเป็นไปได้ หรือพิจารณาส่งต่อสถานพยาบาลที่สามารถให้ยาสลบได้
ข้อบ่งชี้ในการระบายน้ำทางศัลยกรรมมีดังนี้5) :
ช่องหน้าม่านตา หายไปและเลนส์สัมผัสกระจกตา อย่างต่อเนื่อง : มีความเสี่ยงสูงต่อความเสียหายของเอ็นโดทีเลียมกระจกตา คอรอยด์ แยกแบบจูบ (Kissing choroidal)คอรอยด์ แยกอย่างรุนแรงที่สัมผัสตั้งแต่เส้นประสาทตา จนถึงเลนส์ภาวะแทรกซ้อนของจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา : จอประสาทตาลอก ทุติยภูมิจากการชดเชยกลไกปั๊ม RPE ล้มเหลวความดันลูกตาต่ำ เรื้อรังร่วมกับการรั่วของตุ่มกรองอย่างต่อเนื่องการไหลซึมของคอรอยด์ เรื้อรังที่ไม่ตอบสนองต่อการรักษาแบบประคับประคอง
เทคนิค : กรีดตาขาว ตลอดความหนาห่างจากลิมบัส 3.5-4.5 มม. เพื่อระบายของเหลวออกจากช่องเหนือคอรอยด์ ระหว่างการผ่าตัด จะฉีดน้ำหล่อเลี้ยงหรือสารหนืดยืดหยุ่น เข้าไปในช่องหน้าม่านตา พร้อมกับการระบายน้ำเพื่อสร้างช่องหน้าม่านตา ขึ้นใหม่5) .
การระบายน้ำคอรอยด์ แยกชนิดเลือดออก : เลือดออกอาจถูกดูดซึมได้เอง แต่หากทำการระบายน้ำ ควรรอ 7-10 วันจนกว่าเลือดจะกลายเป็นของเหลว1) .
สำหรับความดันลูกตาต่ำ ที่เกี่ยวข้องกับการกรองมากเกินไป ให้พิจารณาการแทรกแซงต่อไปนี้เป็นขั้นตอน1) :
การเย็บตาขาว ผ่านเยื่อบุตา : วิธีการเย็บแผ่นตาขาว โดยตรงด้วยไนลอนจากเหนือเยื่อบุตา ซึ่งแสดงให้เห็นประสิทธิภาพในระยะยาวในการรักษาจุดภาพชัด เสื่อมจากความดันลูกตาต่ำ 1) การฉีดเลือดตนเอง : มีรายงานการปรับปรุงจุดภาพชัด เสื่อมจากความดันลูกตาต่ำ โดยการฉีดเลือดตนเองเข้าไปในและรอบๆ ตุ่มกรอง อย่างไรก็ตาม อาจทำให้ความดันลูกตา เพิ่มขึ้นเฉียบพลัน1) การเย็บตาขาว แบบเปิด : หากไม่ดีขึ้นด้วยวิธีการข้างต้น ให้เปิดเยื่อบุตา อีกครั้งและเย็บแผ่นตาขาว ภายใต้การมองเห็น โดยตรง1) การเจาะหน้าต่างตาขาว : หากเกิดการลอกของคอรอยด์ อย่างมีนัยสำคัญ ให้ระบายของเหลวที่สะสมในช่องเหนือคอรอยด์ 1)
จุดภาพชัด เสื่อมจากความดันลูกตาต่ำ
หากความดันลูกตา ลดลงอย่างต่อเนื่องหลังการผ่าตัด อุบัติการณ์ของจุดภาพชัด เสื่อมจากความดันลูกตาต่ำ จะเพิ่มขึ้น อายุน้อยและสายตาสั้น สูงเป็นปัจจัยเสี่ยง หากตรวจพบรอยพับของคอรอยด์ รอยพับของจอประสาทตา และความคดเคี้ยวของหลอดเลือดจอประสาทตา ด้วยกล้องตรวจตา จำเป็นต้องแก้ไขความดันลูกตาต่ำ ทันที หากคงอยู่ อาจทำให้สูญเสียการมองเห็น ถาวร1)
Q
น้ำรั่วใต้คอรอยด์หายได้เองหรือไม่?
A
น้ำรั่วใต้คอรอยด์ ชนิดเซรุ่มส่วนใหญ่จะหายไปพร้อมกับการสมานแผลหลังผ่าตัดและการเกิดแผลเป็นของเนื้อเยื่อใต้เยื่อบุตา ส่วนใหญ่ดีขึ้นด้วยการรักษาแบบประคับประคองด้วยยาหยอดตาขยายม่านตา และสเตียรอยด์ อย่างไรก็ตาม น้ำรั่วใต้คอรอยด์ ขนาดใหญ่หรือเรื้อรังจำเป็นต้องระบายออกโดยการผ่าตัด การลอกของคอรอยด์ ชนิดเลือดออกมีความรุนแรงกว่าชนิดเซรุ่มและต้องได้รับการแทรกแซงที่รุกมากขึ้น
Q
kissing choroidal คืออะไร?
A
Kissing choroidal (การลอกของคอรอยด์ แบบสัมผัส) คือภาวะที่การลอกของคอรอยด์ ด้านตรงข้ามโป่งพองมากจนสัมผัสกันตั้งแต่เส้นประสาทตา ไปจนถึงเลนส์ตา ร่วมกับการหายไปของช่องหน้าม่านตา และมีความเสี่ยงสูงต่อการไหลเวียนเลือดจอประสาทตา บกพร่องและความเสียหายต่อเยื่อบุผนังกระจกตา ดังนั้นจึงเป็นข้อบ่งชี้ที่แน่นอนสำหรับการระบายโดยการผ่าตัด
คอรอยด์ แบ่งตามเนื้อเยื่อวิทยาจากภายนอกเข้าด้านในเป็นสี่ชั้น: เหนือคอรอยด์ ชั้นหลอดเลือด แผ่นเส้นเลือดฝอยคอรอยด์ และเยื่อบรูค คอรอยด์ ยึดติดแน่นกับตาขาว ที่จุดที่เส้นประสาทตา และหลอดเลือดแดงซิลิอารีส่วนหลังเข้าสู่ลูกตา และที่จุดที่หลอดเลือดดำวอร์ติโคสออกจากลูกตา การเชื่อมต่อระหว่างเหนือคอรอยด์ และตาขาว จะหลวมกว่าทางด้านหน้าและแน่นกว่าทางด้านหลัง จุดเชื่อมต่อเหล่านี้กำหนดรูปร่างหลายช่องของการลอกของคอรอยด์
ช่องว่างระหว่างตาขาว และคอรอยด์ เรียกว่าช่องเหนือคอรอยด์ และในช่องนี้มีเยื่อเนื้อเยื่อเกี่ยวพันบางที่มีเม็ดสีเรียกว่าเหนือคอรอยด์ เนื่องจากการเชื่อมต่อด้านหน้าระหว่างเหนือคอรอยด์ และตาขาว หลวม การลอกของคอรอยด์ ในระยะแรกจึงสังเกตเห็นเป็นส่วนนูนของซิลิอารีบอดี แบบแบนและคอรอยด์ ส่วนปลาย
ในหลอดเลือดฝอยคอรอยด์ ปกติ ความสมดุลของความดันอุทกสถิตจะถูกรักษาไว้ เมื่อความสมดุลนี้ถูกรบกวนจากสาเหตุต่างๆ อัลบูมินในเลือดจะรั่วออกนอกหลอดเลือดฝอย และของเหลวที่เกิดจากการอักเสบจะสะสมในช่องเหนือคอรอยด์ 6)
เมื่อความดันลูกตาต่ำ ความดันในเนื้อเยื่อ (≈ ความดันลูกตา ) จะลดลง ทำให้ความดันในหลอดเลือดฝอยค่อนข้างสูง และของเหลวจะสะสมในช่องเหนือคอรอยด์ เมื่อเกิดการคั่งของของเหลวในคอรอยด์ แล้ว ซีรัมที่มีโปรตีนจะสะสมในช่องเหนือคอรอยด์ และความสมดุลของความดันออสโมติกคอลลอยด์จะจำกัดการดูดซึมกลับของยูเวีย ในความผิดปกติของการไหลเวียนของคอรอยด์ การรั่วจากหลอดเลือดฝอยคอรอยด์ จะเพิ่มขึ้น และในภาวะอักเสบของคอรอยด์ ความสามารถในการซึมผ่านของหลอดเลือดฝอยจะเพิ่มขึ้น ทำให้ส่วนประกอบที่เป็นของเหลวของเลือดรั่วออกนอกหลอดเลือด
กิ่งของหลอดเลือดแดงซิลิอารีส่วนหลัง (หลอดเลือดแดงซิลิอารีส่วนหลังสั้น) แตกเนื่องจากการลดความดันลูกตา อย่างรวดเร็ว และเลือดจะสะสมอย่างรวดเร็วในช่องเหนือคอรอยด์ การลดลงของความดันลูกตา อย่างรุนแรงจากภาวะความดันลูกตาสูง เป็นปัจจัยเสี่ยงที่สำคัญที่สุด ในผู้สูงอายุที่มีภาวะหลอดเลือดแดงแข็ง ผนังหลอดเลือดจะเปราะบางและเกณฑ์การแตกจะลดลง หากเกิดขึ้นระหว่างการผ่าตัด อาจนำไปสู่ภาวะเลือดออกแบบขับไล่ ซึ่งเป็นภาวะแทรกซ้อนรุนแรงที่ทำให้เนื้อหาของลูกตายื่นออกมา
หากจอประสาทตาลอก เป็นเวลานาน กลไกการกั้นของเยื่อบุผิวรับแสง (RPE ) จะเสียสมดุล ส่งผลให้ของเหลวใต้จอประสาทตา สะสม และเกิดจอประสาทตาลอก แบบไม่มีรอยฉีกขาด หากจอประสาทตาลอก แบบไม่มีรอยฉีกขาดที่เกิดขึ้นร่วมกันเป็นเวลานาน และเยื่อบุผิวรับแสงใต้รอยบุ๋มจอประสาทตา ได้รับความเสียหาย แม้จะได้รับการผ่าตัดเพื่อแก้ไขทางกายวิภาค การฟื้นฟูการมองเห็น ก็ทำได้ยาก
ในภาวะตาลูกเล็ก ความผิดปกติของตาขาว (หนาตัว) จะกดทับหลอดเลือดดำวอร์ติโคส ขัดขวางการระบายจากหลอดเลือดดำวอร์ติโคส ทำให้ของเหลวใต้จอประสาทตา สะสม มีรายงานว่าตาขาว หนาตัวเกิดจากความผิดปกติในการจัดเรียงของเส้นใยคอลลาเจน
ในกลุ่มอาการน้ำในยูเวียรั่ว ความผิดปกติของตาขาว จะขัดขวางการเคลื่อนที่ของของเหลวที่อุดมด้วยโปรตีนจากนอกหลอดเลือดคอรอยด์ ผ่านตาขาว ออกไปนอกตา 6) ของเหลวที่เกิดจากการอักเสบซึ่งอุดมด้วยโปรตีนจะสะสมในช่องเหนือคอรอยด์ และการสะสมของของเหลวเนื่องจากความแตกต่างของความดันออสโมติกคอลลอยด์จะคงอยู่ โรคนี้จะเกิดซ้ำโดยมีระยะสงบและกำเริบ ยืดเยื้อเป็นเวลานาน และเมื่อจอประสาทตาลอก เป็นเวลานาน จะเกิดการฝ่อของจอประสาทตา และคอรอยด์ ซึ่งค่อยๆ ทำให้การทำงานของเยื่อบุผิวรับแสงลดลง ส่งผลให้การมองเห็น บกพร่อง
Gass รายงานในปี 1983 ว่าการตัดตาขาว บางส่วนและการเปิดตาขาว มีประสิทธิภาพสำหรับกลุ่มอาการน้ำในยูเวียรั่ว และในปี 1990 รายงานว่าการมองเห็น ดีขึ้นสองบรรทัดขึ้นไปในประมาณ 56% ของกรณี อย่างไรก็ตาม หากจอประสาทตาลอก แบบไม่มีรอยฉีกขาดเป็นเวลานาน การฟื้นฟูการมองเห็น จะจำกัดแม้จะได้รับการผ่าตัดแก้ไขทางกายวิภาค
นอกจากนี้ ในความผิดปกติของการเผาผลาญมิวโคโพลีแซ็กคาไรด์ เช่น กลุ่มอาการฮันเตอร์ อาจเกิดตาขาว หนาตัว ซึ่งนำไปสู่จอประสาทตาลอก แบบทุติยภูมิ
เนื้อหาต่อไปนี้รวมถึงการค้นพบในระยะวิจัยและรายงานผู้ป่วย และไม่ใช่การรักษามาตรฐานที่ได้รับในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
การผ่าตัดต้อหิน แบบรุกรานน้อยที่สุดมีแนวโน้มที่จะมีความเสี่ยงต่อภาวะน้ำรั่วใต้คอรอยด์ ต่ำกว่าการผ่าตัดกรอง แบบดั้งเดิม อย่างไรก็ตาม แม้ว่ารูเล็กของ XEN45 เจลสเตนต์ (ประมาณ 45 ไมครอน) ในทางทฤษฎีสามารถหลีกเลี่ยงความดันลูกตาต่ำ ในช่วงต้นหลังผ่าตัดได้ แต่ยังคงมีรายงานภาวะน้ำรั่วใต้คอรอยด์ 2)
Cassottana และคณะ (2023) รายงานกรณีภาวะน้ำรั่วใต้คอรอยด์ ทั้งสองข้างในชายอายุ 84 ปีหลังการปลูกถ่าย XEN45 ตาขวาดีขึ้นภายใน 1 เดือนด้วยยาขยายม่านตา และสเตียรอยด์ แต่ตาซ้ายดื้อต่อการรักษาแบบประคับประคองและต้องระบายผ่านตาขาว หลังจาก 2 เดือน อายุมาก การใช้ยาหลายชนิดก่อนผ่าตัด และความดันลูกตาต่ำ กว่า 10 มิลลิเมตรปรอทภายในสัปดาห์แรกหลังผ่าตัดถูกระบุว่าเป็นปัจจัยเสี่ยงหลัก 2)
ความดันลูกตาต่ำ กว่า 10 มิลลิเมตรปรอทภายใน 24-48 ชั่วโมงหลังผ่าตัดถือเป็นปัจจัยพยากรณ์โรคที่ไม่ดี 2)
ภาวะน้ำรั่วใต้คอรอยด์ ในตาข้างหนึ่งอาจเป็นปัจจัยเสี่ยงต่อการผ่าตัดชนิดเดียวกันในตาข้างตรงข้าม 2) ในการผ่าตัดต้อกระจก ด้วย หากเกิดภาวะน้ำรั่วใต้คอรอยด์ ระหว่างผ่าตัดในตาข้างหนึ่ง ความเสี่ยงจะสูงในตาข้างตรงข้าม ดังนั้นจึงพิจารณาการผ่าตัดภายใต้การดมยาสลบหรือการส่งต่อสถานพยาบาลที่สามารถให้ยาสลบได้
Shaheen และคณะ (2023) รายงานกรณีภาวะน้ำรั่วใต้คอรอยด์ ชนิดเฉียบพลันแบบเซรุ่มและเลือดออกจากดอร์โซลาไมด์ ชนิดทาเฉพาะที่ ชายอายุ 78 ปีเกิดภาวะน้ำรั่วใต้คอรอยด์ ตาซ้าย 2 วันหลังจากเริ่มใช้ยาผสมดอร์โซลาไมด์ -ไทโมลอล และหายไปอย่างสมบูรณ์ภายใน 4 วันหลังจากหยุดดอร์โซลาไมด์ และใช้เพรดนิโซโลน 1% และอะโทรพีน 1% ชนิดทาเฉพาะที่ เขามีอาการคล้ายกันเมื่อ 10 ปีก่อน ยืนยันการกลับเป็นซ้ำของปฏิกิริยาเฉพาะบุคคล 3)
ในตาที่ไม่มีเลนส์แก้วตาเทียม เนื่องจากไม่มีสิ่งกีดขวางของเลนส์ การซึมผ่านของยาเข้าไปในวุ้นตา จึงเพิ่มขึ้น ดังนั้นความเสี่ยงในการเกิดอาจสูงกว่า 3) ในบางกรณี ภาวะน้ำรั่วใต้คอรอยด์ ไม่เกิดขึ้นกับยายับยั้งคาร์บอนิกแอนไฮเดรสชนิดรับประทาน (อะเซตาโซลาไมด์ , เมทาโซลาไมด์) ซึ่งบ่งชี้ว่าพยาธิสรีรวิทยาอาจแตกต่างกันระหว่างรูปแบบยาเฉพาะที่และทั่วร่างกาย 3)
สำหรับกลุ่มอาการน้ำรั่วใต้ยูเวีย มีรายงานประสิทธิภาพของการตัดตาขาว บางส่วนและการเจาะตาขาว Gass รายงานการมองเห็น ดีขึ้นสองบรรทัดขึ้นไปในประมาณ 56% ของกรณี อย่างไรก็ตาม หากจอประสาทตาลอก แบบไม่มีรูร่วมด้วยเป็นเวลานานและเยื่อบุผิวรับแสงใต้รอยบุ๋มได้รับความเสียหาย การมองเห็น อาจดีขึ้นได้ยากแม้จะได้ผลดีทางกายวิภาคจากการผ่าตัด
ความก้าวหน้าทางการถ่ายภาพวินิจฉัย : OCTA และ OCT มุมกว้างคาดว่าจะทำให้การตรวจพบตั้งแต่เนิ่นๆ และการประเมินเชิงปริมาณของภาวะน้ำรั่วใต้คอรอยด์ หลังผ่าตัดเป็นมาตรฐาน การประเมินภาวะน้ำรั่วขนาดเล็กที่ตรวจพบได้ยากด้วยอัลตราซาวนด์ B-mode ทั่วไปกำลังเป็นไปได้มากขึ้นแนวทางการจัดการเฉพาะเทคนิค : ด้วยการแพร่หลายของการผ่าตัดต้อหิน แบบรุกรานน้อยที่สุด จำเป็นต้องกำหนดแนวทางอุบัติการณ์และการจัดการภาวะน้ำรั่วใต้คอรอยด์ ที่เฉพาะเจาะจงสำหรับแต่ละเทคนิคการประเมินความเสี่ยงของตาข้างตรงข้าม : การค้นหาไบโอมาร์คเกอร์เพื่อทำนายความเสี่ยงในตาข้างตรงข้ามหลังจากเกิดในข้างเดียวเป็นหัวข้อวิจัยในอนาคตการอธิบายกลไกที่เกิดจากยา : มีข้อเสนอว่าการให้ยา inhibitor carbonic anhydrase ทั้งแบบเฉพาะที่และทั่วร่างกายอาจมีความแตกต่างทางพยาธิสรีรวิทยา และมีรายงานกรณีที่ไม่เกิด choroidal effusion กับ acetazolamide ชนิดรับประทาน 3) คาดว่าจะมีการปรับปรุงความปลอดภัยในการเลือกใช้ยา
Q
การผ่าตัดต้อหินแบบรุกรานน้อยที่สุดทำให้เกิด choroidal effusion หรือไม่?
A
การผ่าตัดต้อหิน แบบรุกรานน้อยที่สุดมีความเสี่ยงต่ำกว่าการผ่าตัดกรอง แบบดั้งเดิม แต่มีการรายงาน choroidal effusion ในอัตรา 0-15% แม้ในหัตถการเช่น XEN gel stent ความเสี่ยงสูงขึ้นในผู้สูงอายุ ผู้ป่วยที่ใช้ยาต้อหิน หลายชนิดก่อนการผ่าตัด และเมื่อความดันลูกตา ลดลงต่ำกว่า 10 mmHg ในช่วงต้นหลังผ่าตัด ดูรายละเอียดในหัวข้อ “สาเหตุและปัจจัยเสี่ยง”
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
Cassottana P, Toma C, Maltese C, et al. A Case of Bilateral Choroidal Effusion after XEN Gel Stent Implantation. Gels. 2023;9(4):276.
Shaheen A, Schultis S, Magraner M, et al. Acute serous and hemorrhagic choroidal effusion associated with topical dorzolamide therapy. Am J Ophthalmol Case Rep. 2023;31:101866.
Gedde SJ, Herndon LW, Brandt JD, et al. Postoperative complications in the Tube Versus Trabeculectomy (TVT) study during five years of follow-up. Am J Ophthalmol. 2012;153(5):804-814.e1. doi:10.1016/j.ajo.2011.10.024. PMID: 22244522.
Schrieber C, Liu Y. Choroidal effusions after glaucoma surgery. Curr Opin Ophthalmol. 2015;26(2):134-142. doi:10.1097/ICU.0000000000000131. PMID: 25643198.
Brubaker RF, Pederson JE. Ciliochoroidal detachment. Surv Ophthalmol. 1983;27(5):281-289. doi:10.1016/0039-6257(83)90228-X. PMID: 6407132.