จอประสาทตา เสื่อมจากความดันลูกตาต่ำ เป็นภาวะที่ความดันลูกตา ลดลงอย่างต่อเนื่อง ทำให้เกิดรอยพับของคอรอยด์ และจอประสาทตา จานประสาทตา บวม และหลอดเลือดดำจอประสาทตา ขยายและคดเคี้ยวที่ขั้วหลังของอวัยวะ ส่งผลให้การมองเห็น ลดลงและภาพบิดเบี้ยว สาเหตุหลักคือการกรองมากเกินไปหลังการผ่าตัดต้อหิน และการแยกตัวของซิลิอารีบอดี ้จากการบาดเจ็บแบบทื่อ อุบัติการณ์หลังการผ่าตัดกรอง รายงานอยู่ที่ 0.9–5% 1)
อาจเกิดขึ้นเมื่อความดันลูกตา ≤8–10 มิลลิเมตรปรอท แต่อุบัติการณ์เพิ่มขึ้นอย่างชัดเจนเมื่อ ≤5 มิลลิเมตรปรอท พบได้บ่อยในคนหนุ่มสาวและสายตาสั้น มาก
OCT เป็นวิธีที่ง่ายและดีที่สุดในการตรวจหาและประเมินรอยพับของคอรอยด์ และจอประสาทตา และยังมีประโยชน์ในการระบุรอยพับของเซลล์รับแสง 9) หลายกรณีดีขึ้นเองด้วยการรักษาแบบประคับประคอง (การปิดตากด, ยาหยอดอะโทรพีน) แต่ถ้าไม่ดีขึ้น จะทำการฉีดเลือดตนเอง 4, 5, 6) หรือการเย็บตาขาว ผ่านเยื่อบุตา 3, 12)
หากความดันลูกตาต่ำ ยังคงอยู่นานกว่า 3 เดือน อาจทำให้การมองเห็น เสียหายถาวร ดังนั้นจึงแนะนำให้ผ่าตัดภายใน 1–6 เดือน
ในชนิดการแยกตัวของซิลิอารีบอดี ้หลังการบาดเจ็บ จะทำการจี้ด้วยเลเซอร์ (ความยาวคลื่นเขียว/เหลือง, ขนาดจุด 100–200 ไมโครเมตร, ≥200 มิลลิวัตต์) เพื่อให้เกิดการยึดติดระหว่างซิลิอารีบอดี ้และตาขาว
ภาวะจอประสาทตา ส่วนกลางผิดปกติจากความดันลูกตาต่ำ (Hypotony Maculopathy) เป็นภาวะที่มีการเกิดรอยพับของคอรอยด์ และจอประสาทตา บริเวณขั้วหลังของลูกตาเนื่องจากความดันลูกตาต่ำ อย่างต่อเนื่องจากสาเหตุต่างๆ ส่งผลให้การทำงานของการมองเห็น บกพร่อง ร่วมกับมีอาการบวมของหัวประสาทตา เส้นเลือดดำจอประสาทตา ขยายและคดเคี้ยว และเส้นเลือดดำคอรอยด์ ขยาย อาการที่ผู้ป่วยมักบ่นคือ การมองเห็น ลดลงและภาพบิดเบี้ยว
โรคนี้ถูกรายงานครั้งแรกในปี ค.ศ. 1954 โดย Dellaporta ซึ่งบรรยายการเปลี่ยนแปลงของจอประสาทตา ที่เกี่ยวข้องกับความดันลูกตาต่ำ และในปี ค.ศ. 1972 Gass ได้เสนอชื่อ “Hypotony Maculopathy” เพื่อชี้แจงสาเหตุของการมองเห็น ลดลงที่เกี่ยวข้องกับรอยพับของคอรอยด์ 8) ความดันลูกตาต่ำ ในตัวมันเองพบได้ค่อนข้างบ่อยหลังการผ่าตัดหรือการบาดเจ็บ แต่มีเพียงบางรายเท่านั้นที่พัฒนาเป็นจอประสาทตา ส่วนกลางผิดปกติและการทำงานของการมองเห็น บกพร่อง ปัจจัยเฉพาะบุคคล เช่น ความแข็งของตาขาว และความยาวแกนลูกตา มีผลต่อการเกิดภาวะนี้
เชื่อกันว่าภาวะจอประสาทตา ส่วนกลางผิดปกติจากความดันลูกตาต่ำ สามารถเกิดขึ้นได้เมื่อความดันลูกตา อยู่ที่ 8-10 มิลลิเมตรปรอทหรือต่ำกว่า และอัตราการเกิดจะเพิ่มขึ้นเมื่อความดันลูกตา อยู่ที่ 5 มิลลิเมตรปรอทหรือต่ำกว่า ในทางสถิติ ความดันลูกตา ที่ต่ำกว่า 6.5 มิลลิเมตรปรอท (ต่ำกว่าค่าเฉลี่ยมากกว่า 3 ส่วนเบี่ยงเบนมาตรฐาน) ถูกนิยามว่าเป็น “ความดันลูกตาต่ำ ” ในทางคลินิก หมายถึงภาวะที่ความดันลูกตาต่ำ พอที่จะทำให้การทำงานของการมองเห็น บกพร่อง
สมมติฐานของ Gass ที่ว่าการเสียรูปเชิงกลของเยื่อบุผิวเม็ดสีจอประสาทตา (RPE ) และเซลล์รับแสง อันเนื่องมาจากรอยพับของคอรอยด์ และจอประสาทตา เป็นสาเหตุหลักของการทำงานของการมองเห็น บกพร่อง เป็นที่ยอมรับอย่างกว้างขวาง เมื่อผนังลูกตายุบตัวเข้าด้านในเนื่องจากความดันลูกตาต่ำ จะเกิดเนื้อเยื่อส่วนเกินในคอรอยด์ และจอประสาทตา นำไปสู่การเกิดรอยพับ หากการเปลี่ยนแปลงเหล่านี้หายไปในระยะสั้น การทำงานของการมองเห็น อาจฟื้นตัวได้ แต่หากคงอยู่นาน อาจทำให้การมองเห็น บกพร่องอย่างถาวร
Q
ความดันลูกตากี่มิลลิเมตรปรอทที่ถือว่าต่ำ?
A
ในทางสถิติ ความดันลูกตาต่ำ ถูกนิยามว่าต่ำกว่า 6.5 มิลลิเมตรปรอท ซึ่งต่ำกว่าค่าเฉลี่ย 3 ส่วนเบี่ยงเบนมาตรฐาน อย่างไรก็ตาม เชื่อกันว่าภาวะจอประสาทตา ส่วนกลางผิดปกติจากความดันลูกตาต่ำ สามารถเกิดขึ้นได้ที่ความดันลูกตา 8-10 มิลลิเมตรปรอทหรือต่ำกว่า และอัตราการเกิดเพิ่มขึ้นอย่างชัดเจนที่ความดันลูกตา 5 มิลลิเมตรปรอทหรือต่ำกว่า ที่ความดันลูกตา 4 มิลลิเมตรปรอทหรือต่ำกว่า มักเกิดการมองเห็น ลดลงอย่างรุนแรง (การมองเห็นที่แก้ไขแล้ว 0.2 หรือน้อยกว่า) ในทางคลินิก ปัญหาคือความดันลูกตาต่ำ พอที่จะทำให้การทำงานของการมองเห็น บกพร่อง
สาเหตุที่พบบ่อยที่สุดคือการกรองมากเกินไปหลังการผ่าตัดกรอง ต้อหิน โดยเฉพาะหลังการผ่าตัด trabeculectomy ร่วมกับ mitomycin C (MMC) ตามแนวทางการรักษาต้อหิน ความถี่ของภาวะจอประสาทตา ส่วนกลางผิดปกติจากความดันลูกตาต่ำ ในฐานะภาวะแทรกซ้อนที่อาจทำให้การทำงานของการมองเห็น บกพร่องหลังการผ่าตัด 1 เดือน รายงานไว้ที่ 0.9-5%1) ในการทบทวนของ Costa & Arcieri (2007) อุบัติการณ์ถูกสรุปไว้อย่างกว้างๆ ระหว่าง 1.3-18%8) สาเหตุที่พบบ่อยรองลงมาคือการแยกตัวของซิลิอารีบอดี ้จากการบาดเจ็บแบบทื่อ
เป็นที่ทราบกันว่าเกิดขึ้นบ่อยในคนหนุ่มสาวและผู้ที่มีสายตาสั้น มาก 2) ในคนหนุ่มสาวและตาสั้น ตาขาว มีความแข็งน้อยกว่า จึงยุบตัวเข้าด้านในได้ง่ายเมื่อความดันลูกตาต่ำ และเกิดรอยพับของคอรอยด์ ได้ง่าย ผู้ป่วยสูงอายุมีแนวโน้มที่จะเกิดการคั่งของคอรอยด์ ในขณะที่ผู้ป่วยอายุน้อยมีแนวโน้มที่จะเกิดจอประสาทตา ผิดปกติจากความดันลูกตาต่ำ ตั้งแต่การใช้ยาต้านเมแทบอไลต์ แพร่หลายมากขึ้น รายงานของจอประสาทตา ผิดปกติจากความดันลูกตาต่ำ หลังการผ่าตัดกรอง เพิ่มขึ้น
สาเหตุของจอประสาทตา ผิดปกติจากความดันลูกตาต่ำ แบ่งออกเป็นการเพิ่มการไหลออกของอารมณ์ขันน้ำและการลดการผลิตอารมณ์ขันน้ำ
การกรองมากเกินไปหลังการผ่าตัดกรอง ต้อหิน : สาเหตุที่พบบ่อยที่สุด สามารถเกิดขึ้นได้เมื่อความดันลูกตา ลดลงอย่างมากหลังการตัดโพรงต้อหิน ร่วมกับ MMC ปัจจัยที่เกี่ยวข้อง ได้แก่ การรั่วของอารมณ์ขันน้ำจากแผลเยื่อบุตา การไหลออกมากเกินไปจากแผ่นตาขาว และความเป็นพิษโดยตรงของ MMC ต่อซิลิอารีบอดี ซิลิอารีบอดี แยกตัวหลังการบาดเจ็บแบบทื่อซิลิอารีบอดี แยกตัวที่มุมตา อารมณ์ขันน้ำจะไหลเข้าสู่ช่องเหนือคอรอยด์ และการผลิตอารมณ์ขันน้ำก็ลดลงด้วย การไหลออกทางยูวีโอสเคลอรัลที่เพิ่มขึ้นอย่างผิดปกติทำให้เกิดความดันลูกตาต่ำ อย่างรุนแรงยูเวียอักเสบ / ซิลิอารีบอดี อักเสบ : การผลิตอารมณ์ขันน้ำลดลงทำให้ความดันลูกตาต่ำ การดำเนินของจอประสาทตา เสื่อมแบบมี proliferation ทางด้านหน้า : จอประสาทตา ส่วนปลายและซิลิอารีบอดี หลุดลอกเป็นเวลานานทำให้ความสามารถในการผลิตอารมณ์ขันน้ำลดลงหลังการผ่าตัดจอประสาทตา หลุดลอก / การตัดวุ้นตา : เกิดจากการรั่วจากตำแหน่งที่เปิดตาขาว หรือความดันลูกตาต่ำ ชั่วคราวจากการอักเสบหลังผ่าตัด ประวัติการตัดวุ้นตา ก่อนหน้านี้ อายุน้อย และสายตาสั้น เป็นปัจจัยเสี่ยง 9) หลังการผ่าตัดท่อระบาย : ในการศึกษา TVT การรั่วของตุ่มกรอง จอประสาทตา ผิดปกติจากความดันลูกตาต่ำ และการติดเชื้อของตุ่มกรองพบได้บ่อยในกลุ่มตัดโพรงต้อหิน ในขณะที่ความเสียหายของเอ็นโดทีเลียมกระจกตา และการโผล่ของรากเทียมพบได้บ่อยในกลุ่มท่อระบาย 1) หลังการฉีดยา anti-VEGF เข้าในวุ้นตา : มีรายงานการเกิดในโรค pseudoxanthoma elasticum สายตาสั้น มาก และกรณีตาขาว เปราะหลังการตัดวุ้นตา 11) ความดันลูกตาต่ำ ทั้งสองข้าง
Fannin และคณะ (2003) ระบุปัจจัยเสี่ยงต่อไปนี้สำหรับจอประสาทตา ผิดปกติจากความดันลูกตาต่ำ 7)
อายุน้อย : ตาขาว มีความแข็งน้อยและยุบตัวง่าย กลไกการสมานของแผ่นตาขาว อ่อนแอ ทำให้การกรองมากเกินไปคงอยู่เพศชาย : อุบัติการณ์มีแนวโน้มสูงกว่าในเพศชายเมื่อเทียบกับเพศหญิงสายตาสั้น (โดยเฉพาะสายตาสั้น มาก)ตาขาว บางและนิ่ม เกิดรอยพับได้ง่ายการผ่าตัดกรอง ต้อหิน ครั้งแรกการใช้ยาต้านการเกิดพังผืด : MMC มีความเสี่ยงสูงกว่า 5-FUความดันลูกตา สูงก่อนผ่าตัดความดันลูกตา ก่อนผ่าตัดสูงเท่าไร ความแตกต่างหลังผ่าตัดก็ยิ่งมาก
ระหว่างการผ่าตัดกรอง ให้รักษาความเข้มข้นและระยะเวลาการออกฤทธิ์ของ MMC ให้น้อยที่สุดเท่าที่จำเป็น และหลีกเลี่ยงการสัมผัสกับขอบเยื่อบุตา
แนะนำให้เย็บแผ่นตาขาว ด้วยไหมไนลอนหลายเส้นระหว่างผ่าตัด จากนั้นปรับปริมาณการกรองทีละน้อยหลังผ่าตัดด้วยการตัดไหมด้วยเลเซอร์ (LSL )1)
การทำ LSL มากเกินไปในช่วงต้นหลังผ่าตัดเพิ่มความเสี่ยงต่อความดันลูกตาต่ำ ดังนั้นการตัดสินใจเรื่องเวลาอย่างระมัดระวังจึงสำคัญ
หลังผ่าตัดต้อหิน ควรตรวจความดันลูกตา เป็นประจำ และไปพบแพทย์ทันทีหากรู้สึกผิดปกติ
Q
ทำไมคนหนุ่มสาวและคนสายตาสั้นจึงมีความเสี่ยงสูง?
A
ในคนหนุ่มสาว การเกิดแผลเป็นของแผ่นตาขาว อ่อนแอ ทำให้มีการกรองมากเกินไปต่อเนื่องหลังผ่าตัด ในคนสายตาสั้น โดยเฉพาะสายตาสั้น มาก ตาขาว บางและเปราะบาง ดังนั้นแม้มีความดันลูกตาต่ำ เท่ากัน รอยพับของคอรอยด์ และจอประสาทตา ก็เกิดได้ง่ายกว่า เมื่อปัจจัยเหล่านี้รวมกัน ความเสี่ยงยิ่งสูงขึ้น
การเกิดโรคจอประสาทตา จุดรับภาพชัดจากความดันลูกตาต่ำ เกี่ยวข้องอย่างใกล้ชิดกับความผิดปกติของการไหลเวียนของอารมณ์น้ำ และการเปลี่ยนแปลงรูปร่างเชิงกลของผนังลูกตา
ความผิดปกติของการไหลเวียนของอารมณ์น้ำ ที่ทำให้เกิดความดันลูกตาต่ำ แบ่งออกเป็นสองประเภทหลัก
การเพิ่มขึ้นของการไหลของอารมณ์ขันในน้ำ : การรั่วจากแผลผ่าตัด, ตุ่มกรองเกิน, การไหลของอารมณ์ขันในน้ำจากรอยแยกของซิลิอารีบอดี ้ ในการแยกตัวของซิลิอารีบอดี ้ การไหลผ่านยูวีโอสเคลอรัลจะเพิ่มขึ้นอย่างผิดปกติการลดลงของการผลิตอารมณ์ขันในน้ำ : การอักเสบของซิลิอารีบอดี ้, ความเสียหายโดยตรงต่อซิลิอารีบอดี ้ (การบาดเจ็บ, การผ่าตัด, พิษจากยา), การทำงานของซิลิอารีบอดี ้ลดลงเนื่องจากจอประสาทตา เสื่อมชนิดโปรลิเฟอเรทีฟวุ้นตา แบบส่วนหน้า
ในการแยกตัวของซิลิอารีบอดี ้หลังการบาดเจ็บ จะเกิดทางเชื่อมต่อแบบเปิดในซิลิอารีบอดี ้ อารมณ์ขันในน้ำไหลเข้าสู่ช่องเหนือคอรอยด์ และในเวลาเดียวกันการผลิตอารมณ์ขันในน้ำลดลงเนื่องจากความเสียหายต่อเยื่อบุซิลิอารี ในการผ่าตัดกรอง ด้วยยาต้านเมตาบอไลต์ (MMC, 5-FU) การเกิดแผลเป็นรอบแผ่นปิดตาขาว จะถูกยับยั้ง และการรั่วของอารมณ์ขันในน้ำเพิ่มขึ้น1)
เมื่อเกิดภาวะความดันลูกตาต่ำ ผนังตาขาว จะยุบตัวเข้าด้านใน ทำให้เกิดส่วนเกินในคอรอยด์ และจอประสาทตา เกิดรอยพับคอริโอเรตินาที่มีลักษณะเฉพาะ เส้นผ่านศูนย์กลางหน้าหลังของตาสั้นลง และเกิดสายตายาว เป็นความผิดปกติของการหักเหของแสง
Sakamoto และคณะ (2018) รายงานว่าการหดตัวของตาขาว มากเกินไป ไม่ใช่ความหนาของคอรอยด์ เป็นปัจจัยหลักที่ทำให้เกิดจอประสาทตา เสื่อมจากความดันลูกตาต่ำ หลังการผ่าตัด trabeculectomy2) ความดันลูกตาต่ำ อย่างต่อเนื่องทำให้เส้นใยคอลลาเจนของตาขาว คลายตัวและหดตัวแบบก้าวหน้า ส่งผลให้ความยาวแกนตา สั้นลงอย่างถาวร
ในสมมติฐานที่ Gass เสนอในปี 1972 รอยพับคอริโอเรตินาทำให้เกิดความเครียดเชิงกลต่อ RPE และเซลล์รับแสง และนี่คือแก่นแท้ของความผิดปกติทางการมองเห็น สมมติฐานนี้ยังคงเป็นที่ยอมรับอย่างกว้างขวาง
ในการศึกษา OCT เมื่อเร็วๆ นี้ มีการระบุรอยพับของเซลล์รับแสง (photoreceptor folds) แยกจากรอยพับของคอรอยด์ 9) รอยพับของเซลล์รับแสง ก่อตัวใต้รอยพับของคอรอยด์ โดยตรง และมาพร้อมกับการขาดตอนของส่วนนอกของเซลล์รับแสง (photoreceptor disruption) ความเสียหายเชิงกลต่อเซลล์รับแสง นี้เป็นสาเหตุหลักของการสูญเสียการมองเห็น ส่วนกลางอย่างถาวร และแม้ว่ารอยพับของคอรอยด์ จะหายไป หากความเสียหายของเซลล์รับแสง ยังคงอยู่ การฟื้นตัวของการมองเห็น จะไม่ดี9)
เมื่อความดันลูกตาต่ำ ลามินาคริบโรซา จะนูนไปข้างหน้า และการไหลของแอกซอนถูกจำกัด ทำให้เกิดอาการบวมน้ำของจานประสาทตา ในระยะเฉียบพลัน ในโรคต้อหิน ระยะลุกลามที่มีแอกซอนเหลืออยู่น้อย อาการบวมของจานประสาทตา อาจไม่เด่นชัดแม้มีความดันลูกตาต่ำ
เมื่อส่วนหลังของตาผิดรูปเนื่องจากความดันลูกตาต่ำ การไหลกลับของหลอดเลือดดำจอประสาทตา จะถูกขัดขวาง ทำให้เกิดภาวะเลือดคั่ง สิ่งนี้สังเกตได้ทางคลินิกเป็นการขยายและคดเคี้ยวของหลอดเลือดดำจอประสาทตา
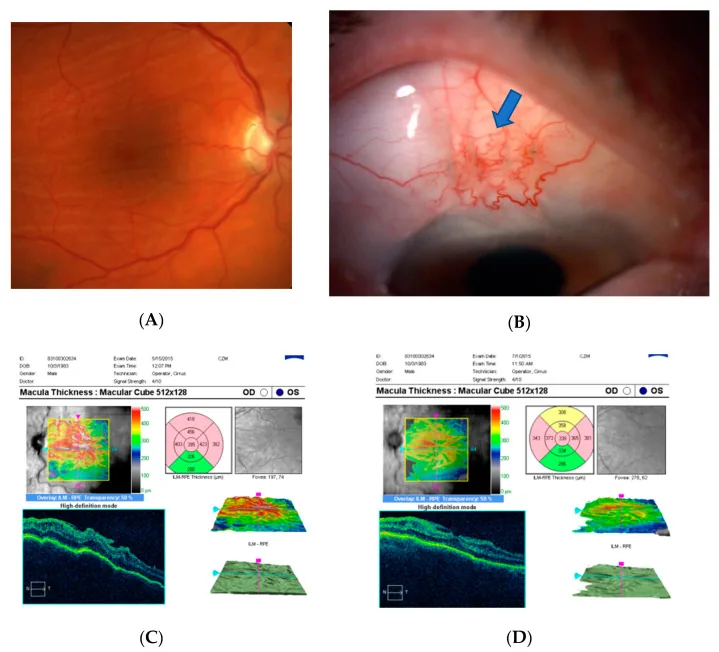
ภาพถ่ายจอตาและผล OCT ในจอประสาทตาเสื่อมจากความดันลูกตาต่ำ Kosior-Jarecka E, et al. Bleb Compressive Sutures in the Management of Hypotony Maculopathy after Glaucoma Surgery. J Clin Med. 2021. Figure 4. PM
CI D: PMC8196590. License: CC BY.
(A) ภาพจอประสาทตา ของจอประสาทตา เสื่อมจากความดันลูกตาต่ำ , (B) การเย็บกด 1 วันหลังผ่าตัด (ลูกศรสีน้ำเงิน), (C) OCT จุดรับภาพก่อนเย็บ, (D) OCT จุดรับภาพหลังเย็บ สอดคล้องกับจอประสาทตา เสื่อมจากความดันลูกตาต่ำ ที่กล่าวถึงในหัวข้อ “4. ลักษณะทางคลินิก”
การมองเห็น ลดลงความดันลูกตา ≤4 มิลลิเมตรปรอท การมองเห็นที่แก้ไขแล้ว มักเป็น 0.2 หรือต่ำกว่าภาพบิดเบี้ยว (metamorphopsia)จอประสาทตา ส่วนกลางการเปลี่ยนแปลงค่าสายตาเอียง ไปทางสายตายาว : การเปลี่ยนแปลงค่าสายตาจากการสั้นลงของแกนหน้าหลังของลูกตาไม่มีอาการ : ในระยะเริ่มแรกหรือรายที่ไม่รุนแรง อาจไม่มีอาการเลย และบางครั้งพบโดยบังเอิญจากการตรวจ OCT ในการตรวจตามปกติ
แม้ว่าระยะเวลาที่มีความดันลูกตาต่ำ จะไม่สัมพันธ์กับค่าการมองเห็น สุดท้ายเสมอไป แต่หากความดันลูกตา กลับคืนมาเร็วก็สามารถคาดหวังการฟื้นฟูการทำงานของการมองเห็น ได้
ลักษณะที่พบในจอประสาทตา ของจอประสาทตา เสื่อมจากความดันลูกตาต่ำ มีลักษณะร่วมกันโดยไม่ขึ้นกับสาเหตุ แต่อาการแสดงที่พบร่วมจะแตกต่างกันไปตามสาเหตุ
รอยพับของคอรอยด์และจอประสาทตา
รอยพับที่ขั้วหลัง : เรียงตัวเป็นรัศมีหรือศูนย์กลางร่วม เป็นลักษณะที่เด่นชัดที่สุดของจอประสาทตา เสื่อมจากความดันลูกตาต่ำ
ความสัมพันธ์กับความบกพร่องทางการมองเห็น : ทิศทาง ความหนาแน่นของรอยพับ และระยะห่างจากศูนย์กลางจอประสาทตา ส่งผลต่อพยากรณ์โรคทางการมองเห็น
ความคดเคี้ยวของหลอดเลือด
ความคดเคี้ยวของหลอดเลือดแดงจอประสาทตา : เนื่องจากการยุบตัวของผนังลูกตา ทำให้หลอดเลือดจอประสาทตา เกินพอดีและคดเคี้ยว
การขยายและคดเคี้ยวของหลอดเลือดดำจอประสาทตา : สะท้อนถึงภาวะเลือดดำคั่งและปรากฏชัดเจน
การเปลี่ยนแปลงของหัวประสาทตา
ภาวะบวมน้ำของหัวประสาทตา : ปรากฏในระยะเฉียบพลัน เกิดจากการขัดขวางการขนส่งตามแอกซอนเนื่องจากการยื่นออกมาข้างหน้าของแผ่นลามินาคริบโรซา
การคดเคี้ยวของหลอดเลือดหัวประสาทตา : ในระยะเรื้อรัง อาจมีหลอดเลือดรอบหัวประสาทตาคดเคี้ยวหลงเหลืออยู่
การตรวจพบในส่วนหน้าของตา
ช่องหน้าม่านตาตื้น ซิลิอารีบอดี
การเปลี่ยนค่าสายตาไปทางสายตายาว : เกิดสายตายาว เนื่องจากแกนตา สั้นลง อาจร่วมกับการหลุดลอกของคอรอยด์
ชนิดหลังการผ่าตัดกรอง
รอยพับของคอรอยด์ และจอประสาทตา : เกิดรอยพับแบบรัศมีถึงศูนย์กลางที่ขั้วหลัง
ภาวะบวมน้ำของหัวประสาทตา : ร่วมกับหัวประสาทตาแดง และบวม
การขยายและคดเคี้ยวของหลอดเลือดดำจอประสาทตา : สะท้อนถึงภาวะเลือดดำคั่ง
ช่องหน้าม่านตาตื้น ม่านตา เลนส์แก้วตา และวุ้นตา
การหลุดลอกของคอรอยด์ : เกิดขึ้นบ่อยในกรณีที่มีการกรองมากเกินไป
ชนิดบาดเจ็บ (การหลุดลอกของซิลิอารีบอดี)
รอยพับของจุดรับภาพ : รอยพับของคอรอยด์ และจอประสาทตา ที่ขั้วหลัง
อาการบวมน้ำและแดงของจานประสาทตา : อาการบวมรอบจานประสาทตา
การขยายและคดเคี้ยวของหลอดเลือดจอตา : เส้นเลือดดำและแดงจอตาคดเคี้ยว
ช่องหน้าม่านตาตื้น
มุมถอยร่น ซิลิอารีบอดี ้แยกตัว
ในการศึกษา OCT ล่าสุด ไม่เพียงแต่รอยพับของคอรอยด์ เท่านั้น แต่ยังพบรอยพับของเซลล์รับแสง ซึ่งเชื่อว่าความเสียหายทางกลต่อชั้นเซลล์รับแสง เป็นสาเหตุหลักของการสูญเสียการมองเห็น ส่วนกลางที่ไม่สามารถกลับคืนได้ 9) การสะท้อนแสงสูงของชั้นเส้นใยเฮนเลก็ถูกรายงานว่าเป็นลักษณะเฉพาะของ OCT 9)
เมื่อความดันลูกตาต่ำ ยังคงอยู่ ตาขาว จะหดตัวมากเกินไปและความยาวแกนตา สั้นลง Sakamoto และคณะ (2018) รายงานว่าการหดตัวของตาขาว มากเกินไปมีส่วนทำให้เกิดจอประสาทตา เสื่อมจากความดันต่ำหลังการผ่าตัด trabeculectomy มากกว่าความหนาของคอรอยด์ 2) ในการตรวจอัลตราซาวนด์ B-scan บางครั้งอาจพบความหนาของตาขาว ส่วนหลังและคอรอยด์ และกรณีที่มีจอประสาทตาลอก ไม่พบได้ยาก
Maheshwari และคณะ (2022) รายงานกรณีผู้ชายอายุ 70 ปีที่เป็นโรคต้อหินมุมเปิดปฐมภูมิ 3) หลังการผ่าตัดต้อกระจก และต้อหิน พร้อมกัน เกิดความดันลูกตาต่ำ รุนแรง (1 มิลลิเมตรปรอท) และจอประสาทตาลอก 360 องศา นำไปสู่จอประสาทตา เสื่อมจากความดันต่ำ การเย็บแผ่นตาขาว ผ่านเยื่อบุตา ทำให้จอประสาทตาลอก หายไป และความดันลูกตา พร้อมทั้งการมองเห็น ดีขึ้น
การวินิจฉัยจอประสาทตา เสื่อมจากความดันต่ำทำได้ค่อนข้างง่ายโดยการซักประวัติ การวัดความดันลูกตา เพื่อยืนยันความดันต่ำ และการตรวจพบลักษณะเฉพาะของจอตา
การวัดความดันลูกตา การตรวจจอตา คอรอยด์ และจอตา จานประสาทตา บวม เส้นเลือดดำจอตาขยายและคดเคี้ยว
ลักษณะของวิธีการตรวจแต่ละวิธีแสดงไว้ด้านล่าง
วิธีการตรวจ เป้าหมายการประเมินหลัก ลักษณะ OCT รอยพับของคอรอยด์ และจอประสาทตา / รอยพับของเซลล์รับแสง ง่ายและเป็นตัวเลือกแรก สามารถตรวจพบรอยพับขนาดเล็กได้ การตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA ) การเรืองแสงลดลงเป็นเส้นตรงบริเวณรอยพับ / การรั่วของฟลูออเรสซีน จากจานประสาทตา ยังมีประโยชน์ในการประเมินการไหลเวียนของจอประสาทตา ที่ช้า ICG การขยายของหลอดเลือดดำคอรอยด์ / การเรืองแสงลดลงบริเวณรอยพับ ใช้เสริมเมื่อ FA ไม่ชัดเจน UBM / OCT ส่วนหน้าของลูกตาตำแหน่งและขอบเขตของซิลิอารีไดอะไลซิส จำเป็นสำหรับการหาสาเหตุของชนิดบาดเจ็บ อัลตราซาวนด์แบบ B-scan คอรอยด์หนา ตัว / คอรอยด์ หลุดลอกสามารถใช้ได้แม้ในกรณีที่สื่อแสงขุ่น
OCT เป็นการตรวจทางเลือกแรกที่มีความสามารถในการตรวจพบสูงกว่าการตรวจอวัยวะรับภาพ สิ่งสำคัญคือต้องตรวจสอบภาพตัดแนวรัศมีทั้งหมดอย่างระมัดระวัง แม้ว่าอวัยวะรับภาพจะดูปกติทางคลินิก OCT ก็สามารถตรวจพบการเปลี่ยนแปลงทางพยาธิวิทยาได้ 9)
ในการตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA ) ลักษณะเด่นคือการเรืองแสงลดลงเป็นเส้นตรงซึ่งสอดคล้องกับการบางลงของ RPE ในบริเวณรอยพับ และการเรืองแสงของคอรอยด์ เพิ่มขึ้นที่ยอดของรอยพับ การตรวจหลอดเลือดด้วยอินโดไซยานีนกรีน (ICG) มีประโยชน์เป็นการตรวจเสริมสำหรับกรณีที่วินิจฉัยยากด้วย FA โดยแสดงการขยายและคดเคี้ยวของหลอดเลือดดำคอรอยด์ และบริเวณที่มีการเรืองแสงลดลงเป็นเส้นตรงหลายแห่ง
ในจอประสาทตา ผิดปกติจากความดันลูกตาต่ำ หลังการบาดเจ็บ การตรวจด้วยกล้องจุลทรรศน์อัลตราซาวนด์ (UBM ) และ OCT ส่วนหน้าตาเป็นสิ่งจำเป็นในการประเมินขอบเขตของซิลิอารีไดอะไลซิส การตรวจซิลิอารีไดอะไลซิสสามารถสังเกตได้ด้วยโกนิโอสโคป
Q
การตรวจ OCT บอกอะไรเกี่ยวกับจอประสาทตาผิดปกติจากความดันลูกตาต่ำ?
A
OCT สามารถตรวจพบรอยพับของคอรอยด์ และจอประสาทตา ได้อย่างแม่นยำสูง และสามารถระบุรอยพับขนาดเล็กที่อาจพลาดได้ในการตรวจอวัยวะรับภาพ นอกจากนี้ยังสามารถประเมินผลการตรวจที่เกี่ยวข้องกับการพยากรณ์การมองเห็น เช่น รอยพับของเซลล์รับแสง และการสะท้อนแสงสูงของชั้นเส้นใยเฮนเล 9) OCT ยังมีประโยชน์ในการติดตามผลหลังการรักษา โดยสามารถประเมินการดีขึ้นของรอยพับและความเสียหายของเซลล์รับแสง ที่เหลืออยู่ได้อย่างเป็นกลาง
การวินิจฉัยทำได้โดยการรวมกันของภาวะความดันลูกตาต่ำ และลักษณะอวัยวะรับภาพที่จำเพาะ สอบถามประวัติการผ่าตัดต้อหิน การบาดเจ็บ การผ่าตัดน้ำวุ้นตา และการฉีดยา anti-VEGF
สำหรับการวินิจฉัยแยกโรคที่ทำให้เกิดรอยพับของคอรอยด์ และจอประสาทตา เป็นที่รู้จักในชื่อย่อ “THIN RPE ”
T (Tumors) : เนื้องอกคอรอยด์ และเนื้องอกระยะแพร่กระจายH (Hypotony) : ความดันลูกตาต่ำ (โรคนี้)I (Inflammation / Idiopathic) : ตาอักเสบหลัง / ไม่ทราบสาเหตุN (Neovascularization) : หลอดเลือดใหม่คอรอยด์ เช่น จอประสาทตา เสื่อมตามอายุR (Retrobulbar mass / Retinal detachment) : ก้อนหลังลูกตา / จอประสาทตาลอก P (Papilledema) : จานประสาทตา บวมจากความดันในกะโหลกศีรษะสูงE (อุปกรณ์ภายนอกลูกตา) : แถบตาขาว , แผ่นกัมมันตภาพรังสี ฯลฯ
การวินิจฉัยแยกโรคทำโดยพิจารณาจากภาวะความดันลูกตาต่ำ ประวัติการผ่าตัดโรคต้อหิน ประวัติการบาดเจ็บ ฯลฯ
Q
รอยย่นของคอรอยด์และจอประสาทตาในจอประสาทตาผิดปกติจากความดันลูกตาต่ำสามารถพบได้ในโรคอื่นด้วยหรือไม่?
A
ดังที่คำย่อ THIN RPE บ่งชี้ รอยย่นของคอรอยด์ และจอประสาทตา สามารถเกิดขึ้นได้ในหลายโรค เช่น เนื้องอก การอักเสบ ภาวะปุ่มประสาทตาบวม โรคในเบ้าตา ฯลฯ จำเป็นต้องวินิจฉัยแยกโรคโดยพิจารณาจากภาวะความดันลูกตาต่ำ ประวัติการผ่าตัดโรคต้อหิน ประวัติการบาดเจ็บ ฯลฯ
การรักษาจอประสาทตา ผิดปกติจากความดันลูกตาต่ำ คือการระบุและจัดการสาเหตุเป็นลำดับแรก ในหลายกรณีอาการดีขึ้นเอง ดังนั้นจึงทำการรักษาแบบประคับประคองก่อน และหากไม่ดีขึ้น จึงพิจารณาการแทรกแซงเชิงรุกเป็นขั้นตอน
ข้อจำกัดด้านเวลาที่สำคัญ : มีรายงานว่าจอประสาทตา ผิดปกติจากความดันลูกตาต่ำ ที่กินเวลานานกว่า 3 เดือนมีแนวโน้มที่จะทำให้สูญเสียการมองเห็น ถาวร แนะนำให้ทำการผ่าตัดก่อนที่ความผิดปกติทางการมองเห็น จะกลายเป็นถาวร และโดยทั่วไปจะตัดสินใจภายใน 1-6 เดือน ความดันลูกตาต่ำ อย่างรุนแรง (4 มิลลิเมตรปรอทหรือน้อยกว่า) ที่กินเวลา 2-3 เดือนมีแนวโน้มที่จะทำให้เกิดภาพบิดเบือนหรือจุดบอดกลาง ตาบอดสัมพัทธ์ ในทางกลับกัน หากความดันลูกตา สูงกว่า 4 มิลลิเมตรปรอท การมองเห็น อาจฟื้นตัวได้แม้จะกินเวลาประมาณครึ่งปี
ใช้แนวทางที่แตกต่างกันขึ้นอยู่กับสาเหตุ
การกรองมากเกินไปหลังการผ่าตัดกรอง :
การปิดตาด้วยผ้ากด : กดด้วยผ้าก๊อซ ฯลฯ เพื่อกดแผ่นตาขาว อย่างแม่นยำ1) การใส่คอนแทคเลนส์ชนิดนิ่มขนาดใหญ่ : ยับยั้งการรั่วของตุ่มกรองยาหยอดตาอะโทรพีนซัลเฟต : ทำให้ซิลิอารีบอดี ้คลายตัวและเพิ่มความลึกของช่องหน้าม่านตา 1) ยาหยอดตาสเตียรอยด์ (ต้านการอักเสบ) : ส่งเสริมการเกิดแผลเป็นและปรับปรุงการผลิตอารมณ์ขันน้ำที่ลดลงเนื่องจากการอักเสบ
ซิลิอารีบอดี ้ไดอะไลซิสหลังการบาดเจ็บ
ยาหยอดอะโทรพีน 1% : หากรักษาแบบประคับประคองต่อไป มักเกิดความดันลูกตา สูงขึ้นอย่างกะทันหันและภาวะซิลิอารีบอดี ้แยกตัวหายเองได้ยาหยอดสเตียรอยด์ : ต้านการอักเสบ
การทำงานของซิลิอารีบอดี ้บกพร่อง (หลัง PVR ) :
เพียงยาหยอดต้านการอักเสบ ทางเลือกการรักษาที่มีประสิทธิภาพมีจำกัด
หากไม่ดีขึ้นด้วยการรักษาแบบประคับประคอง ให้พิจารณาการแทรกแซงต่อไปนี้
การฉีดเลือดตนเอง : ฉีดเลือดตนเองเข้าไปในและรอบๆ ตุ่มกรองเพื่อลดการกรอง4, 5, 6) ต้องระวังเพราะอาจทำให้ความดันลูกตา สูงขึ้นอย่างกะทันหัน10) การเย็บตาขาว ผ่านเยื่อบุตา : วิธีการเย็บแผ่นตาขาว โดยตรงด้วยไนลอนจากเหนือเยื่อบุตา และแสดงให้เห็นประสิทธิภาพในระยะยาวในการรักษาภาวะจอประสาทตา ผิดปกติจากความดันต่ำ3, 12) การฉีดสารหนืดหรืออากาศเข้าช่องหน้าม่านตา : ทำให้ช่องหน้าม่านตา กลับมามีปริมาตรและเพิ่มความดันลูกตา ชั่วคราว สามารถทำซ้ำได้แต่ผลมักชั่วคราวการเพิ่มการเย็บตาขาว : เปิดเยื่อบุตา อีกครั้งโดยการผ่าตัดและเย็บแผ่นตาขาว ภายใต้การมองเห็น โดยตรง หากมีจอประสาทตาลอก อย่างมีนัยสำคัญ อาจต้องทำการเปิดตาขาว เพื่อระบายของเหลวที่สะสมในช่องเหนือคอรอยด์
หากไม่ดีขึ้นหรือไม่สามารถฟื้นฟูความดันลูกตา ได้ ทางเลือกการผ่าตัดรวมถึง:
การจี้ด้วยเลเซอร์ (บริเวณซิลิอารีบอดี ้แยกตัว) : บ่งชี้หากซิลิอารีบอดี ้แยกตัวไม่ดีขึ้นใน 1-2 สัปดาห์ ใช้เลเซอร์สีเขียวหรือเหลือง ขนาดจุด 100-200 ไมโครเมตร ระยะเวลา 0.2-0.5 วินาที กำลัง 200 มิลลิวัตต์ขึ้นไป จนซิลิอารีบอดี ้หดตัวเล็กน้อยและมีไฟบรินตกตะกอนเล็กน้อย สามารถทำซ้ำได้หลังจากสองสามวันหากไม่ได้ผล มักเกิดความดันลูกตา สูงชั่วคราวก่อนฟื้นตัวการเย็บซิลิอารีบอดี ้ : ทำแผลผ่าครึ่งความหนาหรือสร้างแผ่นตาขาว ห่างจากลิมบัส 3.5 มม. จากนั้นเย็บเยื่อบุซิลิอารีที่ลอกออกกับตาขาว ด้วยไหมละลายการสร้างตุ่มกรองใหม่ (การเลื่อนเยื่อบุตา ) : ตัดตุ่มกรองที่บางออกและสร้างตุ่มกรองใหม่โดยการเลื่อนเยื่อบุตา 13) การผ่าตัดอื่นๆ : มีรายงานการจี้ด้วยความร้อน, การแช่แข็งซิลิอารีบอดี ้, การกดตาขาว , การรัดรอบ, การฉีดแก๊สเข้าแก้วตา, และการเย็บเลนส์แก้วตาเทียม เป็นต้น
สรุประยะและช่วงเวลาของการรักษาดังนี้:
ช่วงเวลา การจัดการ ระยะแรก (ถึง 1 เดือน) การรักษาแบบประคับประคอง (ผ้าปิดตากด, คอนแทคเลนส์, อะโทรพีน, สเตียรอยด์ ) ไม่ดีขึ้น ฉีดเลือดตนเอง, ฉีดสารหนืดยืดหยุ่น , เย็บแผ่นตาขาว ผ่านเยื่อบุตา 1-3 เดือน การจี้เลเซอร์ (บริเวณซิลิอารีบอดี ้แยกตัว), ติดตามต่อเนื่อง ภายใน 6 เดือน การผ่าตัด (เย็บซิลิอารีบอดี ้, สร้างตุ่มกรองใหม่, กดตาขาว ฯลฯ)
อาจเกิดความดันลูกตา สูงเฉียบพลันหลังฉีดเลือดตนเอง10) ดังนั้นการติดตามความดันลูกตา หลังฉีดจึงสำคัญ
ควรระวังความดันลูกตา สูงชั่วคราวหลังการจี้เลเซอร์ด้วย
เมื่อความดันลูกตา อยู่ที่ 4 มิลลิเมตรปรอทหรือต่ำกว่านาน 2-3 เดือน การฟื้นตัวของการมองเห็น ไม่ดี และภาพบิดเบี้ยว (metamorphopsia) รวมถึงจุดบอดกลาง สัมพัทธ์ (relative central scotoma) มักจะคงอยู่ การฟื้นฟูความดันลูกตา ตั้งแต่เนิ่นๆ มีผลต่อพยากรณ์โรค
Q
จำเป็นต้องผ่าตัดด่วนในจอประสาทตาผิดปกติจากความดันลูกตาต่ำหรือไม่?
A
จอประสาทตา ผิดปกติจากความดันลูกตาต่ำ อาจดีขึ้นได้เอง ดังนั้นจึงลองรักษาแบบประคับประคองก่อน อย่างไรก็ตาม หากความดันลูกตาต่ำ นานเกิน 3 เดือน มีความเสี่ยงต่อความเสียหายทางการมองเห็น ถาวร ดังนั้นหากไม่ตอบสนองต่อการรักษาแบบประคับประคอง ควรพิจารณาการผ่าตัดภายใน 1-6 เดือน โดยเฉพาะในกรณีความดันลูกตาต่ำ มาก (4 มิลลิเมตรปรอทหรือต่ำกว่า) ควรฟื้นฟูความดันภายใน 2 เดือน
Q
จะเกิดอะไรขึ้นหากปล่อยจอประสาทตาผิดปกติจากความดันลูกตาต่ำไว้โดยไม่รักษา?
A
หากความดันลูกตา อยู่ที่ 4 มิลลิเมตรปรอทหรือต่ำกว่านาน อาจเกิดพังผืดในจอประสาทตา ตาขาว และคอรอยด์ ทำให้เกิดความเสียหายทางการมองเห็น ที่ไม่สามารถกลับคืนได้ การฟื้นฟูความดันภายใน 2 เดือนเป็นเกณฑ์สำคัญ หากความดันสูงกว่า 4 มิลลิเมตรปรอท อาจฟื้นตัวได้แม้จะผ่านไปประมาณหกเดือน
หากฟื้นฟูความดันลูกตา ได้เร็ว การทำงานของการมองเห็น อาจดีขึ้น ในทางกลับกัน หากรอยพับของเซลล์รับแสง หรือพังผืดในตาขาว /คอรอยด์ คงที่ จะเกิดความเสียหายทางการมองเห็น ที่ไม่สามารถกลับคืนได้ 9) หากความดัน 4 มิลลิเมตรปรอทหรือต่ำกว่านาน 2-3 เดือน ภาพบิดเบี้ยว และจุดบอดกลาง สัมพัทธ์มักจะคงอยู่
คอรอยด์ หลุดลอก (Choroidal detachment)ความยาวแกนลูกตา สั้นลงอย่างถาวร (สายตายาว )ความเสียหายของเซลล์รับแสง ถาวร : การมองเห็น ส่วนกลางลดลงเนื่องจากการขาดของปลายเซลล์รับแสง 9) จอประสาทตาฉีกขาด รอบขั้วประสาทตา (Peripapillary retinoschisis)ความดันลูกตาต่ำ เรื้อรัง
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
Lee & Woo (2021) รายงานผู้ป่วยโรคจอประสาทตา จากความดันลูกตาต่ำ 2 ราย (หญิงอายุ 53 ปี ชายอายุ 20 ปี เกาหลี) ที่เกิดขึ้นหลังการผ่าตัดวุ้นตา เพื่อเอาเยื่อเหนือจอประสาทตา ออก ทั้งสองรายมีความดันลูกตาต่ำ จนวัดไม่ได้หลังการผ่าตัดวุ้นตา แบบไม่เย็บแผลขนาด 25 เกจ และ OCT ระบุรอยพับของเซลล์รับแสง ที่มีลักษณะเฉพาะและการสะท้อนแสงสูงของชั้นเส้นใยเฮนเล แม้ความดันลูกตา จะกลับสู่ปกติ ความเสียหายของเซลล์รับแสง ยังคงอยู่ และการมองเห็น หลังจากหนึ่งปีแย่กว่าก่อนผ่าตัด ประวัติการผ่าตัดวุ้นตา ก่อนหน้านี้ อายุน้อย และสายตาสั้น ถูกระบุว่าเป็นปัจจัยเสี่ยงของโรคจอประสาทตา จากความดันลูกตาต่ำ 9)
Barbosa และคณะ (2022) รายงานผู้ป่วยหญิงอายุประมาณ 70 ปีที่เป็นโรคจอประสาทตา จากความดันลูกตาต่ำ โดยมีความดันลูกตา 2 มิลลิเมตรปรอท สามปีหลังการผ่าตัดต้อหิน แบบไม่ทะลุ (การตัดตาขาวชั้นลึก ) ผู้ป่วยฟื้นตัวสมบูรณ์หลังจาก 8 สัปดาห์ด้วยยาหยอดตา dexamethasone 5 ครั้งต่อวันและ cyclopentolate 2 ครั้งต่อวัน แต่กลับเป็นซ้ำสองเดือนหลังจากหยุดสเตียรอยด์ เมื่อเริ่มใช้ยาหยอดสเตียรอยด์ อีกครั้งในขนาดคงที่ ความดันลูกตา คงที่ (14-17 มิลลิเมตรปรอท) และการมองเห็น ที่ดีคงอยู่นาน 14 เดือน 14) นี่เป็นรายงานที่น่าสนใจที่นำลักษณะของผู้ตอบสนองต่อสเตียรอยด์ มาใช้ในการรักษา
Maheshwari และคณะ (2022) รายงานเทคนิคการรุกรานน้อยที่สุดในการเย็บแผ่นตาขาว ผ่านทางเยื่อบุตา โดยไม่ต้องกรีดเยื่อบุตา 3) ในกรณีผู้ป่วยชายอายุ 70 ปีที่เป็นต้อหิน เกิดความดันลูกตาต่ำ รุนแรง (1 มิลลิเมตรปรอท) และจอประสาทตาลอก 360 องศาหลังการผ่าตัดต้อกระจก และต้อหิน พร้อมกัน ด้วยเทคนิคนี้ จอประสาทตาลอก ยุบลง และความดันลูกตา พร้อมกับการมองเห็น ดีขึ้น เทคนิคนี้ถูกนำเสนอเป็นวิธีการที่มีแนวโน้มดี รุกรานน้อย และสามารถทำได้ในผู้ป่วยนอก
Lima-Fontes และคณะ (2022) รายงานผู้ป่วยชายอายุ 52 ปีที่เป็นโรค pseudoxanthoma elasticum ซึ่งเกิดโรคจอประสาทตา จากความดันลูกตาต่ำ หลังการฉีด ranibizumab เข้าในวุ้นตา (หลังการให้ครั้งที่ 78) สาเหตุเกิดจากการแยกของตาขาว บริเวณที่ฉีดด้วยเข็มขนาด 30 เกจ สายตาสั้น มาก โรค pseudoxanthoma elasticum การฉีดซ้ำ และการไม่มีวุ้นตา จากการผ่าตัดวุ้นตา ก่อนหน้านี้ถูกพิจารณาว่าเป็นปัจจัยที่ทำให้ตาขาว เปราะบาง ผู้ป่วยฟื้นตัวหลังการเย็บตาขาว และการใช้ยาหยอดตา atropine และ dexamethasone 11)
Markopoulos และคณะ (2023) รายงานชายอายุ 78 ปีที่มีภาวะจอประสาทตาฉีกขาด รอบหัวประสาทตา (PPRS) ร่วมกับความดันลูกตาต่ำ (6 มิลลิเมตรปรอท) หลังการผ่าตัด trabeculectomy PPRS หายไปอย่างสมบูรณ์หลังจาก 4 สัปดาห์ของการใช้ยาหยอดตา dexamethasone 0.1% วันละสองครั้งและ nepafenac วันละสามครั้ง ความดันลูกตา กลับมาเป็น 16 มิลลิเมตรปรอท กลไกที่สันนิษฐานของ PPRS คือการเปลี่ยนแปลงความชันของความดันอุทกสถิตในเส้นเลือดฝอยเนื่องจากความดันต่ำ ซึ่งส่งเสริมการเคลื่อนที่ของของเหลวไปยังช่องว่างนอกเซลล์15)
สำหรับภาวะจอประสาทตา ส่วนรับภาพเสื่อมจากความดันต่ำที่ดื้อต่อการรักษา มีรายงานวิธีการผ่าตัดน้ำวุ้นตา ร่วมกับการลอกเยื่อหุ้มขอบใน (ILM ) หรือการใช้สารเพอร์ฟลูออโรคาร์บอน (PFCL) เพื่อทำให้รอยย่นของคอรอยด์ และจอประสาทตา เรียบขึ้น ทั้งหมดเป็นรายงานผู้ป่วยและยังไม่ได้รับการยอมรับเป็นการรักษามาตรฐาน
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
Sakamoto M, Matsumoto Y, Mori S, et al. Excessive scleral shrinkage, rather than choroidal thickening, is a major contributor to the development of hypotony maculopathy after trabeculectomy. PLoS One. 2018;13:e0191862.
Maheshwari D, Shyam P, Pawar N, Ramakrishnan R. Transconjunctival flap sutures: A novel technique to combat hypotony. Indian J Ophthalmol. 2022;70(6):2223-2225.
Wise JB. Treatment of chronic postfiltration hypotony by intrableb injection of autologous blood. Arch Ophthalmol. 1993;111:827-830.
Nuyts RM, Greve EL, Geijssen HC, Langerhorst CT. Treatment of hypotonous maculopathy after trabeculectomy with mitomycin C. Am J Ophthalmol. 1994;118:322-331.
Okada K, Tsukamoto H, Masumoto M, et al. Autologous blood injection for marked overfiltration early after trabeculectomy with mitomycin C. Acta Ophthalmol Scand. 2001;79:305-308.
Fannin LA, Schiffman JC, Budenz DL. Risk factors for hypotony maculopathy. Ophthalmology. 2003;110:1185-1191.
Costa VP, Arcieri ES. Hypotony maculopathy. Acta Ophthalmol Scand. 2007;85:586-597.
Lee YJ, Woo SJ. Hypotony maculopathy and photoreceptor folds with disruptions after vitrectomy for epiretinal membrane removal: two case reports. J Med Case Reports. 2021;15:255.
Siegfried CJ, Grewal RK, Karalekas D, et al. Marked intraocular pressure rises complicating intrableb autologous blood injection. Arch Ophthalmol. 1996;114:492-493.
Lima-Fontes M, Godinho G, Cunha AM, et al. Hypotony Maculopathy Related to Anti-VEGF Intravitreal Injection. Int Med Case Rep J. 2022;15:517-520.
Eha J, Hoffmann EM, Pfeiffer N. Long-term results after transconjunctival resuturing of the scleral flap in hypotony following trabeculectomy. Am J Ophthalmol. 2013;155:864-869.
Satpute K, Bukke AN, Verma S, Dada T. Conjunctival advancement for management of hypotony maculopathy after trabeculectomy. BMJ Case Rep. 2022;15:e251718.
Barbosa RC, Bastos R, Tenedório P. Recurrent macular neurosensory detachment in hypotony maculopathy managed with topical corticosteroids. BMJ Case Rep. 2022;15:e248773.
Markopoulos I, Tzakos M, Tzimis V, Halkiadakis I. Peripapillary Retinoschisis as a Manifestation of Ocular Hypotony. Case Rep Ophthalmol. 2023;14:13-17.