طيات المشيمية والشبكية
طيات في القطب الخلفي: مرتبة بشكل شعاعي أو متحد المركز. وهي أكثر النتائج تميزًا لاعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين.
الارتباط بضعف الرؤية: يؤثر اتجاه الطيات وكثافتها والمسافة من مركز البقعة على تشخيص الرؤية.

اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين (Hypotony Maculopathy) هو حالة تتشكل فيها ثنيات مشيمية شبكية في القطب الخلفي للعين نتيجة استمرار انخفاض ضغط العين لأسباب مختلفة، مما يؤدي إلى ضعف الوظيفة البصرية. ويصاحب ذلك وذمة حليمة العصب البصري، وتوسع وتعرج الأوردة الشبكية، وتوسع الأوردة المشيمية، وغالبًا ما يشكو المرضى من انخفاض حدة البصر وتشوه الرؤية كأعراض ذاتية.
تم الإبلاغ عن هذه الحالة لأول مرة في عام 1954 بواسطة ديلابورتا (Dellaporta) الذي وصف تغيرات قاع العين المصاحبة لانخفاض ضغط العين، وفي عام 1972 اقترح غاس (Gass) اسم «اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين» لتوضيح سبب انخفاض حدة البصر المرتبط بالثنيات المشيمية8). انخفاض ضغط العين بحد ذاته شائع نسبيًا بعد الجراحة أو الصدمة، لكن فقط بعض الحالات تتطور إلى اعتلال البقعة الصفراء وضعف الوظيفة البصرية. تؤثر عوامل فردية مثل صلابة الصلبة وطول المحور على حدوث الحالة.
يُعتقد أن اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين يمكن أن يحدث عندما يكون ضغط العين 8-10 مم زئبق أو أقل، ويزداد معدل الحدوث عندما يكون 5 مم زئبق أو أقل. إحصائيًا، يُعرَّف «انخفاض ضغط العين» بأنه ضغط عين أقل من 6.5 مم زئبق (أقل من المتوسط بأكثر من 3 انحرافات معيارية). سريريًا، يشير إلى حالة يكون فيها ضغط العين منخفضًا بدرجة كافية لإضعاف الوظيفة البصرية.
فرضية غاس، التي تنص على أن التشوه الميكانيكي للظهارة الصباغية الشبكية (RPE) والمستقبلات الضوئية الناتج عن الثنيات المشيمية الشبكية هو السبب الرئيسي لضعف الوظيفة البصرية، مقبولة على نطاق واسع. عندما ينهار جدار العين إلى الداخل بسبب انخفاض ضغط العين، يحدث فائض في المشيمية والشبكية مما يؤدي إلى تكوين ثنيات. إذا تم حل هذه التغييرات في فترة قصيرة، يمكن استعادة الوظيفة البصرية، ولكن إذا استمرت لفترة طويلة، فقد تترك ضعفًا بصريًا لا رجعة فيه.
إحصائيًا، يُعرَّف انخفاض ضغط العين بأنه أقل من 6.5 مم زئبق، وهو أقل من المتوسط بثلاثة انحرافات معيارية. ومع ذلك، يُعتقد أن اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين يمكن أن يحدث عند ضغط عين 8-10 مم زئبق أو أقل، ويزداد معدل الحدوث بشكل واضح عند 5 مم زئبق أو أقل. عند 4 مم زئبق أو أقل، غالبًا ما يحدث انخفاض شديد في حدة البصر (حدة بصر مصححة 0.2 أو أقل). سريريًا، المشكلة هي انخفاض ضغط العين بدرجة كافية لإضعاف الوظيفة البصرية.
السبب الأكثر شيوعًا هو الترشيح المفرط بعد جراحة تصفية المياه الزرقاء، خاصة بعد استئصال التربيق (trabeculectomy) المصحوب باستخدام الميتوميسين C (MMC). وفقًا لإرشادات علاج المياه الزرقاء، يتراوح تواتر اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين كمضاعفات يمكن أن تضعف الوظيفة البصرية بعد شهر واحد من الجراحة بين 0.9% و5%1). في مراجعة كوستا وأرسيري (Costa & Arcieri, 2007)، تم تلخيص معدل الحدوث على نطاق واسع بين 1.3% و18%8). السبب التالي الأكثر شيوعًا هو انفصال الجسم الهدبي الناتج عن الصدمة الحادة.
من المعروف أنها تحدث غالبًا لدى الشباب وذوي قصر النظر الشديد 2). في الشباب وقصيري النظر، تكون صلبة العين أقل صلابة، مما يجعل الصلبة تنهار بسهولة إلى الداخل عند انخفاض ضغط العين، وتتشكل ثنيات المشيمية بسهولة. المرضى المسنون يميلون إلى حدوث ارتشاح مشيمي، بينما يميل المرضى الشباب إلى حدوث اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين. منذ انتشار استخدام مضادات الأيض، زادت تقارير اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين بعد جراحة الترشيح.
تنقسم أسباب اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين إلى زيادة تدفق الخلط المائي وانخفاض إنتاج الخلط المائي.
حدد Fannin وآخرون (2003) عوامل الخطر التالية لاعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين 7).
عند الشباب، تكون ندبة الصفيحة الصلبة ضعيفة، مما يؤدي إلى استمرار الترشيح المفرط بعد الجراحة. أما قصيرو النظر، خاصة الشديد، فالصلبة رقيقة وهشة، لذا حتى مع نفس انخفاض الضغط، تكون طيات المشيمية والشبكية أكثر عرضة للتشكل. عندما تتداخل هذه العوامل، يزداد الخطر.
ترتبط اضطرابات ديناميكية الخلط المائي والتشوه الميكانيكي لجدار العين ارتباطاً وثيقاً بحدوث اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين.
تنقسم اضطرابات ديناميكية الخلط المائي التي تسبب انخفاض ضغط العين إلى نوعين رئيسيين.
في انفصال الجسم الهدبي بعد الرضح، يتكون مسار اتصال مفتوح في الجسم الهدبي، ويتدفق الخلط المائي إلى الفضاء فوق المشيمي، وفي نفس الوقت ينخفض إنتاج الخلط المائي بسبب تلف ظهارة الجسم الهدبي. في جراحة الترشيح باستخدام مضادات الأيض (MMC، 5-FU)، يتم تثبيط التندب حول سديلة الصلبة ويزداد تسرب الخلط المائي1).
عند حدوث انخفاض ضغط العين، ينهار جدار الصلبة إلى الداخل، وينتج فائض في المشيمية والشبكية مما يؤدي إلى تشكل طيات مشيمية شبكية مميزة. يقصر القطر الأمامي الخلفي للعين، ويظهر مد البصر كخطأ انكساري.
أبلغ ساكاموتو وآخرون (2018) أن تقلّص الصلبة المفرط، وليس سماكة المشيمية، هو العامل المساهم الرئيسي في حدوث اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين بعد استئصال التربيق2). يؤدي استمرار انخفاض ضغط العين إلى تقدم ارتخاء وتقلّص ألياف الكولاجين في الصلبة، مما يؤدي إلى تقصير لا رجعة فيه في طول المحور.
في الفرضية التي طرحها غاس عام 1972، تسبب الطيات المشيمية الشبكية إجهادًا ميكانيكيًا للظهارة الصباغية الشبكية والمستقبلات الضوئية، وهذا هو جوهر الخلل الوظيفي البصري. لا تزال هذه الفرضية مقبولة على نطاق واسع.
في دراسات التصوير المقطعي التوافقي البصري الحديثة، تم تحديد طيات المستقبلات الضوئية (photoreceptor folds) بشكل منفصل عن الطيات المشيمية9). تتشكل طيات المستقبلات الضوئية مباشرة تحت الطيات المشيمية، وتصاحبها انقطاعات في القطع الخارجية للمستقبلات الضوئية (photoreceptor disruption). هذا الضرر الميكانيكي للمستقبلات الضوئية هو السبب الرئيسي لانخفاض حدة البصر المركزية غير القابل للعكس، وحتى إذا اختفت الطيات المشيمية، إذا بقي تلف المستقبلات الضوئية، فإن تعافي البصر سيكون ضعيفًا9).
مع انخفاض ضغط العين، تبرز الصفيحة المصفوية إلى الأمام، ويُحد من تدفق المحور العصبي، مما يسبب وذمة حليمة العصب البصري في المرحلة الحادة. في حالات الجلوكوما المتقدمة حيث يكون عدد المحاور العصبية الباقية قليلاً، قد لا يكون تورم الحليمة ملحوظًا حتى مع انخفاض ضغط العين.
عندما يتشوه الجزء الخلفي للعين بسبب انخفاض ضغط العين، يحدث اضطراب في تصريف الأوردة الشبكية مما يؤدي إلى احتقان. يُلاحظ هذا سريريًا على شكل توسع وتعرج الأوردة الشبكية.
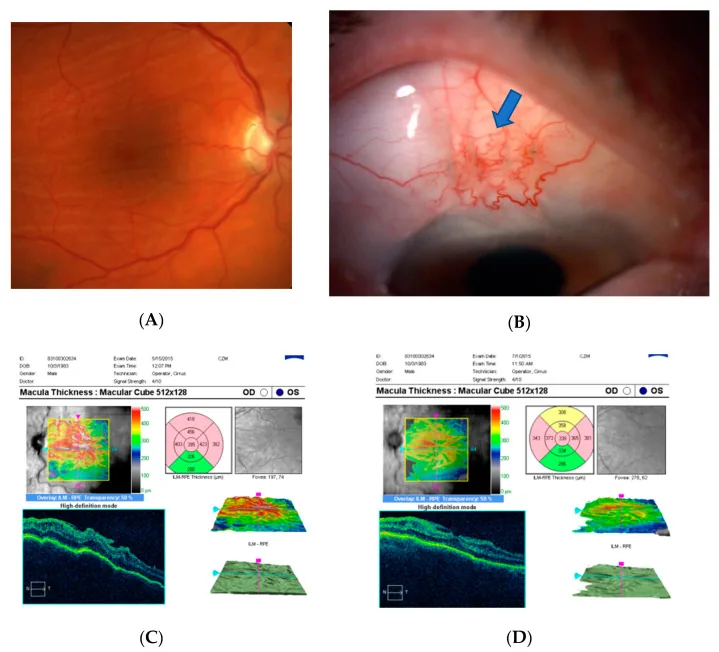
على الرغم من أن مدة انخفاض ضغط العين لا ترتبط بالضرورة بحدة الرؤية النهائية، إلا أنه يمكن توقع تحسن الوظيفة البصرية إذا تعافى ضغط العين مبكرًا.
تتميز نتائج قاع العين لاعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين بخصائص مشتركة بغض النظر عن السبب، ولكن النتائج المصاحبة تختلف حسب السبب.
طيات المشيمية والشبكية
طيات في القطب الخلفي: مرتبة بشكل شعاعي أو متحد المركز. وهي أكثر النتائج تميزًا لاعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين.
الارتباط بضعف الرؤية: يؤثر اتجاه الطيات وكثافتها والمسافة من مركز البقعة على تشخيص الرؤية.
التعرج الوعائي
تعرج الشرايين الشبكية: بسبب انهيار جدار العين، تصبح الأوعية الدموية الشبكية زائدة وتتعرج.
توسع وتعرج الأوردة الشبكية: يعكس احتقانًا وريديًا ويظهر بشكل ملحوظ.
تغيرات رأس العصب البصري
وذمة حليمة العصب البصري: تظهر في المرحلة الحادة. يحدث بسبب اضطراب النقل المحوري نتيجة بروز الصفيحة المصفوية للأمام.
تعرج الأوعية الدموية الحليمية: في المرحلة المزمنة، قد يبقى تعرج الأوعية حول الحليمة.
علامات الجزء الأمامي
الغرفة الأمامية الضحلة: علامة تشير إلى تسرب الخلط المائي أو انفصال الجسم الهدبي.
تحول الانكسار نحو طول النظر: يحدث طول النظر بسبب تقصير المحور البصري. قد يصاحبه انفصال المشيمية.
نوع ما بعد الجراحة الترشيحية
ثنيات المشيمية والشبكية: تشكل ثنيات شعاعية إلى دائرية في القطب الخلفي.
وذمة حليمة العصب البصري: مصحوبة باحمرار وتورم الحليمة.
توسع وتعرج الأوردة الشبكية: يعكس احتقان وريدي.
الغرفة الأمامية الضحلة: بسبب تحرك القزحية والعدسة والجسم الزجاجي للأمام.
انفصال المشيمية: يحدث بشكل متكرر في حالات الترشيح المفرط.
النوع الرضحي (انفصال الجسم الهدبي)
ثنيات البقعة الصفراء: ثنيات مشيمية شبكية في القطب الخلفي.
وذمة حليمة العصب البصري واحمرار: تورم حول الحليمة.
توسع والتواء الأوعية الشبكية: التواء الأوردة والشرايين الشبكية.
الغرفة الأمامية الضحلة: بسبب الحركة الأمامية.
انحسار الزاوية: يمكن ملاحظة شذوذ في الزاوية يتوافق مع منطقة انفصال الجسم الهدبي.
في دراسات التصوير المقطعي البصري الحديثة، تم تحديد ليس فقط ثنيات المشيمية ولكن أيضًا ثنيات المستقبلات الضوئية، ويُعتقد أن الضرر الميكانيكي لطبقة المستقبلات الضوئية هو السبب الرئيسي لفقدان حدة البصر المركزية غير القابل للعكس 9). كما تم الإبلاغ عن فرط الانعكاسية في طبقة ألياف هنلي كعلامة مميزة في التصوير المقطعي البصري 9).
عند استمرار انخفاض ضغط العين، تنقبض الصلبة بشكل مفرط ويقصر طول المحور. أبلغ ساكاموتو وزملاؤه (2018) أن انقباض الصلبة المفرط يساهم في تطور اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين بعد استئصال التربيق أكثر من سماكة المشيمية 2). في المسح بالموجات فوق الصوتية (B-scan)، يمكن ملاحظة سماكة الصلبة الخلفية والمشيمية، وحالات انفصال المشيمية ليست نادرة.
أبلغ ماهيشواري وزملاؤه (2022) عن حالة لرجل يبلغ من العمر 70 عامًا مصابًا بالجلوكوما مفتوحة الزاوية الأولية 3). بعد الجراحة المتزامنة لإعتام عدسة العين والجلوكوما، حدث انخفاض شديد في ضغط العين (1 مم زئبق) وانفصال المشيمية بمقدار 360 درجة، مما أدى إلى اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين. أدى خياطة رف الصلبة عبر الملتحمة إلى تراجع انفصال المشيمية وتحسن ضغط العين وحدة البصر.
تشخيص اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين سهل نسبيًا من خلال التاريخ الطبي وقياس ضغط العين لتأكيد انخفاض الضغط ونتائج فحص قاع العين المميزة.
فيما يلي خصائص كل طريقة فحص.
| طريقة الفحص | الهدف الرئيسي للتقييم | الخصائص |
|---|---|---|
| التصوير المقطعي التوافقي البصري (OCT) | ثنيات المشيمية الشبكية / ثنيات الخلايا المستقبلة للضوء | بسيط وهو الخيار الأول. يمكنه اكتشاف الثنيات الدقيقة |
| تصوير الأوعية بالفلوريسين (FA) | نقص تألق خطي في منطقة الثنية / تسرب فلوريسين من القرص البصري | مفيد أيضًا لتقييم تأخر الدورة الدموية الشبكية |
| تصوير الأوعية بالخضاب الأخضر (ICG) | توسع الأوردة المشيمية / نقص تألق في منطقة الثنية | يكمل التصوير بالفلوريسين عندما يكون غير واضح |
| الموجات فوق الصوتية (UBM) / التصوير المقطعي التوافقي البصري للجزء الأمامي | موقع ومدى انفصال الجسم الهدبي | ضروري للبحث عن سبب النوع الرضحي |
| الموجات فوق الصوتية (B-scan) | سماكة المشيمية / انفصال المشيمية | يمكن استخدامه حتى في حالات عتامة الوسائط البصرية |
التصوير المقطعي التوافقي البصري (OCT) هو الفحص الأولي المفضل، وله قدرة كشف أعلى من فحص قاع العين. من المهم فحص جميع المسحات الشعاعية بعناية. حتى إذا بدا قاع العين طبيعيًا سريريًا، يمكن لـ OCT اكتشاف تغيرات مرضية 9).
في تصوير الأوعية بالفلوريسئين (FA)، تكون السمات المميزة هي انخفاض التألق الخطي المقابل لترقق الظهارة الصباغية للشبكية (RPE) في منطقة الطيات، وزيادة تألق المشيمية في قمة الطيات. تصوير الأوعية بالخضرة الهندية (ICG) مفيد كفحص تكميلي للحالات التي يصعب تشخيصها بواسطة FA، ويظهر توسعًا وتعرجًا في الأوردة المشيمية والعديد من مناطق انخفاض التألق الخطي.
في اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين بعد الصدمة، يكون التصوير بالموجات فوق الصوتية المجهرية (UBM) والتصوير المقطعي التوافقي البصري للجزء الأمامي (OCT) ضروريين لتقييم مدى انفصال الجسم الهدبي. يمكن أيضًا ملاحظة انفصال الجسم الهدبي باستخدام تنظير الزاوية.
يمكن لـ OCT اكتشاف طيات المشيمية والشبكية بدقة عالية، وتحديد الطيات الدقيقة التي قد يتم تفويتها في فحص قاع العين. بالإضافة إلى ذلك، يمكن تقييم النتائج المتعلقة بالتشخيص الوظيفي مثل طيات الخلايا المستقبلة للضوء وفرط الانعكاس في طبقة ألياف هنلي 9). كما أنه مفيد لمتابعة ما بعد العلاج، حيث يمكن تقييم تحسن الطيات وتلف الخلايا المستقبلة للضوء المتبقي بشكل موضوعي.
يتم التشخيص من خلال الجمع بين وجود انخفاض ضغط العين ونتائج قاع العين المميزة. يجب الاستفسار عن تاريخ جراحة الجلوكوما، الصدمة، جراحة الجسم الزجاجي، وحقن مضاد VEGF.
من أجل التشخيص التفريقي للأمراض التي تسبب طيات المشيمية والشبكية، يُعرف الاختصار التذكيري “THIN RPE”.
يتم التشخيص التفريقي مع الأخذ في الاعتبار وجود انخفاض ضغط العين، تاريخ جراحة الجلوكوما، تاريخ الصدمة، إلخ.
كما يشير تذكير THIN RPE، يمكن أن تحدث ثنيات المشيمية الشبكية في العديد من الأمراض مثل الأورام والالتهابات ووذمة حليمة العصب البصري وآفات الحجاج. من الضروري إجراء التشخيص التفريقي مع الأخذ في الاعتبار وجود انخفاض ضغط العين، تاريخ جراحة الجلوكوما، تاريخ الصدمة، إلخ.
علاج اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين هو تحديد السبب ومعالجته كأولوية. في كثير من الحالات، يتحسن تلقائيًا، لذلك يتم أولاً إجراء العلاج التحفظي، وإذا لم يتحسن، يتم النظر في التدخل النشط تدريجيًا.
قيود زمنية مهمة: تم الإبلاغ عن أن اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين المستمر لأكثر من 3 أشهر يميل إلى ترك ضعف بصري دائم. يوصى بإجراء العلاج الجراحي قبل أن يصبح الخلل الوظيفي البصري دائمًا، ويتم اتخاذ القرار بشكل عام في غضون 1-6 أشهر. إذا استمر انخفاض ضغط العين الشديد (4 مم زئبق أو أقل) لمدة 2-3 أشهر، فإنه يميل إلى ترك تشوه الرؤية أو عتمة مركزية نسبية. من ناحية أخرى، إذا كان ضغط العين أعلى من 4 مم زئبق، فقد يتم استعادة الوظيفة البصرية حتى لو استمر لمدة نصف عام تقريبًا.
يتم اتباع نهج مختلف حسب السبب.
إذا لم يتحسن المريض بالعلاج التحفظي، يتم النظر في التدخلات التالية.
في حالة عدم التحسن أو عدم استعادة ضغط العين، تشمل الخيارات الجراحية التالية.
يُلخص توقيت ومراحل العلاج على النحو التالي:
| التوقيت | الإجراء |
|---|---|
| مبكر (حتى شهر واحد) | العلاج التحفظي (ضمادة ضاغطة، عدسة لاصقة، أتروبين، ستيرويدات) |
| لا تحسن | حقن الدم الذاتي، حقن المواد اللزجة المرنة، خياطة السديلة الصلبة عبر الملتحمة |
| 1-3 أشهر | التخثير الضوئي بالليزر (لمنطقة انفصال الجسم الهدبي)، متابعة مستمرة |
| خلال 6 أشهر | الجراحة (خياطة الجسم الهدبي، إعادة بناء الفلتر، انخفاض الصلبة، إلخ) |
قد يتحسن اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين تلقائيًا، لذا يُحاول العلاج التحفظي أولاً. ومع ذلك، إذا استمر انخفاض ضغط العين لأكثر من 3 أشهر، فمن المحتمل أن يسبب ضررًا بصريًا دائمًا، لذلك إذا لم يستجب للعلاج التحفظي، يُنظر في التدخل الجراحي خلال 1-6 أشهر. خاصةً في حالات انخفاض ضغط العين الشديد (4 مم زئبق أو أقل)، يُفضل استعادة ضغط العين في غضون شهرين.
إذا استمر ضغط العين عند 4 مم زئبق أو أقل لفترة طويلة، فقد يتطور التليف داخل الشبكية والصلبة والمشيمية، مما يؤدي إلى ضرر بصري لا رجعة فيه. استعادة ضغط العين في غضون شهرين هي معيار مهم. إذا كان ضغط العين أعلى من 4 مم زئبق، فقد يكون التعافي ممكنًا حتى بعد حوالي ستة أشهر.
إذا تم استعادة ضغط العين مبكرًا، يمكن تحسين الوظيفة البصرية. من ناحية أخرى، إذا استقرت ثنيات الخلايا المستقبلة للضوء أو تليف الصلبة والمشيمية، يبقى ضرر بصري لا رجعة فيه 9). إذا استمر ضغط العين عند 4 مم زئبق أو أقل لمدة 2-3 أشهر، يميل التشوه البصري والعتمة المركزية النسبية إلى البقاء.
أبلغ Lee & Woo (2021) عن حالتين من اعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين (امرأة تبلغ 53 عامًا ورجل يبلغ 20 عامًا، كوريا) بعد استئصال الزجاجية لإزالة الغشاء فوق البقعي. في كلتا الحالتين، حدث انخفاض غير قابل للقياس في ضغط العين بعد جراحة الزجاجية غير المخيطة مقاس 25، وتم تحديد طيات الخلايا المستقبلة للضوء المميزة وفرط الانعكاس في طبقة ألياف هنلي بواسطة التصوير المقطعي التوافقي البصري. حتى بعد عودة ضغط العين إلى طبيعته، بقي تلف الخلايا المستقبلة للضوء، وكانت حدة البصر بعد عام أسوأ مما كانت عليه قبل الجراحة. تم ذكر تاريخ جراحة الزجاجية السابقة، والعمر الصغير، وقصر النظر كعوامل خطر لاعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين 9).
أبلغ Barbosa وآخرون (2022) عن حالة امرأة في السبعينيات من عمرها أصيبت باعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين (2 مم زئبق) بعد ثلاث سنوات من جراحة الجلوكوما غير المخترقة (استئصال الصلبة العميق). تعافت تمامًا بعد 8 أسابيع من استخدام قطرات ديكساميثازون 5 مرات يوميًا وسيكلوبنتولات مرتين يوميًا، لكنها انتكست بعد شهرين من إيقاف الستيرويد. عند إعادة استخدام قطرات الستيرويد بجرعة صيانة مستمرة، استقر ضغط العين (14-17 مم زئبق) وحافظت على رؤية جيدة لمدة 14 شهرًا 14). هذا تقرير مثير للاهتمام يطبق خصائص المستجيبين للستيرويدات في العلاج.
أبلغ Maheshwari وآخرون (2022) عن تقنية طفيفة التوغل لخياطة السديلة الصلبة عبر الملتحمة دون شق الملتحمة 3). في حالة رجل يبلغ 70 عامًا مصاب بالجلوكوما، حدث انخفاض شديد في ضغط العين (1 مم زئبق) وانفصال مشيمي بزاوية 360 درجة بعد جراحة الساد والجلوكوما المتزامنة. باستخدام هذه التقنية، تراجع انفصال المشيمية وتحسن ضغط العين وحدة البصر. تم تقديم هذه التقنية كطريقة واعدة طفيفة التوغل يمكن إجراؤها في العيادة الخارجية.
أبلغ Lima-Fontes وآخرون (2022) عن حالة رجل يبلغ 52 عامًا مصاب بالورم المرن الكاذب الصفراوي، أصيب باعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين بعد الحقن داخل الزجاجي لرانيبيزوماب (بعد الجرعة 78). كان السبب هو انشقاق الصلبة من موقع الحقن بإبرة مقاس 30. تم اعتبار قصر النظر الشديد، والورم المرن الكاذب الصفراوي، والحقن المتكرر، وغياب الجسم الزجاجي بسبب جراحة الزجاجية السابقة كعوامل لضعف الصلبة. تعافى المريض بعد خياطة الصلبة واستخدام قطرات الأتروبين والديكساميثازون 11).
أبلغ Markopoulos وآخرون (2023) عن رجل يبلغ من العمر 78 عامًا أصيب بانفصال الشبكية المحيط بالحليمة (PPRS) المرتبط بانخفاض ضغط العين (6 مم زئبق) بعد استئصال التربيق. اختفى PPRS تمامًا بعد 4 أسابيع من استخدام قطرة ديكساميثازون 0.1% مرتين يوميًا وقطرة نيبافيناك 3 مرات يوميًا، وعاد ضغط العين إلى 16 مم زئبق. يُعتقد أن الآلية المرضية لـ PPRS هي تغير تدرج الضغط الهيدروستاتيكي في الشعيرات الدموية بسبب انخفاض ضغط العين، مما يعزز حركة السوائل إلى الفضاء خارج الخلية15).
بالنسبة لاعتلال البقعة الصفراء الناتج عن انخفاض ضغط العين المقاوم للعلاج، تم الإبلاغ عن طرق تجمع بين جراحة الجسم الزجاجي وتقشير الغشاء الداخلي المحدد (ILM)، أو استخدام سائل البيرفلوروكربون (PFCL) لتسوية ثنيات المشيمية والشبكية. كلها تقارير حالات ولم يتم تأسيسها كعلاج قياسي.