कोरॉइडल और रेटिनल फोल्ड
पश्च ध्रुव के फोल्ड: रेडियल या संकेंद्रित रूप से व्यवस्थित। हाइपोटोनस मैकुलोपैथी का सबसे विशिष्ट निष्कर्ष।
दृष्टि हानि से संबंध: फोल्ड की दिशा, घनत्व और मैक्युला केंद्र से दूरी दृष्टि पूर्वानुमान को प्रभावित करती है।

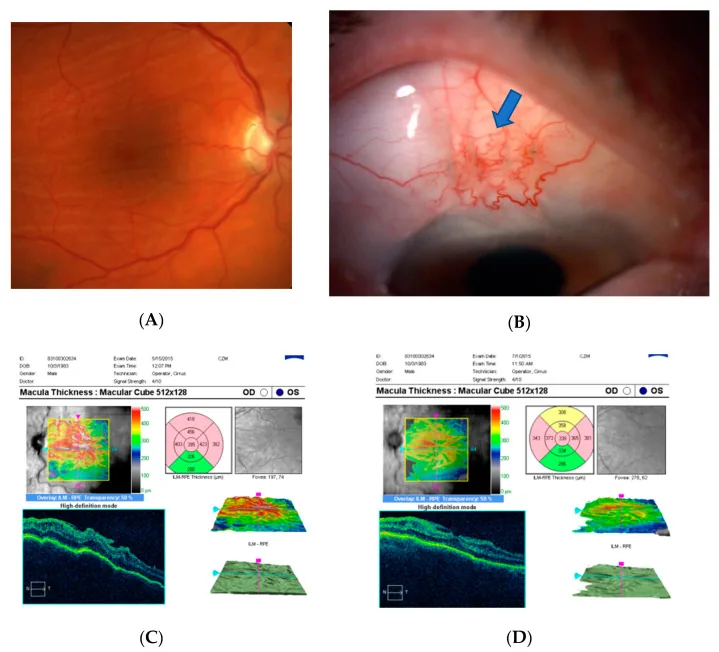
हाइपोटोनी मैकुलोपैथी (Hypotony Maculopathy) एक ऐसी स्थिति है जिसमें विभिन्न कारणों से लगातार नेत्र दबाव कम होने के परिणामस्वरूप फंडस के पश्च ध्रुव पर कोरॉइडल और रेटिनल सिलवटें बन जाती हैं, जिससे दृश्य हानि होती है। इसमें ऑप्टिक डिस्क एडिमा, रेटिनल नसों का फैलाव और टेढ़ापन, तथा कोरॉइडल नसों का फैलाव शामिल होता है। व्यक्तिपरक लक्षणों में अक्सर दृष्टि में कमी और मेटामॉर्फोप्सिया शामिल होते हैं।
इस बीमारी की पहली रिपोर्ट 1954 में डेलापोर्टा ने नेत्र दबाव कम होने से जुड़े फंडस परिवर्तनों के रूप में दी थी। 1972 में, गैस ने कोरॉइडल सिलवटों से संबंधित दृष्टि हानि के कारण को स्पष्ट करने के लिए ‘हाइपोटोनी मैकुलोपैथी’ नाम प्रस्तावित किया 8)। नेत्र दबाव का कम होना स्वयं सर्जरी या आघात के बाद अपेक्षाकृत सामान्य है, लेकिन केवल कुछ मामलों में मैकुलोपैथी और दृश्य हानि होती है। स्क्लेरल कठोरता और अक्षीय लंबाई जैसे व्यक्तिगत कारक इसकी शुरुआत को प्रभावित करते हैं।
हाइपोटोनी मैकुलोपैथी 8-10 mmHg या उससे कम अंतःनेत्र दबाव (IOP) पर हो सकती है, और 5 mmHg से नीचे इसकी घटना दर बढ़ जाती है। सांख्यिकीय रूप से, 6.5 mmHg से कम IOP (औसत IOP से 3 मानक विचलन से अधिक कम) को ‘हाइपोटोनी’ के रूप में परिभाषित किया गया है। चिकित्सकीय रूप से, यह वह स्थिति है जहां IOP इतना कम होता है कि दृश्य हानि होती है।
गैस की परिकल्पना, जो व्यापक रूप से स्वीकार की जाती है, कहती है कि कोरॉइडल और रेटिनल सिलवटों के कारण रेटिनल पिगमेंट एपिथेलियम (RPE) और फोटोरिसेप्टर का यांत्रिक विरूपण दृश्य हानि का मुख्य कारण है। जब हाइपोटोनी के कारण नेत्र की दीवार अंदर की ओर ढह जाती है, तो कोरॉइड और रेटिना में अतिरिक्त ऊतक बनता है, जिससे सिलवटें बनती हैं। यदि ये परिवर्तन जल्दी ठीक हो जाएं, तो दृश्य कार्य ठीक हो सकता है, लेकिन यदि लंबे समय तक बने रहें, तो अपरिवर्तनीय दृश्य हानि हो सकती है।
सांख्यिकीय रूप से, औसत IOP से 3 मानक विचलन कम, यानी 6.5 mmHg से कम IOP को हाइपोटोनी के रूप में परिभाषित किया गया है। हालांकि, हाइपोटोनी मैकुलोपैथी 8-10 mmHg या उससे कम IOP पर हो सकती है, और 5 mmHg से नीचे घटना दर स्पष्ट रूप से बढ़ जाती है। 4 mmHg से नीचे, गंभीर दृष्टि हानि (सुधारित दृश्य तीक्ष्णता ≤ 0.2) आम है। चिकित्सकीय रूप से, समस्या वह हाइपोटोनी है जो दृश्य कार्य को बाधित करने के लिए पर्याप्त है।
सबसे आम कारण ग्लूकोमा फिल्टरिंग सर्जरी के बाद अत्यधिक निस्पंदन है, विशेष रूप से माइटोमाइसिन सी (MMC) के साथ ट्रैबेक्यूलेक्टोमी के बाद। ग्लूकोमा नैदानिक दिशानिर्देशों के अनुसार, सर्जरी के एक महीने या उसके बाद दृश्य हानि का कारण बनने वाली जटिलता के रूप में हाइपोटोनी मैकुलोपैथी की घटना 0.9 से 5% बताई गई है 1)। कोस्टा और आर्सिएरी (2007) की समीक्षा में घटना दर 1.3 से 18% तक बताई गई है 8)। दूसरा सबसे आम कारण कुंद आघात के कारण सिलिअरी बॉडी पृथक्करण है।
यह युवाओं और उच्च निकट दृष्टि वालों में अधिक आसानी से होता है 2)। युवा और निकट दृष्टि वालों में श्वेतपटल की कठोरता कम होती है, जिससे कम अंतःनेत्र दबाव पर श्वेतपटल अंदर की ओर ढह जाता है और कोरॉइडल सिलवटें बनने लगती हैं। वृद्ध रोगियों में कोरॉइडल स्राव होने की संभावना अधिक होती है, जबकि युवा रोगियों में हाइपोटोनी मैकुलोपैथी होने की प्रवृत्ति होती है। एंटीमेटाबोलाइट्स के उपयोग के प्रसार के बाद से, फिल्टरिंग सर्जरी के बाद हाइपोटोनी मैकुलोपैथी की रिपोर्ट बढ़ गई है।
हाइपोटोनी मैकुलोपैथी के कारणों को मुख्य रूप से जलनिर्गम में वृद्धि और जल उत्पादन में कमी में विभाजित किया जाता है।
फैनिन एट अल. (2003) ने हाइपोटोनी मैकुलोपैथी के लिए निम्नलिखित जोखिम कारकों की पहचान की 7)।
युवाओं में श्वेतपटल फ्लैप पर निशान बनना कमजोर होता है, जिससे पश्चात अत्यधिक निस्यंदन बना रहता है। निकट दृष्टि वालों, विशेषकर उच्च निकट दृष्टि में, श्वेतपटल पतला और कमजोर होता है, जिससे समान हाइपोटोनी पर भी कोरॉइडल-रेटिनल सिलवटें आसानी से बनती हैं। इन कारकों के संयोग से जोखिम और बढ़ जाता है।
हाइपोटोनी मैकुलोपैथी के विकास में जल द्रव गतिकी की असामान्यताएं और नेत्र भित्ति का यांत्रिक विरूपण निकट रूप से शामिल होते हैं।
हाइपोटोनी उत्पन्न करने वाली जल द्रव गतिकी की असामान्यताएं मोटे तौर पर दो श्रेणियों में विभाजित की जाती हैं।
आघात के बाद सिलिअरी डायलिसिस में, सिलिअरी शरीर में एक खुला संचार मार्ग बन जाता है, जिससे जल-द्रव सुप्राकोरॉइडल स्थान में बह जाता है, साथ ही सिलिअरी एपिथेलियम की क्षति के कारण जल-द्रव उत्पादन कम हो जाता है। एंटीमेटाबोलाइट्स (MMC, 5-FU) का उपयोग करके निस्यंदन शल्य चिकित्सा में, स्क्लेरल फ्लैप के आसपास घाव का निशान बनना दब जाता है और जल-द्रव का रिसाव बढ़ जाता है1)।
जब हाइपोटोनी होती है, स्क्लेरल दीवार अंदर की ओर ढह जाती है, जिससे कोरॉइड और रेटिना में अतिरिक्तता उत्पन्न होती है और विशिष्ट कोरियोरेटिनल सिलवटें बनती हैं। नेत्र का अग्र-पश्च व्यास छोटा हो जाता है, और अपवर्तन दोष के रूप में हाइपरमेट्रोपिया प्रकट होता है।
Sakamoto और सहकर्मियों (2018) ने बताया कि ट्रैबेक्यूलेक्टॉमी के बाद हाइपोटोनी मैकुलोपैथी के विकास में, कोरॉइडल मोटाई की तुलना में अत्यधिक स्क्लेरल संकुचन प्रमुख योगदान कारक है2)। हाइपोटोनी के बने रहने से स्क्लेरल कोलेजन फाइबर शिथिल और संकुचित होते हैं, और अक्षीय लंबाई अपरिवर्तनीय रूप से छोटी हो जाती है।
1972 में Gass द्वारा प्रस्तावित परिकल्पना के अनुसार, कोरियोरेटिनल सिलवटें RPE और फोटोरिसेप्टर पर यांत्रिक तनाव उत्पन्न करती हैं, जो दृश्य हानि का मूल कारण है। यह परिकल्पना आज भी व्यापक रूप से स्वीकार की जाती है।
हाल के OCT अध्ययनों में कोरॉइडल सिलवटों से अलग फोटोरिसेप्टर सिलवटों (photoreceptor folds) की पहचान की गई है9)। फोटोरिसेप्टर सिलवटें कोरॉइडल सिलवटों के ठीक नीचे बनती हैं और फोटोरिसेप्टर बाहरी खंड के विघटन (photoreceptor disruption) के साथ होती हैं। फोटोरिसेप्टर को यह यांत्रिक क्षति अपरिवर्तनीय केंद्रीय दृश्य हानि का मुख्य कारण है; भले ही कोरॉइडल सिलवटें हल हो जाएं, यदि फोटोरिसेप्टर क्षति बनी रहती है, तो दृश्य सुधार खराब होता है9)।
हाइपोटोनी के साथ, क्रिब्रीफॉर्म प्लेट आगे की ओर उभरती है, अक्षीय प्रवाह को सीमित करती है, जिससे तीव्र चरण में पैपिल्डेमा होता है। उन्नत ग्लूकोमा में जहां कम अक्षतंतु बचे होते हैं, हाइपोटोनी के बावजूद पैपिल्डेमा स्पष्ट नहीं हो सकता है।
जब अंतःनेत्र दबाव कम होता है, नेत्र का पिछला भाग झुक जाता है, जिससे रेटिना शिरापरक वापसी बाधित होती है और ठहराव होता है। यह चिकित्सकीय रूप से रेटिना शिराओं के फैलाव और टेढ़ेपन के रूप में देखा जाता है।
ध्यान दें कि हाइपोटोनस की अवधि और अंतिम दृष्टि हमेशा संबंधित नहीं होते, लेकिन यदि अंतःनेत्र दबाव जल्दी ठीक हो जाए तो दृश्य कार्य में सुधार की संभावना है।
हाइपोटोनस मैकुलोपैथी के फंडस निष्कर्ष कारण चाहे जो भी हो, समान विशेषताएं रखते हैं, लेकिन सहवर्ती निष्कर्ष कारण के अनुसार भिन्न होते हैं।
कोरॉइडल और रेटिनल फोल्ड
पश्च ध्रुव के फोल्ड: रेडियल या संकेंद्रित रूप से व्यवस्थित। हाइपोटोनस मैकुलोपैथी का सबसे विशिष्ट निष्कर्ष।
दृष्टि हानि से संबंध: फोल्ड की दिशा, घनत्व और मैक्युला केंद्र से दूरी दृष्टि पूर्वानुमान को प्रभावित करती है।
वाहिका टेढ़ापन
रेटिनल धमनियों का टेढ़ापन: नेत्रगोलक की दीवार के ढहने से रेटिना वाहिकाएं अतिरिक्त हो जाती हैं और टेढ़ी हो जाती हैं।
रेटिनल शिराओं का फैलाव और टेढ़ापन: शिरापरक ठहराव को दर्शाता है और स्पष्ट रूप से दिखाई देता है।
ऑप्टिक डिस्क में परिवर्तन
पैपिलोएडीमा : तीव्र अवस्था में प्रकट होता है। क्रिब्रीफॉर्म प्लेट के आगे की ओर उभार के कारण अक्षीय परिवहन में बाधा उत्पन्न होती है।
पैपिलरी वाहिकाओं का टेढ़ापन : जीर्ण अवस्था में पैपिला के आसपास वाहिकाओं का टेढ़ापन बना रह सकता है।
पूर्व खंड के लक्षण
उथला पूर्वकाल कक्ष : जल रिसाव या सिलियरी बॉडी पृथक्करण का संकेत।
अपवर्तन में दूरदर्शिता : अक्षीय लंबाई कम होने के कारण दूरदर्शिता उत्पन्न होती है। कोरॉइडल पृथक्करण भी हो सकता है।
फिल्ट्रेशन सर्जरी के बाद का प्रकार
कोरियोरेटिनल सिलवटें : पश्च ध्रुव पर रेडियल से संकेंद्रित सिलवटें बनती हैं।
ऑप्टिक डिस्क एडीमा : डिस्क की लालिमा और सूजन के साथ।
रेटिनल शिराओं का फैलाव और टेढ़ापन : शिरापरक ठहराव को दर्शाता है।
उथला पूर्वकाल कक्ष : आइरिस, लेंस और विट्रियस के आगे की ओर खिसकने के कारण।
कोरॉइडल पृथक्करण : अत्यधिक निस्यंदन के मामलों में अक्सर जुड़ा होता है।
अभिघातज प्रकार (सिलियरी बॉडी पृथक्करण)
मैक्यूलर सिलवटें : पश्च ध्रुव की कोरियोरेटिनल सिलवटें।
ऑप्टिक डिस्क एडिमा और लालिमा: पैपिलरी क्षेत्र में सूजन।
रेटिनल वाहिकाओं का फैलाव और टेढ़ापन: रेटिनल नसों और धमनियों का टेढ़ापन।
उथला पूर्वकाल कक्ष: पूर्वकाल विस्थापन के कारण।
कोण अवनति: सिलिअरी बॉडी डायलिसिस के अनुरूप कोण असामान्यता देखी जा सकती है।
हाल के OCT अध्ययनों में कोरॉइडल सिलवटों के साथ-साथ फोटोरिसेप्टर सिलवटों की भी पहचान की गई है, और माना जाता है कि फोटोरिसेप्टर परत को यांत्रिक क्षति अपरिवर्तनीय केंद्रीय दृष्टि हानि का मुख्य कारण है 9)। हेनले फाइबर परत की उच्च परावर्तनशीलता को भी एक विशिष्ट OCT निष्कर्ष के रूप में रिपोर्ट किया गया है 9)।
यदि हाइपोटोनी बनी रहती है, तो स्क्लेरा अत्यधिक सिकुड़ जाता है, जिससे अक्षीय लंबाई कम हो जाती है। साकामोटो एट अल. (2018) ने रिपोर्ट किया कि ट्रैबेक्यूलेक्टॉमी के बाद हाइपोटोनी मैकुलोपैथी के विकास में कोरॉइडल मोटाई की तुलना में अत्यधिक स्क्लेरल संकुचन अधिक योगदान देता है 2)। बी-स्कैन अल्ट्रासाउंड में पश्च स्क्लेरा और कोरॉइड का मोटा होना देखा जा सकता है, और कोरॉइडल डिटेचमेंट भी असामान्य नहीं है।
माहेश्वरी एट अल. (2022) ने 70 वर्षीय पुरुष में प्राथमिक ओपन-एंगल ग्लूकोमा के एक मामले की रिपोर्ट की 3)। मोतियाबिंद और ग्लूकोमा की संयुक्त सर्जरी के बाद गंभीर हाइपोटोनी (1 mmHg) और 360 डिग्री कोरॉइडल डिटेचमेंट हुआ, जिससे हाइपोटोनी मैकुलोपैथी विकसित हुई। ट्रांसकंजंक्टिवल स्क्लेरल फ्लैप सिवनी से कोरॉइडल डिटेचमेंट ठीक हुआ, और इंट्राओक्यूलर दबाव और दृष्टि दोनों में सुधार हुआ।
हाइपोटोनी मैकुलोपैथी का निदान इतिहास, टोनोमेट्री द्वारा हाइपोटोनी की पुष्टि और विशिष्ट फंडस निष्कर्षों से अपेक्षाकृत आसान है।
प्रत्येक जांच विधि की विशेषताएं नीचे दी गई हैं।
| जांच विधि | मुख्य मूल्यांकन | विशेषताएं |
|---|---|---|
| OCT | कोरॉइडल और फोटोरिसेप्टर सिलवटें | सरल और प्रथम पसंद। बारीक सिलवटों का भी पता लगा सकता है। |
| FA (फ्लुओरेसिन एंजियोग्राफी) | सिलवटों पर रैखिक हाइपोफ्लोरेसेंस और ऑप्टिक डिस्क से रिसाव | रेटिनल परिसंचरण विलंब के मूल्यांकन में भी उपयोगी। |
| ICG (इंडोसायनिन ग्रीन एंजियोग्राफी) | कोरॉइडल शिराओं का फैलाव और सिलवटों पर हाइपोफ्लोरेसेंस | FA के अस्पष्ट होने पर पूरक के रूप में। |
| UBM / पूर्वखंड OCT | सिलिअरी बॉडी डायलिसिस का स्थान और सीमा | अभिघातज प्रकार के कारण की खोज के लिए आवश्यक। |
| बी-स्कैन अल्ट्रासाउंड | कोरॉइडल मोटाई और कोरॉइडल पृथक्करण | मध्यम अपारदर्शिता के मामलों में भी उपयोग किया जा सकता है। |
OCT पहली पसंद की जांच है, जिसमें फंडस जांच से अधिक संवेदनशीलता होती है। सभी रेडियल स्कैन की सावधानीपूर्वक जांच करना महत्वपूर्ण है। भले ही फंडस नैदानिक रूप से सामान्य दिखे, OCT रोग संबंधी परिवर्तनों का पता लगा सकता है 9)।
फ्लोरेसिन एंजियोग्राफी (FA) में, सिलवटों के क्षेत्र में RPE के पतले होने के अनुरूप रैखिक हाइपोफ्लोरेसेंस और सिलवटों के शीर्ष पर कोरॉइडल फ्लोरेसेंस का बढ़ना विशिष्ट है। इंडोसायनिन ग्रीन एंजियोग्राफी (ICG) FA से निदान में कठिन मामलों के लिए पूरक जांच के रूप में उपयोगी है, जिसमें कोरॉइडल नसों का फैलाव और टेढ़ापन तथा अनेक रैखिक हाइपोफ्लोरेसेंस दिखाई देते हैं।
अभिघातज के बाद हाइपोटोनी मैकुलोपैथी में, अल्ट्रासाउंड बायोमाइक्रोस्कोपी (UBM) और पूर्व खंड OCT सिलिअरी बॉडी डायलिसिस की सीमा के मूल्यांकन के लिए आवश्यक हैं। गोनियोस्कोपी से भी सिलिअरी बॉडी डायलिसिस देखा जा सकता है।
OCT कोरॉइडल और रेटिनल सिलवटों का उच्च सटीकता से पता लगा सकता है, और फंडस जांच में छूट सकने वाली सूक्ष्म सिलवटों की भी पहचान कर सकता है। इसके अलावा, यह दृश्य कार्य पूर्वानुमान से संबंधित निष्कर्षों जैसे फोटोरिसेप्टर सिलवटों और हेनले फाइबर परत की उच्च परावर्तनशीलता का मूल्यांकन कर सकता है 9)। यह उपचार के बाद अनुवर्ती के लिए भी उपयोगी है, जिससे सिलवटों में सुधार और शेष फोटोरिसेप्टर क्षति का वस्तुनिष्ठ मूल्यांकन किया जा सकता है।
निदान हाइपोटोनी की उपस्थिति और विशिष्ट फंडस निष्कर्षों के संयोजन से किया जाता है। इतिहास में ग्लूकोमा सर्जरी, आघात, विट्रेक्टॉमी, या एंटी-VEGF इंजेक्शन के इतिहास की पुष्टि करें।
कोरॉइडल और रेटिनल सिलवटों का कारण बनने वाले रोगों के विभेदक निदान के लिए ‘THIN RPE’ स्मरणी ज्ञात है।
हाइपोटोनी की उपस्थिति, ग्लूकोमा सर्जरी का इतिहास, आघात का इतिहास आदि को ध्यान में रखते हुए विभेदक निदान किया जाता है।
THIN RPE मनेमोनिक के अनुसार, ट्यूमर, सूजन, पैपिलेडेमा, ऑर्बिटल स्पेस-ऑक्युपाइंग लेसियन आदि कई बीमारियों में कोरियोरेटिनल फोल्ड हो सकते हैं। हाइपोटोनी की उपस्थिति, ग्लूकोमा सर्जरी का इतिहास, आघात का इतिहास आदि को ध्यान में रखते हुए विभेदक निदान करना आवश्यक है।
हाइपोटोनी मैकुलोपैथी के उपचार में कारण की पहचान और उसका समाधान सर्वोच्च प्राथमिकता है। कई मामले स्वतः ठीक हो जाते हैं, इसलिए पहले रूढ़िवादी उपचार किया जाता है, और सुधार न होने पर चरणबद्ध तरीके से सक्रिय हस्तक्षेप पर विचार किया जाता है।
महत्वपूर्ण समय सीमा : रिपोर्ट किया गया है कि 3 महीने से अधिक समय तक बनी रहने वाली हाइपोटोनी मैकुलोपैथी स्थायी दृश्य हानि छोड़ने की संभावना रखती है। दृश्य कार्य स्थायी रूप से क्षतिग्रस्त होने से पहले सर्जिकल उपचार करने की सिफारिश की जाती है, आमतौर पर 1 से 6 महीने के भीतर निर्णय लिया जाता है। 4 mmHg या उससे कम का स्पष्ट हाइपोटोनी 2-3 महीने तक बने रहने पर मेटामोर्फोप्सिया या सापेक्ष केंद्रीय स्कोटोमा छोड़ने की संभावना रखता है। दूसरी ओर, यदि अंतःनेत्र दबाव 4 mmHg से अधिक है, तो लगभग छह महीने तक बने रहने पर भी दृश्य कार्य में सुधार हो सकता है।
कारण के अनुसार अलग-अलग दृष्टिकोण अपनाए जाते हैं।
यदि रूढ़िवादी उपचार से सुधार नहीं होता है, तो निम्नलिखित हस्तक्षेपों पर विचार करें।
यदि उपरोक्त से सुधार नहीं होता है या अंतर्गर्भाशयी दबाव की वसूली नहीं होती है, तो शल्य चिकित्सा विकल्प नीचे दिए गए हैं।
उपचार के चरण और समय को निम्नानुसार संक्षेपित किया गया है।
| समय | उपचार |
|---|---|
| प्रारंभिक (1 माह तक) | रूढ़िवादी उपचार (दबाव पट्टी, कॉन्टैक्ट लेंस, एट्रोपिन, स्टेरॉयड) |
| कोई सुधार नहीं | स्वरक्त इंजेक्शन, विस्कोइलास्टिक पदार्थ इंजेक्शन, ट्रांसकंजंक्टिवल स्क्लेरल फ्लैप सिवनिंग |
| 1-3 माह | लेज़र फोटोकोएग्यूलेशन (सिलिअरी बॉडी डायलिसिस क्षेत्र), निगरानी जारी रखना |
| 6 माह के भीतर | सर्जरी (सिलिअरी बॉडी सिवनिंग, फिल्ट्रेशन ब्लेब पुनर्निर्माण, स्क्लेरल इंडेंटेशन आदि) |
हाइपोटोनी मैकुलोपैथी कभी-कभी स्वतः ठीक हो जाती है; पहले रूढ़िवादी उपचार का प्रयास किया जाता है। हालांकि, यदि हाइपोटोनी 3 महीने से अधिक बनी रहे, तो स्थायी दृष्टि हानि का खतरा रहता है, इसलिए रूढ़िवादी उपचार पर प्रतिक्रिया न होने पर 1-6 महीने के भीतर सर्जिकल हस्तक्षेप पर विचार किया जाता है। विशेष रूप से, 4 mmHg या उससे कम के स्पष्ट हाइपोटोनी में, 2 महीने के भीतर अंतःनेत्र दबाव बहाली वांछनीय मानी जाती है।
यदि 4 mmHg या उससे कम का अंतःनेत्र दबाव लंबे समय तक बना रहे, तो रेटिना, श्वेतपटल और कोरॉइड में फाइब्रोसिस बढ़ सकता है, जिससे अपरिवर्तनीय दृष्टि हानि हो सकती है। 2 महीने के भीतर अंतःनेत्र दबाव बहाली एक महत्वपूर्ण मानदंड मानी जाती है। यदि दबाव 4 mmHg से अधिक है, तो लगभग छह महीने में भी सुधार संभव हो सकता है।
यदि अंतःनेत्र दबाव शीघ्र बहाल हो जाए, तो दृश्य कार्य में सुधार की उम्मीद की जा सकती है। दूसरी ओर, यदि फोटोरिसेप्टर सिलवटें या श्वेतपटल और कोरॉइड का फाइब्रोसिस स्थापित हो जाता है, तो अपरिवर्तनीय दृष्टि हानि बनी रहती है 9)। जब 4 mmHg या उससे कम दबाव 2-3 महीने तक बना रहे, तो विकृति दृष्टि या सापेक्ष केंद्रीय स्कोटोमा बने रहने की संभावना रहती है।
Lee & Woo (2021) ने एपिरेटिनल झिल्ली हटाने के लिए विट्रेक्टॉमी के बाद हाइपोटोनी मैकुलोपैथी के दो मामलों (53 वर्षीय महिला और 20 वर्षीय पुरुष, दक्षिण कोरिया) की रिपोर्ट दी। दोनों में 25-गेज बिना सिवनी विट्रेक्टॉमी के बाद अमापनीय हाइपोटोनी थी, और OCT ने विशिष्ट फोटोरिसेप्टर सिलवटों और हेनले फाइबर परत की उच्च परावर्तनशीलता की पहचान की। अंतःनेत्र दबाव सामान्य होने के बाद भी फोटोरिसेप्टर क्षति बनी रही, और एक वर्ष बाद दृष्टि पूर्व-ऑपरेटिव से खराब थी। पिछली विट्रेक्टॉमी, युवा आयु और मायोपिया को हाइपोटोनी मैकुलोपैथी के जोखिम कारकों के रूप में सूचीबद्ध किया गया है9)।
Barbosa एट अल. (2022) ने एक 70 वर्षीय महिला के मामले की रिपोर्ट दी, जिसमें नॉन-पेनेट्रेटिंग ग्लूकोमा सर्जरी (डीप स्क्लेरेक्टॉमी) के 3 साल बाद 2 mmHg अंतःनेत्र दबाव के साथ हाइपोटोनी मैकुलोपैथी विकसित हुई। डेक्सामेथासोन आई ड्रॉप दिन में 5 बार और साइक्लोपेंटोलेट दिन में 2 बार से 8 सप्ताह बाद पूर्ण रिकवरी हुई, लेकिन स्टेरॉयड बंद करने के 2 महीने बाद पुनरावृत्ति हुई। स्टेरॉयड आई ड्रॉप को फिर से शुरू करके रखरखाव खुराक पर जारी रखने पर, 14 महीनों तक स्थिर अंतःनेत्र दबाव (14-17 mmHg) और अच्छी दृष्टि बनी रही14)। यह उपचार में स्टेरॉयड प्रतिक्रियाकर्ताओं की विशेषताओं को लागू करने वाली एक दिलचस्प रिपोर्ट है।
Maheshwari एट अल. (2022) ने कंजंक्टिवा को चीरे बिना ट्रांसकंजंक्टिवल रूप से स्क्लेरल फ्लैप को सिवनी करने की एक न्यूनतम इनवेसिव तकनीक की रिपोर्ट दी3)। एक 70 वर्षीय पुरुष ग्लूकोमा रोगी में, मोतियाबिंद और ग्लूकोमा की संयुक्त सर्जरी के बाद गंभीर हाइपोटोनी (1 mmHg) और 360 डिग्री कोरॉइडल डिटेचमेंट हुआ। इस तकनीक से कोरॉइडल डिटेचमेंट ठीक हो गया, और अंतःनेत्र दबाव और दृष्टि दोनों में सुधार हुआ। यह तकनीक कम इनवेसिव है और बाह्य रोगी सेटिंग में भी की जा सकती है, इसे एक आशाजनक विधि के रूप में प्रस्तुत किया गया है।
Lima-Fontes एट अल. (2022) ने एक 52 वर्षीय पुरुष के मामले की रिपोर्ट दी, जिसमें स्यूडोक्सैन्थोमा इलास्टिकम था और रैनिबिज़ुमैब के इंट्राविट्रियल इंजेक्शन (78वें इंजेक्शन के बाद) के बाद हाइपोटोनी मैकुलोपैथी विकसित हुई। इसका कारण 30-गेज सुई से इंजेक्शन स्थल पर स्क्लेरल डिहिसेंस था। उच्च मायोपिया, स्यूडोक्सैन्थोमा इलास्टिकम, बार-बार इंजेक्शन और पिछली विट्रेक्टॉमी के कारण विट्रियस की अनुपस्थिति को स्क्लेरल कमजोरी के कारकों के रूप में माना गया। स्क्लेरल सिवनी और एट्रोपिन और डेक्सामेथासोन आई ड्रॉप से रिकवरी हुई11)।
Markopoulos एट अल. (2023) ने 78 वर्षीय पुरुष की रिपोर्ट की, जिसमें ट्रैबेक्यूलेक्टॉमी के बाद निम्न अंतःनेत्र दबाव (6 mmHg) के साथ पेरिपैपिलरी रेटिनोस्किसिस (PPRS) उत्पन्न हुआ। डेक्सामेथासोन 0.1% आई ड्रॉप दिन में दो बार और नेपाफेनैक आई ड्रॉप दिन में तीन बार देने पर 4 सप्ताह में PPRS पूरी तरह से गायब हो गया और अंतःनेत्र दबाव 16 mmHg पर वापस आ गया। यह माना गया कि निम्न दबाव केशिकाओं के हाइड्रोस्टैटिक दबाव प्रवणता को बदल देता है, जिससे बाह्यकोशिकीय स्थान में द्रव का स्थानांतरण बढ़ जाता है, जो PPRS के विकास का तंत्र है15)।
दुर्दम्य हाइपोटोनिक मैकुलोपैथी के लिए, विट्रेक्टॉमी और आंतरिक सीमांत झिल्ली (ILM) पीलिंग के संयोजन या पेरफ्लूरोकार्बन तरल (PFCL) का उपयोग करके कोरियोरेटिनल सिलवटों को समतल करने की विधियाँ रिपोर्ट की गई हैं। ये सभी केस रिपोर्ट स्तर पर हैं और मानक उपचार के रूप में इनकी स्थिति स्थापित नहीं है।