จอประสาทตาลอก (retinal detachment; RD) คือภาวะที่ส่วนในของจอประสาทตา ชั้นประสาท (sensory retina) แยกออกจากชั้นเยื่อบุผิวสีของจอประสาทตา (RPE ) โดยมีของเหลวใต้จอประสาทตา สะสมอยู่ระหว่างชั้นทั้งสอง ตามพัฒนาการของตัวอ่อน จอประสาทตา ชั้นประสาทเจริญมาจากชั้นในของนิวรัลเอกโตเดิร์ม ส่วน RPE เจริญมาจากชั้นนอก ดังนั้นการเชื่อมต่อระหว่างทั้งสองจึงอ่อนแอโดยธรรมชาติ และมีแนวโน้มที่จะลอกออกได้ง่ายจากสาเหตุต่างๆ10,20)
เมื่อเกิดจอประสาทตาลอก เซลล์รับแสง จะถูกตัดขาดจากออกซิเจนและสารอาหารจาก RPE และคอรอยด์ การเสื่อมและการหลุดของปลายเซลล์รับแสง จะเริ่มขึ้นตั้งแต่ระยะแรก และหากเป็นนานจะพัฒนาไปสู่ความเสียหายของเซลล์รับแสง ที่ไม่สามารถฟื้นคืนได้ การพึ่งพาเวลานี้เป็นพื้นฐานของ “ความเร่งด่วน” ของจอประสาทตาลอก โดยเฉพาะอย่างยิ่งเมื่อจุดรับภาพชัด (โฟเวีย) ลอก การมองเห็น ส่วนกลางจะลดลงอย่างรวดเร็วและรุนแรง และการฟื้นฟูการมองเห็น หลังการผ่าตัดมักไม่สมบูรณ์
จำแนกตามกลไกการเกิดโรคออกเป็น 3 ประเภทหลักดังนี้ (บางมุมมองถือว่าการบาดเจ็บเป็นประเภทที่ 4 แยกต่างหาก)
ชนิดของโรค ชื่อภาษาอังกฤษ คำย่อหลัก รอยฉีกขาด การดึงรั้ง ชนิดมีน้ำใต้จอตา จอประสาทตาลอกชนิดมีรอยฉีกขาด Rhegmatogenous RD RRD ◎ △ (ทุติยภูมิ) — แบบดึงรั้ง จอประสาทตาลอกแบบดึงรั้ง TRD — ◎ — ชนิดมีน้ำใต้จอตา จอตาลอกชนิดมีน้ำใต้จอตา ERD — — ◎ จากอุบัติเหตุ จอประสาทตาลอกจากอุบัติเหตุ — △/◎ △ △
จอประสาทตาลอกชนิดดึงรั้งและชนิดน้ำซึม บางครั้งเรียกรวมกันว่า “จอประสาทตาลอกชนิดไม่มีรอยฉีกขาด” การมีหรือไม่มีรอยฉีกขาดของจอประสาทตา เป็นจุดแยกพื้นฐานในการวินิจฉัยและแผนการรักษา
Xiong J, et al. A review of rhegmatogenous retinal detachment: past, present and future. Wien Med Wochenschr. 2025. Figure 3. PM
CI D: PMC12031774. License: CC BY.
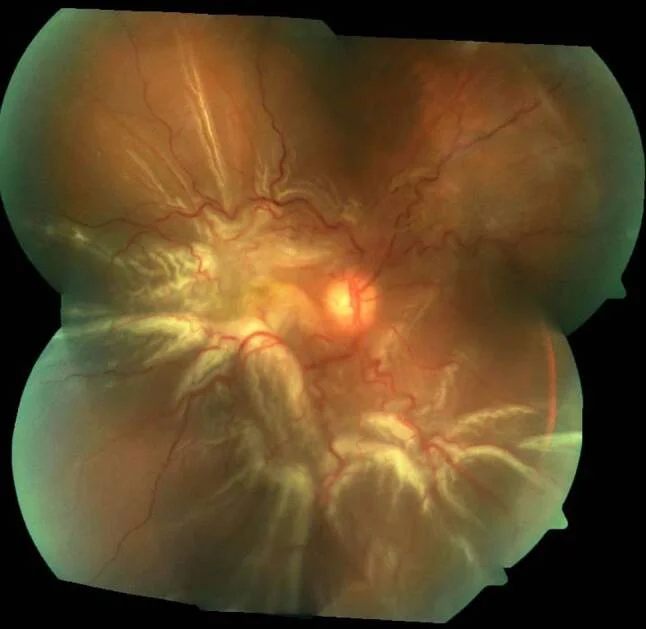
พบจอประสาทตาลอกนูนเป็นบริเวณกว้าง โดยมีรอยพับรูปดาวและรอยพับจากการดึงรั้งรอบขั้วหลัง ซึ่งบ่งชี้ถึงภาวะวุ้นตา -จอประสาทตา ผิดปกติแบบเพิ่มจำนวน ภาพนี้สอดคล้องกับกรณีลุกลามของจอประสาทตาลอกชนิดมีรอยฉีกขาดที่กล่าวถึงในหัวข้อ “2-1. จอประสาทตาลอกชนิดมีรอยฉีกขาด”
คำจำกัดความและระบาดวิทยา
ชื่อของจอประสาทตาลอกชนิดมีรอยฉีกขาด (rhegmatogenous retinal detachment; RRD) มาจากภาษากรีก “rhegma” ซึ่งหมายถึง “รอยฉีกขาด” อุบัติการณ์รายปีประมาณ 10-15 ต่อประชากร 100,000 คน โดยมีความแตกต่างตามภูมิภาค ประวัติการลอกของจอประสาทตา ในตาข้างตรงข้ามหรือประวัติครอบครัวเป็นปัจจัยเสี่ยง 7)
อายุที่เริ่มมีอาการแสดงรูปแบบสองยอด:
ยอดในวัยหนุ่มสาว (อายุ 20 ปี) : การลอกแบบราบเนื่องจากรูฝ่อในจอประสาทตา เสื่อมแบบตาข่ายยอดในวัยกลางคน (อายุ 50 ปี) : การลอกแบบสูงเนื่องจากรอยฉีกขาดแบบแผ่นพับร่วมกับการหลุดของวุ้นตา ส่วนหลัง (PVD )
อายุ เพศ และความแตกต่างทางเชื้อชาติ
PVD เกิดขึ้นตามอายุ และมีแนวโน้มเกิดขึ้นเร็วขึ้นหลังสายตาสั้น หรือการผ่าตัดต้อกระจก ความเสี่ยงของจอประสาทตาลอกชนิดมีรอยฉีกขาด (RRD) เพิ่มขึ้นในผู้สูงอายุ เพศชาย สายตาสั้น หลังการผ่าตัดต้อกระจก การบาดเจ็บ ประวัติ RRD ในตาข้างตรงข้าม จอประสาทตาเสื่อมแบบร่างแห และอัตราการเกิดแตกต่างกันตามภูมิภาคและเชื้อชาติ 7)
ความสัมพันธ์ระหว่างความยาวแกนลูกตา และสายตาสั้น
เมื่อความยาวแกนลูกตา เพิ่มขึ้น การเสื่อมของจอประสาทตา และวุ้นตา (vitreous) จะดำเนินไป และความเสี่ยงของ RRD จะเพิ่มขึ้นเป็นลำดับ เมื่อเทียบกับตาปกติที่มีความยาวแกนน้อยกว่า 24 มม. ตาที่มีความยาวแกน 26 มม. ขึ้นไป (เทียบเท่าสายตาสั้น มาก) มีอัตราการเกิดจอประสาทตาเสื่อมแบบร่างแห และรูฝ่อของจอประสาทตา ส่วนปลายสูงกว่า 2-3 เท่า ในตาที่มีสายตาสั้น มาก (มากกว่า -6 ไดออปเตอร์) สัดส่วนของ RRD ชนิดรูที่จุดรับภาพในญี่ปุ่นอยู่ที่ประมาณ 5% ของ RRD ทั้งหมด ซึ่งสูงกว่า 0.5-2.0% ในยุโรปและอเมริกา
เงื่อนไขที่จำเป็นสำหรับการเกิดโรค
การเกิด RRD ต้องมีเงื่อนไขสองประการที่ขาดไม่ได้:
การมี “รู” บนจอประสาทตา (รอยฉีกขาดหรือรู)
การเหลวของวุ้นตา (ทางที่วุ้นตา เหลวไหลเข้าไปใต้จอประสาทตา )
สายตาสั้น เป็นปัจจัยเสี่ยงสำคัญของจอประสาทตาลอกชนิดมีรอยฉีกขาด และมีรายงานว่าความเสี่ยงในการเกิดโรคเพิ่มขึ้นประมาณ 10 เท่าในสายตาสั้น ที่มากกว่า -3 ไดออปเตอร์ ในดวงตาที่มีสายตาสั้น สูง มักเกิดภาวะวุ้นตา ลอกหลัง (PVD ) เร็วขึ้น และการเหลวของวุ้นตา รวมถึงการดึงรั้งจอประสาทตา ดำเนินไปเร็วขึ้น จอประสาทตา เสื่อมแบบแลตทิซก็เป็นจอประสาทตาเสื่อมบริเวณรอบนอก ทั่วไปที่เกี่ยวข้องกับการเกิดจอประสาทตาลอกชนิดมีรอยฉีกขาด7, 9)
ปัจจัยเสี่ยงหลัก
ความเสี่ยงภายในของลูกตา
สายตาสั้น (โดยเฉพาะสายตาสั้น สูง)จอประสาทตา เสื่อมแบบแลตทิซและ PVD เร็วจอประสาทตา เสื่อมแบบแลตทิซภาวะวุ้นตา หลุดจากจอตา (PVD ) : สาเหตุหลักของจอตาฉีกขาดแบบแผ่นปิดโรคจอตาเสื่อม : โรควากเนอร์, กลุ่มอาการสติกเลอร์ , โรคจอตาและวุ้นตา อักเสบเรื้อรังในครอบครัว (FEVR )ประวัติโรคจอตาในทารกคลอดก่อนกำหนด โรคผิวหนังอักเสบภูมิแพ้ (จอตาฉีกขาดบริเวณซิลิอารีบอดี ้จากการเคาะลูกตา)
ความเสี่ยงจากหัตถการและปัจจัยภายนอก
หลังผ่าตัดต้อกระจก : การศึกษาขนาดใหญ่ชี้ว่าจอตาลอกแบบมีรอยฉีกขาดหรือจอตาฉีกขาดอาจเกิดขึ้นได้ประมาณ 1 ใน 500 รายภายใน 1 ปีหลังผ่าตัด โดยปัจจัยเสี่ยง ได้แก่ อายุน้อย เพศชาย สายตาสั้น และการตัดวุ้นตา ส่วนหน้าระหว่างผ่าตัด1, 17) การตัดแคปซูลหลังด้วยเลเซอร์ Nd:YAG : เพิ่มความเสี่ยงต่อจอประสาทตาลอกชนิดมีรอยฉีกขาด (RRD) ประมาณ 4 เท่าการบาดเจ็บที่ตา (แบบทื่อหรือทะลุ) หลังการผ่าตัดน้ำวุ้นตา โรคหลอดเลือดและอักเสบ เช่น หลอดเลือดดำจอประสาทตาอุดตัน และจอประสาทตาตายเฉียบพลัน ประวัติจอประสาทตาลอกชนิดมีรอยฉีกขาดในตาข้างตรงข้าม : ความเสี่ยงเกิดในตาอีกข้างประมาณ 10% จอประสาทตาลอกชนิด traction เกิดขึ้นเมื่อวุ้นตา หลุดจากจอประสาทตา อย่างไม่สมบูรณ์ ทำให้เกิดแรงดึงของวุ้นตา อย่างรุนแรงต่อจอประสาทตา แบ่งได้เป็น 2 ประเภทหลัก: เยื่อเส้นใยหลอดเลือดที่มีหลอดเลือดใหม่จากเซลล์ที่เจริญเกินภายในลูกตา และการดึงรั้งของวุ้นตา จอประสาทตา
ลักษณะทางสัณฐานวิทยา
จอประสาทตาลอกชนิดแรงดึงไม่เคลื่อนที่ และมีรูปร่างเว้า (concave shape) การลอกรูปเต็นท์เกิดขึ้นที่จุดกำเนิดเส้นเลือดใหม่ (epicenter) หรือตามหลอดเลือดจอประสาทตา หากการยึดเกาะกว้างจะกลายเป็นรูปร่างโต๊ะ (แบบภูเขาไฟฟูจิ) หากการลอกเป็นรูปโดมและเคลื่อนที่ได้ ให้สงสัยจอประสาทตาลอกชนิดฉีกขาดร่วม (combined tractional-rhegmatogenous retinal detachment)
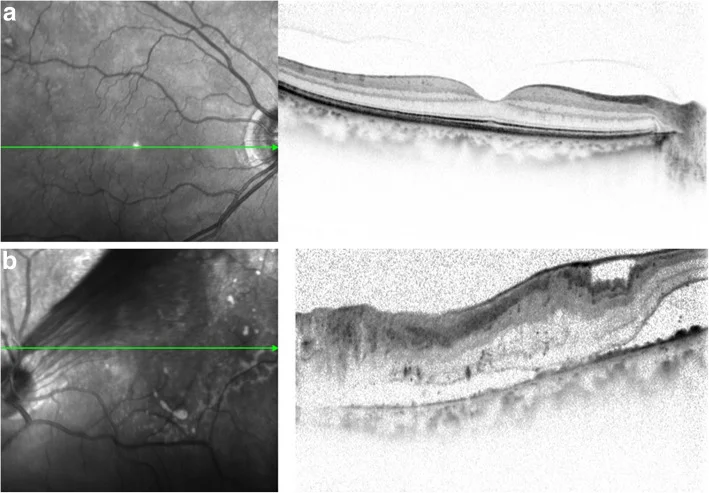
Miyamoto T, et al. A case of tractional retinal detachment associated with congenital retinal vascular hypoplasia in the superotemporal quadrant treated by vitreous surgery. BMC Ophthalmol. 2020. Figure 2. PM
CI D: PMC7542339. License: CC BY.
ใน
การตรวจ OCT ครั้งแรก ตาขวา (a) ไม่พบความผิดปกติ แต่ตาซ้าย (b) พบจอประสาทตาลอกชนิดดึงรั้ง (tractional retinal detachment) ที่ลามไปถึงจุดรับภาพ (macula) ซึ่งสอดคล้องกับตัวอย่างการลามของจอประสาทตาลอกชนิดดึงรั้งไปยังจุดรับภาพที่กล่าวถึงในหัวข้อ “2-2. จอประสาทตาลอกชนิดดึงรั้ง”
จอประสาทตาลอกชนิดน้ำซึมเป็นจอประสาทตาลอกชนิดไม่มีรูฉีกขาด เกิดจากของเหลวสะสมใต้จอประสาทตา เนื่องจากความผิดปกติของหลอดเลือดจอประสาทตา เซลล์เยื่อบุผิวรงควัตถุจอประสาทตา (RPE ) หรือคอรอยด์ การแตกของสิ่งกีดขวางเลือด-จอประสาทตา (BRB) เป็นพยาธิสภาพร่วมสุดท้าย และสาเหตุมีความหลากหลาย
ลักษณะทางคลินิกโดยทั่วไป
ผิวของจอประสาทตาลอกนูนเป็นรูปโดมและเรียบ
ของเหลวเคลื่อนที่เมื่อเปลี่ยนท่า (shifting fluid) : เป็นข้อค้นพบสำคัญในการแยกจากจอประสาทตาลอกชนิดมีรูฉีกขาด อาจหายได้เอง (เนื่องจากของเหลวถูกระบายออกเมื่อเปลี่ยนท่า)
โรคที่เป็นสาเหตุหลัก
การจำแนกตามสาเหตุ โรคที่เป็นตัวแทน อักเสบ/ภูมิคุ้มกัน โรคโวกท์-โคยานางิ-ฮาราดะ (VKH) • เยื่อบุตาอักเสบ ส่วนหลัง • จักษุอักเสบจากภูมิแพ้ • ม่านตาอักเสบ หลอดเลือด จอประสาทตา อักเสบชนิดเซรุ่มกลาง (CSC ), โรคคาทส์ (Coats disease), จอประสาทตา เสื่อมชนิดเปียก (AMD ชนิด渗出), จอประสาทตา บวมจากเบาหวานเนื้องอก มะเร็งเมลาโนมาชนิดร้ายของคอรอยด์ เนื้องอกคอรอยด์ ที่แพร่กระจาย เรติโนบลาสโตมา จากยา สารยับยั้ง MEK (เช่น บินิเมทินิบ) 4) และสารยับยั้งจุดตรวจภูมิคุ้มกัน (รวมถึงกลุ่มอาการคล้าย VKH ที่เกิดจากแอนติบอดีต่อ PD-1/PD-L1) 12) โรคทางระบบ กลุ่มอาการความดันโลหิตสูงขณะตั้งครรภ์/ภาวะครรภ์เป็นพิษ (อาจทำให้เกิดจอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา ทั้งสองข้าง)6) · ความดันโลหิตสูงชนิดร้ายแรง อื่นๆ คอรอยด์ ลอกโดยไม่ทราบสาเหตุ· การคั่งของน้ำในยูเวีย (uveal effusion)
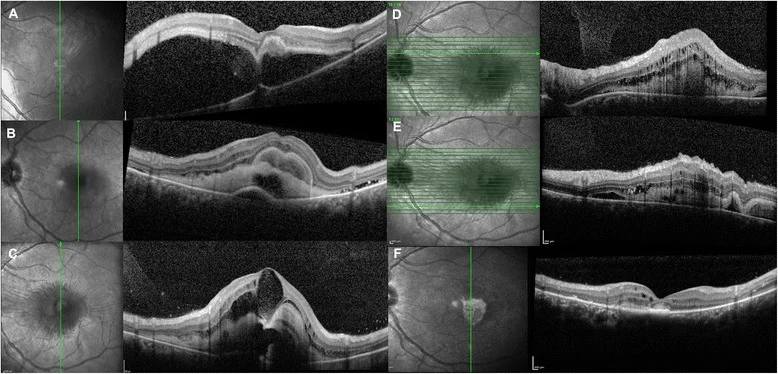
Maggio E, et al. Multimodal imaging findings in a case of severe Central Serous Chorioretinopathy in an uncomplicated pregnancy. BMC Ophthalmol. 2015. Figure 1. PM
CI D: PMC4688919. License: CC BY.
พบจอประสาทตา ชั้นรับความรู้สึกบริเวณจุดรับภาพยกตัวแบบมีน้ำเป็นบริเวณกว้างและสารใต้จอประสาทตา ที่มีความสว่างสูง แสดงถึงระยะเฉียบพลันของจอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา สอดคล้องกับภาพ OCT ของจอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา ที่กล่าวถึงในหัวข้อ “2-3. จอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา ”
จอประสาทตาลอกจากการบาดเจ็บ เกิดจากการบาดเจ็บที่ดวงตาแบบทื่อหรือแบบทะลุ ในการบาดเจ็บแบบทื่อ มีรายงานว่าจอประสาทตาลอกเกิดขึ้น 12% ทันทีหลังได้รับบาดเจ็บ 30% ภายใน 1 เดือน 50% ภายใน 8 เดือน และ 80% ภายใน 24 เดือน จึงจำเป็นต้องติดตามผลในระยะยาว ชนิดพิเศษคือการฉีกขาดของขอบหยัก (retinal dialysis ) ที่เกิดจากการบาดเจ็บ
Q
จอประสาทตาลอกสามารถหายเองได้หรือไม่?
A
แตกต่างกันอย่างมากตามชนิด จอประสาทตาลอกแบบมีรอยฉีกขาดและแบบดึงรั้งโดยหลักการแล้วไม่สามารถหายเองได้ หากปล่อยทิ้งไว้จะขยายตัวมากขึ้นเรื่อยๆ และในที่สุดนำไปสู่การตาบอด ในทางกลับกัน จอประสาทตาลอกแบบมีน้ำซึมอาจหายเองได้เมื่อรักษาสาเหตุที่แท้จริง (เช่น VKH หรือจากยา) อย่างไรก็ตาม หากสาเหตุมาจากเนื้องอก การรักษาเนื้องอกจะมีความสำคัญก่อน หากมีอาการเช่น ภาพลอย แสงวาบ หรือข้อบกพร่องของลานสายตา สิ่งสำคัญคือต้องไปพบจักษุแพทย์ทันทีโดยไม่รอให้หายเอง
อาการนำ (โดยเฉพาะจอประสาทตาลอกชนิดมีรอยฉีกขาด)
อาการ กลไก ข้อควรระวัง จุดลอยในตา (เพิ่มขึ้นอย่างกะทันหัน/แย่ลง) เลือดออกในวุ้นตา หรือเซลล์เม็ดสีลอย (Shafer’s sign) จุดลอยเพิ่มขึ้นกะทันหันบ่งชี้ว่ามีรอยฉีกขาด อาการเห็นแสงวาบ น้ำวุ้นตา ดึงจอประสาทตา เพิ่มขึ้นในที่มืด หลับตา หรือเมื่อขยับลูกตา ข้อบกพร่องลานสายตาแบบม่าน ความไวลดลงในบริเวณที่จอประสาทตาลอก มักสับสนกับต้อหิน หรือหนังตาตก การมองเห็น ลดลงและภาพบิดเบี้ยว จอประสาทตาลอกหรือบวมน้ำ ตัวบ่งชี้จอประสาทตาลอก
หากมีอาการใดอาการหนึ่งต่อไปนี้ ควรไปพบแพทย์ฉุกเฉินภายในวันนั้นหรือวันถัดไป:
อาการเห็นจุดลอยเพิ่มขึ้นอย่างกะทันหันหรือเปลี่ยนรูปร่าง
รู้สึกมีแสงวาบ ขึ้นใหม่ที่มุมตา (photopsia)
รู้สึกเหมือนมี “ม่าน” หรือ “เงา” บดบังส่วนหนึ่งของลานสายตา
การมองเห็น ส่วนกลางลดลงหรือบิดเบี้ยว ความสัมพันธ์ระหว่างอาการกับชนิดของโรค
จอประสาทตาลอกชนิดมีรอยฉีกขาด
อาการนำที่พบบ่อยคือ ภาพลอยและแสงวาบ
รูฝ่อในวัยหนุ่มสาวมักไม่มีอาการ
ข้อบกพร่องลานสายตาแบบม่านเกิดขึ้นด้านตรงข้ามกับจอประสาทตาลอก
ฝุ่นยาสูบในวุ้นตา (Shafer’s sign) บ่งชี้ถึงการเกิดรูฉีกขาด
จอประสาทตาลอกแบบดึงรั้ง
อาการแสดงน้อยเนื่องจากดำเนินโรคช้า
ใน PDR มักมีเลือดออกในวุ้นตา นำมาก่อนจอประสาทตาลอก
ผู้ป่วยมักมาด้วยอาการหลักคือการมองเห็น ส่วนกลางลดลง
อาการนำเช่นเห็นแสงวาบ หรือจุดลอยตัวพบได้น้อย
จอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา
การมองเห็น ลดลงและภาพบิดเบี้ยว เป็นอาการหลักในโรค VKH มักมีอาการปวดศีรษะ หูอื้อ และอาการคล้ายไข้หวัดทั่วร่างกายร่วมด้วย
ตำแหน่งของลานสายตาที่บกพร่องอาจเปลี่ยนแปลงเมื่อเปลี่ยนท่าทาง
มักเป็นทั้งสองข้าง (โดยเฉพาะใน VKH และความดันโลหิตสูงชนิดร้าย)
การเปลี่ยนแปลงของความดันลูกตา
จอประสาทตาลอกชนิดมีร่องนำแบบทั่วไป: มักมีความดันลูกตาต่ำ (ชัดเจนขึ้นเมื่อมีคอรอยด์ ลอกร่วม)
Schwartz syndrome: ความดันลูกตา สูงขึ้นเนื่องจากส่วนนอกของเซลล์รับแสง อุดตันใน trabecular meshwork
จอประสาทตาลอกชนิด渗出: ความดันลูกตา ผันผวนตามโรคที่เป็นสาเหตุ
สิ่งที่ต้องยืนยัน วัตถุประสงค์ รูปแบบการเริ่มต้นและดำเนินของอาการ การแยกภาวะเฉียบพลัน (ชนิดรอยฉีก) กับเรื้อรัง (ชนิดดึงรั้ง/ชนิดน้ำซึม) การมีหรือการเปลี่ยนแปลงของอาการเห็นแสงวาบ และจุดลอย การประมาณเวลาของภาวะวุ้นตา หลุดตัวและการเกิดรอยฉีก การมีหรือไม่มีสายตาสั้น และระดับสายตาสั้น การประเมินความเสี่ยงของจอประสาทตาลอกชนิดมีรอยฉีกขาด ประวัติการผ่าตัดตาหรือการบาดเจ็บ ความเสี่ยงจากหัตถการหรือการบาดเจ็บ โรคทางระบบ (เบาหวาน ความดันโลหิตสูง โรคภูมิต้านตนเอง) การค้นหาสาเหตุของจอประสาทตาลอกชนิดมีแรงดึง หรือชนิดมีน้ำซึม ประวัติจอประสาทตาลอกในตาข้างตรงข้ามหรือในครอบครัว การระบุโรคทางพันธุกรรมและกลุ่มเสี่ยงสูง ประวัติการตั้งครรภ์และการใช้ยา การค้นหาสาเหตุของจอประสาทตาลอกชนิด渗出性
ช่องหน้าตา : การมีเซลล์หรือ flare (การประเมินจอประสาทตาลอกชนิด渗出性อักเสบ)วุ้นตา ความดันลูกตา คอรอยด์ ลอก
การตรวจด้วยจักษุกล้องทางอ้อม (สองตา) ร่วมกับการกดตาขาว เป็นหัวใจสำคัญของการวินิจฉัย
ยืนยันขอบเขต รูปร่าง และสีของจอประสาทตา ที่ลอก (ขุ่น ลดความใส)
ระบุตำแหน่ง ขนาด และรูปร่างของรูฉีกขาดที่เป็นสาเหตุ (แบบแผ่นพับ กลม รูฉีกขาดขนาดใหญ่)
ประเมินการมีและระดับของ proliferative vitreoretinopathy (PVR )
ตำแหน่งที่พบบ่อยของรอยฉีกขาดคือบริเวณรอบนอกของจอประสาทตา คิดเป็น 2 ใน 3 ของทั้งหมด แยกตาม quadrant: ขมับด้านบน 60%, ขมับด้านล่าง 15%, จมูกด้านบน 15%, จมูกด้านล่าง 10% รอยฉีกขาดบริเวณกลางตามักเกี่ยวข้องกับโรคหลอดเลือดจอประสาทตา ส่วนรอยฉีกขาดบริเวณขั้วหลังตามักเกี่ยวข้องกับรูจุดรับภาพในสายตาสั้น มาก
OCT เป็นการตรวจที่จำเป็นสำหรับการวินิจฉัยที่แน่นอน การแยกชนิด การวางแผนก่อนผ่าตัด และการติดตามหลังผ่าตัดจอประสาทตาลอก
วัตถุประสงค์ของการตรวจ ข้อมูลที่ได้รับ ยืนยันการมีอยู่และระดับของจอประสาทตาลอกบริเวณจุดรับภาพ ทำนายพยากรณ์โรคด้านการมองเห็น และพิจารณาข้อบ่งชี้ในการผ่าตัด การแยกชนิดของโรค จอประสาทตาลอกชนิดมีรอยฉีกขาด vs ชนิดมีน้ำใต้จอประสาทตา (ลักษณะและรูปร่างของ SRF) การประเมินจอประสาทตาลอกชนิด tractional ตำแหน่งของเยื่อเจริญและรูปแบบการดึงรั้งจอประสาทตา การติดตามผลหลังการผ่าตัด การติดตามการกลับมาประกบของจอประสาทตา และการฟื้นตัวของจุดรับภาพชัด
โครงสร้างที่ควรสังเกตด้วย OCT และความสำคัญ
เมื่ออ่าน OCT เพื่อประเมินก่อนและหลังการผ่าตัดจอประสาทตาลอก ควรให้ความสนใจกับโครงสร้างดังต่อไปนี้ การฟื้นตัวของ Ellipsoid Zone (EZ ) หลังผ่าตัดขึ้นอยู่กับระยะเวลาและขอบเขตของการลอก และการฟื้นตัวของความยาว EZ เป็นตัวบ่งชี้การมองเห็น หลังผ่าตัด3,15)
โครงสร้าง ความหมายของผลการตรวจ โซนรูปไข่ (EZ ) แถบสะท้อนแสงสูงที่รอยต่อระหว่างส่วนใน/ส่วนนอกของเซลล์รับแสง ยิ่งระยะเวลาจอประสาทตาลอกนานขึ้น แถบยิ่งไม่ชัดหรือหายไป → ตัวบ่งชี้พยากรณ์การมองเห็น หลังผ่าตัด เยื่อลิมิตติ้งภายนอก (ELM) แถบสะท้อนแสงสูงในชั้นในของ EZ ได้รับการปกป้องดีกว่า EZ และการฟื้นตัวของ ELM เกิดขึ้นก่อน สารสะท้อนแสงสูงใต้จอตา (subretinal hyperreflective material; SHRM) เซลล์ PRE และเศษซากการอักเสบใต้จอตาที่ลอกตัว หากคงอยู่หลังผ่าตัดจะขัดขวางการฟื้นตัวของ EZ ลักษณะของของเหลวใต้จอตา (SRF) ในชนิดรอยฉีกขาด จะสะท้อนแสงต่ำและสม่ำเสมอ ในชนิดสารน้ำรั่ว อาจเป็นรูปโดมหรือมีจุดสะท้อนแสงสูง ร่วม
จุดแยกชนิดโรคด้วย OCT
จอตาลอกชนิดรอยฉีกขาด : ของเหลวใต้จอตาสะท้อนแสงต่ำ ขอบลอกชัน ส่วนนอกยืดออก มี SHRM น้อยจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา (Exudative retinal detachment)จอประสาทตา ลักษณะเป็นโดมเรียบ อาจมี SHRM ร่วมด้วย สะท้อนถึง shifting fluidจอประสาทตาลอกชนิดถูกดึงรั้ง (Tractional retinal detachment) : การดึงจากด้านในโดยเยื่อ增生, รูปร่างเว้า (concave), การเคลื่อนไหวลดลง
การตรวจนี้จำเป็นเมื่อไม่สามารถมองเห็นจอประสาทตา ได้ (เลือดออกในวุ้นตา , ต้อกระจก , กระจกตา ขุ่น) วางหัวตรวจบนกระจกตา หรือตาขาว และถ่ายภาพตามแนวตัดตามยาว แนวตัดขวาง และแนวแกนอย่างเป็นระบบ
เทคนิคพื้นฐานในการสร้างภาพ
วางหัวตรวจด้วยความถี่ 10 MHz ขึ้นไป (ความถี่สูงทางจักษุวิทยา) และสังเกตการเคลื่อนไหวของผนังลูกตา
เมื่อผู้ป่วยขยับลูกตา: จอประสาทตา เคลื่อนที่เหมือนเยื่อแข็งที่มีความสว่างสูง (ยืนยันการยึดติดกับผนังด้านหลัง), วุ้นตา แกว่งอย่างนุ่มนวล (aftermovement positive), เยื่อ增生เคลื่อนที่แบบปานกลาง
ระบุจอประสาทตาลอกทั้งแผ่น (รูปตัว V หรือ T) โดยยืนยันการยึดติดกับผนังด้านหลังที่หัวประสาทตา
ผลการตรวจ ความสำคัญ ยืนยันจอประสาทตาลอกทั้งแผ่น การยึดติดกับผนังด้านหลังที่หัวประสาทตา → การประเมิน ERG และข้อบ่งชี้ในการผ่าตัด การประเมินจอประสาทตาลอกแบบดึงรั้ง ตำแหน่ง ความหนาแน่น และขอบเขตของเยื่อเจริญ ยืนยันจอประสาทตาลอกรูปกรวยปิด (PVR D-3) เข้าใจการพยากรณ์โรคที่ไม่ดี การตรวจพบคอรอยด์ ลอก ภาวะแทรกซ้อนของจอประสาทตาลอกชนิดมีรอยฉีกขาดและสาเหตุของความดันลูกตาต่ำ การแยกเนื้องอกในลูกตาออก การแยกสาเหตุจากเนื้องอกของจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา
กล้องถ่ายภาพจอประสาทตา เลเซอร์มุมกว้างพิเศษ (OptosSS, Clarijs ฯลฯ) สามารถถ่ายภาพจอประสาทตา ส่วนปลายได้ 80-200 องศา (จนถึงใกล้ ora serrata) ในการถ่ายครั้งเดียว
ตรวจพบรอยฉีกขาดส่วนปลายและจอประสาทตา เสื่อมแบบ lattice ที่มักถูกมองข้ามในการถ่ายภาพจอประสาทตา แบบปกติ (45 องศา)
มีประโยชน์สำหรับการบันทึกตำแหน่งและขอบเขตของรอยฉีกขาดก่อนผ่าตัดอย่างเป็นกลาง (เพิ่มความแม่นยำในการวางแผนการผ่าตัด)
สามารถติดตามการเกิดรอยฉีกขาดหรือจอประสาทตาลอกใหม่บริเวณรอบนอกระหว่างการติดตามผลหลังผ่าตัด
อย่างไรก็ตาม จำเป็นต้องใช้ร่วมกับการตรวจกดลูกตาเพื่อยืนยันรอยฉีกขาดขนาดเล็ก (<0.5 DD) และการไม่เห็นรอยฉีกขาดในภาพ UWF ไม่ใช่หลักฐานการแยกออก
มีประโยชน์ในการค้นหาสาเหตุของจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา
FA RPE ใน CSC , การเรืองแสงมากเกินหลายจุดใน VKH, การย้อมสีรอยโรคเนื้องอกICGA คอรอยด์ , การวินิจฉัย pachychoroid, การระบุโรคหลอดเลือดคอรอยด์ แบบโพลิปอยด์ (PCV )
ใช้สำหรับบันทึกก่อนการผ่าตัด การติดตามผล และตำแหน่งของรอยฉีกขาด
กล้องถ่ายภาพจอประสาทตา แบบเลเซอร์มุมกว้างพิเศษ (เช่น Optos) ช่วยเพิ่มอัตราการตรวจพบรอยฉีกขาดบริเวณรอบนอกอย่างไรก็ตาม รอยฉีกขาดขนาดเล็กไม่สามารถตรวจพบได้ด้วยกล้องถ่ายภาพจอประสาทตา ดังนั้นจึงต้องใช้ร่วมกับการตรวจจอประสาทตา โดยการกด
Q
ทำไมต้องตรวจ OCT และอัลตราซาวนด์นอกเหนือจากการตรวจอวัยวะภายในตา?
A
การตรวจอวัยวะภายในลูกตา (ด้วยกล้องตรวจตาชนิดกลับภาพ) มีความโดดเด่นในการระบุตำแหน่งและรูปร่างของรอยฉีกขาด ในขณะที่ OCT สามารถประเมินการมีอยู่ ระดับ และการจำแนกชนิดของจอประสาทตาลอกในบริเวณจุดรับภาพได้ในเชิงปริมาณ หากไม่สามารถมองเห็นอวัยวะภายในลูกตาได้เนื่องจากเลือดออกในวุ้นตา การตรวจอัลตราซาวนด์โหมดบีเป็นสิ่งจำเป็น โดยเฉพาะในจอประสาทตาลอกแบบดึงรั้ง การทำแผนที่ขอบเขตของเยื่อเจริญด้วยอัลตราซาวนด์ก่อนผ่าตัดมีความสำคัญต่อการวางแผนการผ่าตัด
ชนิด หลักการรักษา ความเร่งด่วน จอประสาทตาลอกชนิดมีรอยฉีกขาด การปิดรอยฉีกขาดและจัดจอประสาทตา ให้เข้าที่โดยการผ่าตัด สูง (ผ่าตัดก่อนจอประสาทตาลอกบริเวณจุดรับภาพ) จอประสาทตาลอกชนิดดึงรั้ง การกำจัดการดึงรั้งโดยการผ่าตัดน้ำวุ้นตา ปานกลางถึงสูง (ฉุกเฉินในกรณีที่มีการลุกลามหรือมีรอยฉีกร่วม) จอประสาทตาลอกชนิดมีน้ำใต้จอตา รักษาโรคที่เป็นสาเหตุ (ร่วมมือกับอายุรศาสตร์และมะเร็งวิทยา) ขึ้นอยู่กับโรค จอประสาทตาลอกจากการบาดเจ็บ ผ่าตัดตามลักษณะการบาดเจ็บ แผลเปิดเป็นกรณีฉุกเฉิน
มีวิธีการผ่าตัดสามวิธีในการรักษาจอประสาทตาลอกชนิดมีรอยฉีกขาด
การผ่าตัดเสริมตาขาว (SB)
จากภายนอกตา ทำการจี้เย็น และใส่บัคเคิล (วัสดุซิลิโคน) เพื่อสร้างรอยกดบริเวณรอยฉีกขาดและทำให้จอประสาทตา กลับเข้าที่
ข้อบ่งชี้ : ผู้ป่วยอายุน้อย, วุ้นตา ไม่หลุด, รอยฉีกขาดธรรมดาที่ส่วนปลาย
ข้อดี : รักษาเลนส์ตา, คงรูปทรงตาที่ใกล้เคียงธรรมชาติ
ข้อเสีย : ไม่เหมาะกับกรณีซับซ้อนหรือการเปลี่ยนแปลงแบบเจริญเกิน
การผ่าตัดวุ้นตา (PPV)
ตัดวุ้นตา ออก เปลี่ยนเป็นแก๊สเพื่อยืดและทำให้จอประสาทตา กลับเข้าที่ ปิดรอยฉีกขาดด้วยการจี้ด้วยแสง
ข้อบ่งชี้ : ผู้ป่วยวัยกลางคนและสูงอายุ, มี PVD ร่วม, รอยฉีกขาดซับซ้อน, มีเลือดออกในวุ้นตา ร่วม, PVR
ข้อดี : จัดการภาวะซับซ้อน, ผ่าตัดภายใต้การมองเห็น โดยตรง
ข้อเสีย : เร่งการเกิดต้อกระจก , ต้องจำกัดท่าทางหลังผ่าตัด
การทำให้จอประสาทตากลับที่ด้วยแก๊ส (PR)
ฉีดแก๊สที่ขยายตัวได้เข้าไปในลูกตาเพื่อปิดรอยฉีกขาดและทำให้จอประสาทตา กลับเข้าที่ สามารถทำเป็นหัตถการผู้ป่วยนอกได้
ข้อบ่งชี้ : รอยฉีกขาดเดียวที่จำกัดอยู่บริเวณครึ่งบน
ข้อดี : ไม่ต้องนอนโรงพยาบาล, การรุกรานน้อย
ข้อเสีย : กรณีที่เหมาะสมมีจำกัด, อัตราความสำเร็จต่ำกว่าวิธีผ่าตัดอื่นเล็กน้อย
แนวทางการเลือกวิธีการผ่าตัด
ผู้ป่วยอายุน้อย, ยังไม่มีวุ้นตา หลุด, รูฉีกขาดธรรมดา → การผ่าตัดเสริมตาขาว เป็นทางเลือกแรก
วัยกลางคน ร่วมกับ PVD รอยฉีกขาดลึก รอยฉีกขาดหลายตำแหน่ง ร่วมกับ PVR → การผ่าตัดน้ำวุ้นตา เป็นข้อบ่งชี้
อัตราความสำเร็จทางกายวิภาคของการผ่าตัดครั้งแรกสูงถึง 80-90% ขึ้นไปในรายงานหลายฉบับ แต่ความเหนือกว่าระหว่างเทคนิคการผ่าตัดขึ้นอยู่กับภูมิหลังของผู้ป่วย (ตำแหน่งของรอยฉีกขาด PVR การมีหรือไม่มีเลนส์แก้วตาเทียม เป็นต้น) 10, 14)
แม้ว่าหลายกรณีจะสามารถจัดตำแหน่งจอประสาทตา ได้สำเร็จหลังการผ่าตัดหลายครั้ง แต่ระยะเวลาของจอประสาทตาลอกบริเวณจุดรับภาพและการมี PVR ส่งผลอย่างมากต่อพยากรณ์การมองเห็น 7, 18)
การดูแลหลังผ่าตัดและข้อควรระวังเกี่ยวกับการอัดแก๊ส
หลังการอัดแก๊สในน้ำวุ้นตา จำเป็นต้องจำกัดท่าทาง (โดยปกติคือนอนคว่ำหรือเอียงศีรษะ) เพื่อให้แก๊สกดทับบริเวณรอยฉีกขาดเป็นเวลาหลายวันถึง 2 สัปดาห์ หลังจากแก๊สถูกดูดซึม ช่องลูกตาจะถูกเติมด้วยของเหลวอีกครั้ง
ชนิดของแก๊ส ระยะเวลาค้างอยู่ในตา อัตราการขยายตัว ระยะเวลาโดยประมาณในการจำกัดท่าทาง อากาศ 5-7 วัน ไม่ขยายตัว 3-5 วัน 20% SF₆ 10-14 วัน ประมาณ 2 เท่า 5-10 วัน 14% C₃F₈ 6–8 สัปดาห์ ประมาณ 4 เท่า 10–14 วัน
ข้อห้ามในช่วงที่แก๊สยังคงอยู่
การโดยสารเครื่องบิน / ปีนเขาที่สูง : ความดันบรรยากาศลดลงทำให้แก๊สขยายตัว ความดันลูกตา เพิ่มขึ้นอย่างรวดเร็ว ทำให้เกิดความผิดปกติของการไหลเวียนในตา (เสี่ยงต่อการตาบอด) ห้ามโดยสารเครื่องบินจนกว่าแก๊สจะหมด และต้องตรวจตาก่อนโดยสารเครื่องบินการตรวจ MRI : ก๊าซที่เคยใช้ในอดีตเป็นสารเฟอร์โรแมกเนติก แต่ก๊าซในลูกตาที่ใช้ในปัจจุบัน (SF₆ และ C₃F₈) ไม่เป็นแม่เหล็ก ดังนั้นความเสี่ยงโดยตรงจึงต่ำ อย่างไรก็ตาม สภาพแวดล้อมสนามแม่เหล็กระหว่างการจำกัดท่าทางเป็นที่น่ากังวล ดังนั้นในระหว่างการดูแลหลังผ่าตัด ควรยืนยันกับแพทย์ผู้ดูแลการดมยาสลบด้วยไนตรัสออกไซด์ (แก๊สหัวเราะ) : แก๊สหัวเราะจะละลายในแก๊สภายในลูกตา ทำให้แก๊สขยายตัวอย่างรวดเร็วและเพิ่มความดันลูกตา ในระหว่างการดมยาสลบขณะที่ยังมีแก๊สเหลืออยู่ ต้องแจ้งวิสัญญีแพทย์อย่างแน่นอนว่าไม่ให้ใช้แก๊สหัวเราะ
ช่วงที่มีความเสี่ยงสูงต่อการเกิดจอประสาทตาลอกซ้ำหลังการผ่าตัด
การกลับเป็นซ้ำของจอประสาทตาลอกมักพบในช่วงหลังผ่าตัดเร็วจนถึงไม่กี่เดือน โดยสาเหตุหลักคือ PVR หรือรอยฉีกขาดใหม่ที่ตรวจไม่พบก่อนหน้านี้ ผู้ป่วยควรได้รับคำแนะนำให้มาพบแพทย์ทันทีหากมีอาการ (อาการลอยตัวเพิ่มขึ้นหรือข้อบกพร่องของลานสายตากลับมา) และควรมาตรวจติดตามหลังผ่าตัดอย่างสม่ำเสมอ 19, 22)
PVR เป็นภาวะแทรกซ้อนรุนแรงของจอประสาทตาลอกชนิดมีรอยฉีกขาด และเป็นสาเหตุสำคัญที่สุดที่ขัดขวางการกลับมาแนบของจอประสาทตา ผลจากกระบวนการสมานแผลที่มากเกินไปของจอประสาทตา ที่ลอกออก ทำให้เกิดเยื่อเจริญซึ่งประกอบด้วยเซลล์ RPE เซลล์เกลีย เซลล์คล้ายไฟโบรบลาสต์ และแมคโครฟาจ ขึ้นบนจอประสาทตา ใต้จอประสาทตา และในวุ้นตา การหดตัวของเยื่อเหล่านี้ทำให้จอประสาทตา ที่ลอกถูกตรึงไว้
เกิดขึ้นใน 5-10% ของผู้ป่วยหลังผ่าตัด19)
ระยะเวลาเริ่มต้น: เริ่ม 2-3 สัปดาห์หลังผ่าตัด และสมบูรณ์ใน 6-8 สัปดาห์
การจำแนกของสมาคมจอประสาทตา ปี 1983 (การจำแนกแบบเก่า): ระดับ A ถึง D
การจำแนกของสมาคมจอประสาทตา (การจำแนกแบบเก่า, 1983)
ระดับ ผลการตรวจ A ความขุ่นของวุ้นตา (ก้อนเม็ดสี, เม็ดสีในวุ้นตา , ก้อนเม็ดสีบนจอตา)B การเกิดรอยพับที่ผิวจอตา, ความคดเคี้ยวของหลอดเลือดจอตา, การยกตัวของขอบจอตาฉีกขาด, การเคลื่อนไหวของวุ้นตา ลดลง C-1 ถึง C-3 รอยพับจอตาทั้งความหนา (1-3 จตุภาค) D-1 ถึง D-3 รอยพับคงที่ครอบคลุมสี่จตุภาค (กรวยกว้าง/กรวยแคบ/กรวยปิด)
ในปี 1991 Machemer และคณะได้เสนอ การจำแนกประเภทใหม่ การจำแนกประเภทใหม่นี้พิจารณาถึง PVR ส่วนหน้าและรอยโรคใต้จอประสาทตา โดยอธิบายขอบเขตรอยโรคด้วยตำแหน่งนาฬิกา 11) ในจอประสาทตาลอกชนิดมีรอยฉีกขาดร่วมกับ PVR มักต้องผ่าตัดน้ำวุ้นตา ร่วมกับการลอกเยื่อ增生, การอุดด้วยแก๊ส ระยะยาวหรือซิลิโคนออยล์ และอาจต้องผ่าตัดหลายครั้ง 7, 19)
ในช่วงไม่กี่ปีที่ผ่านมา สถานพยาบาลที่เลือกทำ PPV ตั้งแต่แรกมีจำนวนเพิ่มขึ้น ส่งผลให้ผู้ป่วย PVR ส่วนหน้าเพิ่มขึ้น PVR ที่เกิดขึ้นหลังผ่าตัดน้ำวุ้นตา จะดำเนินไปอย่างรวดเร็วและจำเป็นต้องผ่าตัดซ้ำเร็ว
การรักษาจอประสาทตาลอกชนิด tractional คือการขจัด traction โดยการผ่าตัดน้ำวุ้นตา การจัดการเยื่อ增生ทำโดยการลอกเยื่อและการใช้กรรไกรน้ำวุ้นตา ร่วมกับการจี้แข็งด้วยแสงภายในลูกตาและการตัดน้ำวุ้นตา ส่วนปลายอย่างทั่วถึง หากมีรอยฉีกร่วม ให้เพิ่มการเปลี่ยนของเหลวเป็นแก๊สตามจอประสาทตาลอกชนิดมีรอยฉีกขาด
การให้ยาต้าน VEGF ก่อนผ่าตัด บางครั้งใช้ในการผ่าตัดจอประสาทตาลอกชนิดดึงรั้งจากเบาหวานขึ้นจอประสาทตา ระยะแพร่กระจาย เพื่อทำให้เส้นเลือดใหม่ฝ่อและลดเลือดออกระหว่างผ่าตัด อย่างไรก็ตาม การหดตัวของเยื่อพังผืดหลอดเลือดอาจทำให้การดึงรั้งแย่ลง ดังนั้นจึงต้องพิจารณาช่วงเวลาและข้อบ่งชี้ในการผ่าตัดอย่างรอบคอบ 5)
การรักษาจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา โดยพื้นฐานแล้วคือการรักษาโรคที่เป็นสาเหตุ และไม่ค่อยมีการผ่าตัดจัดจอประสาทตา ให้เข้าที่โดยตรง ระบุสาเหตุที่เกิดจากการอักเสบ หลอดเลือด เนื้องอก และอื่นๆ แล้วเลือกการรักษาทางอายุรกรรมหรือจักษุวิทยาที่เหมาะสม 21)
สาเหตุ การรักษาหลัก โรค VKH การรักษาหลักคือการใช้สเตียรอยด์ ทั้งร่างกาย ในกรณีที่กลับเป็นซ้ำหรือเรื้อรัง ให้พิจารณายากดภูมิคุ้มกัน (VKH เป็นสาเหตุการอักเสบที่พบบ่อยของจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา ) 2, 21) CSC การสังเกต การจี้เลเซอร์ การรักษาด้วยแสงไดนามิก (PDT ) การยับยั้ง VEGF ความดันโลหิตสูงชนิดร้าย ภาวะครรภ์เป็นพิษ ลดความดันโลหิต การดูแลทางสูติกรรม (การคลอด) โรคคอตส์ การจี้เลเซอร์ การจี้เย็น การยับยั้ง VEGF การตัดน้ำวุ้นตา เนื้องอกคอรอยด์ การรักษาทางมะเร็งวิทยาตามชนิดของเนื้องอก (การฉายรังสี การตัดออก ฯลฯ) จากยา หยุดยาที่เป็นสาเหตุ (ยายับยั้ง MEK จะหายไปภายในไม่กี่วันหลังหยุดยา) การคั่งของเหลวในยูเวีย การลดความดันในตาขาว (การลดความดันหลอดเลือดดำวอร์ติโคส)
เมื่อแยกชนิดของจอประสาทตาลอกออกจากผลการตรวจอวัยวะรับภาพ ให้ประเมินจากสามมุมมองต่อไปนี้
① การมีอยู่และรูปร่างของรอยฉีกขาดหรือรู
ชนิดของรอยฉีกขาด ลักษณะ ชนิดโรคที่บ่งชี้ รอยฉีกแบบพนัง (รูปเกือกม้า) ฝาปิดยังคงอยู่เนื่องจากแรงดึงของน้ำวุ้นตา ; ขอบรอยฉีกยกตัวขึ้น จอประสาทตาลอกชนิดมีรอยฉีก (หลัง PVD ); ดำเนินเร็ว รูฝ่อ ข้อบกพร่องทะลุความหนาเต็มชั้นรูปวงกลมภายในจอประสาทตา เสื่อมแบบตาข่าย; ขอบเรียบ จอประสาทตาลอกชนิดมีรอยฉีก (ในวัยรุ่น); ดำเนินช้า จอประสาทตา ฉีกขนาดใหญ่≥1 quadrant (90°); ขอบอาจพลิกกลับ จอประสาทตาลอกชนิดมีรอยฉีก (สายตาสั้น มาก); รักษายาก จอประสาทตา ฉีกบริเวณ ora serrata (dialysis)ตามแนว ora serrata; พบบ่อยที่ด้านล่างขมับ จอประสาทตาลอกจากอุบัติเหตุ; ชายหนุ่ม ไม่มีรอยฉีกขาด — จอประสาทตาลอกแบบดึงรั้งและจอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา
② การมีอยู่และลักษณะของเยื่อ增生
ไม่มี : พบมากในจอประสาทตาลอกแบบมีรอยฉีกขาดปฐมภูมิและจอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา เยื่อรูปเต็นท์ (นูน, ไม่เคลื่อนที่) : จอประสาทตาลอกแบบดึงรั้ง (เบาหวานขึ้นจอประสาทตา ระยะ增生, ROP เป็นต้น)รอยพับคงที่ (star fold) : จอประสาทตาลอกชนิดมีรอยฉีกขาดร่วมกับ PVR ; รักษายาก
③ ลักษณะและการเคลื่อนที่ของของเหลวใต้จอประสาทตา
จอประสาทตาลอกชนิดมีรอยฉีกขาดเป็นชนิดที่พบบ่อยที่สุดของจอประสาทตาลอก และเป็นหนึ่งในโรคฉุกเฉินทางจักษุวิทยาที่สำคัญ ชนิดย่อยหลักได้แก่:
ชนิดรอยฉีกขาดแบบแผ่นพับ (รูปเกือกม้า) : จอประสาทตาฉีกขาด เนื่องจาก PVD พบประมาณ 30% ของจอประสาทตาลอกชนิดมีรอยฉีกขาดในตาที่ยังมีเลนส์แก้วตา เดิม ทำให้เกิดจอประสาทตาลอกแบบตุ่มสูงที่ลุกลามเร็ว
ชนิดรูฝ่อ : รูที่เกิดจากฝ่อภายในจอประสาทตา เสื่อมแบบตาข่าย พบบ่อยในคนหนุ่มสาวและสายตาสั้น แสดงเป็นจอประสาทตาลอกเฉพาะที่ต่ำและลุกลามช้า
ชนิดรอยฉีกขาดขนาดใหญ่ : รอยฉีกขาด ≥90 องศา (1 จตุภาค) มักเกิดในสายตาสั้น มากร่วมกับจอประสาทตา เสื่อมแบบตาข่าย ขอบรอยฉีกขาดม้วนงอ ถูกจัดตำแหน่งใหม่ด้วยการผ่าตัดน้ำวุ้นตา โดยใช้เพอร์ฟลูออโรคาร์บอนเหลวซึ่งหนักกว่าน้ำ
ชนิดรูจุดรับภาพ : พบบ่อยในหญิงสายตาสั้น มาก คิดเป็นประมาณ 5% ของจอประสาทตาลอกชนิดมีรอยฉีกขาดในญี่ปุ่น (สูงกว่า 0.5-2.0% ในตะวันตก) การผ่าตัดมาตรฐานคือการตัดน้ำวุ้นตา ร่วมกับการลอกเยื่อหุ้มขอบใน
รายละเอียด → บทความเรื่องจอประสาทตาลอกชนิดมีรอยฉีกขาด
จอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative เป็นสาเหตุที่พบบ่อยที่สุด การหดตัวของเยื่อ fibrovascular ที่มีเส้นเลือดใหม่ทำให้เกิดจอประสาทตาลอกแบบเต็นท์ ในระยะแรกจะจำกัดอยู่บริเวณรอบนอก แต่เมื่อลามไปถึงจุดภาพชัด จะทำให้การมองเห็น ลดลงอย่างรวดเร็ว
จอประสาทตาเสื่อมจากเบาหวาน ชนิดงอกเส้นเลือดใหม่ (PDR)วุ้นตา ซ้ำๆ ไปจนถึงจอประสาทตาลอกแบบดึงรั้งเนื่องจากการหดตัวของเยื่อจอประสาทตา ในทารกคลอดก่อนกำหนด (ระยะที่ 4/5)จอประสาทตา ส่วนรอบ ลามไปถึงด้านหลังเลนส์ตาโรคจอประสาทตา ขาดเลือด เช่น โรคเม็ดเลือดแดงรูปเคียว โรคอีลส์ และโรคหลอดเลือดดำจอประสาทตาอุดตัน : การดึงรั้งจากเยื่อ增生ที่ขาดเลือด 7, 8)
รายละเอียด → บทความเรื่องจอประสาทตาลอกชนิดดึงรั้ง
การสะสมของของเหลวใต้จอประสาทตา ที่ไม่เกิดจากรอยฉีกขาดหรือการดึงรั้ง ลักษณะเด่นคือของเหลวเคลื่อนที่ตามการเปลี่ยนท่า (shifting fluid) ในโรค VKH ระยะเฉียบพลันจะเกิดจอประสาทตาลอกรูปโดมหลายจุดทั้งสองข้าง ซึ่งสามารถหายได้เองเมื่อได้รับการรักษาด้วยยากดภูมิคุ้มกันอย่างเหมาะสม ในสาเหตุจากเนื้องอก ให้ความสำคัญกับการตรวจและรักษาเนื้องอกก่อน
รายละเอียด → บทความเรื่องจอประสาทตาลอกชนิดน้ำซึม
ในการบาดเจ็บแบบทื่อ (การฟกช้ำลูกตา) จอประสาทตาลอกอาจเกิดขึ้นภายในไม่กี่สัปดาห์ถึงไม่กี่เดือนหลังการบาดเจ็บ จึงจำเป็นต้องติดตามผลในระยะยาว
จอประสาทตาฉีกขาด แนว锯齿缘 (Retinal Dialysis)จอประสาทตา ตามแนว ora serrata พบมากในชายหนุ่มหลังได้รับบาดเจ็บ มักเกิดที่ด้านล่างขมับ และมักไม่มีอาการเนื่องจากดำเนินไปช้า
จอประสาทตาฉีกขาด และฟกช้ำ (Berlin’s opacity)เซลล์รับแสง อาจถาวร
บทความที่เกี่ยวข้อง → จอประสาทตาฉีกขาด รู และจอประสาทตาเสื่อมแบบตาข่าย
จอประสาทตาลอกในเด็กพบได้น้อยกว่าผู้ใหญ่ แต่ต้องพิจารณาเป็นพิเศษเนื่องจากโรคพื้นเดิมที่แตกต่างกัน
ชนิดของโรคพื้นเดิม
โรค ลักษณะ ชนิดของจอประสาทตาลอก จอประสาทตาผิดปกติในทารกคลอดก่อนกำหนด (ROP ) ระยะ 4/5การดึงรั้งจากเยื่อเจริญผิดปกติ; อาจลุกลามถึงผิวด้านหลังของเลนส์ตา จอประสาทตาลอกชนิด traction เป็นหลัก โรคจอตาเสื่อมจากสารน้ำในครอบครัว (FEVR ) พันธุกรรม (FZD4, LRP 5 ฯลฯ); บริเวณไร้หลอดเลือดส่วนปลาย → รอยฉีกขาดและการดึงรั้ง จอตาลอกแบบมีรอยฉีกขาดร่วมกับจอตาลอกแบบดึงรั้ง กลุ่มอาการสติกเลอร์ การกลายพันธุ์ของยีนคอลลาเจนชนิดที่ 2; วุ้นตา เสื่อมและจอตาเสื่อมแบบตาข่าย; เสื่อมรอบหลอดเลือด จอตาลอกแบบมีรอยฉีกขาด; รอยฉีกขาดหลายแห่ง โรค Norrie ถ่ายทอดแบบ X-linked recessive; พบเฉพาะในเพศชาย; เลือดออกในวุ้นตา , ลูกตาฝ่อ จอประสาทตาลอกชนิด tractional กลุ่มอาการ Bloch-Sulzberger (Incontinentia Pigmenti) พบเฉพาะในเพศหญิง (เพศชายเสียชีวิต); บริเวณไร้หลอดเลือด → หลอดเลือดใหม่ → การดึงรั้ง จอประสาทตาลอกชนิด tractional จอประสาทตาฉีกขาด แต่กำเนิดถ่ายทอดแบบด้อยสัมพันธ์กับโครโมโซม X; จอประสาทตาฉีกขาด ที่จุดรับภาพและรอบนอก; 1-2% ลุกลามเป็นจอประสาทตาลอก จอประสาทตาลอกชนิดมีรอยฉีกขาด - แบบฉีกขาด
ลักษณะเฉพาะของการรักษา
ในเด็ก เนื่องจากการตรึงด้วยไหมเย็บทำได้ง่ายและลูกตามีความยืดหยุ่นสูง การผ่าตัดเสริมตาขาว เป็นที่นิยมมากกว่าในผู้ใหญ่ โดยเฉพาะใน ROP ระยะ 4A การผ่าตัดรัดรอบตาขาว เป็นทางเลือกแรกเพื่อลดแรงดึงบนเยื่อเจริญ
แถบซิลิโคนที่ใช้ในการเสริมตาขาว อาจทำให้เกิดการรัดแน่นขึ้นเมื่อตาเจริญเติบโต ดังนั้น แนะนำให้เอาออกภายใน 6 เดือน
ในจอประสาทตาลอกชนิดดึงรั้งจาก ROP จะพิจารณาการผ่าตัดในระยะ 4A ที่สถานพยาบาลเฉพาะทาง ในระยะ 4B/5 การพยากรณ์โรคทางกายวิภาคและการมองเห็น มักแย่ลง และตัดสินใจเป็นรายบุคคลรวมถึงความเป็นไปได้ในการรักษาเลนส์แก้วตา ไว้ 13)
ในกลุ่มอาการสติกเลอร์ หากการวินิจฉัยทางพันธุกรรมได้รับการยืนยัน แนะนำให้จี้เลเซอร์ป้องกัน 360 องศา
จอประสาทตา เสื่อมชนิดมี proliferation (PVR )จอประสาทตา แข็งและตรึงอยู่ เกิดขึ้นใน 5-10% ของกรณีหลังผ่าตัด และมักต้องผ่าตัดซ้ำ
จอประสาทตาฉีกชั้น (Retinoschisis)จอประสาทตา แยกออกที่ชั้นนิวเคลียสชั้นในหรือชั้นนอก แตกต่างจากจอประสาทตาลอกตรงที่ไม่มีการแยกจาก RPE วินิจฉัยแยกโรคด้วย OCT , การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน และ ERG
รายละเอียด → บทความเกี่ยวกับจอประสาทตาฉีกชั้น
ความสัมพันธ์กับโรคต้อหิน : ในจอประสาทตาลอกชนิดมีรอยฉีกขาด จะพบ Schwartz syndrome (ต้อหินมุมเปิด ทุติยภูมิจากการอุดตันของ outer segment) ส่วนในจอประสาทตาลอกร่วมกับคอรอยด์ ลอก จะพบความดันลูกตาต่ำ ในจอประสาทตาลอกชนิด渗出性 อาจพบต้อหินทุติยภูมิ จากโรคที่เป็นสาเหตุ
การพยากรณ์ทางกายวิภาค : ด้วยการผ่าตัดที่เหมาะสม จะสามารถทำให้จอประสาทตา กลับเข้าที่ทางกายวิภาคได้มากกว่า 95% อัตราความสำเร็จของการผ่าตัดครั้งแรกประมาณ 90% ขึ้นไป และอัตราการกลับเข้าที่สุดท้ายรวมถึงการผ่าตัดหลายครั้งสูงถึงประมาณ 98%
การพยากรณ์ทางการทำงาน (การมองเห็น )
การมีหรือไม่มีจอประสาทตาลอกบริเวณจุดรับภาพ การพยากรณ์การมองเห็น จอประสาทตาลอกแบบไม่เกี่ยวข้องกับจุดรับภาพชัด (macula-on) คาดว่าจะคงระดับสายตาใกล้เคียงกับก่อนผ่าตัด จอประสาทตาลอกแบบเกี่ยวข้องกับจุดรับภาพชัด (macula-off) ประมาณครึ่งหนึ่งของผู้ป่วยมีสายตาหลังผ่าตัด 0.5 หรือต่ำกว่า มักมีข้อบกพร่องของลานสายตาและภาพบิดเบี้ยว หลงเหลืออยู่
ระยะเวลาจนเกิดการลอกของจุดรับภาพชัดสัมพันธ์โดยตรงกับพยากรณ์โรคทางสายตา การผ่าตัดในระยะที่มีลอยตัวในน้ำวุ้นตา เห็นแสงวาบ และข้อบกพร่องของลานสายตาส่วนปลาย (ระยะที่จุดรับภาพชัดยังไม่ลอก) เป็นสิ่งที่ดีที่สุด หลังจากเกิดสายตาส่วนกลางลดลงและภาพบิดเบี้ยว การฟื้นคืนสายตาอย่างสมบูรณ์จะทำได้ยาก
ความถี่ของภาวะแทรกซ้อนหลังผ่าตัด
ภาวะแทรกซ้อน อุบัติการณ์และระยะเวลา การจัดการ PVR (จอประสาทตา เสื่อมชนิดเจริญเกิน)5–10% หลังผ่าตัด; สมบูรณ์ใน 2–8 สัปดาห์19) ผ่าตัดวุ้นตา ซ้ำหรือใช้น้ำมันซิลิโคน เยื่อเหนือจอตา (ERM ) อาจเกิดขึ้นหลัง PPV (ความถี่โดยทั่วไปประมาณหลักหน่วยถึงหลักสิบเปอร์เซ็นต์ตามรายงาน)16) หากการมองเห็น หรือภาพบิดเบี้ยว แย่ลง ให้ผ่าตัดจอตาลอก อาการบวมน้ำที่จุดรับภาพแบบถุงน้ำ (CME ) ในชนิดจอตาลอกที่จุดรับภาพ: 10-20%; หลังผ่าตัดหลายเดือน ยาต้าน VEGF , ยาหยอดสเตียรอยด์ , NSAIDsการดำเนินของต้อกระจก การดำเนินของต้อกระจก ชนิดนิวเคลียร์ 2-3 ปีหลัง PPV การผ่าตัดต้อกระจก (มักทำ 1-2 ปีหลัง PPV ) จอประสาทตาลอกซ้ำ (ชนิดมีรอยฉีกขาด) 5-10% หลังการผ่าตัดครั้งแรก; ส่วนใหญ่ภายใน 6 เดือนหลังผ่าตัด การผ่าตัดซ้ำ (เพิ่มการคาดรัดหรือ PPV ซ้ำ)
การกลับเป็นซ้ำและการจัดการระยะยาว
จอประสาทตา หลุดซ้ำจาก PVR : 5–10% หลังผ่าตัด มักเกิดภายใน 2–8 สัปดาห์หลังผ่าตัดจอประสาทตา หลุดในตาอีกข้าง: ความเสี่ยงประมาณ 10% ในระยะยาวรอยฉีกขาดใหม่ระหว่างการติดตามผลหลังผ่าตัด: 5–14% (โดยเฉพาะในสองสามเดือนแรก) 1)
ต้องแนะนำให้ผู้ป่วยไปพบแพทย์ทันทีเมื่อมีอาการ
การควบคุมโรคที่เป็นสาเหตุเกี่ยวข้องโดยตรงกับการพยากรณ์โรคทางสายตา ในจอประสาทตาลอกชนิดดึงรั้งจากเบาหวาน การควบคุมระดับน้ำตาลในเลือดและการจี้แสงทั่วจอประสาทตา เป็นพื้นฐาน อัตราความสำเร็จของการผ่าตัดต่ำกว่าจอประสาทตาลอกชนิดมีรอยฉีกขาด โดยมีความเสี่ยงสูงที่จะเปลี่ยนเป็น PVR และต้องผ่าตัดซ้ำ
สามารถคาดหวังการดีขึ้นได้ด้วยการรักษาโรคที่เป็นสาเหตุ แต่หากเกิดการฝ่อของ RPE หรือความเสียหายเชิงโครงสร้างของเซลล์รับแสง การฟื้นฟูการมองเห็น จะไม่สมบูรณ์ ใน VKH การรักษาตั้งแต่แรกเริ่มในครั้งแรกให้การพยากรณ์โรคที่ดี แต่ในกรณีที่กลับเป็นซ้ำอาจเกิดการเปลี่ยนแปลงเรื้อรัง เช่น ปรากฏการณ์พระอาทิตย์ตกดิน และก้อน Dalen-Fuchs ในจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา จากเนื้องอก การควบคุมเนื้องอกเป็นตัวกำหนดการพยากรณ์โรค
Q
หลังผ่าตัดจอประสาทตาลอกนานแค่ไหนจึงจะกลับไปใช้ชีวิตประจำวันได้?
A
ขึ้นอยู่กับชนิดของการผ่าตัดและการมีภาวะแทรกซ้อน ในการผ่าตัดเสริมตาขาว ระยะเวลานอนโรงพยาบาลประมาณ 1-2 สัปดาห์ แทบไม่ต้องจำกัดท่าทาง ในการผ่าตัดวุ้นตา เนื่องจากมีการอัดแก๊สหลังผ่าตัด ต้องจำกัดท่าทาง (นอนคว่ำหรือตะแคง) เป็นเวลาหลายวันถึง 2 สัปดาห์ ในขณะที่แก๊สยังคงอยู่ ห้ามโดยเด็ดขาดในการโดยสารเครื่องบินหรือปีนเขาเนื่องจากสภาพความดันบรรยากาศต่ำ การฟื้นฟูการมองเห็น อาจใช้เวลาหลายเดือนหลังจากจอประสาทตา ประกบติด โดยเฉพาะในกรณีที่มีจอประสาทตาลอกบริเวณจุดรับภาพ ต้องติดตามผลเป็นเวลา 6 เดือนถึง 1 ปี
Q
ฉันเป็นสายตาสั้นมาก ควรตรวจสุขภาพตาเป็นประจำเพื่อป้องกันจอประสาทตาลอกบ่อยแค่ไหน?
A
สายตาสั้น ระดับสูง (มากกว่า -6 ไดออปเตอร์ หรือความยาวแกนลูกตา ตั้งแต่ 26 มม. ขึ้นไป) เป็นปัจจัยเสี่ยงหลักของจอประสาทตาลอก แนะนำให้ตรวจอวัยวะภายในลูกตาหลังขยายม่านตา อย่างน้อยปีละครั้ง โดยเฉพาะอย่างยิ่งหลังจากมีอาการจุดลอยตัวใหม่หรือแสงวาบ ควรตรวจละเอียดภายใน 1-2 สัปดาห์ หากตรวจพบจอประสาทตาเสื่อมแบบร่างแห ให้พิจารณาการจี้เลเซอร์ป้องกันตามความเสี่ยง หลังการผ่าตัดต้อกระจก หรือมีประวัติจอประสาทตาลอกในตาข้างตรงข้าม จำเป็นต้องมาตรวจบ่อยขึ้น และเมื่อมีอาการ ควรมาตรวจในวันเดียวกันเป็นอุดมคติ
Q
ทำไมการมองเห็นอาจไม่ฟื้นตัวแม้การผ่าตัดจะสำเร็จ?
A
การกลับมาประกบกันของจอประสาทตา (ความสำเร็จทางกายวิภาค) และการฟื้นฟูการมองเห็น (ความสำเร็จทางหน้าที่) ไม่ได้สอดคล้องกันเสมอไป โดยเฉพาะในกรณีที่มีจอประสาทตาลอกบริเวณจุดรับภาพ การฟื้นตัวของ Ellipsoid Zone (EZ ) ที่ยืนยันโดย OCT อาจใช้เวลาหลายเดือนถึงมากกว่าหนึ่งปี และอาจไม่ฟื้นตัวสมบูรณ์ ยิ่งระยะเวลาการลอกนานขึ้น ข้อบกพร่องของ EZ ก็จะกว้างขึ้น และการมองเห็น หลังผ่าตัดมักจะต่ำ นอกจากนี้ การเกิดเยื่อเหนือจอประสาทตา หรือจอประสาทตา บวมน้ำชนิดถุงน้ำหลังผ่าตัดอาจขัดขวางการฟื้นฟูการมองเห็น ดังนั้นการตรวจ OCT เป็นระยะหลังผ่าตัดจึงมีความสำคัญ
Q
PVR (ภาวะจอตาเสื่อมชนิดมีพังผืด) คือภาวะใดและจัดการอย่างไร?
A
PVR คือภาวะหลังการผ่าตัดจอประสาทตาลอกซึ่งปฏิกิริยาการสมานแผลภายในลูกตารุนแรงเกินไป ทำให้เซลล์เยื่อบุผิวรงควัตถุจอประสาทตา เซลล์เกลีย และไฟโบรบลาสต์เจริญเติบโตจนเกิดเป็นเยื่อบนผิวหรือใต้จอประสาทตา เมื่อเยื่อหดตัวจะเกิดรอยพับถาวร (star fold) ทำให้การเคลื่อนที่ของจอประสาทตา ลดลงอย่างมากและเกิดการลอกซ้ำ พบได้ 5-10% หลังผ่าตัด ในระยะเริ่มต้นที่แข็งตัว Grade A-B การผ่าตัดเสริมตาขาว อาจได้ผล แต่ในกรณีรุนแรง (Grade C-D) จำเป็นต้องผ่าตัดน้ำวุ้นตา ซ้ำเพื่อเอาเยื่อ增生ออกและใช้การอุดตันระยะยาว มักต้องผ่าตัดหลายครั้ง
Q
จอประสาทตาลอกในเด็กแตกต่างจากผู้ใหญ่อย่างไร?
A
จอประสาทตาลอกในเด็กพบได้น้อยกว่าผู้ใหญ่ แต่ที่สำคัญคือโรคพื้นหลังที่แตกต่างกัน โรคทางพันธุกรรม เช่น จอประสาทตา ในทารกคลอดก่อนกำหนด (ROP ), โรควุ้นตา และจอประสาทตา อักเสบเรื้อรังในครอบครัว (FEVR ), กลุ่มอาการสติกเลอร์ และโรคนอร์รี พบบ่อยกว่าและต้องการการจัดการที่แตกต่างจากจอประสาทตาลอกแบบมีรอยฉีกขาดธรรมดา ดวงตาเด็กมีตาขาว ยืดหยุ่นสูง การผ่าตัดอัดบุตาขาว มักได้ผลดีกว่าผู้ใหญ่ ใน ROP การลอกแบบดึงรั้งเป็นหลัก และการผ่าตัดในระยะ 4A เป็นข้อบ่งชี้ที่ดีที่สุด แถบซิลิโคนที่ใช้ในการอัดบุต้องเอาออกภายใน 6 เดือน เพราะอาจทำให้เกิดการรัดรึงเมื่อลูกตาเจริญเติบโต
牽引性網膜剥離
増殖糖尿病網膜症・未熟児網膜症に伴うテント状剥離と硝子体手術
滲出性網膜剥離
VKH・CSC・腫瘍・薬剤性等の非裂孔性剥離。shifting fluidと原因疾患治療
網膜分離症
網膜剥離との鑑別が必要な網膜内層分離。OCT・ERGによる診断
後部硝子体剥離
裂孔原性網膜剥離の最大リスク因子。PVDの段階とモニタリング
Flaxel CJ, Adelman RA, Bailey ST, et al. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. Ophthalmology . 2020;127(1):P146-P181. 1)
Goto H, Mochizuki M, Yamaki K, et al. Epidemiological survey of intraocular inflammation in Japan. Jpn J Ophthalmol . 2007;51(1):41-44. 2)
Obata R, Yanagi Y, Tamaki Y, et al. Quantitative analysis of optical coherence tomography after vitreous surgery for rhegmatogenous retinal detachment. Am J Ophthalmol . 2005;139(6):1003-1008. 3)
Urner-Bloch U, Urner M, Stieger P, et al. Transient MEK inhibitor-associated retinopathy in metastatic melanoma. Ann Oncol . 2014;25(7):1473-1476. 4)
Zhao LQ, Zhu H, Zhao PQ, Hu YQ. A systematic review and meta-analysis of clinical outcomes of vitrectomy with or without intravitreal bevacizumab pretreatment for severe diabetic retinopathy. Br J Ophthalmol . 2011;95(9):1216-1222. doi:10.1136/bjo.2010.189514. PMID: 21216799. 5)
Mackeen LD. Bilateral retinal detachment in preeclampsia. Am J Obstet Gynecol . 1997;177(4):948-949. 6)
Xiong J, Mehta N, Sandhu S, et al. A review of rhegmatogenous retinal detachment: past, present and future. Wien Med Wochenschr . 2025;175:146-160. PMCI D: PMC12031774. 7)
Hayreh SS. Ocular vascular occlusive disorders: natural history of visual outcome. Prog Retin Eye Res . 2014;41:1-25. doi:10.1016/j.preteyeres.2014.04.001. PMID: 24769221. 8)
Akiba J. Prevalence of posterior vitreous detachment in high myopia. Ophthalmology . 1993;100(9):1384-1388. 9)
Yan X, Xu M, Su F. Surgical managements for rhegmatogenous retinal detachment: a network meta-analysis of randomized controlled trial. PLoS One . 2024;19(11):e0310859. 10)
Machemer R, Aaberg TM, Freeman HM, et al. An updated classification of retinal detachment with proliferative vitreoretinopathy. Am J Ophthalmol . 1991;112(2):159-165. 11)
Denu RA, Nair S, Patel S, et al. Vogt-Koyanagi-Harada-Like Uveitis Secondary to Pembrolizumab in Metastatic Gastric Cancer: A Case Report and Review of the Literature. Case Rep Oncol . 2024;17(1):1071-1086. doi:10.1159/000541133. PMID: 39474530. 12)
Sahin A, Yonekawa Y, et al. Surgical Management and Outcomes for Retinopathy of Prematurity-Associated Retinal Detachment: Lens-Sparing Vitrectomy vs Lensectomy. Retina . 2020;40(4):610-617. doi:10.1097/IAE.0000000000002608. PMID: 31403588. 13)
Tam AL, Yan P, Gan NY, Lam WC. The current surgical management of rhegmatogenous retinal detachments: a review. Clin Exp Ophthalmol . 2021;49(8):905-917. doi:10.1111/ceo.13976. PMID: 34272822. 14)
Fawzi AA, Lee NG, Cheng L, et al. Recovery of photoreceptor outer segment length and the ellipsoid zone following surgery for rhegmatogenous retinal detachment. Br J Ophthalmol . 2011;95(4):570-573. 15)
Wickham L, Bunce C, Wong D, et al. Epiretinal membrane formation and visual outcome after pars plana vitrectomy for primary retinal detachment. Retina . 2016;36(7):1213-1221. doi:10.1097/IAE.0000000000001178. PMID: 27308274. 16)
Kim J, Ryu SY, Hong JH, Chung EJ. Incidence and risk factors for retinal detachment after cataract surgery in Korea: a nationwide population-based study from 2011 to 2015. Graefes Arch Clin Exp Ophthalmol . 2019;257(10):2193-2202. doi:10.1007/s00417-019-04423-x. PMID: 31388742. 17)
Schwartz SG, Flynn HW Jr, Lee WH, et al. Primary retinal detachment: scleral buckle or pars plana vitrectomy? Curr Opin Ophthalmol . 2015;26(3):245-250. doi:10.1097/ICU.0000000000000157. PMID: 25789772. 18)
Pastor JC, de la Rúa ER, Martín F. Proliferative vitreoretinopathy: risk factors and pathobiology. Prog Retin Eye Res . 2002;21(1):127-144. 19)
Wolfensberger TJ. The historical discovery of the retinal detachment. Doc Ophthalmol . 2003;107(1):1-5. 20)
Amer R, Nalcı H, Yalçındağ N. Exudative retinal detachment: a systematic approach to diagnosis and management. Curr Opin Ophthalmol . 2020;31(6):455-461. doi:10.1097/ICU.0000000000000731. PMID: 32776566. 21)
Kunikata H, Nishida K. Long-term follow-up of vitrectomy for recurrent retinal detachment and established proliferative vitreoretinopathy. Jpn J Ophthalmol . 2001;45(6):626-631. PMID: 11792656. 22)