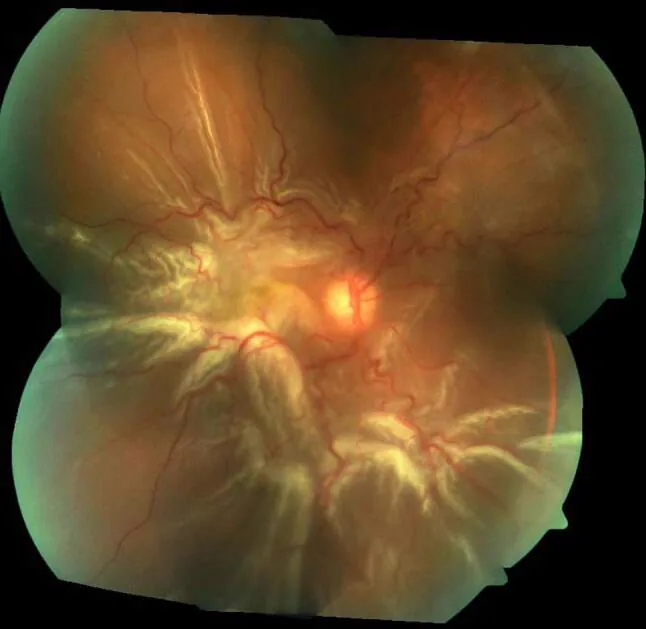
รอยฉีกขาดแบบแผ่นปิด (รอยฉีกขาดรูปเกือกม้า)
รูจอตาที่เกิดจากการดึงรั้งของวุ้นตา แผ่นปิดจอตามีลักษณะรูปเกือกม้า
พบบ่อยที่ 60% ด้านบนขมับ ร่วมกับภาวะวุ้นตาหลุดในผู้สูงอายุและวัยกลางคน มักทำให้เกิดจอตาลอกสูง

จอประสาทตาลอกชนิดมีรอยฉีกขาด (Rhegmatogenous Retinal Detachment; RRD) เป็นภาวะที่เกิดรอยฉีกขาดในจอประสาทตา ทำให้น้ำวุ้นตาที่กลายเป็นของเหลวเข้าไปในช่องใต้จอประสาทตา ทำให้จอประสาทตาส่วนประสาท (จอประสาทตารับความรู้สึก) หลุดลอกจากชั้นเยื่อบุผิวสีจอประสาทตา (RPE) คำว่า rhegmatogenous มาจากภาษากรีกที่แปลว่า “รอยฉีกขาด”
จอประสาทตาลอกมีสามชนิด จอประสาทตาลอกชนิดมีรอยฉีกขาด (RRD) พบบ่อยที่สุด และแตกต่างจากชนิดดึงรั้ง (TRD: เนื่องจากการดึงรั้งทางกลจากเยื่อเจริญผิดปกติ) และชนิดมีน้ำซึม (ERD: เนื่องจากการสะสมของน้ำจากคอรอยด์หรือหลอดเลือดจอประสาทตา) บทความนี้เน้นที่ชนิดมีรอยฉีกขาด
จอประสาทตาลอกชนิด渗出性 (exudative) ไม่มีรอยฉีกขาด และมีลักษณะเฉพาะคือ shifting fluid ซึ่งเป็นของเหลวที่เคลื่อนที่เมื่อเปลี่ยนท่าทาง การรักษาหลักคือการรักษาโรคที่เป็นสาเหตุ ซึ่งแตกต่างโดยพื้นฐานจากจอประสาทตาลอกชนิดมีรอยฉีกขาด
แนวคิดการซ่อมแซมโดยการปิดรอยฉีกขาดถูกกำหนดโดย Jules Gonin ในช่วงทศวรรษ 1920 ก่อนหน้านั้น อัตราการรักษาหายน้อยกว่า 5% แต่ด้วยวิธี ignipuncture (การจี้ด้วยความร้อน) ของ Gonin ทำให้เพิ่มขึ้นเป็น 30–60% การพัฒนาต่อมามีดังนี้:
ปัจจุบันอัตราความสำเร็จในการผ่าตัด reposition ครั้งแรกสูงกว่า 90% และหลังการผ่าตัดหลายครั้งสูงถึง 98%
อุบัติการณ์อยู่ที่ 1–1.5 รายต่อประชากร 10,000 คนต่อปี ซึ่งเป็นโรคที่พบได้ค่อนข้างน้อย อย่างไรก็ตาม ในพื้นที่และประชากรที่มีสายตาสั้นสูง จำนวนผู้ป่วยมีแนวโน้มเพิ่มขึ้น ประมาณ 10% เกิดในตาทั้งสองข้าง ดังนั้นการตรวจติดตามตาอีกข้างอย่างสม่ำเสมอจึงสำคัญสำหรับผู้ป่วยที่ได้รับการผ่าตัดในตาข้างเดียว
รอยฉีกขาดแบบแผ่นปิด (รอยฉีกขาดรูปเกือกม้า)
รูจอตาที่เกิดจากการดึงรั้งของวุ้นตา แผ่นปิดจอตามีลักษณะรูปเกือกม้า
พบบ่อยที่ 60% ด้านบนขมับ ร่วมกับภาวะวุ้นตาหลุดในผู้สูงอายุและวัยกลางคน มักทำให้เกิดจอตาลอกสูง
รูกลมที่มี operculum
เกิดขึ้นเมื่อแผ่นปิดของรอยฉีกขาดหลุดออกอย่างสมบูรณ์เนื่องจากการดึงรั้งของวุ้นตา แผ่นปิดที่หลุดออก (operculum) ลอยอยู่ในวุ้นตา
เนื่องจากการดึงรั้งถูกปลดปล่อย การดำเนินโรคจึงช้าลง อย่างไรก็ตาม วุ้นตาที่กลายเป็นของเหลวสามารถไหลเข้าไปทางรูที่ขยายออกได้ง่าย
รูฝ่อ
เกิดจากการเปลี่ยนแปลงแบบฝ่อของจอประสาทตาภายในจอประสาทตาเสื่อมแบบร่างแห ไม่มี operculum ร่วมด้วย
พบบ่อยในคนหนุ่มสาว ผู้หญิง และสายตาสั้นมาก เนื่องจากไม่มีการดึงรั้งของวุ้นตา การดำเนินโรคจึงมักช้า
ตำแหน่งที่พบบ่อยของรอยฉีกขาดคือบริเวณรอบนอกของจอประสาทตา คิดเป็น 2 ใน 3 ของทั้งหมด แยกตาม quadrant: ขมับบน 60%, ขมับล่าง 15%, จมูกบน 15%, จมูกล่าง 10%
อาการเห็นแสงวาบเป็นสัญญาณของการดึงรั้งจอประสาทตาที่เกี่ยวข้องกับภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง และอาจเป็นอาการนำก่อนเกิดจอประสาทตาฉีกขาด โดยเฉพาะอย่างยิ่งหากเกิดขึ้นพร้อมกับอาการเห็นจุดดำลอย หรือมีข้อบกพร่องของลานสายตาร่วมด้วย ควรไปพบแพทย์ในวันเดียวกัน พบจอประสาทตาฉีกขาดในผู้ป่วย 5.4–8% ที่มีอาการ PVD เฉียบพลัน และในสองในสามของผู้ป่วยที่มีเลือดออกในวุ้นตา จะตรวจพบจอประสาทตาฉีกขาด 2)
การเกิดจอประสาทตาลอกชนิดมีรอยฉีกขาดต้องมีเงื่อนไขสองประการคือ (1) มีรูที่จอประสาทตา และ (2) วุ้นตากลายเป็นของเหลว การเกิดรูที่จอประสาทตาต้องมีบริเวณจอประสาทตาเสื่อมบางลง การดึงรั้งของวุ้นตา หรือแรงภายนอกที่รุนแรงมากระทบลูกตา
รอยฉีกขาดของจอประสาทตาที่มีความเสี่ยงสูงต่อไปนี้เป็นข้อบ่งชี้ที่ชัดเจนสำหรับการจี้เลเซอร์ป้องกัน
ปัจจัยเสี่ยงของการรักษาเชิงป้องกันสำหรับจอประสาทตาเสื่อมแบบร่างแห: ① ประวัติจอประสาทตาลอกในตาอีกข้าง ② ตาที่ไม่มีเลนส์หรือตาที่มีเลนส์แก้วตาเทียม ③ สายตาสั้นมากร่วมกับจอประสาทตาเสื่อมแบบร่างแหขั้นรุนแรง ④ ประวัติครอบครัวมีจอประสาทตาลอก ⑤ ร่วมกับกลุ่มอาการมาร์แฟน กลุ่มอาการสติกเลอร์ หรือกลุ่มอาการเอห์เลอร์ส-ดานลอส
เงื่อนไขการจี้ด้วยเลเซอร์: 0.2 วินาที 150 มิลลิวัตต์ 200 ไมโครเมตร ค่อยๆเพิ่มกำลังจนได้จุดจับสีขาวหนา สำหรับจอประสาทตาเสื่อมแบบร่างแห ให้ใช้เลนส์สามกระจกหรือเลนส์สัมผัสกลับภาพมุมกว้างเพื่อล้อมรอบรอยโรคด้วยจุดจับ 2-3 แถวแบบไม่มีช่องว่าง (ขนาดจุดจับ 400-500 ไมโครเมตร)
สายตาสั้นเป็นปัจจัยเสี่ยงสูงสุดของ RRD แต่อุบัติการณ์เพียง 0.01-0.015% ของประชากร และคนส่วนใหญ่ที่สายตาสั้นไม่เกิดโรค อย่างไรก็ตาม ในสายตาสั้นมาก (≥ -6D) อัตราการเกิดร่วมกับจอประสาทตาเสื่อมแบบร่างแหสูง และรายงานว่า 0.3-0.5% ของรูฝ่อในจอประสาทตาเสื่อมแบบร่างแหพัฒนาเป็น RRD การตรวจอวัยวะภายในตาอย่างสม่ำเสมอจึงสำคัญเป็นพิเศษ
การวินิจฉัยทำโดยการตรวจอวัยวะภายในลูกตาด้วยจักษุแพทย์ทางอ้อม กล้องจุลทรรศน์ชนิดกรีดร่วมกับเลนส์หน้า หรือเลนส์สามกระจก เพื่อยืนยันจอประสาทตาลอกและรอยฉีกขาดที่เป็นสาเหตุ กล้องจุลทรรศน์ชนิดกรีดยังใช้สังเกตน้ำวุ้นตา ประเมินว่ามีภาวะน้ำวุ้นตาหลุดออกจากจอประสาทตาส่วนหลังหรือไม่ และมีการดึงรั้งของน้ำวุ้นตาที่รอยฉีกขาดหรือไม่ ต้องตรวจสอบว่าจอประสาทตาลอกลามไปถึงจุดรับภาพหรือไม่ เพราะมีผลต่อพยากรณ์การมองเห็นหลังผ่าตัด
ในการตรวจผู้ป่วยนอก การตรวจด้วยจักษุแพทย์ทางอ้อมสองตาร่วมกับการกดตาขาวมีประโยชน์มากที่สุด การแยกรอยฉีกขาดจริงกับรอยฉีกขาดเทียม การมีหรือไม่มีของเหลวใต้จอประสาทตารอบรอยฉีกขาด และการประเมินขอบเขตของการลอก มีความสำคัญอย่างยิ่งในการกำหนดแนวทางการรักษา
ในการซักประวัติ ข้อมูลต่อไปนี้มีความสำคัญต่อการวินิจฉัยและการกำหนดแผนการรักษา: 2)
เป็นกฎเชิงปฏิบัติสำหรับประมาณตำแหน่งของรอยฉีกขาดที่เป็นสาเหตุจากรูปร่างของการหลุดลอก
| รูปร่างของการหลุดลอก | ตำแหน่งรอยฉีกขาดที่คาดการณ์ | อัตราความแม่นยำ |
|---|---|---|
| จอประสาทตาหลุดด้านบนทางขมับหรือจมูก | ภายใน 1.5 ชั่วโมงจากขอบเขตที่สูงที่สุด | 98% |
| จอประสาทตาหลุดด้านบนที่ลุกลามลงทั้งสองข้างผ่านตำแหน่ง 12 นาฬิกา | ภายในสามเหลี่ยมยอด 12 นาฬิกา | 93% |
| จอประสาทตาหลุดลอกด้านล่าง | รอยฉีกที่ด้านขอบสูง | 95% |
| จอประสาทตาหลุดลอกแบบตุ่มน้ำด้านล่าง | เกิดจากรอยฉีกด้านบน | — |
การตรวจอวัยวะภายในลูกตาด้วยกล้องตรวจตาชนิดกลับภาพหลังขยายม่านตาเป็นพื้นฐานของการวินิจฉัย แต่ในกรณีที่มองเห็นอวัยวะภายในลูกตาไม่ชัดเนื่องจากเลือดออกในน้ำวุ้นตา จำเป็นต้องใช้การตรวจอัลตราซาวนด์แบบ B-scan นอกจากนี้ OCT ยังมีประโยชน์ในการตรวจหาจอประสาทตาหลุดลอกบริเวณจุดรับภาพขนาดเล็ก แนะนำให้ตรวจรอบทั้งหมดร่วมกับการกดตาขาวเพื่อระบุรอยฉีกขาดได้อย่างสมบูรณ์
จอประสาทตาลอกโดยหลักการแล้วต้องได้รับการผ่าตัดฉุกเฉิน เงื่อนไขที่จำเป็นของการรักษาคือการปิดรอยฉีกขาดอย่างสมบูรณ์ เนื่องจากรอยฉีกขาดที่เหลืออยู่จะทำให้เกิดการลอกซ้ำ ผู้ป่วยมากกว่า 90% สามารถกลับเข้าที่ได้ในการผ่าตัดครั้งแรก และ 98% หลังการผ่าตัดหลายครั้ง
การมองเห็นหลังผ่าตัดขึ้นอยู่กับการมีหรือไม่มีจอประสาทตาลอกก่อนผ่าตัดและระยะเวลาของการลอกเป็นอย่างมาก ในกรณีที่จอประสาทตาลอกอยู่แล้ว จะมีการวางแผนผ่าตัดโดยเร็วที่สุด หากผ่าตัดในเวลาที่เหมาะสม ผู้ป่วยมากกว่า 95% จะหาย แต่ประมาณครึ่งหนึ่งมีค่าสายตาอยู่ที่ 0.5 หรือน้อยกว่าหลังจากจอประสาทตากลับเข้าที่ และมักยังมีข้อบกพร่องของลานสายตาหรือภาพบิดเบี้ยวหลงเหลืออยู่
ในการทบทวนวรรณกรรมอย่างเป็นระบบของ Cochrane และการวิเคราะห์อภิมาน ไม่มีความแตกต่างอย่างมีนัยสำคัญในผลลัพธ์ทางกายวิภาคและการมองเห็นระหว่างการผ่าตัดน้ำวุ้นตา (PPV) และการผ่าตัดเสริมตาขาว (SB) (หลักฐานระดับต่ำถึงต่ำมาก) และการเลือกวิธีการผ่าตัดขึ้นอยู่กับลักษณะเฉพาะของแต่ละกรณี 2)
เมื่อจอประสาทตาหลุดลอก จะเริ่มเกิดการเสื่อมสภาพของเซลล์รับแสงอย่างถาวร ในชนิดที่จอประสาทตายังไม่หลุดลอก (macula-on) ผู้ป่วย 73% จะมีสายตาที่แก้ไขแล้ว 0.5 หรือดีกว่าภายใน 2 เดือนหลังผ่าตัด ในชนิดที่จอประสาทตาหลุดลอก (macula-off) ประมาณครึ่งหนึ่งจะมีสายตา 0.5 หรือแย่กว่า
การจัดท่าทางก่อนผ่าตัดสามารถยับยั้งการไหลของของเหลวเข้าสู่จอประสาทตาได้:
การเลือกวิธีการผ่าตัดขึ้นอยู่กับอายุ การมีหรือไม่มีภาวะวุ้นตาหลุดลอก และตำแหน่งและขนาดของรอยฉีกขาด
เป็นการผ่าตัดภายนอกลูกตา โดยเย็บยึดซิลิโคนบัคเคิลเข้ากับตาขาวด้านนอก ทำให้ผนังลูกตากดเข้าไปด้านในเพื่อปิดรอยฉีกขาด
ข้อบ่งชี้:
ขั้นตอนการผ่าตัด:
| วัสดุบัคเคิล | รูปร่าง | การใช้งานหลัก |
|---|---|---|
| ฟองน้ำซิลิโคน | แบบนูนเฉพาะที่ | รอยฉีกขาดเดี่ยว/เฉพาะที่ |
| แถบซิลิโคน | แบบแถบ/วงแหวน | การรัดรอบ/360° บัคเคิล |
| ยางซิลิโคน | แถบกว้าง | รอยฉีกขาดกว้างและจอประสาทตาเสื่อมแบบร่างแห |
ผลลัพธ์: อัตราความสำเร็จทางกายวิภาคครั้งแรกมากกว่า 90% ในตาที่ยังมีเลนส์ธรรมชาติ ผลการมองเห็นอาจดีกว่าเมื่อเทียบกับการผ่าตัดน้ำวุ้นตา 5, 6) และในจอประสาทตาหลุดชนิดที่ไม่เกี่ยวข้องกับจุดรับภาพ มีรายงานว่า SB ให้ผลลัพธ์ที่ดีกว่าอย่างมีนัยสำคัญ 6)
ภาวะแทรกซ้อนหลัก: จอประสาทตาหลุดซ้ำ, PVR, SINS (การติดเชื้อ, เนื้อตาย, การโผล่ของแผ่นซิลิโคน), 4) การเปลี่ยนแปลงค่าสายตา (สายตาสั้น), ความผิดปกติของการเคลื่อนไหวลูกตา, ตาเห็นภาพซ้อน.
ข้อบ่งชี้:
วิธีการ: หลังการตัดน้ำวุ้นตา ปิดรอยฉีกขาด และทำการอุดภายในด้วยแก๊ส (20% SF₆ หรือ 14% C₃F₈) หรือน้ำมันซิลิโคน
ผลลัพธ์: อัตราการประสานทางกายวิภาคครั้งแรกเทียบเท่ากับการผ่าตัดเสริมตาขาว 2) การเร่งให้เกิดต้อกระจกเป็นข้อเสีย และต้องใช้ความระมัดระวังในผู้ป่วยอายุน้อยที่ยังมีเลนส์ตาใส
การป้องกันจอประสาทตาส่วนกลางระหว่างผ่าตัดในกรณีที่ไม่มีการลอกของจอประสาทตาส่วนกลาง: การป้องกันจอประสาทตาส่วนกลางระหว่างผ่าตัดมีความสำคัญเป็นพิเศษในกรณีที่จอประสาทตาส่วนกลางยังไม่ลอก
เทคนิคสตรีมโรลเลอร์: เทคนิคป้องกันจอประสาทตาหลุดลอกที่จุดรับภาพจากการรักษาในกรณีจอประสาทตาหลุดลอกแบบตุ่มพองใกล้จุดรับภาพ โดยการกลิ้งแก๊สผ่านจุดรับภาพ เป็นที่รู้จักในฐานะวิธีการจัดการระหว่างผ่าตัดเฉพาะในจอประสาทตาหลุดลอกชนิด RRD แบบไม่หลุดลอกที่จุดรับภาพ
หัตถการแบบผู้ป่วยนอก โดยฉีดแก๊สขยายตัวเข้าไปในวุ้นตา ปิดรอยฉีกขาดด้วยแรงลอยตัวของแก๊ส จากนั้นทำให้เกิดแผลเป็นรอบรอยฉีกขาดด้วยการจี้เย็นหรือจี้แสง
ข้อบ่งชี้:
ชนิดและคุณสมบัติของแก๊ส:
| แก๊ส | ปริมาณที่ฉีด | อัตราการขยายตัว | ระยะเวลาคงอยู่ในลูกตา |
|---|---|---|---|
| SF₆ (ซัลเฟอร์เฮกซะฟลูออไรด์) | 0.5-0.6 มล. | ประมาณ 2 เท่า | ประมาณ 2 สัปดาห์ |
| C₃F₈ (ออกตะฟลูออโรโพรเพน) | 0.3 มล. | ประมาณ 4 เท่า | ประมาณ 8 สัปดาห์ |
ขั้นตอนการทำหัตถการ:
ผลการศึกษา PIVOT (การทดลองแบบสุ่มเปรียบเทียบระหว่าง PR และ PPV):
| ตัวชี้วัดการประเมิน | กลุ่มการผ่าตัดจอตากลับที่ด้วยแก๊ส (PR) | กลุ่มการผ่าตัดน้ำวุ้นตา (PPV) |
|---|---|---|
| อัตราการกลับที่สำเร็จในครั้งแรก | 80.8% | 93.2% |
| อัตราการติดกลับสุดท้าย | 98.7% | 98.6% |
| การมองเห็นหลังผ่าตัด (6 เดือน) | 78.4±12.3 ตัวอักษร | 68.5±17.8 ตัวอักษร |
| การผ่าตัดต้อกระจก (12 เดือน, ตาที่มีเลนส์ธรรมชาติ) | 16% | 65% |
อัตราการจัดตำแหน่งใหม่สุดท้ายเกือบเท่ากัน และกลุ่ม PR เหนือกว่าในด้านความคมชัดของภาพหลังผ่าตัดและอาการภาพบิดเบือนน้อยกว่า
ภาวะแทรกซ้อนหลัก: การรั่วของแก๊สใต้จอประสาทตา (ปรากฏการณ์ไข่ปลา), 10) การเกิดรอยฉีกขาดใหม่, การอุดตันของหลอดเลือดแดงจอประสาทตาส่วนกลาง, การลุกลามของต้อกระจก
เป็นการผ่าตัดรัดลูกตาบางส่วนโดยไม่ระบายของเหลว ซึ่งสามารถใช้ได้กับประมาณ 90% ของกรณีจอประสาทตาลอกชนิดมีรอยฉีกขาด มีรายงานผลลัพธ์ที่ดี: อัตราการติดสำเร็จครั้งแรก 91% หลังผ่าตัดซ้ำ 97.4% และอัตราการเกิด PVR 0.9%
กรณีที่ไม่สามารถใช้วิธีนี้ได้ ได้แก่:
| เทคนิคการผ่าตัด | ข้อบ่งชี้หลัก | อัตราการติดสำเร็จครั้งแรก | ลักษณะเฉพาะ |
|---|---|---|---|
| การรัดลูกตาด้วยแถบซิลิโคน | ผู้ป่วยอายุน้อย, รูฝ่อ, จอประสาทตาลอกชนิดธรรมดา | มากกว่า 90% | คงเลนส์แก้วตาไว้, ผ่าตัดนอกลูกตา |
| การผ่าตัดน้ำวุ้นตา | ซับซ้อน, รอยฉีกหลายแห่ง, PVR | ประมาณ 90% | ครอบคลุมบริเวณกว้าง, เร่งต้อกระจก |
| การผ่าตัดจอตากลับที่ด้วยแก๊ส | รอยฉีกขาดเฉพาะที่ด้านบน | 80.8% | ผู้ป่วยนอก จำกัดท่า การมองเห็นดี |
| วิธี Lincoff-Kreissig | ประมาณ 90% ของ RRD | 91% | ไม่ระบาย ลุกล้ำน้อยที่สุด |
เลือกเทคนิคการผ่าตัดตามความรุนแรงของภาวะจอตาเสื่อมชนิดเพิ่มจำนวน (PVR)
ในการผ่าตัดครั้งแรก กว่า 90% ของกรณีสามารถจัดตำแหน่งทางกายวิภาคได้สำเร็จ แต่ประมาณครึ่งหนึ่งของผู้ป่วยมีค่าสายตาอยู่ที่ 0.5 หรือน้อยกว่าหลังผ่าตัด และมักมีข้อบกพร่องของลานสายตาหรือภาพบิดเบี้ยวหลงเหลืออยู่ ปัจจัยสำคัญที่สุดที่กำหนดพยากรณ์การมองเห็นคือการมีหรือไม่มีจอประสาทตาลอกบริเวณจุดรับภาพและระยะเวลาที่เป็นอยู่ การผ่าตัดเร็ว ก่อนจอประสาทตาลอกบริเวณจุดรับภาพ จะให้พยากรณ์การมองเห็นที่ดี และแม้หลังเกิดการลอกแล้ว การผ่าตัดเร็วขึ้นก็ให้ผลลัพธ์ที่ดีกว่า
ใน RRD ธรรมดาที่มีเลนส์ตาธรรมชาติ (โดยเฉพาะในคนหนุ่มสาว) ผลลัพธ์ทางสายตาอาจดีกว่าด้วยการผ่าตัดบุ๋มตาขาว 2, 5, 6) ใน RRD ที่ซับซ้อนที่มี PVR รุนแรงหรือรอยฉีกขาดที่ขั้วหลัง การผ่าตัดน้ำวุ้นตาเป็นทางเลือก การเลือกเทคนิคการผ่าตัดขึ้นอยู่กับลักษณะของรอยฉีกขาด ตำแหน่ง ความรุนแรงของ PVR ประวัติผู้ป่วย และความชำนาญของศัลยแพทย์
เงื่อนไขที่ทำให้เกิดจอประสาทตาลอกชนิดมีรอยฉีกขาดคือ (1) มีรูในจอประสาทตา และ (2) น้ำวุ้นตากลายเป็นของเหลว
การเกิดรอยฉีกขาดแบบแผ่นพับ: แรงดึงของน้ำวุ้นตาจากการลอกตัวของน้ำวุ้นตาส่วนหลังจะรวมตัวที่บริเวณจอประสาทตาเสื่อมแบบตาข่ายหรือการยึดเกาะของน้ำวุ้นตาที่แข็งแรง การมีจอประสาทตาเสื่อมแบบตาข่ายหรือการยึดเกาะของน้ำวุ้นตาที่แข็งแรงทำให้เกิดรอยฉีกขาด พบได้ 60% ในจตุภาคขมับด้านบน
การเกิดรูฝ่อ: เกิดขึ้นโดยไม่มีการดึงรั้งของวุ้นตา จากการบางลงและเนื้อตายของจอประสาทตาภายในจอประสาทตาเสื่อมแบบร่างแห พบมากในคนหนุ่มสาว ผู้หญิง และสายตาสั้นมาก เกิดขึ้นก่อนวุ้นตาหลุดจากจอประสาทตาส่วนหลัง ดังนั้นวุ้นตายังคงอยู่ และการดำเนินโรคมักช้า
เมื่อจอประสาทตาหลุดออก เซลล์รับแสงและเซลล์เยื่อบุผิวรงควัตถุจอประสาทตาจะแยกออกจากกัน และการส่งออกซิเจนและสารอาหารจากคอรอยด์ถูกขัดขวาง การเสื่อมและหลุดของส่วนนอกของเซลล์รับแสงเกิดขึ้นตั้งแต่แรก และค่อยๆ นำไปสู่การเสื่อมที่ไม่สามารถกลับคืนได้
ต่อไปนี้เป็นปัจจัยหลักที่ทำให้ของเหลวใต้จอประสาทตาแพร่กระจายไปยังจุดรับภาพชัด
กลไกการทำให้จอตากลับเข้าที่โดยใช้การอัดแข็งตาขาวเพียงอย่างเดียวโดยไม่ระบายน้ำมีดังนี้:
PVR เป็นภาวะแทรกซ้อนที่สำคัญที่สุดหลังการผ่าตัด RRD โดยนิยามว่าเป็นจอตาลอกจากการดึงรั้งเนื่องจากการสร้างเยื่อเจริญบริเวณก่อนจอตาและใต้จอตา
กลไก: จอตาลอก → การทำลายกำแพงเลือด-จอตา → เซลล์ RPE, เซลล์เกลีย และแมคโครฟาจรั่วไหลเข้าสู่ช่องวุ้นตา → การกระตุ้นไซโตไคน์ เช่น TGF-β → การเปลี่ยนสภาพเยื่อบุผิวเป็นมีเซนไคม์และการเพิ่มจำนวนเซลล์ → การสร้างเยื่อหดรั้ง → จอตาลอกซ้ำ
เซลล์ RPE เปลี่ยนสภาพเป็นคล้ายไฟโบรบลาสต์และสร้างคอลลาเจน ก่อตัวเป็นเนื้อเยื่อเจริญแบบเยื่อและแบบเส้น การจำแนกความรุนแรงของ PVR ตามการจำแนกแบบเก่า (Retina Society 1983) มีดังนี้
การจำแนกประเภทใหม่ของ Machemer ในปี 1991 คำนึงถึง PVR ส่วนหน้าและรอยโรคใต้จอประสาทตา และแสดงขอบเขตของรอยโรคเป็นชั่วโมงนาฬิกา
Arndt และคณะ (2023) ในการศึกษาผู้ป่วย RRD ที่ไม่เป็นเบาหวาน 73 รายและ ERD 64 ราย รายงานว่าความเข้มข้นของกลูโคสในน้ำวุ้นตาในตาที่เป็น RD (2.28 mmol/L) สูงกว่าตาที่เป็น ERM (1.60 mmol/L) อย่างมีนัยสำคัญ (p<0.0001) 1) กลูโคสในน้ำวุ้นตามีความสัมพันธ์อย่างมีนัยสำคัญกับความหนาแน่นของมาโครฟาจ (p=0.002) และกับขอบเขตของ RD (r=0.38) แสดงความสัมพันธ์ผกผันกับความหนาของโฟเวียส่วนกลาง (MFT) หลังผ่าตัด (r=-0.51) และพบความสัมพันธ์ที่มีนัยสำคัญระหว่างความหนาแน่นของเซลล์เยื่อบุผิวและเกรด PVR-C (p=0.002) 1) นอกจากนี้ยังมีการเสนอสมมติฐานว่าการเชื่อมขวางของคอลลาเจนโดยผลิตภัณฑ์ขั้นปลายของไกลเคชัน (AGE) มีส่วนทำให้วุ้นตากลายเป็นแข็ง 1)
ข้อมูลของ Arndt และคณะ (2023) ชี้ให้เห็นว่าอินซูลินอาจมีบทบาทในการปกป้องเซลล์รูปกรวย 1) จากสมมติฐานที่ว่าสภาพแวดล้อมที่มีกลูโคสสูงในดวงตาที่มีจอประสาทตาลอกจะทำให้ความเสียหายต่อเซลล์รับแสงรุนแรงขึ้น การพยากรณ์การมองเห็นที่ดีขึ้นผ่านการแทรกแซงทางเมตาบอลิซึมจึงกลายเป็นหัวข้อวิจัย
ข้อมูลทะเบียนของเยอรมนีแสดงให้เห็นว่าอัตราการเกิดโรคต่อปีเพิ่มขึ้นจาก 15.6 เป็น 24.8 ต่อ 100,000 คน โดยมีปัจจัยพื้นหลัง เช่น ประชากรสูงอายุ จำนวนประชากรสายตาสั้นที่เพิ่มขึ้น และจำนวนการผ่าตัดต้อกระจกที่เพิ่มขึ้น 2) ความเสี่ยงของจอประสาทตาลอกหลังการผ่าตัดต้อกระจกลดลงเหลือ 0.21% เนื่องจากการปรับปรุงเทคนิคการผ่าตัด 2)
ในการสังเกตระยะยาวของดวงตาที่มีประวัติจอประสาทตาในทารกคลอดก่อนกำหนดที่ไม่ได้รับการรักษา พบรอยฉีกขาดใน 18.4% ของเด็กอายุต่ำกว่า 18 ปี และ 35.1% ของผู้ที่มีอายุ 19–30 ปี 3) กลไกหลักคือการยึดเกาะแน่นระหว่างวุ้นตาและจอประสาทตาก่อนการหลุดลอกของวุ้นตาส่วนหลัง และในกรณีจอประสาทตาลอก อัตราการผ่าตัดซ้ำสูงถึง 36% การปรับกลยุทธ์การผ่าตัดให้เหมาะสมตามโรคพื้นเดิมในเด็กและผู้ใหญ่ตอนต้นเป็นความท้าทาย 3)
เทคนิคนี้เป็นการรวมระบบการสังเกตการณ์มุมกว้างเข้ากับแสงไฟแบบโคมระย้าเพื่อชดเชยข้อจำกัดในการมองเห็นของวิธีการผ่าตัดแบบดั้งเดิม7) การวิเคราะห์อภิมานแสดงให้เห็นว่าผลลัพธ์ทางสายตาและกายวิภาคเทียบเท่ากับวิธีดั้งเดิม โดยใช้เวลาผ่าตัดสั้นลง9)
การจัดเรียงตัวใหม่ของเซลล์รับแสงหลังผ่าตัดอาจส่งผลต่อผลลัพธ์ทางการทำงาน และกำลังถูกศึกษาในฐานะปัจจัยที่อธิบายความแตกต่างของการทำงานทางสายตาระหว่างการผ่าตัดเสริมตาขาวและการผ่าตัดน้ำวุ้นตา6)
สำหรับอาการบวมน้ำที่จอประสาทตาชนิดถุงน้ำที่เกิดขึ้นหลังการซ่อมแซม RRD กำลังมีการศึกษาการรักษาแบบใหม่ เช่น การปลูกถ่ายเดกซาเมทาโซนที่ปลดปล่อยอย่างช้าๆ8)
Ahmed I และคณะ (2025) รายงานกรณีผู้หญิงอายุ 83 ปีที่ดรูเซนหายไปหลังการซ่อมแซม RRD 11) กลไกที่เสนอเกี่ยวข้องกับการละลายของของเหลวใต้จอประสาทตาและการตอบสนองต่อการอักเสบเฉพาะที่
ขั้นตอนที่อยู่ในขั้นตอนการวิจัยเพื่อแก้ไขภาวะน้ำวุ้นตาดึงรั้งจอประสาทตา (VMT) หรือรูที่จอประสาทตาโดยไม่ต้องผ่าตัดด้วยการฉีดแก๊ส
ในแนวทางปฏิบัติ RCOphth iFTMH (ฉบับปี 2025) รายงานว่าอัตราการปิดรูที่จอประสาทตาด้วยการละลายน้ำวุ้นตาด้วยแก๊สคือ 47.8% และอัตราการเกิดรูที่จอประสาทตาใหม่คือ 5.3% 12)
ในการทดลองแบบสุ่มมีกลุ่มควบคุมของ DRCR ที่อ้างอิงโดย AAO ERM/VMT PPP (2019) อัตราการปลดปล่อยภาวะน้ำวุ้นตาดึงรั้งจอประสาทตาด้วย C₃F₈ คือ 78% เทียบกับ 9% (กลุ่มหลอก) แต่การทดลองหยุดก่อนกำหนดเนื่องจากข้อกังวลด้านความปลอดภัย 13) ปัจจุบันข้อบ่งชี้มีจำกัดและยังไม่เป็นการรักษามาตรฐาน
Al-Saleh และคณะ (2025) ได้ทำการผ่าตัดจอประสาทตากลับเข้าที่ด้วยแก๊ส SF₆ ในผู้ป่วยจอประสาทตาลอกชนิดฉีกขาดจากอุบัติเหตุที่ไม่เกี่ยวข้องกับจุดรับภาพชัด โดยประสบความสำเร็จในการทำให้จอประสาทตากลับเข้าที่ภายใน 24 ชั่วโมง และการมองเห็นสุดท้าย 20/40 14) ซึ่งบ่งชี้ว่าเทคนิคนี้มีประสิทธิภาพในจอประสาทตาลอกชนิดฉีกขาดจากอุบัติเหตุเมื่อเลือกผู้ป่วยอย่างเหมาะสม
Dean และคณะ (2023) รายงานผู้ป่วยที่มีการอักเสบแย่ลง มีตะกอนที่กระจกตาชั้นหลัง และความขุ่นในวุ้นตา 2-3 สัปดาห์หลังการผ่าตัดวุ้นตาร่วมกับการรัดตาขาว 15) อาการดีขึ้นเมื่อเพิ่มสเตียรอยด์และให้ NSAIDs ทั่วร่างกาย แสดงให้เห็นประโยชน์ของการตรวจ HLA-B27 ในการวินิจฉัยแยกโรคการอักเสบหลังผ่าตัดที่ยืดเยื้อ
Au Eong และคณะ (2024) รายงานผู้ป่วยที่มีรอยรั่วจุดรับภาพชัดชนิดไม่ทราบสาเหตุที่คงอยู่นาน 30 ปี (บันทึกด้วยภาพถ่าย) ร่วมกับจอประสาทตาลอกชนิดฉีกขาดเฉียบพลันที่จุดรับภาพชัดยังไม่หลุด โดยประสบความสำเร็จในการทำให้จอประสาทตากลับเข้าที่และปิดรอยรั่วพร้อมกันด้วยการผ่าตัดวุ้นตาร่วมกับการลอกเยื่อจำกัดชั้นในและการอุดด้วยแก๊ส C₃F₈ 16) แม้ว่าการมองเห็นดีขึ้นอย่างจำกัด (ยังคง 6/45) เนื่องจากความเสียหายของเซลล์รับแสงเป็นเวลานาน รายงานนี้เป็นที่น่าสนใจในฐานะหลักฐานของความเป็นไปได้ในการผ่าตัดพร้อมกัน