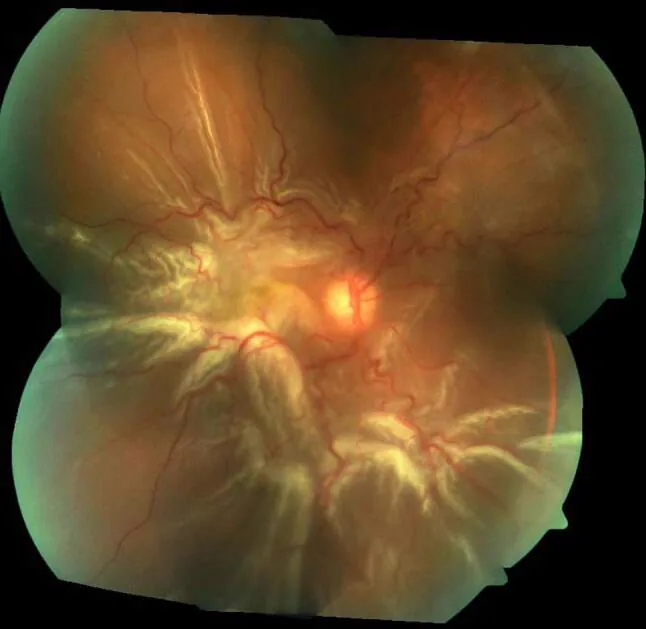
Rách vạt (rách hình móng ngựa)
Lỗ võng mạc do lực kéo dịch kính. Vạt võng mạc có hình móng ngựa.
Thường xảy ra ở 60% trên thái dương liên quan đến bong dịch kính sau ở người trung niên và cao tuổi. Có xu hướng gây bong cao.

Bong võng mạc do rách (Rhegmatogenous Retinal Detachment; RRD) là tình trạng hình thành vết rách trên võng mạc, cho phép dịch kính hóa lỏng xâm nhập vào khoang dưới võng mạc, gây bong võng mạc thần kinh (võng mạc cảm giác) khỏi lớp biểu mô sắc tố võng mạc (RPE). Từ rhegmatogenous có nguồn gốc từ tiếng Hy Lạp có nghĩa là “vết rách”.
Có ba loại bong võng mạc. Bong võng mạc do rách (RRD) là phổ biến nhất, và được phân biệt với bong võng mạc do co kéo (TRD: do lực kéo cơ học từ màng tăng sinh) và bong võng mạc do tiết dịch (ERD: do tích tụ dịch từ màng mạch hoặc mạch máu võng mạc). Bài viết này tập trung vào loại do rách.
Bong võng mạc do thấm xuất không kèm vết rách, đặc trưng bởi shifting fluid (dịch di chuyển khi thay đổi tư thế). Điều trị chủ yếu là điều trị bệnh nguyên nhân, khác biệt hoàn toàn với bong võng mạc do rách.
Khái niệm phục hồi bằng cách đóng vết rách được Jules Gonin thiết lập vào những năm 1920. Trước đó, tỷ lệ chữa khỏi dưới 5%, nhưng với phương pháp ignipuncture (đông nhiệt) của Gonin, tỷ lệ này tăng lên 30–60%. Các phát triển tiếp theo như sau:
Hiện nay, tỷ lệ thành công của phẫu thuật tái định vị lần đầu đạt trên 90%, và sau nhiều lần phẫu thuật đạt tới 98%.
Tỷ lệ mắc là 1–1,5 trên 10.000 người mỗi năm, đây là bệnh tương đối hiếm. Tuy nhiên, ở các khu vực và quần thể có tỷ lệ cận thị cao, số ca mắc có xu hướng gia tăng. Khoảng 10% trường hợp xảy ra ở cả hai mắt, do đó việc theo dõi định kỳ mắt đối diện rất quan trọng đối với bệnh nhân đã phẫu thuật một mắt.
Rách vạt (rách hình móng ngựa)
Lỗ võng mạc do lực kéo dịch kính. Vạt võng mạc có hình móng ngựa.
Thường xảy ra ở 60% trên thái dương liên quan đến bong dịch kính sau ở người trung niên và cao tuổi. Có xu hướng gây bong cao.
Lỗ tròn có nắp
Hình thành khi vạt rách bong ra hoàn toàn do lực kéo dịch kính. Vạt rách (operculum) trôi nổi trong dịch kính.
Vì lực kéo đã được giải phóng, tiến triển chậm hơn. Tuy nhiên, dịch kính hóa lỏng dễ dàng chảy vào qua lỗ mở rộng.
Lỗ teo
Xảy ra do những thay đổi teo võng mạc trong thoái hóa dạng lưới. Không kèm theo operculum.
Thường gặp ở người trẻ, phụ nữ và cận thị nặng. Vì không có lực kéo dịch kính, tiến triển thường chậm.
Vị trí ưa thích của rách là vùng ngoại vi võng mạc, chiếm 2/3 tổng số. Theo góc phần tư: thái dương trên 60%, thái dương dưới 15%, mũi trên 15%, mũi dưới 10%.
Hiện tượng chớp sáng là dấu hiệu của lực kéo võng mạc liên quan đến bong dịch kính sau, và có thể là triệu chứng báo trước sự hình thành vết rách. Đặc biệt nếu xuất hiện đồng thời với ruồi bay hoặc kèm theo khiếm khuyết thị trường, nên đi khám trong ngày. Vết rách võng mạc được tìm thấy ở 5,4–8% bệnh nhân có triệu chứng PVD cấp tính, và trong 2/3 trường hợp có xuất huyết dịch kính, phát hiện vết rách. 2)
Để phát triển bong võng mạc do rách, cần có hai điều kiện tuyệt đối: (1) có lỗ trên võng mạc, và (2) dịch kính hóa lỏng. Để hình thành lỗ võng mạc, cần có vùng thoái hóa mỏng trên võng mạc, lực kéo dịch kính, hoặc lực bên ngoài mạnh tác động lên nhãn cầu.
Các vết rách võng mạc có nguy cơ cao sau đây là chỉ định tích cực cho quang đông laser võng mạc dự phòng.
Các yếu tố nguy cơ điều trị dự phòng cho thoái hóa dạng lưới: ① Tiền sử bong võng mạc ở mắt kia, ② Mắt không có thủy tinh thể hoặc mắt có kính nội nhãn, ③ Cận thị nặng kèm thoái hóa dạng lưới mức độ cao, ④ Tiền sử gia đình bong võng mạc, ⑤ Kèm hội chứng Marfan, hội chứng Stickler hoặc hội chứng Ehlers-Danlos.
Điều kiện quang đông laser: 0,2 giây, 150 mW, 200 μm, tăng dần công suất cho đến khi tạo được các vết đông trắng dày. Đối với thoái hóa dạng lưới, sử dụng kính ba gương hoặc kính tiếp xúc đảo ngược góc rộng để bao quanh tổn thương bằng 2-3 hàng vết đông không có khoảng trống (kích thước vết đông 400-500 μm).
Cận thị là yếu tố nguy cơ lớn nhất của RRD, nhưng tỷ lệ mắc chỉ 0,01-0,015% dân số, và phần lớn người cận thị không mắc bệnh. Tuy nhiên, ở cận thị nặng (≥ -6D), tỷ lệ kèm thoái hóa dạng lưới cao, và 0,3-0,5% các lỗ teo trong thoái hóa dạng lưới được báo cáo tiến triển thành RRD. Khám đáy mắt định kỳ đặc biệt quan trọng.
Chẩn đoán được thực hiện bằng cách khám đáy mắt với kính soi đáy mắt gián tiếp, đèn khe với kính tiền phòng hoặc kính ba gương, để xác nhận bong võng mạc và lỗ rách nguyên nhân. Đèn khe cũng được sử dụng để quan sát dịch kính, đánh giá sự hiện diện của bong dịch kính sau và lực kéo dịch kính lên lỗ rách. Cần xác nhận xem bong có lan đến hoàng điểm hay không vì điều này ảnh hưởng đến tiên lượng thị lực sau phẫu thuật.
Tại phòng khám, khám bằng kính soi đáy mắt gián tiếp hai mắt kết hợp ấn củng mạc là hữu ích nhất. Phân biệt lỗ rách thật và giả lỗ rách, sự hiện diện của dịch dưới võng mạc quanh lỗ rách và đánh giá mức độ bong là cực kỳ quan trọng trong việc quyết định hướng điều trị.
Trong hỏi bệnh, các thông tin sau đây rất quan trọng để chẩn đoán và xác định kế hoạch điều trị: 2)
Là một định luật thực tế để ước tính vị trí lỗ rách nguyên nhân dựa trên hình dạng bong võng mạc.
| Hình dạng bong võng mạc | Vị trí lỗ rách dự kiến | Tỷ lệ chính xác |
|---|---|---|
| Bong võng mạc phía trên ở thái dương hoặc mũi | Trong vòng 1,5 giờ từ ranh giới cao nhất | 98% |
| Bong võng mạc phía trên lan xuống cả hai bên qua vị trí 12 giờ | Trong tam giác đỉnh 12 giờ | 93% |
| Bong võng mạc dưới | Vết rách ở phía ranh giới cao | 95% |
| Bong võng mạc dạng bọng nước dưới | Xuất phát từ vết rách phía trên | — |
Khám đáy mắt bằng kính soi đáy mắt gián tiếp sau khi giãn đồng tử là cơ bản để chẩn đoán, nhưng nếu khó quan sát đáy mắt do xuất huyết dịch kính, cần siêu âm B-scan. OCT cũng hữu ích để phát hiện bong võng mạc hoàng điểm vi thể. Nên khám toàn bộ chu vi với ấn củng mạc để xác định hoàn toàn các lỗ rách.
Bong võng mạc về nguyên tắc cần phẫu thuật cấp cứu. Điều kiện bắt buộc của điều trị là đóng kín hoàn toàn lỗ rách, vì lỗ rách còn sót lại sẽ gây bong lại. Hơn 90% trường hợp được tái định vị trong lần phẫu thuật đầu tiên và 98% sau nhiều lần phẫu thuật.
Thị lực sau phẫu thuật phụ thuộc rất nhiều vào sự hiện diện và thời gian bong hoàng điểm trước phẫu thuật. Trong các trường hợp hoàng điểm đã bị bong, phẫu thuật được lên lịch càng sớm càng tốt. Nếu phẫu thuật được thực hiện đúng thời điểm, hơn 95% trường hợp lành, nhưng khoảng một nửa số bệnh nhân có thị lực từ 0,5 trở xuống sau khi tái định vị võng mạc, và thường vẫn còn khiếm khuyết thị trường hoặc nhìn méo mó.
Trong các tổng quan hệ thống của Cochrane và phân tích tổng hợp, không có sự khác biệt đáng kể về kết quả giải phẫu và thị lực giữa phẫu thuật cắt dịch kính (PPV) và phẫu thuật độn củng mạc (SB) (bằng chứng thấp đến rất thấp), và việc lựa chọn phương pháp phẫu thuật dựa trên đặc điểm của từng trường hợp. 2)
Khi hoàng điểm bị bong ra, sự thoái hóa không hồi phục của các tế bào cảm thụ ánh sáng bắt đầu. Ở thể hoàng điểm chưa bong, 73% đạt thị lực chỉnh kính 0,5 trở lên sau 2 tháng phẫu thuật. Ở thể hoàng điểm bong, khoảng một nửa có thị lực 0,5 hoặc thấp hơn.
Tư thế nằm trước phẫu thuật có thể hạn chế dòng dịch vào hoàng điểm:
Việc lựa chọn phương pháp phẫu thuật dựa trên tuổi, sự hiện diện của bong dịch kính sau, và vị trí cũng như kích thước của vết rách.
Là phẫu thuật ngoài nhãn cầu, trong đó một miếng đệm silicon được khâu cố định vào củng mạc bên ngoài, ép thành mắt vào trong để đóng lỗ rách.
Chỉ định:
Quy trình thực hiện:
| Vật liệu buckle | Hình dạng | Ứng dụng chính |
|---|---|---|
| miếng bọt biển silicone | dạng lồi cục bộ | vết rách đơn lẻ/cục bộ |
| dải silicone | dạng dải/vòng | thắt vòng/đai 360° |
| vòng đệm silicon | dải rộng | Vết rách rộng và thoái hóa dạng lưới |
Kết quả: Tỷ lệ thành công giải phẫu ban đầu trên 90%. Ở mắt còn thể thủy tinh, kết quả thị lực có thể tốt hơn so với phẫu thuật dịch kính, 5, 6) và đối với loại bong võng mạc không liên quan đến hoàng điểm, có báo cáo cho thấy SB cho kết quả tốt hơn đáng kể. 6)
Biến chứng chính: Bong lại, PVR, SINS (nhiễm trùng, hoại tử, lộ da do buckle), 4) thay đổi khúc xạ (cận thị hóa), rối loạn vận động mắt, song thị.
Chỉ định:
Phương pháp: Sau khi cắt dịch kính, đóng lỗ rách và thực hiện chèn ép nội nhãn bằng khí (20% SF₆ hoặc 14% C₃F₈) hoặc dầu silicone.
Kết quả: Tỷ lệ tái áp giải phẫu lần đầu tương đương với phẫu thuật độn củng mạc. 2) Đục thủy tinh thể tiến triển nhanh là nhược điểm, cần thận trọng ở bệnh nhân trẻ còn thể thủy tinh trong.
Bảo vệ hoàng điểm trong mổ ở trường hợp không bong hoàng điểm: Bảo vệ hoàng điểm trong phẫu thuật đặc biệt quan trọng ở những trường hợp hoàng điểm chưa bị bong.
Phương pháp con lăn hơi: Kỹ thuật ngăn ngừa bong hoàng điểm do can thiệp trong bong bọng gần hoàng điểm bằng cách lăn khí qua hoàng điểm. Được biết đến như phương pháp quản lý trong mổ độc đáo trong bong võng mạc do rách không kèm bong hoàng điểm.
Thủ thuật ngoại trú trong đó bơm khí giãn nở vào dịch kính, đóng lỗ rách bằng lực nổi của khí, sau đó tạo sẹo quanh lỗ rách bằng phương pháp đông lạnh hoặc quang đông.
Chỉ định:
Các loại khí và đặc tính:
| Khí | Thể tích tiêm | Hệ số giãn nở | Thời gian lưu lại trong mắt |
|---|---|---|---|
| SF₆ (lưu huỳnh hexafluoride) | 0,5-0,6 mL | Khoảng 2 lần | Khoảng 2 tuần |
| C₃F₈ (octafluoropropan) | 0,3 mL | Khoảng 4 lần | Khoảng 8 tuần |
Quy trình thực hiện:
Kết quả thử nghiệm PIVOT (RCT so sánh PR và PPV):
| Chỉ số đánh giá | Nhóm tái gắn võng mạc bằng khí (PR) | Nhóm cắt dịch kính (PPV) |
|---|---|---|
| Tỷ lệ tái gắn ban đầu | 80,8% | 93,2% |
| Tỷ lệ tái gắn cuối cùng | 98,7% | 98,6% |
| Thị lực sau phẫu thuật (6 tháng) | 78,4±12,3 chữ | 68,5±17,8 chữ |
| Phẫu thuật đục thủy tinh thể (12 tháng, mắt còn thể thủy tinh) | 16% | 65% |
Tỷ lệ tái định vị cuối cùng gần như tương đương, và nhóm PR vượt trội về thị lực sau phẫu thuật và ít rối loạn thị giác hơn.
Biến chứng chính: khí lọt dưới võng mạc (hiện tượng trứng cá), 10) hình thành vết rách mới, tắc động mạch trung tâm võng mạc, tiến triển đục thủy tinh thể.
Đây là phẫu thuật ấn củng mạc từng đoạn không dẫn lưu dịch, được cho là áp dụng được cho khoảng 90% các trường hợp bong võng mạc do rách. Kết quả tốt đã được báo cáo: tỷ lệ tái định vị lần đầu 91%, sau phẫu thuật lại 97,4%, tỷ lệ mắc PVR 0,9%.
Các trường hợp không được chỉ định bao gồm:
| Kỹ thuật phẫu thuật | Chỉ định chính | Tỷ lệ tái gắn ban đầu | Đặc điểm |
|---|---|---|---|
| Đai củng mạc | Trẻ tuổi, lỗ teo, RRD đơn giản | Trên 90% | Bảo tồn thể thủy tinh, phẫu thuật ngoài nhãn cầu |
| Phẫu thuật dịch kính | Phức tạp, nhiều vết rách, PVR | Khoảng 90% | Phạm vi rộng, đẩy nhanh đục thủy tinh thể |
| Phẫu thuật gắn võng mạc bằng khí | Vết rách khu trú phía trên | 80,8% | Ngoại trú, hạn chế tư thế, thị lực tốt |
| Phương pháp Lincoff-Kreissig | Khoảng 90% RRD | 91% | Không dẫn lưu, xâm lấn tối thiểu |
Lựa chọn kỹ thuật phẫu thuật dựa trên mức độ nghiêm trọng của bệnh võng mạc tăng sinh dịch kính (PVR).
Trong phẫu thuật đầu tiên, hơn 90% trường hợp đạt được phục hồi giải phẫu, nhưng khoảng một nửa bệnh nhân có thị lực từ 0,5 trở xuống sau phẫu thuật, và thường để lại khuyết thị trường hoặc méo hình. Yếu tố quyết định lớn nhất đến tiên lượng thị lực là sự hiện diện và thời gian bong hoàng điểm. Phẫu thuật sớm trước khi bong hoàng điểm cho tiên lượng thị lực tốt, và ngay cả sau khi bong hoàng điểm, phẫu thuật càng sớm càng cho kết quả tốt hơn.
Trong RRD đơn giản với thủy tinh thể tự nhiên (đặc biệt ở người trẻ), kết quả thị lực có thể tốt hơn với phẫu thuật độn củng mạc. 2, 5, 6) Trong RRD phức tạp với PVR nặng hoặc vết rách ở cực sau, phẫu thuật dịch kính được lựa chọn. Việc lựa chọn kỹ thuật phẫu thuật dựa trên đặc điểm vết rách, vị trí, mức độ PVR, tiền sử bệnh nhân và kỹ năng phẫu thuật viên.
Các điều kiện để xảy ra bong võng mạc do rách là: (1) có lỗ trên võng mạc và (2) dịch kính hóa lỏng.
Hình thành vết rách vạt: Lực kéo dịch kính do bong dịch kính sau tập trung tại các vùng thoái hóa dạng lưới hoặc bám dính dịch kính mạnh. Sự hiện diện của thoái hóa dạng lưới hoặc bám dính dịch kính mạnh dẫn đến hình thành vết rách. 60% xảy ra ở góc phần tư thái dương trên.
Hình thành lỗ teo: Hình thành mà không có lực kéo dịch kính, từ sự mỏng đi và hoại tử võng mạc trong thoái hóa dạng lưới. Thường gặp ở người trẻ, phụ nữ và cận thị nặng. Xảy ra trước khi bong dịch kính sau, do đó dịch kính vẫn còn, và tiến triển thường chậm.
Khi bong võng mạc xảy ra, các tế bào cảm thụ ánh sáng và biểu mô sắc tố võng mạc bị tách rời, và việc cung cấp oxy và chất dinh dưỡng từ hắc mạc bị cản trở. Thoái hóa và rụng các đoạn ngoài của tế bào cảm thụ ánh sáng xảy ra sớm, dần dần dẫn đến thoái hóa không hồi phục.
Dưới đây là các yếu tố chính cho sự lan rộng của dịch dưới võng mạc đến điểm vàng.
Cơ chế tái định vị võng mạc chỉ bằng độn củng mạc mà không dẫn lưu như sau:
PVR là biến chứng lớn nhất sau phẫu thuật RRD, được định nghĩa là bong võng mạc do co kéo từ sự hình thành màng tăng sinh trước và dưới võng mạc.
Cơ chế: bong võng mạc → phá vỡ hàng rào máu-võng mạc → tế bào biểu mô sắc tố võng mạc, tế bào thần kinh đệm và đại thực bào thoát vào buồng dịch kính → kích thích cytokine như TGF-β → chuyển dạng biểu mô-trung mô và tăng sinh tế bào → hình thành màng co rút → bong lại.
Tế bào biểu mô sắc tố võng mạc biến đổi thành dạng nguyên bào sợi và sản xuất collagen, tạo thành mô tăng sinh dạng màng và dạng dây. Phân loại mức độ nặng của PVR theo phân loại cũ (Hội Võng mạc 1983) như sau:
Phân loại mới của Machemer năm 1991 xem xét PVR trước và tổn thương dưới võng mạc, và biểu thị mức độ tổn thương theo giờ đồng hồ.
Arndt và cộng sự (2023) trong một nghiên cứu trên 73 bệnh nhân RRD không đái tháo đường và 64 bệnh nhân ERD báo cáo rằng nồng độ glucose nội nhãn ở mắt RD (2,28 mmol/L) cao hơn đáng kể (p<0,0001) so với mắt ERM (1,60 mmol/L). 1) Glucose nội nhãn tương quan đáng kể với mật độ đại thực bào (p=0,002) và cũng với mức độ RD (r=0,38). Cho thấy tương quan nghịch với độ dày hố trung tâm (MFT) sau phẫu thuật (r=-0,51), và mối tương quan đáng kể được ghi nhận giữa mật độ tế bào biểu mô và mức độ PVR-C (p=0,002). 1) Giả thuyết cũng được đưa ra rằng liên kết chéo collagen bởi các sản phẩm cuối glycation tiên tiến (AGE) góp phần vào sự cứng của dịch kính. 1)
Dữ liệu của Arndt và cộng sự (2023) cho thấy insulin có thể đóng vai trò bảo vệ tế bào hình nón. 1) Dựa trên giả thuyết rằng môi trường glucose cao trong mắt bị bong võng mạc làm trầm trọng thêm tổn thương tế bào cảm thụ ánh sáng, cải thiện tiên lượng thị lực thông qua can thiệp chuyển hóa đã trở thành chủ đề nghiên cứu.
Dữ liệu đăng ký của Đức cho thấy tỷ lệ mắc bệnh hàng năm tăng từ 15,6 lên 24,8 trên 100.000 người, với các yếu tố nền như lão hóa, gia tăng dân số cận thị và số ca phẫu thuật đục thủy tinh thể tăng. 2) Nguy cơ bong võng mạc sau phẫu thuật đục thủy tinh thể giảm xuống còn 0,21% nhờ cải thiện kỹ thuật phẫu thuật. 2)
Trong theo dõi dài hạn mắt có tiền sử bệnh võng mạc trẻ sinh non chưa điều trị, phát hiện vết rách ở 18,4% trẻ dưới 18 tuổi và 35,1% người 19–30 tuổi. 3) Cơ chế chính là sự bám dính chặt giữa dịch kính và võng mạc trước khi bong dịch kính sau, và trong các trường hợp bong võng mạc, tỷ lệ tái phẫu thuật là 36%. Tối ưu hóa chiến lược phẫu thuật theo bệnh nền ở trẻ em và người trẻ tuổi là một thách thức. 3)
Kỹ thuật này kết hợp hệ thống quan sát góc rộng với đèn chiếu sáng dạng đèn chùm để khắc phục hạn chế về khả năng quan sát của phẫu thuật truyền thống.7) Phân tích tổng hợp cho thấy kết quả thị giác và giải phẫu tương đương với phương pháp truyền thống, đồng thời rút ngắn thời gian phẫu thuật.9)
Sự sắp xếp lại các tế bào cảm thụ ánh sáng sau phẫu thuật có thể ảnh hưởng đến kết quả chức năng và được nghiên cứu như một yếu tố giải thích sự khác biệt về chức năng thị giác giữa phẫu thuật độn củng mạc và cắt dịch kính.6)
Đối với phù hoàng điểm dạng nang xảy ra sau phẫu thuật điều trị bong võng mạc do rách, các liệu pháp mới như cấy ghép dexamethasone giải phóng kéo dài đang được nghiên cứu.8)
Ahmed I và cộng sự (2025) đã báo cáo một trường hợp phụ nữ 83 tuổi bị biến mất drusen sau khi sửa chữa RRD. 11) Cơ chế được đề xuất liên quan đến sự hòa tan dịch dưới võng mạc và đáp ứng viêm tại chỗ.
Một thủ thuật đang trong giai đoạn nghiên cứu nhằm giải phóng lực kéo dịch kính-hoàng điểm (VMT) hoặc lỗ hoàng điểm không phẫu thuật bằng cách tiêm khí.
Trong Hướng dẫn RCOphth iFTMH (Phiên bản 2025), tỷ lệ đóng lỗ hoàng điểm bằng phương pháp tiêu thể kính khí được báo cáo là 47,8% và tỷ lệ xuất hiện lỗ hoàng điểm mới là 5,3%. 12)
Trong thử nghiệm ngẫu nhiên có đối chứng DRCR được AAO ERM/VMT PPP (2019) trích dẫn, tỷ lệ giải phóng lực kéo dịch kính-hoàng điểm bằng C₃F₈ là 78% so với 9% (nhóm giả), nhưng thử nghiệm đã bị dừng sớm do lo ngại về an toàn. 13) Hiện tại, chỉ định còn hạn chế và chưa trở thành liệu pháp tiêu chuẩn.
Al-Saleh và cộng sự (2025) đã thực hiện phẫu thuật gắn lại võng mạc bằng khí SF₆ cho bệnh nhân bong võng mạc do rách do chấn thương không liên quan đến hoàng điểm, đạt được sự gắn lại trong vòng 24 giờ và thị lực cuối cùng 20/40. 14) Điều này cho thấy kỹ thuật này có hiệu quả đối với bong võng mạc do rách do chấn thương khi lựa chọn ca bệnh phù hợp.
Dean và cộng sự (2023) đã báo cáo các trường hợp viêm nặng hơn, lắng đọng giác mạc sau và đục dịch kính 2-3 tuần sau phẫu thuật cắt dịch kính kết hợp độn củng mạc. 15) Các trường hợp cải thiện khi tăng liều steroid và dùng NSAID toàn thân, cho thấy xét nghiệm HLA-B27 hữu ích trong chẩn đoán phân biệt viêm kéo dài sau phẫu thuật.
Au Eong và cộng sự (2024) đã báo cáo một trường hợp lỗ hoàng điểm vô căn tồn tại 30 năm (được ghi nhận bằng ảnh) kết hợp với bong võng mạc do rách cấp tính còn hoàng điểm, đạt được sự gắn lại và đóng lỗ đồng thời bằng phẫu thuật cắt dịch kính + bóc màng giới hạn trong + chèn khí C₃F₈. 16) Mặc dù cải thiện thị lực hạn chế (vẫn 6/45) do tổn thương tế bào cảm thụ ánh sáng lâu dài, báo cáo này đáng chú ý như bằng chứng về khả năng phẫu thuật đồng thời.