تمزق سديلة (تمزق حدوة الحصان)
ثقب في الشبكية ناتج عن جر زجاجي. تأخذ السديلة الشبكية شكل حدوة الحصان.
يحدث غالبًا في 60% العلوي الصدغي مع انفصال الجسم الزجاجي الخلفي في منتصف العمر وكبار السن. يميل إلى التسبب في انفصال مرتفع.

انفصال الشبكية الناتج عن تمزق (Rhegmatogenous Retinal Detachment; RRD) هو حالة يتشكل فيها تمزق في الشبكية، مما يسمح للزجاجي المسال بالتسرب إلى الفضاء تحت الشبكية، مما يؤدي إلى انفصال الشبكية العصبية (الشبكية الحسية) عن طبقة الظهارة الصبغية للشبكية (RPE). كلمة rhegmatogenous مشتقة من الكلمة اليونانية التي تعني “تمزق”.
هناك ثلاثة أنواع من انفصال الشبكية. انفصال الشبكية الناتج عن تمزق (RRD) هو الأكثر شيوعًا، ويتم تمييزه عن الانفصال الجرّي (TRD: بسبب الجر الميكانيكي من الأغشية التكاثرية) والانفصال النضحي (ERD: بسبب تراكم السوائل من المشيمية أو أوعية الشبكية). تركز هذه المقالة على النوع الناتج عن تمزق.
انفصال الشبكية النضحي لا يصاحبه تمزق، ويتميز بوجود سائل متحرك يغير موضعه مع تغيير وضعية الجسم. يعتمد العلاج على معالجة المرض المسبب، وهو يختلف جوهريًا عن الانفصال الناتج عن التمزق.
مفهوم الإصلاح عن طريق إغلاق التمزق وضعه جول غونان في عشرينيات القرن العشرين. قبل ذلك، كانت نسبة الشفاء أقل من 5%، لكنها ارتفعت إلى 30-60% بفضل تقنية الكي الحراري (إيغنيبانكتشر) التي ابتكرها غونان. التطورات اللاحقة كانت كما يلي:
حاليًا، تصل نسبة نجاح إعادة وضع الشبكية في العملية الأولى إلى أكثر من 90%، وتصل إلى 98% بعد العمليات المتعددة.
معدل الإصابة هو 1-1.5 حالة لكل 10,000 شخص سنويًا، وهو مرض نادر نسبيًا. ومع ذلك، في المناطق والمجموعات التي يكثر فيها قصر النظر، تميل أعداد الإصابات إلى الزيادة. حوالي 10% من الحالات تصيب كلتا العينين، لذا فإن المراقبة المنتظمة للعين المقابلة مهمة للمرضى الذين خضعوا لجراحة في عين واحدة.
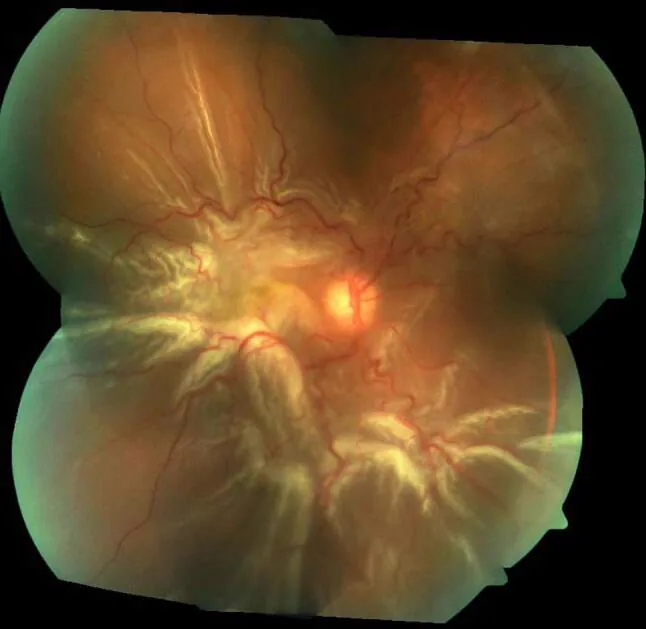
تمزق سديلة (تمزق حدوة الحصان)
ثقب في الشبكية ناتج عن جر زجاجي. تأخذ السديلة الشبكية شكل حدوة الحصان.
يحدث غالبًا في 60% العلوي الصدغي مع انفصال الجسم الزجاجي الخلفي في منتصف العمر وكبار السن. يميل إلى التسبب في انفصال مرتفع.
ثقب دائري مع غطاء
يتكون عندما ينفصل غطاء التمزق تمامًا بسبب جر الجسم الزجاجي. يطفو الغطاء المنفصل (operculum) داخل الجسم الزجاجي.
بما أن الجر قد تحرر، يكون التقدم بطيئًا نسبيًا. ومع ذلك، يمكن للجسم الزجاجي المسال أن يتدفق بسهولة عبر الفتحة المتسعة.
الثقب الضموري
ينشأ بسبب تغيرات ضمورية في الشبكية داخل التنكس الشبكي. لا يصاحبه غطاء (operculum).
شائع في الشباب والنساء وذوي قصر النظر الشديد. غالبًا ما يكون التقدم بطيئًا لأنه لا يصاحبه جر زجاجي.
الموقع الشائع للتمزق هو محيط الشبكية، ويشكل ثلثي الحالات. حسب الربع: 60% في الجانب الصدغي العلوي، 15% في الجانب الصدغي السفلي، 15% في الجانب الأنفي العلوي، 10% في الجانب الأنفي السفلي.
الأضواء الساطعة هي علامة على جر الشبكية المرتبط بانفصال الجسم الزجاجي الخلفي، وقد تكون مقدمة لتشكل التمزق. خاصة إذا ظهرت مع العوائم أو صاحبها عيب في مجال الرؤية، يُفضل زيارة الطبيب في نفس اليوم. يُلاحظ تمزق الشبكية في 5.4-8% من المرضى الذين يعانون من أعراض انفصال الجسم الزجاجي الحاد، وفي ثلثي الحالات المصحوبة بنزيف زجاجي يُكتشف تمزق. 2)
لتطور انفصال الشبكية الناتج عن تمزق، هناك شرطان مطلقان: (1) وجود ثقب في الشبكية، (2) تسييل الجسم الزجاجي. لحدوث ثقب في الشبكية، يجب أن يكون هناك منطقة ضعيفة متحللة في الشبكية، أو جر زجاجي، أو قوة خارجية شديدة تؤثر على العين.
تعتبر تمزقات الشبكية عالية الخطورة التالية مؤشرات إيجابية للتخثير الضوئي الوقائي بالليزر.
عوامل خطر العلاج الوقائي للتنكس الشبكي: ① تاريخ انفصال الشبكية في العين الأخرى، ② العين عديمة العدسة أو العين المزروعة بعدسة داخل العين، ③ قصر النظر الشديد المصحوب بتنكس شبكي شديد، ④ تاريخ عائلي لانفصال الشبكية، ⑤ الإصابة بمتلازمة مارفان أو متلازمة ستيكلر أو متلازمة إهلرز-دانلوس.
شروط التخثير الضوئي بالليزر: 0.2 ثانية، 150 ملي واط، 200 ميكرومتر، مع زيادة الطاقة تدريجياً حتى الحصول على تخثيرات بيضاء سميكة. بالنسبة للتنكس الشبكي، استخدم مرآة ثلاثية أو عدسة تلامس عريضة مقلوبة لإحاطة المنطقة المصابة بـ 2-3 صفوف من التخثيرات المتجاورة (حجم التخثير 400-500 ميكرومتر).
قصر النظر هو أكبر عامل خطر لانفصال الشبكية، لكن معدل الإصابة هو 0.01-0.015% من السكان، ومعظم المصابين بقصر النظر لا يصابون به. ومع ذلك، في قصر النظر الشديد (أكثر من -6 ديوبتر)، يكون معدل الإصابة بالتنكس الشبكي مرتفعاً، ويُبلغ عن تطور الثقوب الضامرة داخل التنكس الشبكي إلى انفصال الشبكية بنسبة 0.3-0.5%. لذلك، فإن فحص قاع العين المنتظم مهم بشكل خاص.
يعتمد التشخيص على فحص قاع العين باستخدام منظار العين غير المباشر، والمصباح الشقي مع العدسات الأمامية أو العدسة ثلاثية المرايا، لتأكيد وجود انفصال الشبكية وتمزقها. كما يتم فحص الجسم الزجاجي بالمصباح الشقي لتقييم وجود انفصال زجاجي خلفي وجر زجاجي على التمزق. يجب التأكد من امتداد الانفصال إلى البقعة الصفراء لأنه يؤثر على توقع حدة البصر بعد الجراحة.
في العيادة الخارجية، يعد الفحص باستخدام منظار العين غير المباشر ثنائي العينين مع ضغط الصلبة الأكثر فائدة، حيث أن التمييز بين التمزق الحقيقي والتمزق الكاذب، ووجود السائل تحت الشبكية حول التمزق، وتقييم مدى الانفصال، كلها أمور بالغة الأهمية لتحديد خطة العلاج.
في المقابلة السريرية، تعتبر المعلومات التالية مهمة للتشخيص وتحديد خطة العلاج: 2)
هو قانون عملي لتقدير موقع التمزق المسبب بناءً على شكل الانفصال.
| شكل الانفصال | موقع التمزق المتوقع | نسبة الدقة |
|---|---|---|
| انفصال علوي صدغي أو أنفي | ضمن 1.5 ساعة من الحد الأعلى | 98% |
| انفصال علوي ينزل على كلا الجانبين متجاوزًا الساعة 12 | داخل مثلث قمة الساعة 12 | 93% |
| انفصال سفلي | تمزق على الجانب العلوي | 95% |
| انفصال فقاعي سفلي | ناتج عن تمزق علوي | — |
فحص قاع العين بعد توسيع الحدقة باستخدام منظار العين العكسي هو أساس التشخيص، ولكن في حالات مثل النزف الزجاجي التي تعيق رؤية قاع العين، يصبح التصوير بالموجات فوق الصوتية (B-scan) ضروريًا. كما أن التصوير المقطعي التوافقي البصري (OCT) مفيد في الكشف عن انفصال البقعة الدقيق. يُوصى بإجراء فحص شامل لمحيط الشبكية مع الضغط على الصلبة لتحديد التمزقات بشكل كامل.
انفصال الشبكية يتطلب جراحة طارئة بشكل أساسي. الشرط الأساسي للعلاج هو الإغلاق الكامل للتمزق، حيث أن بقاء التمزق يؤدي إلى انفصال متكرر. تنجح الجراحة الأولى في إعادة الشبكية إلى مكانها في أكثر من 90% من الحالات، وتصل نسبة النجاح إلى 98% بعد عدة عمليات.
تعتمد الرؤية بعد الجراحة بشكل كبير على وجود انفصال البقعة الصفراء قبل الجراحة ومدته. في الحالات التي تكون فيها البقعة الصفراء منفصلة بالفعل، يتم جدولة الجراحة في أقرب وقت ممكن. إذا تم إجراء الجراحة في الوقت المناسب، فإن أكثر من 95% من الحالات تتعافى، لكن حوالي نصف المرضى تكون حدة البصر لديهم 0.5 أو أقل بعد إعادة تثبيت الشبكية، وغالبًا ما تبقى عيوب في المجال البصري أو تشوه الرؤية.
في المراجعات المنهجية لكوكرين والتحليلات التلوية، لا يوجد فرق كبير في النتائج التشريحية والبصرية بين جراحة الزجاجية (PPV) وجراحة ربط الصلبة (SB) (أدلة منخفضة إلى منخفضة جدًا)، ويتم اختيار الإجراء الجراحي بناءً على خصائص كل حالة على حدة. 2)
عندما ينفصل البقعة، يبدأ تنكس لا رجعة فيه للخلايا المستقبلة للضوء. في النوع غير المنفصل للبقعة، يحقق 73% من المرضى حدة بصر مصححة 0.5 أو أفضل بعد شهرين من الجراحة. في النوع المنفصل للبقعة، تبقى حدة البصر حوالي نصف المرضى عند 0.5 أو أقل.
يمكن أن يحد وضع الجسم قبل الجراحة من تدفق السوائل إلى البقعة:
يتم اختيار الإجراء الجراحي بناءً على العمر، وجود انفصال زجاجي خلفي، وموقع وحجم التمزق.
هي عملية جراحية خارج العين يتم فيها خياطة وتثبيت حلقة من السيليكون على الصلبة من الخارج، مما يؤدي إلى ضغط جدار العين إلى الداخل وإغلاق التمزق.
المؤشرات:
تسلسل الإجراء:
| مادة الباكل | الشكل | الاستخدام الرئيسي |
|---|---|---|
| إسفنجة سيليكون | انتفاخ موضعي | تمزق واحد موضعي |
| شريط سيليكون | شريطي/حلقي | ربط حلقي/مشبك 360 درجة |
| إطار سيليكون | شريط عريض | تمزقات واسعة النطاق وتنكس شبكي شبيه بالشبكة |
النتائج: معدل النجاح التشريحي الأولي يتجاوز 90%. في العيون البلورية، قد تكون النتائج البصرية أفضل مقارنة بجراحة الزجاجية، 5, 6) وفي حالات انفصال الشبكية دون انفصال البقعة، أظهرت تقنية الربط الصلبي نتائج أفضل بشكل ملحوظ. 6)
المضاعفات الرئيسية: انفصال الشبكية المتكرر، تكاثر الخلايا الزجاجية الشبكية (PVR)، متلازمة انسداد البوصلات (SINS) (عدوى، نخر، تعرض الجلد الناجم عن البوصلات)، 4) تغير الانكسار (قصر النظر)، اضطراب حركة العين، ازدواج الرؤية.
المؤشرات:
الطريقة: بعد استئصال الزجاجية، يتم إغلاق التمزق وإجراء الدك الداخلي بالغاز (20% SF₆ أو 14% C₃F₈) أو زيت السيليكون.
النتائج: معدل الالتصاق التشريحي الأولي مماثل لجراحة ربط الصلبة. 2) تسريع إعتام العدسة هو عيب، ويتطلب الحذر في المرضى الصغار ذوي العدسة الشفافة.
حماية البقعة أثناء الجراحة في حالات عدم انفصال البقعة: حماية البقعة أثناء الجراحة مهمة بشكل خاص في الحالات التي لم تنفصل فيها البقعة.
طريقة الأسطوانة البخارية: تقنية لمنع انفصال البقعة علاجي المنشأ في حالات الانفصال الفقاعي بالقرب من البقعة عن طريق دحرجة الغاز فوق البقعة. تُعرف كطريقة إدارة فريدة أثناء الجراحة في انفصال الشبكية الانتشابي غير المصحوب بانفصال البقعة.
إجراء خارجي يتم فيه حقن غاز قابل للتمدد في الجسم الزجاجي، ثم إغلاق التمزق باستخدام طفو الغاز، ثم تندب المنطقة المحيطة بالتمزق بالتجميد أو التخثير الضوئي.
المؤشرات:
أنواع الغازات وخصائصها:
| الغاز | حجم الحقن | معامل التمدد | مدة البقاء داخل العين |
|---|---|---|---|
| SF₆ (سداسي فلوريد الكبريت) | 0.5-0.6 مل | حوالي ضعفين | حوالي أسبوعين |
| C₃F₈ (أوكتافلوروبروبان) | 0.3 مل | حوالي 4 أضعاف | حوالي 8 أسابيع |
تسلسل الإجراء:
نتائج تجربة PIVOT (مقارنة عشوائية بين PR وPPV):
| مؤشر التقييم | مجموعة إعادة تثبيت الشبكية بالغاز (PR) | مجموعة استئصال الزجاجية (PPV) |
|---|---|---|
| معدل إعادة التثبيت الأولي | 80.8% | 93.2% |
| معدل إعادة التثبيت النهائي | 98.7% | 98.6% |
| حدة البصر بعد الجراحة (6 أشهر) | 78.4±12.3 حرف | 68.5±17.8 حرف |
| جراحة الساد (12 شهرًا، عين بلورية) | 16% | 65% |
معدلات إعادة التثبيت النهائية متكافئة تقريبًا، وكانت مجموعة PR متفوقة في حدة البصر بعد الجراحة وقلة تشوه الرؤية.
المضاعفات الرئيسية: تسرب الغاز تحت الشبكية (ظاهرة بيض السمك)، 10) تكوين ثقوب جديدة، انسداد الشريان الشبكي المركزي، تقدم الساد.
هي عملية ربط الصلبة القطعية بدون تصريف السوائل، وتُطبق على حوالي 90% من حالات انفصال الشبكية الناتج عن التمزق. تم الإبلاغ عن نتائج جيدة: نسبة إعادة التثبيت الأولي 91%، وبعد إعادة الجراحة 97.4%، ونسبة حدوث الاعتلال الشبكي الزجاجي التكاثري 0.9%.
الحالات التي لا ينطبق عليها هذا الإجراء هي:
| التقنية الجراحية | المؤشرات الرئيسية | معدل إعادة التثبيت الأولي | الخصائص |
|---|---|---|---|
| حزام الصلبة | صغار السن، ثقب ضموري، انفصال شبكي بسيط | أكثر من 90% | الحفاظ على العدسة، جراحة خارج العين |
| جراحة الزجاجية | معقد، متعدد الثقوب، تكاثر زجاجي شبكي | حوالي 90% | تغطية واسعة، تسريع إعتام العدسة |
| تثبيت الشبكية بالغاز | تمزق موضعي علوي | 80.8% | عيادة خارجية، تقييد وضعية الجسم، رؤية جيدة |
| طريقة لينكوف-كريسيج | حوالي 90% من حالات انفصال الشبكية الروماتويدي | 91% | بدون تصريف، أقل تدخل جراحي |
يتم اختيار التقنية الجراحية وفقًا لشدة اعتلال الشبكية الزجاجي التكاثري (PVR).
في الجراحة الأولى، يتم إعادة الوضع التشريحي في أكثر من 90% من الحالات، لكن حوالي نصف المرضى فقط يحصلون على حدة إبصار 0.5 أو أقل بعد الجراحة، وغالبًا ما تبقى عيوب في المجال البصري أو تشوه الرؤية. العامل الأكبر في تحديد prognosis البصر هو وجود انفصال البقعة الصفراء ومدته. الجراحة المبكرة قبل انفصال البقعة تعطي نتائج بصرية أفضل، وحتى بعد انفصال البقعة، كلما كانت الجراحة مبكرة كلما كان التوقع أفضل.
في حالات انفصال الشبكية البسيط مع وجود عدسة طبيعية (خاصة عند الشباب)، قد تكون نتائج حدة البصر أفضل مع جراحة الانبعاج الصلبة. 2, 5, 6) في حالات الانفصال المعقد مع PVR الشديد أو وجود تمزق في القطب الخلفي، يتم اختيار جراحة الزجاجية. يعتمد اختيار الجراحة على خصائص التمزق وموقعه وشدة PVR وخلفية المريض ومهارة الجراح.
شروط حدوث انفصال الشبكية الانتشاري هي: (1) وجود ثقب في الشبكية و (2) تسييل الجسم الزجاجي.
تكوين التمزق الرفرفي: يتركز الجر الزجاجي الناتج عن انفصال الجسم الزجاجي الخلفي في مناطق التنكس الشبكي الشبيه بالشبكة أو الالتصاق الزجاجي القوي. يؤدي وجود التنكس الشبكي أو الالتصاق الزجاجي القوي إلى تكوين التمزق. يحدث في 60% من الحالات في الجزء العلوي الصدغي.
تكوين الثقب الضموري: يتشكل دون جر زجاجي، من ترقق ونخر الشبكية داخل التنكس الشبكي الشبيه بالشبكة. شائع لدى الشباب والنساء وقصر النظر الشديد. يحدث قبل انفصال الجسم الزجاجي الخلفي، لذا يبقى الجسم الزجاجي، وغالبًا ما يكون التقدم بطيئًا.
عند حدوث انفصال الشبكية، تنفصل الخلايا المستقبلة للضوء عن الخلايا الظهارية الصبغية للشبكية، ويتعطل إمداد الأكسجين والمواد المغذية من المشيمية. يحدث تنكس وسقوط الأجزاء الخارجية للخلايا المستقبلة للضوء مبكرًا، مما يؤدي تدريجيًا إلى تنكس لا رجعة فيه.
فيما يلي العوامل الرئيسية لانتشار السائل تحت الشبكية إلى البقعة الصفراء.
آلية إعادة وضع الشبكية باستخدام حزام الصلبة فقط دون تصريف هي كما يلي:
PVR هو أكبر مضاعفات بعد جراحة انفصال الشبكية الروماتويدي، ويُعرف بأنه انفصال جرّي ناتج عن تكوين أغشية تكاثرية أمام الشبكية وتحتها.
الآلية: انفصال الشبكية → انهيار حاجز الدم الشبكي → تسرب خلايا الظهارة الصباغية الشبكية والخلايا الدبقية والبلاعم إلى التجويف الزجاجي → تحفيز السيتوكينات مثل TGF-β → تحول الخلايا الظهارية إلى خلايا ليفية وتكاثرها → تكوين غشاء قابل للانكماش → انفصال متكرر.
تتحول خلايا الظهارة الصباغية الشبكية إلى خلايا شبيهة بالخلايا الليفية وتنتج الكولاجين، مكونة أنسجة تكاثرية غشائية وحبلية. تصنيف شدة PVR حسب التصنيف القديم (جمعية الشبكية 1983) هو كما يلي:
تصنيف Machemer الجديد لعام 1991 يأخذ في الاعتبار PVR الأمامي والآفات تحت الشبكية، ويُعبر عن مدى الآفات بساعات الساعة.
أفاد Arndt وزملاؤه (2023) في دراسة شملت 73 مريضًا بانفصال الشبكية الروماتويدي (RRD) غير السكري و64 مريضًا بانفصال الشبكية الانتشاري (ERD) أن تركيز الجلوكوز داخل الجسم الزجاجي في عيون الانفصال (2.28 مليمول/لتر) كان أعلى بشكل ملحوظ (p<0.0001) من عيون الغشاء فوق الشبكي (1.60 مليمول/لتر). 1) ارتبط الجلوكوز داخل الجسم الزجاجي بشكل ملحوظ بكثافة البلاعم (p=0.002) ومدى الانفصال (r=0.38). أظهر ارتباطًا عكسيًا مع سمك النقرة المركزي بعد الجراحة (r=-0.51)، ولوحظ ارتباط ملحوظ بين كثافة الخلايا الظهارية ودرجة PVR-C (p=0.002). 1) كما تم اقتراح فرضية أن الارتباط المتقاطع للكولاجين بواسطة منتجات النهائية للجليكيشن (AGE) يساهم في تصلب الجسم الزجاجي. 1)
تشير بيانات Arndt وآخرين (2023) إلى أن الأنسولين قد يلعب دورًا وقائيًا للمخاريط. 1) بناءً على فرضية أن البيئة عالية الجلوكوز في عيون الانفصال الشبكي تؤدي إلى تفاقم تلف المستقبلات الضوئية، أصبح تحسين تشخيص حدة البصر من خلال التدخل الأيضي موضوعًا بحثيًا.
تظهر بيانات السجل الألماني أن معدل الإصابة السنوي ارتفع من 15.6 إلى 24.8 لكل 100,000 شخص، مع ذكر الشيخوخة وزيادة عدد السكان المصابين بقصر النظر وارتفاع عدد جراحات إعتام عدسة العين كعوامل خلفية. 2) انخفض خطر الانفصال الشبكي بعد جراحة إعتام عدسة العين إلى 0.21% مع تحسين التقنيات الجراحية. 2)
في الملاحظة طويلة المدى للعيون ذات تاريخ سابق لاعتلال الشبكية الخداجي غير المعالج، وُجدت تمزقات في 18.4% من الأطفال دون 18 عامًا و35.1% من الذين تتراوح أعمارهم بين 19 و30 عامًا. 3) الآلية الرئيسية هي الالتصاق القوي بين الجسم الزجاجي والشبكية قبل انفصال الجسم الزجاجي الخلفي، وفي حالات انفصال الشبكية، يصل معدل إعادة الجراحة إلى 36%. يعد تحسين الاستراتيجيات الجراحية وفقًا للحالة الأساسية للأطفال والبالغين الشباب تحديًا. 3)
هذه تقنية تجمع بين نظام المراقبة واسع الزاوية وإضاءة الثريا لتعويض محدودية الرؤية في الجراحة التقليدية.7) أظهر التحليل التلوي أن النتائج البصرية والتشريحية مماثلة للطريقة التقليدية، مع تقليل وقت الجراحة.9)
قد تؤثر إعادة ترتيب المستقبلات الضوئية بعد الجراحة على النتائج الوظيفية، ويُدرس ذلك كعامل يفسر الاختلاف في الوظيفة البصرية بعد جراحة ربط الصلبة وجراحة الزجاجية.6)
يتم دراسة علاجات جديدة مثل زرعة الديكساميثازون ممتدة الإطلاق للوذمة البقعية الكيسية التي تحدث بعد إصلاح انفصال الشبكية الروماتويدي.8)
أفاد أحمد آي وآخرون (2025) بحالة امرأة تبلغ من العمر 83 عامًا اختفت فيها البراريق بعد إصلاح انفصال الشبكية الروماتويدي. 11) يُقترح أن آلية ذلك تتضمن تحلل السائل تحت الشبكية والاستجابة الالتهابية الموضعية.
إجراء في مرحلة البحث يهدف إلى تحرير الجر الزجاجي البقعي (VMT) أو ثقب البقعة دون جراحة باستخدام حقن الغاز.
في إرشادات RCOphth iFTMH (إصدار 2025)، تم الإبلاغ عن أن معدل إغلاق ثقب البقعة باستخدام تحلل الزجاجي الهوائي يبلغ 47.8%، ومعدل حدوث ثقب البقعة الجديد 5.3%. 12)
في التجربة العشوائية المضبوطة لـ DRCR التي تستشهد بها AAO ERM/VMT PPP (2019)، كان معدل تحرير الجر الزجاجي البقعي باستخدام C₃F₈ 78% مقابل 9% (مجموعة العلاج الوهمي)، ولكن تم إيقاف التجربة مبكرًا بسبب مخاوف تتعلق بالسلامة. 13) في الوقت الحالي، الاستطبابات محدودة ولم يصبح الإجراء علاجًا قياسيًا.
أجرى آل صالح وآخرون (2025) عملية إعادة تثبيت الشبكية بالغاز باستخدام غاز SF₆ لانفصال الشبكية الروماتويدي الرضحي غير الشامل للنقرة، وحققوا إعادة التثبيت خلال 24 ساعة ورؤية نهائية 20/40. 14) يشير هذا إلى فعالية هذه التقنية في انفصال الشبكية الرضحي مع اختيار الحالات المناسب.
أبلغ دين وآخرون (2023) عن حالات أظهرت التهابًا متفاقمًا ورواسب خلف القرنية وعتامة زجاجية بعد 2-3 أسابيع من جراحة الزجاجية مع ربط الصلبة. 15) تحسنت الحالات بزيادة الستيرويدات واستخدام مضادات الالتهاب غير الستيرويدية جهازيًا، مما أظهر فائدة اختبار HLA-B27 في تشخيص الالتهاب المستمر بعد الجراحة.
أبلغ أو إيونغ وآخرون (2024) عن حالة مصاحبة لثقب البقعة مجهول السبب استمر 30 عامًا موثقًا بالصور وانفصال شبكية روماتويدي حاد غير شامل للنقرة، وتم تحقيق إعادة التثبيت وإغلاق الثقب في وقت واحد باستخدام استئصال الزجاجية مع تقشير الغشاء المحدد الداخلي وسدادة C₃F₈. 16) على الرغم من أن تحسن الرؤية كان محدودًا (بقي 6/45) بسبب الضرر طويل الأمد للمستقبلات الضوئية، إلا أن التقرير يلفت الانتباه كدليل على إمكانية الجراحة المتزامنة.