پارگی فلپدار (پارگی نعل اسبی)
سوراخی که در اثر کشش زجاجیه در شبکیه ایجاد میشود. فلپ شبکیه به شکل نعل اسب است.
در افراد میانسال و مسن همراه با جداشدگی خلفی زجاجیه، ۶۰٪ در قسمت فوقانی تمپورال شایع است. تمایل به ایجاد جداشدگی با ارتفاع زیاد دارد.

جداشدگی رگماتوژن شبکیه (Rhegmatogenous Retinal Detachment; RRD) وضعیتی است که در آن یک پارگی در شبکیه ایجاد میشود و زجاجیه مایع شده وارد فضای زیرشبکیه میشود و شبکیه عصبی (شبکیه حسی) از لایه اپیتلیوم رنگدانهدار شبکیه (RPE) جدا میشود. واژه رگماتوژن از کلمه یونانی به معنای «شکاف» گرفته شده است.
سه نوع جداشدگی شبکیه وجود دارد. نوع رگماتوژن (RRD) شایعترین است و از نوع کششی (TRD: کشش مکانیکی ناشی از غشاهای پرولیفراتیو) و نوع ترشحی (ERD: تجمع مایع ناشی از ترشح از عروق مشیمیه و شبکیه) متمایز میشود. این مقاله عمدتاً بر نوع رگماتوژن تمرکز دارد.
جداشدگی شبکیهی ترشحی بدون پارگی است و با جابجایی مایع (shifting fluid) در تغییر وضعیت بدن مشخص میشود. درمان عمدتاً بر اساس درمان بیماری زمینهای است و اساساً با نوع پارگیدار متفاوت است.
مفهوم ترمیم با بستن پارگی در دههی ۱۹۲۰ توسط ژول گونین پایهگذاری شد. پیش از آن، میزان بهبودی کمتر از ۵٪ بود، اما با روش ایگنیپانکچر (انعقاد حرارتی) گونین به ۳۰ تا ۶۰٪ افزایش یافت. تحولات بعدی به شرح زیر است:
امروزه میزان موفقیت اولیه جراحی بیش از ۹۰٪ و با جراحیهای متعدد به ۹۸٪ میرسد.
بروز سالانه ۱ تا ۱.۵ نفر در هر ۱۰۰۰۰ نفر جمعیت است و بنابراین بیماری نسبتاً نادری است. با این حال، در مناطق و جمعیتهایی با شیوع بالای نزدیکبینی، تعداد موارد افزایش یافته است. حدود ۱۰٪ موارد دوطرفه هستند، بنابراین در بیمارانی که یک چشم تحت عمل جراحی قرار گرفته است، معاینه منظم چشم مقابل اهمیت دارد.
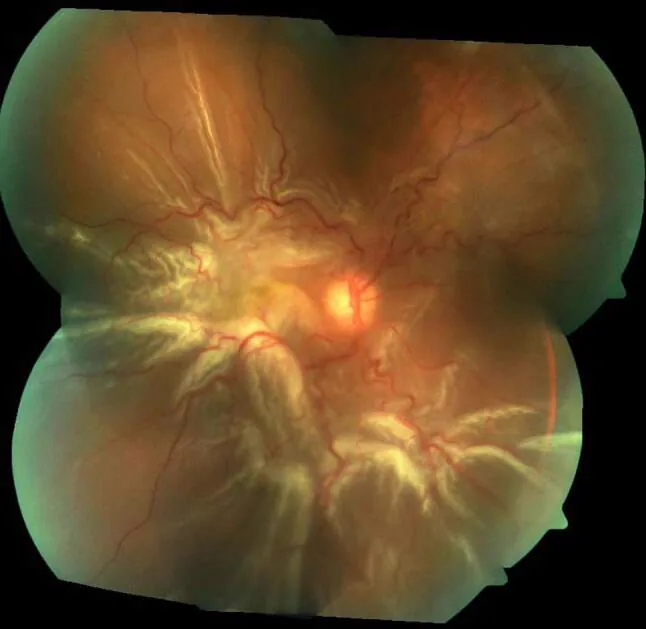
پارگی فلپدار (پارگی نعل اسبی)
سوراخی که در اثر کشش زجاجیه در شبکیه ایجاد میشود. فلپ شبکیه به شکل نعل اسب است.
در افراد میانسال و مسن همراه با جداشدگی خلفی زجاجیه، ۶۰٪ در قسمت فوقانی تمپورال شایع است. تمایل به ایجاد جداشدگی با ارتفاع زیاد دارد.
سوراخ گرد همراه با اوپرکولوم
در اثر کشش زجاجیه، فلپ پارگی کاملاً جدا شده و تشکیل میشود. فلپ جدا شده (operculum) درون زجاجیه شناور میماند.
به دلیل رفع کشش، پیشرفت نسبتاً کند است. اما زجاجیه مایع شده به راحتی از سوراخ باز شده وارد میشود.
سوراخ آتروفیک
در اثر تغییرات آتروفیک شبکیه درون دژنراسیون مشبک ایجاد میشود. بدون درپوش (operculum) است.
در جوانان، زنان و افراد با نزدیکبینی شدید شایعتر است. به دلیل عدم همراهی با کشش زجاجیه، پیشرفت اغلب آهسته است.
محل شایع پارگی، ناحیه محیطی شبکیه است که دو سوم کل موارد را تشکیل میدهد. از نظر ربعها: ۶۰٪ تمپورال فوقانی، ۱۵٪ تمپورال تحتانی، ۱۵٪ نازال فوقانی و ۱۰٪ نازال تحتانی است.
فتوپسی نشانه کشیدگی شبکیه به دلیل جداشدگی خلفی زجاجیه است و می تواند علامت پیش درآمد ایجاد پارگی باشد. به ویژه اگر همزمان با مگسپران ظاهر شود یا نقص میدان بینایی به آن اضافه گردد، مراجعه در همان روز توصیه میشود. در ۵.۴ تا ۸٪ از بیمارانی که با علائم حاد PVD مراجعه میکنند، پارگی شبکیه یافت میشود و در صورت همراهی با خونریزی زجاجیه، در دو سوم موارد پارگی کشف میشود. 2)
برای ایجاد جداشدگی شبکیه رگماتوژن دو شرط مطلق لازم است: (۱) وجود سوراخ در شبکیه و (۲) مایع شدن زجاجیه. برای ایجاد سوراخ در شبکیه، باید نواحی دژنره و نازک شده در شبکیه وجود داشته باشد یا کشش زجاجیه یا نیروی خارجی شدید به کره چشم وارد شود.
پارگیهای شبکیه با خطر بالا، کاندیدای فعال فوتوکواگولاسیون لیزری پیشگیرانه هستند.
عوامل خطر برای درمان پیشگیرانه در دژنراسیون شبکهای: ① سابقه جداشدگی شبکیه در چشم مقابل، ② چشم بدون عدسی یا چشم با لنز داخل چشمی، ③ نزدیکبینی شدید همراه با دژنراسیون شبکهای پیشرفته، ④ سابقه خانوادگی جداشدگی شبکیه، ⑤ همراهی با سندرم مارفان، سندرم استیکلر یا سندرم اهلرز-دنلوس.
شرایط لیزر فتوکوآگولاسیون: 0.2 ثانیه، 150 میلیوات، از 200 میکرومتر شروع کرده و به تدریج قدرت را افزایش دهید تا لکههای انعقادی به رنگ سفید ضخیم ایجاد شود. برای دژنراسیون شبکهای، با استفاده از لنز سهآینه یا لنز تماسی واید-آنگل معکوس، ناحیه ضایعه را با 2 تا 3 ردیف لکه انعقادی بدون فاصله احاطه کنید (اندازه انعقاد 400 تا 500 میکرومتر).
نزدیکبینی بزرگترین عامل خطر RRD است، اما میزان بروز 0.01 تا 0.015٪ جمعیت است و اکثر افراد نزدیکبین به آن مبتلا نمیشوند. با این حال، در نزدیکبینی شدید (6- دیوپتر یا بیشتر)، میزان همراهی با دژنراسیون شبکهای بالاست و از سوراخهای آتروفیک درون دژنراسیون شبکهای تا RRD در 0.3 تا 0.5٪ موارد گزارش شده است. معاینات دورهای فوندوس به ویژه مهم است.
تشخیص با استفاده از افتالموسکوپی غیرمستقیم و معاینه فوندوس با میکروسکوپ اسلیت لامپ با لنز جلویی و لنز سه آینه انجام میشود تا شبکیه جدا شده و پارگی علت آن تأیید شود. در میکروسکوپ اسلیت لامپ، زجاجیه نیز همزمان بررسی میشود و وجود جداشدگی خلفی زجاجیه و کشش زجاجیه بر روی پارگی ارزیابی میگردد. اینکه آیا جداشدگی به ناحیه ماکولا گسترش یافته است یا خیر بر پیشآگهی بینایی پس از جراحی تأثیر میگذارد، بنابراین حتماً باید بررسی شود.
در معاینه سرپایی، معاینه با افتالموسکوپی غیرمستقیم دوچشمی همراه با فشار اسکلرال مفیدترین روش است و تمایز بین پارگی و شبهپارگی، وجود یا عدم وجود مایع زیر شبکیه در اطراف پارگی، و ارزیابی وسعت جداشدگی در تصمیمگیری درمانی بسیار مهم است.
در شرح حال، اطلاعات زیر برای تشخیص و تعیین برنامه درمانی مهم است: 2)
این یک قانون عملی برای تخمین محل پارگی علّی بر اساس شکل جداشدگی است.
| شکل جداشدگی | محل پارگی پیشبینی شده | دقت تشخیص |
|---|---|---|
| جداشدگی فوقانی در سمت گیجگاهی یا بینی | در فاصله ۱.۵ ساعت از مرز بالاتر | ۹۸٪ |
| جداشدگی فوقانی که از دو طرف از ساعت ۱۲ پایین میآید | درون مثلث رأس ساعت ۱۲ | ۹۳٪ |
| جداشدگی تحتانی | پارگی در سمت مرز بالایی | ۹۵٪ |
| جداشدگی تاولی تحتانی | ناشی از پارگی فوقانی | — |
معاینه ته چشم با افتالموسکوپ غیرمستقیم پس از گشاد کردن مردمک اساس تشخیص است، اما در صورت دید ضعیف به دلیل خونریزی زجاجیه، سونوگرافی B-scan ضروری است. همچنین برای جداشدگیهای ظریف ماکولا، OCT مفید است. برای شناسایی کامل پارگی، معاینه محیطی با فشار اسکلرا توصیه میشود.
اصل درمان جداشدگی شبکیه، جراحی اورژانسی است. شرط ضروری درمان، بستن کامل پارگی است، زیرا باقی ماندن پارگی منجر به جداشدگی مجدد میشود. بیش از 90% موارد با جراحی اول و 98% با جراحیهای متعدد بهبود مییابند.
بینایی پس از جراحی به شدت به وجود یا عدم وجود جداشدگی ماکولا قبل از عمل و مدت آن بستگی دارد. در مواردی که ماکولا قبلاً جدا شده است، جراحی باید در اسرع وقت انجام شود. اگر جراحی در زمان مناسب انجام شود، بیش از 95% موارد بهبود مییابند، اما بینایی پس از بازگشت شبکیه در حدود نیمی از موارد 0.5 یا کمتر است و نقص میدان بینایی یا دگرنمایی اغلب باقی میماند.
مرور سیستماتیک کاکرین و متاآنالیز نشان داد که تفاوت معنیداری در نتایج آناتومیک و بینایی بین ویترکتومی (PPV) و بست اسکلرا (SB) وجود ندارد (شواهد کم تا بسیار کم)، و انتخاب روش جراحی باید بر اساس ویژگیهای هر مورد باشد. 2)
هنگامی که ماکولا جدا میشود، تغییرات غیرقابل برگشت سلولهای گیرنده نور آغاز میشود. در نوع ماکولا-روشن، ۷۳٪ از بیماران دو ماه پس از جراحی به حدت بینایی اصلاحشده ۰/۵ یا بهتر دست مییابند. در نوع ماکولا-جدا، حدود نیمی از بیماران حدت بینایی ۰/۵ یا کمتر دارند.
حفظ وضعیت بدن قبل از جراحی ممکن است از ورود مایع به ماکولا جلوگیری کند:
انتخاب روش جراحی بر اساس سن، وجود یا عدم وجود جداشدگی خلفی زجاجیه، و موقعیت و اندازه پارگی انجام میشود.
یک عمل جراحی خارج چشمی است که در آن یک بند سیلیکونی روی صلبیه خارجی چشم بخیه و ثابت میشود و دیواره چشم را به سمت داخل فرورفته و فشار میدهد تا پارگی بسته شود.
موارد مناسب:
مراحل عمل:
| جنس باکل | شکل | کاربرد اصلی |
|---|---|---|
| اسفنج سیلیکونی | نوع برجسته موضعی | پارگی منفرد/موضعی |
| نوار سیلیکونی | نواری/حلقوی | بستن حلقوی/باکل ۳۶۰ درجه |
| تایر سیلیکونی | نواری پهن | پارگیهای گسترده و دژنراسیون شبکهای |
نتایج: میزان موفقیت آناتومیک اولیه بیش از ۹۰٪. در چشمهای دارای عدسی طبیعی، ممکن است نتایج بینایی در مقایسه با ویترکتومی بهتر باشد، 5, 6) و در موارد جداشدگی بدون درگیری ماکولا، SB نتایج بهطور معنیداری بهتری نشان داده است. 6)
عوارض اصلی: جداشدگی مجدد، PVR، SINS (عفونت، نکروز، نمایان شدن بالشتک ناشی از بالشتک)، 4) تغییر انکساری (نزدیکبینی)، اختلال حرکات چشم و دوبینی.
موارد مصرف:
روش: پس از ویترکتومی، پارگی مسدود شده و تامپوناد داخلی با گاز (20% SF₆، 14% C₃F₈) یا روغن سیلیکون انجام میشود.
نتایج: میزان موفقیت آناتومیک اولیه مشابه با جراحی بکلینگ اسکلرا است. 2) تسریع آب مروارید یک عیب است و در بیماران جوان با لنز شفاف باید با احتیاط اندیکاسیون داده شود.
حفاظت از ماکولا در حین جراحی در موارد بدون جداشدگی ماکولا: در مواردی که ماکولا جدا نشده است، حفاظت از ماکولا در حین جراحی بسیار مهم است.
روش استیمرولر: در جداشدگی تاولی نزدیک ماکولا، با چرخاندن گاز از روی ماکولا از جداشدگی ایاتروژنیک ماکولا جلوگیری میکند. این روش به عنوان یک تکنیک منحصربهفرد حین عمل در جداشدگی شبکیه بدون درگیری ماکولا شناخته میشود.
یک روش سرپایی است که در آن گاز قابل انبساط به داخل زجاجیه تزریق میشود، با نیروی شناوری گاز پارگی بسته میشود و سپس با کرایوتراپی یا فوتوکوآگولاسیون اطراف پارگی اسکار ایجاد میشود.
موارد مناسب:
نوع گاز و ویژگیها:
| گاز | حجم تزریق | ضریب انبساط | مدت ماندگاری در چشم |
|---|---|---|---|
| SF₆ (هگزا فلوراید گوگرد) | 0.5 تا 0.6 میلیلیتر | حدود 2 برابر | حدود 2 هفته |
| C₃F₈ (اکتا فلوروپروپان) | 0.3 میلیلیتر | حدود 4 برابر | حدود 8 هفته |
مراحل انجام روش:
نتایج کارآزمایی PIVOT (مقایسه تصادفی PR و PPV):
| معیار ارزیابی | گروه PR | گروه PPV |
|---|---|---|
| نرخ موفقیت اولیه | ۸۰٫۸٪ | ۹۳٫۲٪ |
| نرخ نهایی جااندازی | 98.7% | 98.6% |
| دید پس از عمل (۶ ماه) | 78.4±12.3 حرف | 68.5±17.8 حرف |
| جراحی آب مروارید (12 ماه، چشم دارای عدسی) | 16% | 65% |
نرخ نهایی جااندازی تقریباً مشابه است و گروه PR از نظر دید پس از عمل و کاهش دگرنمایی برتر بود.
عوارض اصلی: نفوذ گاز زیر شبکیه (پدیده تخم ماهی)، 10) ایجاد پارگی جدید، انسداد شریان مرکزی شبکیه، پیشرفت آب مروارید.
این یک روش باکینگ اسکلرای سگمنتال بدون تخلیه مایع است که برای حدود ۹۰٪ از موارد جداشدگی شبکیه روماتوژن قابل استفاده است. نتایج خوبی گزارش شده است: نرخ موفقیت اولیه ۹۱٪، پس از جراحی مجدد ۹۷.۴٪، و بروز PVR ۰.۹٪.
موارد زیر برای این روش مناسب نیستند:
| روش جراحی | موارد کاربرد اصلی | نرخ موفقیت اولیه | ویژگیها |
|---|---|---|---|
| باکلینگ اسکلرال | جوانان، سوراخهای آتروفیک، RRD ساده | بیش از ۹۰٪ | حفظ عدسی، جراحی خارج چشمی |
| ویترکتومی | موارد پیچیده، پارگیهای متعدد، PVR | حدود ۹۰٪ | پوشش وسیع، تسریع آب مروارید |
| پنوموپکسی شبکیه | پارگی موضعی فوقانی | ۸۰٫۸٪ | سرپایی، محدودیت وضعیت، بینایی خوب |
| روش لینکوف-کریسیگ | حدود ۹۰٪ از RRD | ۹۱٪ | بدون تخلیه، کمتهاجمی |
روش جراحی بر اساس شدت ویترئورتینوپاتی پرولیفراتیو (PVR) انتخاب میشود.
در جراحی اولیه، بیش از ۹۰٪ موارد از نظر آناتومیکی ترمیم میشوند، اما بینایی پس از جراحی در حدود نیمی از بیماران ۰/۵ یا کمتر است و نقص میدان بینایی یا دگرنمایی اغلب باقی میماند. مهمترین عامل تعیینکننده پیشآگهی بینایی، وجود یا عدم وجود جداشدگی ماکولا و مدت آن است. جراحی زودهنگام قبل از جداشدگی ماکولا پیشآگهی بینایی خوبی دارد، اما حتی پس از جداشدگی ماکولا نیز جراحی زودهنگام نتایج بهتری به همراه دارد.
裂孔原性網膜剥離の発症条件は(1)網膜の「孔」的存在と(2)硝子体液化の2つである。
弁状裂孔の形成:後部硝子体剥離による硝子体牽引が格子状変性や硝子体強付着部に集中する。格子状変性や硝子体強付着部位が存在すると裂孔形成に至る。耳側上方60%に好発する。
تشکیل سوراخ آتروفیک: بدون کشش زجاجیه، از نازک شدن و نکروز شبکیه درون دژنراسیون مشبک ایجاد میشود. در جوانان، زنان و نزدیکبینی شدید شایعتر است. از آنجایی که قبل از جداشدگی خلفی زجاجیه رخ میدهد، زجاجیه باقی میماند و پیشرفت اغلب آهسته است.
هنگامی که جداشدگی شبکیه رخ میدهد، سلولهای گیرنده نور و سلولهای اپیتلیوم رنگدانه شبکیه از هم جدا میشوند و تأمین اکسیژن و مواد مغذی از مشیمیه مختل میشود. از مراحل اولیه، دژنراسیون و ریزش بخش خارجی سلولهای گیرنده نور رخ میدهد و به تدریج به دژنراسیون غیرقابل برگشت میانجامد.
عوامل اصلی گسترش مایع زیرشبکیه به ناحیه ماکولا در زیر آورده شده است.
مکانیسم جااندازی شبکیه تنها با بستن صلبیه بدون تخلیه مایع زیرشبکیه به شرح زیر است:
PVR بزرگترین عارضه پس از جراحی RRD است و به عنوان جداشدگی تراکشنال ناشی از تشکیل غشاهای پرولیفراتیو پیششبکیهای و زیرشبکیهای تعریف میشود.
مکانیسم: جداشدگی شبکیه → تخریب سد خونی-شبکیه → خروج سلولهای RPE، سلولهای گلیال و ماکروفاژها به حفره زجاجیه → تحریک سیتوکینهایی مانند TGF-β → تبدیل اپیتلیال-مزانشیمی و تکثیر سلولها → تشکیل غشای انقباضی → جداشدگی مجدد.
سلولهای RPE به سلولهای شبه فیبروبلاست تبدیل شده و کلاژن تولید میکنند و بافت پرولیفراتیو غشایی و طنابی شکل میسازند. طبقهبندی شدت PVR بر اساس طبقهبندی قدیمی (Retina Society 1983) به شرح زیر است.
طبقهبندی جدید ماکمر در سال 1991، PVR قدامی و ضایعات زیرشبکیه را در نظر گرفته و وسعت ضایعه را با ساعتهای ساعت بیان میکند.
Arndt و همکاران (2023) در مطالعهای روی 73 بیمار مبتلا به RRD غیردیابتی و 64 بیمار مبتلا به ERD گزارش کردند که غلظت گلوکز داخل زجاجیه در چشمهای RD (2.28 mmol/L) به طور معنیداری بیشتر از چشمهای ERM (1.60 mmol/L) بود (p<0.0001). 1) گلوکز داخل زجاجیه با تراکم ماکروفاژها (p=0.002) و وسعت RD (r=0.38) همبستگی معنیدار داشت. همچنین با ضخامت فووئال مرکزی پس از عمل (MFT) همبستگی معکوس (r=-0.51) نشان داد و بین تراکم سلولهای اپیتلیال و درجه PVR-C همبستگی معنیدار (p=0.002) مشاهده شد. 1) همچنین فرضیهای مطرح شده است که اتصالات عرضی کلاژن ناشی از محصولات نهایی گلیکاسیون پیشرفته (AGE) در سفت شدن زجاجیه نقش دارد. 1)
دادههای Arndt و همکاران (2023) نشان میدهد که انسولین ممکن است نقش محافظتی برای مخروطها ایفا کند. 1) بر اساس فرضیهای که محیط گلوکز بالا در چشمهای مبتلا به جداشدگی شبکیه (RD) آسیب به گیرندههای نوری را تشدید میکند، بهبود پیشآگهی بینایی از طریق مداخلات متابولیک به یک موضوع تحقیقاتی تبدیل شده است.
دادههای ثبتنام آلمان نشان میدهد که بروز سالانه از 15.6 به 24.8 در هر 100,000 نفر افزایش یافته است که پیری جمعیت، افزایش جمعیت مبتلا به نزدیکبینی و افزایش تعداد جراحیهای آب مروارید به عنوان عوامل زمینهای ذکر شدهاند. 2) خطر جداشدگی شبکیه پس از جراحی آب مروارید با بهبود تکنیکهای جراحی به 0.21٪ کاهش یافته است. 2)
در پیگیری طولانیمدت چشمهای با سابقه رتینوپاتی نارسی (ROP) درماننشده، پارگی شبکیه در 18.4٪ از افراد زیر 18 سال و 35.1٪ از افراد 19 تا 30 سال مشاهده شد. 3) چسبندگی شدید زجاجیه-شبکیه قبل از جداشدگی خلفی زجاجیه مکانیسم اصلی است و در موارد جداشدگی شبکیه، نرخ جراحی مجدد 36٪ است. بهینهسازی استراتژی جراحی بر اساس بیماری زمینهای در کودکان و بزرگسالان جوان یک چالش است. 3)
این روش ترکیبی از سیستم مشاهده با زاویه وسیع و روشنایی لوستر برای جبران محدودیتهای دید در روش جراحی سنتی است. 7) متاآنالیز نشان داده است که این روش از نظر قدرت بینایی و موفقیت آناتومیک با روش سنتی برابر است و زمان جراحی را کاهش میدهد. 9)
تراز مجدد گیرندههای نوری پس از جراحی ممکن است با پیامد عملکردی مرتبط باشد و به عنوان عاملی برای توضیح تفاوت در عملکرد بینایی پس از جراحی اسکلرال باکلینگ و ویترکتومی مورد مطالعه قرار گرفته است.6)
برای ادم ماکولار سیستوئید (CME) که پس از ترمیم RRD رخ میدهد، درمانهای جدید مانند ایمپلنت دگزامتازون با رهش پایدار در حال بررسی هستند. 8)
Ahmed Iら(2025)は、RRD修復後にドルーゼンが消失した83歳女性の1例を報告した。11) 機序として網膜下液の溶解および局所炎症応答の関与が示唆されている。
ガス注入による硝子体黄斑牽引(VMT)や黄斑円孔の非手術的解除を目指す研究段階の手技である。
RCOphth iFTMH Guideline(2025年版)では、pneumatic vitreolysisによる黄斑円孔閉鎖率は47.8%、黄斑円孔の新規発生率は5.3%と報告されている。12)
AAO ERM/VMT PPP(2019)が引用するDRCR無作為化比較試験では、C₃F₈による硝子体黄斑牽引解除率が78% vs 9%(偽手術群)であったが、安全性上の懸念により試験は早期中止となっている。13) 現時点では適応が限定的であり、標準治療には至っていない。
ال-صالح و همکاران (2025) پنومو رتینوپکسی با گاز SF₆ را برای جداشدگی شبکیه تروماتیک بدون درگیری ماکولا انجام دادند و گزارش کردند که در عرض 24 ساعت جفت شدگی حاصل شد و دید نهایی 20/40 بود. 14) این نشان میدهد که با انتخاب مناسب موارد، این روش ممکن است برای جداشدگی شبکیه تروماتیک نیز مؤثر باشد.
دین و همکاران (2023) مواردی را گزارش کردند که 2-3 هفته پس از ویترکتومی و بندینگ اسکلرا، التهاب بدتر، رسوبات سطح خلفی قرنیه و کدورت زجاجیه ظاهر شد. 15) با افزایش استروئید و مصرف سیستمیک NSAIDs بهبود یافت و نشان داد که آزمایش HLA-B27 در تشخیص افتراقی التهاب پایدار پس از عمل مفید است.
آو-یونگ و همکاران (2024) موردی از سوراخ ماکولای ایدیوپاتیک 30 ساله (ثبت شده با عکس) همراه با جداشدگی حاد شبکیه با ماکولای متصل را با PPV + جداسازی ILM + تامپوناد C₃F₈ درمان کردند و همزمان جفت شدگی و بسته شدن سوراخ حاصل شد. 16) اگرچه بهبود بینایی به دلیل آسیب طولانی مدت فتورسپتورها محدود بود (6/45 باقی ماند)، این گزارش به عنوان نشاندهنده امکان جراحی همزمان قابل توجه است.