جابجایی و دررفتگی IOL
تشخیص و اندیکاسیون جراحی افتادن IOL به دلیل پارگی زونولهای Zinn. انتخاب فیکساسیون داخل اسکلرال (روش فلنج و روش فورسپس).

لنز داخل چشمی (IOL) یک لنز مصنوعی است که پس از برداشتن عدسی کدر شده در جراحی آب مروارید، به طور دائمی در داخل چشم قرار میگیرد. چشمی که IOL در آن کاشته شده است، چشم شبه عدسی (pseudophakia) نامیده میشود. برخلاف اصلاح با عینک یا لنز تماسی، IOL مستقیماً در سیستم نوری چشم ادغام میشود، بنابراین بزرگنمایی یا کوچکنمایی تصویر رخ نمیدهد و طبیعیترین و فیزیولوژیکترین عملکرد بینایی حاصل میشود.
رایجترین IOL در حال حاضر IOL تاشو (foldable IOL) است که از بخش نوری (optic) و بخش نگهدارنده (haptic) تشکیل شده است. قطر نوری استاندارد 6.0 میلیمتر است و میتوان آن را از طریق برش کوچک 2.4 تا 2.8 میلیمتری فیکوامولسیفیکاسیون (PEA) با استفاده از تزریقکننده وارد کرد. در برخی موارد دشوار، از IOL با قطر نوری بزرگ 7.0 میلیمتر استفاده میشود که به بهبود دید در معاینه فوندوس و بهبود ثبات مرکزی در تثبیت خارج کپسولی کمک میکند.
طبقهبندی بر اساس مواد در زیر آورده شده است.
| مواد | ویژگی | موارد مصرف اصلی |
|---|---|---|
| آکریلیک آبگریز | آب مروارید ثانویه کمتر است. مراقب گلیستنینگ باشید | انتخاب استاندارد فعلی |
| آکریلیک آبدوست | سازگاری زیستی بالا. خطر رسوب کلسیم (کدر شدن IOL) در استفاده طولانی مدت | IOL با طراحی خاص |
| سیلیکون | قابلیت تاشوندگی خوب. در چشمهایی که تامپوناد داخلی با روغن سیلیکون انجام شده، مناسب نیست | برخی از PIOL |
| PMMA | ماده سخت. نیاز به باز کردن برش به ۵ تا ۷ میلیمتر | IOL با فیکساسیون ویژه・کاشت ثانویه |
構造面では、光学部と支持部が同一素材の 1ピースレンズ と異素材の 3ピースレンズ がある。1ピースは通常の囊内固定(bag-in-the-lens)に用い、3ピースは囊外固定・強膜固定・縫着術に適している。1ピースを囊外(毛様溝)に誤って固定すると、支持部が虹彩を擦過して虹彩色素散布や炎症遷延を引き起こすため注意を要する。
球面 IOL では光軸近くを通る近軸光線と周辺光線の焦点位置がずれる球面収差が生じる。これに対し 非球面 IOL は各屈折面の傾斜を変化させ周辺光線と近軸光線を同一焦点に収束させることで球面収差を低減する。現在ほぼすべての IOL が非球面設計を採用しており、コントラスト感度が向上する。ただし非球面設計は偏心・傾斜によってコマ様収差が増加するため、Zinn 小帯が脆弱で IOL 固定が不安定な症例では球面 IOL を選択する判断もある。
着色(黄色フィルター)IOL は短波長光(青色光)の透過率を低下させ、ヒト成人水晶体の分光透過率に近似させた設計で、網膜光障害リスクの軽減が期待される。
1981年に Sanders らが SRK 式(Sanders-Retzlaff-Kraff 式)を提唱し、IOL 度数計算が系統化された1)。1984年には Mazzocco が折りたたみシリコーン IOL を開発し、小切開手術への道を開いた。日本は折りたたみ IOL の世界初認可国であり、その後のインジェクター開発でも国際的に先駆的な役割を担っている。1953年に Strampelli が行った前房型 IOL 挿入は数年後に 70〜80% の症例に水疱性角膜症を引き起こし頓挫したが、これが後の IOL 設計改良への原動力となった。
رایجترین نوع IOL است که برای تمرکز بر یک نقطه طراحی شده است. این گزینه استاندارد تحت پوشش بیمه (درمان انتخابی) است و اگر هدف پس از عمل، دید طبیعی (امتروپی) باشد، دید دور بدون عینک خوب خواهد بود، اما برای دید نزدیک به عینک مطالعه نیاز است. مزیت آن بالاترین حساسیت کنتراست و حداقل تابش خیرهکننده و هاله در شب است.
برای مقابله با پیرچشمی پس از عمل، گزینههای زیر وجود دارد:
→ برای جزئیات بیشتر به لنز داخل چشمی تککانونی مراجعه کنید.
این لنزها دید خوبی در چند فاصله کانونی فراهم میکنند و با هدف کاهش وابستگی به عینک (استقلال از عینک) به عنوان لنزهای ارزشافزوده استفاده میشوند. از آنجا که بازده استفاده از نور پراکنده میشود، کاهش حساسیت کنتراست و بروز خیرگی و هاله ممکن است رخ دهد که باید قبل از عمل به طور کامل توضیح داده شود. این لنزها به عنوان درمان انتخابی و با هزینه شخصی بیمار انجام میشود.
این لنز بر روی دو نقطه دور و نزدیک تمرکز میکند. برای فواصل میانی (مانند کار با کامپیوتر در ۵۰ تا ۸۰ سانتیمتر) چندان مناسب نیست. انواع پراش (AcrySof IQ ReSTOR، TECNIS Multifocal) و شکست وجود دارد.
در نوع پراش، نور پراش مرتبه صفر برای دید دور و مرتبه اول برای دید نزدیک طراحی شده است. نور پراش مرتبه دوم و بالاتر (حدود ۱۸%) باعث کاهش حساسیت کنتراست فرکانس بالا میشود. نوع آپودایز شده با کاهش پلهها در ناحیه محیطی مردمک، عملکرد دید دور را در نور کم بهبود میبخشد.
در یک متاآنالیز شامل ۸ کارآزمایی تصادفی کنترلشده، لنزهای چندکانونی در مقایسه با لنزهای تککانونی از نظر دید نزدیک بدون عینک (UCNVA، نسبت دید ۶/۶ یا بهتر: RR 0.20، ۹۵% CI 0.07 تا 0.58، ۷۸۲ چشم) و استقلال از عینک (RR 0.63، ۹۵% CI 0.55 تا 0.73، ۱۰۰۰ چشم) برتر بودند. با این حال، فراوانی هاله (RR 3.58، ۹۵% CI 1.99 تا 6.46، ۶۶۲ چشم) در لنزهای چندکانونی به طور معنیداری بیشتر بود. 3)
لنزهای سهکانونی (Trifocal IOL) بر روی سه نقطه دور، میانی و نزدیک فوکوس میکنند و در حال حاضر رایجترین نوع لنزهای چندکانونی هستند. اولین لنز سهکانونی در سال ۲۰۱۰ به صورت بالینی معرفی شد4) و محصولات نماینده فعلی شامل AcrySof IQ PanOptix (Alcon)، AT LISA tri (Carl Zeiss)، FineVision (PhysIOL) و TECNIS Synergy (J&J Vision) هستند.
در یک متاآنالیز از ۲۲ مطالعه با ۲۲۰۰ چشم، لنزهای سهکانونی در مقایسه با لنزهای EDOF از نظر دید نزدیک اصلاحنشده (UCNVA: MD = 0.12 logMAR، p < 0.00001) و نرخ عدم نیاز به عینک (OR = 0.26، p = 0.02) برتر بودند. از سوی دیگر، تفاوت معنیداری در دید دور اصلاحنشده (UDVA) و دید میانی اصلاحنشده (UIVA) بین دو گروه وجود نداشت و نمره Quality of Vision در لنزهای سهکانونی به طور معنیداری بالاتر بود (MD = 1.24، p = 0.03).5)
در یک مرور سیستماتیک بر روی لنزهای سهکانونی، دید میانی در لنزهای سهکانونی به طور معنیداری بهتر از لنزهای دوکانونی بود (DCIVA: MD −0.16 logMAR، 95% CI −0.22 تا −0.10)، اما تفاوت معنیداری در CDVA، دید دور، دید نزدیک، حساسیت کنتراست و رضایت بیماران مشاهده نشد.4)
لنزهای Extended Depth of Focus (EDOF) نور را به جای یک نقطه کانونی واحد، در یک محدوده پیوسته از فوکوس پخش میکنند و بدین ترتیب یک محدوده فوکوس گسترده (depth of focus) از دور تا میانی فراهم میکنند. اولین محصول دارای نشان CE در سال ۲۰۱۴ معرفی شد4). محصولات نماینده شامل TECNIS Symfony (J&J Vision)، TECNIS Eyhance و AcrySof IQ Vivity (Alcon) هستند.
متاآنالیز فوق (22 کارآزمایی) نشان داد که EDOF IOL در مقایسه با IOL سهکانونی از نظر حدت بینایی اصلاحشده دور (CDVA: MD = -0.01 logMAR، p = 0.01) اندکی برتر است و تفاوت معنیداری در فراوانی تابشخوردگی و هاله بین دو گروه وجود نداشت.5) راهنمای ESCRS، EDOF IOL را به عنوان «گزینهای برای بیمارانی که به دید متوسط اهمیت میدهند و میخواهند عوارض جانبی نوری را به حداقل برسانند» توصیه میکند.4) در کارآزمایی ثبتشده ایالات متحده برای ارزیابی EDOF IOL (AcrySof IQ Vivity)، بهترین حدت بینایی اصلاحشده دور (BCVA) معادل گروه کنترل تککانونی (CDVA تکچشمی 0.00 logMAR) بود و کاهش حساسیت کنتراست در شرایط نوری متوسط (مزوپیک) در حد متوسط باقی ماند.17)
→ برای جزئیات بیشتر به لنز داخل چشمی چندکانونی مراجعه کنید.
IOL توریک برای اصلاح آستیگماتیسم قرنیه طراحی شده است و دارای علامتگذاری روی نصفالنهار ضعیف نوری است که با نصفالنهار قوی قرنیه همراستا شده و در کیسه کپسولی ثابت میشود. با هر 1 درجه انحراف محور، اثر اصلاحی حدود 3.3% کاهش مییابد و با انحراف 30 درجه، نه تنها اثر اصلاحی از بین میرود، بلکه ممکن است عملکرد بینایی در مقایسه با IOL غیرتوریک بدتر شود.
معیارهای تقریبی اندیکاسیون IOL توریک (تعیینشده توسط هر مرکز):
ESCRS ガイドライン(2024)は、角膜乱視 1.0 D 以上の眼でトーリック IOL を考慮することを推奨し、2.0 D 以上では強いエビデンス(GRADE ++)がある。4) 13 試験のメタ解析では、トーリック IOL は非トーリック IOL(弛緩切開あり/なし)と比較して術後 UDVA(MD −0.07 logMAR、95% CI −0.10〜−0.04)および 20/25 未達率(RR 0.59、95% CI 0.50〜0.70)で優れていた。14)
Zinn 小帯脆弱・後囊破損症例や散瞳不十分例は正確な軸合わせが困難なため適応外となる場合が多い。計算には各メーカー提供のオンラインカリキュレーター、または装置内蔵の Barrett Toric 式・Haigis-T 式を用いる。
→ 詳細は トーリック眼内レンズ を参照。
水晶体を保持したまま虹彩後面・毛様溝に固定する IOL で、屈折矯正手術の一形態である。代表的なものは ICL(Implantable Collamer Lens; EVO+ ICL)で、コラマー素材でできた後房型 PIOL であり、高い生体適合性を持つ。角膜を削らず可逆性があり、中等度から強度近視まで幅広く対応できる。
در دستورالعمل جراحی انکساری انجمن چشمپزشکی ژاپن (نسخه ۸)، سن مناسب برای جراحی لنز داخل چشمی فاکیک (Phakic IOL) اصولاً ۲۱ تا ۴۵ سال و میزان انکسار قابل اصلاح، نزدیکبینی ۶ دیوپتر یا بیشتر تعیین شده است. برای نزدیکبینی متوسط (۳ تا کمتر از ۶ دیوپتر) و نزدیکبینی شدید (بیش از ۱۵ دیوپتر) باید با احتیاط عمل شود. علاوه بر موارد منع مشترک با جراحی لیزر اگزایمر (التهاب فعال بخش خارجی چشم، آب مروارید، یووئیت و غیره)، موارد منع اضافی شامل اتاق قدامی کم عمق، اختلال اندوتلیوم قرنیه و قوز قرنیه پیشرونده است. 6)
ارزیابیهای قبل از عمل ضروری شامل شمارش سلولهای اندوتلیال قرنیه، تصویربرداری بخش قدامی (شامل عمق اتاق قدامی) و اندازهگیری قطر قرنیه (قطر افقی) است. 6)
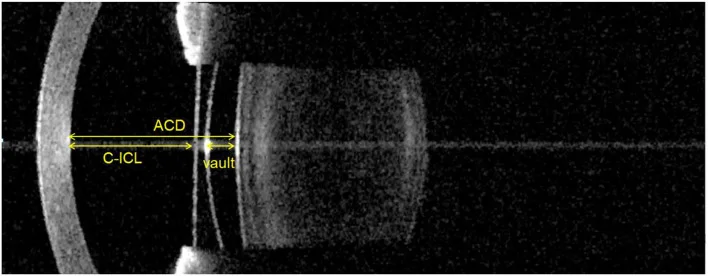
→ برای جزئیات بیشتر به لنز اتاق خلفی فاکیک (ICL) مراجعه کنید.
عدسی داخل چشمی کمکی (Add-on IOL) است که بر روی عدسی داخل چشمی تککانونی موجود، با تثبیت در شیار مژگانی (sulcus ciliaris) نصب میشود. حتی در چشمهایی که قبلاً عدسی داخل چشمی تککانونی کاشته شده است، میتوان اصلاح پیرچشمی، آستیگماتیسم و نزدیکبینی را به صورت پسافزوده انجام داد. فاصله آن با عدسی داخل چشمی ثابت در کیسه (کیسولار) نسبتاً ثابت است و پایداری طولانی مدت خوبی دارد.
→ برای جزئیات به عدسی داخل چشمی کمکی مراجعه کنید.
| نوع | محدوده فوکوس | حساسیت کنتراست | خیرگی و هاله | اصلاح آستیگماتیسم | پوشش بیمه | هزینه اضافی تخمینی (هر دو چشم) |
|---|---|---|---|---|---|---|
| تککانونی | یک نقطه (دور یا نزدیک) | ◎ | هیچ | △ (توریک جداگانه) | ○ (درمان انتخابی) | ۰ تا چند ده هزار ین |
| دوکانونی (نوع پراش) | دور + نزدیک | ✓ | ++ (متوسط) | △~✓ | ✗ | 300,000 تا 500,000 ین |
| سهکانونی | دور+میانه+نزدیک | ✓ | ++ (متوسط) | △~✓ | × | 400,000~600,000 ین |
| EDOF | دور تا متوسط (پیوسته) | ◎〜○ | + (خفیف) | △〜○ | × | 350,000 تا 550,000 ین |
| توریک (تککانونی) | یک نقطه (اولویت دور) | ◎ | هیچ | ◎ | × (درمان انتخابی) | ۱۰۰,۰۰۰ تا ۱۵۰,۰۰۰ ین |
| عدسی داخل چشمی فاکیک (PIOL/ICL) | دور (بدون نیاز به اصلاح قرنیه) | ◎ | هیچ | EVO+ △~○ | × | 500,000~700,000 ین |
| عدسی افزودنی | عدسی موجود + اصلاح پیرچشمی | ○ | + | ○ | × | 300,000 تا 450,000 ین |
هزینهها تخمین تقریبی برای دو چشم در درمان خصوصی است. بسته به مرکز و لنز انتخابی بسیار متفاوت است.
انتخاب IOL مستقیماً بر کیفیت بینایی پس از عمل تأثیر میگذارد، بنابراین تأیید دقیق خواستههای بیمار قبل از عمل ضروری است. دستورالعمل آب مروارید ESCRS تصریح میکند که «ارزیابی انتظارات بیمار و رضایت آگاهانه دقیق مهمترین پیشنیاز برای انتخاب مناسب IOL است». 4) اطلاعاتی که باید جمعآوری شود:
شرایط مناسب برای عدسی چندکانونی (تریفوکال و EDOF):
متاآنالیز نشان داده است که در صورت عدم رفع وابستگی به عینک یا عدم بهبود عوارض جانبی نوری پس از کاشت IOL چندکانونی، نرخ تعویض IOL در عرض یک سال افزایش مییابد. 3)
IOL توریک برای اصلاح آستیگماتیسم منظم قرنیه مؤثر است، اما چند پیششرط وجود دارد.
برای در نظر گرفتن تأثیر آستیگماتیسم قرنیه خلفی، توصیه میشود از فرمول Barrett Toric یا فرمول Haigis-T تعبیهشده در دستگاه اندازهگیری طول محوری نوری استفاده شود. 7) همچنین، از آنجایی که چرخش چشم (cyclotorsion) در حالت نشسته و خوابیده به طور متوسط ۴ تا ۵ درجه رخ میدهد، علامتگذاری با استفاده از عکس یا سیستمهای راهنمای تصویری (CALLISTO eye, VERION) برای تراز خودکار محور، به بهبود دقت کمک میکند. در یک مطالعه آیندهنگر که سیستم راهنمای تصویری را با علامتگذاری دستی مقایسه کرد، گروه راهنمای تصویری آستیگماتیسم باقیمانده پس از عمل به طور معنیداری کمتری داشتند (0.33 D در مقابل 0.51 D، 0.003 = p). 19)
برای افرادی که زیاد در شب رانندگی میکنند یا کارهای بینایی دقیق انجام میدهند، لنزهای تککانونی ممکن است مناسبتر باشند. برعکس، برای کسانی که میخواهند بدون عینک در فواصل مختلف مانند تلفن همراه، کامپیوتر و مطالعه کار کنند، لنزهای چندکانونی گزینه مناسبی هستند. با این حال، بسته به وضعیت چشم (بیماریهای ماکولا، گلوکوم، خشکی چشم و غیره) ممکن است لنزهای چندکانونی مناسب نباشند. مشاوره قبل از عمل با پزشک معالج بسیار مهم است.
برای محاسبه دقیق قدرت لنز داخل چشمی (IOL)، اندازهگیری همزمان چندین پارامتر با استفاده از دستگاه اندازهگیری طول محوری چشم نوری به عنوان استاندارد در نظر گرفته میشود. روش نوری در مقایسه با روش A-mode اولتراسوند خطای اندازهگیری کمتری دارد و پس از پوشش بیمه در سال ۲۰۱۰ در ژاپن با عنوان «اندازهگیری طول محوری چشم نوری»، به سرعت گسترش یافت. با استفاده از روش FD (دامنه فوریه)، نرخ موفقیت اندازهگیری از حدود ۹۰٪ به حدود ۹۸٪ افزایش یافته و انحراف معیار مقادیر اندازهگیری به ۰.۰۲ میلیمتر کاهش یافته است. 7)
| دستگاه | روش اندازهگیری | ویژگیهای اصلی نصبشده |
|---|---|---|
| IOLMaster 700 (Carl Zeiss) | SS-OCT (منبع جاروب) | طول محور چشم، قدرت انکساری قرنیه، عمق اتاق قدامی، ضخامت عدسی، قطر قرنیه، استاندارد طلایی |
| ARGOS (Santen/Santek) | FD-OCT (روش قطعهای) | اندازهگیری مجزای ضریب شکست هر بافت. تمایل به اندازهگیری طول محور کوتاهتر نسبت به IOLMaster 700 |
| OA-2000 (Tomey) | FD-OCT | نمایش همزمان تصویر B-scan و شکل موج A-scan |
| روش A-mode اولتراسوند | اولتراسوند (1550 متر بر ثانیه) | قابل استفاده برای همه موارد اما خطا زیاد است (علت بیش از نیمی از خطاهای انکساری پس از عمل جراحی محسوب میشود)7) |
دستگاههای نوری طول محور چشم را 0.2 تا 0.3 میلیمتر بیشتر از روش اولتراسوند نشان میدهند، بنابراین استفاده از ثابتهای IOL (مانند ثابت A) مخصوص دستگاه اندازهگیری ضروری است. از آنجایی که ARGOS از روش سگمنت استفاده میکند، باید از استفاده متقابل ثابتهای IOL با IOLMaster 700 خودداری کرد. 7)
| فرمول | نسل | ویژگی | کاربرد اصلی |
|---|---|---|---|
| فرمول SRK/T | نسل سوم | بیش از 90% در داخل کشور استفاده میشود. سابقه بالینی غنی، ثابت A | خط اول برای محور استاندارد چشم (22-25 میلیمتر) |
| فرمول Haigis | نسل سوم | از عمق اتاق قدامی به عنوان متغیر مستقل استفاده میکند. سه ثابت a0، a1، a2 (نیاز به بهینهسازی روی بیش از 200 چشم) | چشمهایی با اتاق قدامی کم عمق/عمیق |
| فرمول Barrett Universal II | نسل چهارم | بر اساس تئوری لنز ضخیم. دقت بالا در IOL با توان پایین. محاسبه رایگان در وبسایت APACRS | محور بلند، محور کوتاه، IOL با توان پایین |
| Hill-RBF | هوش مصنوعی (یادگیری ماشین) | تشخیص الگو از دادههای بزرگ. بدون استفاده از فرمول | محور بلند، نزدیکبینی شدید |
| فرمول Kane | هوش مصنوعی (یادگیری ماشین + فرمول نظری) | جنسیت نیز به عنوان متغیر استفاده میشود | نزدیکبینی شدید (طول محوری ≥ 30 میلیمتر) |
در داخل کشور، فرمول SRK/T نسل سوم به طور گسترده استفاده میشود، اما توصیه میشود با توجه به طول محوری و آناتومی بخش قدامی (تعادل کره چشم) نتایج چندین محاسبه مقایسه شود. از آنجایی که حدود 15٪ از داوطلبان جراحی آب مروارید دارای کره چشمی هستند که تعادل آن با طول محوری و قدرت انکساری قرنیه تنظیم نشده است، باید در انتخاب فرمول محاسبه دقت کرد.7)
در یک مطالعه چندمرکزی روی 13,301 چشم، فرمولهای Barrett Universal II، Olsen و Haigis به طور معنیداری دقیقتر از SRK/T، Holladay 1 و Hoffer Q بودند (Holladay 2 نیز دقت تقریباً مشابهی داشت) و فرمولهای نسل چهارم به بعد هم در محورهای بلند و هم در محورهای کوتاه برتر بودند.15) در یک متاآنالیز دیگر روی محورهای کوتاه (AL < 22 میلیمتر)، Barrett Universal II به طور معنیداری MAE کمتری نسبت به Haigis و SRK/T داشت (p < 0.05).18)
در مطالعهای روی ۸۰ چشم با نزدیکبینی شدید (طول محوری ≥ ۳۰ میلیمتر)، فرمولهای هوش مصنوعی (Kane و Hill-RBF) میانگین خطای مطلق (MAE) بهطور معنیداری کوچکتری نسبت به SRK/T داشتند (Kane: 0.51 D، Hill-RBF: 0.52 D، Barrett Universal II: 0.66 D، SRK/T: تفاوت معنیدار، p < 0.05). همچنین نرخ خطای انکساری بیش از 1.0 D در Kane و Hill-RBF به 7.5% محدود شد، در حالی که در SRK/T به 42.5% رسید. 8) در چشمهایی با طول محوری ≥ ۳۲ میلیمتر، فرمول Kane کمترین MAE (0.44 D) و MedAE (0.40 D) را به دست آورد. 8) در گزارش دیگری از Rong 2019 روی چشمهایی با طول محوری ≥ ۲۸ میلیمتر، MedAE Barrett Universal II برابر 0.37 D بود که بهطور معنیداری از 0.46 D در Haigis کوچکتر بود (p = 0.038). در چشمهایی با طول محوری ≥ ۳۰ میلیمتر، Barrett Universal II دقت بهتری نسبت به Haigis نشان داد. 16)
| مورد | فرمول توصیهشده | نکات |
|---|---|---|
| چشم استاندارد (AL 22-25 mm) | SRK/T، Haigis، Barrett Universal II | مقایسه با چند فرمول |
| محور بلند (AL > 26 میلیمتر) | Barrett Universal II، Hill-RBF، Kane | به تفاوت دقت در لنزهای داخل چشمی با توان پایین توجه کنید15,16) |
| محور کوتاه (AL < 22 میلیمتر) | Barrett Universal II، Haigis، Holladay 2 | خطر خطای انکساری بالا وجود دارد. خطای پیشبینی ELP زیاد است18) |
| پس از جراحی انکساری قرنیه (پس از LASIK) | Haigis-L، Shammas No-history، Barrett True-K، OKULIX | مقایسه چند فرمول با ماشین حساب آنلاین ASCRS 9,20) |
| تثبیت در شیار مژگانی (خارج کپسولی) | پس از محاسبه با SRK/T و غیره، تصحیح ۱.۰- دیوپتر | در محور بلند چشم، توان پایین تصحیح کمتر؛ در محور کوتاه، توان بالا تصحیح ۲.۰- دیوپتر |
| تثبیت داخل صلبیه (روش فورسپس) | تصحیح مشابه تثبیت خارج کپسولی | بسته به روش جراحی متفاوت است |
| قوز قرنیه و پس از پیوند قرنیه | فرمول اختصاصی (Seitz-Langenbucher و غیره) یا تشخیص متخصص | خطا در فرمول استاندارد زیاد است |
چشم پس از LASIK به دلیل شکل موضعی صاف قرنیه، مستعد تخمین بیش از حد قدرت مرکزی توسط اتوکراتومتر است که میتواند منجر به دوربینی پس از عمل (hyperopic shift) شود. دستگاههای اندازهگیری طول محوری نوری مجهز به فرمولهایی هستند که حتی در صورت عدم وجود دادههای قبل از LASIK قابل استفاده هستند (مانند Haigis-L، Shammas No-history، Barrett True-K). همچنین مقایسه چندین فرمول با استفاده از ماشین حساب رایگان آنلاین ASCRS (انجمن جراحی آب مروارید و انکساری آمریکا) یک راهکار است. 7,9) در مطالعهای روی 110 چشم پس از LASIK، دقت Barrett True-K به تنهایی با رویکرد میانگین چند فرمول برابر بود (MAE 0.41 D در مقابل 0.42 D، p = 0.81)، که نشاندهنده قابلیت اطمینان استفاده به تنهایی است. 20)
هدف انکساری باید قبل از عمل بر اساس سبک زندگی، شغل و سرگرمیهای بیمار تعیین شود (مقدار پیشبینی شده بر اساس معادل کروی).
| سبک زندگی | هدف انکساری توصیهشده |
|---|---|
| اولویت دید دور (رانندگی، ورزش) | امتروپی (0.00 D) تا 0.25- D |
| نوع متعادل | ۰٫۲۵- تا ۰٫۵۰- دیوپتر (نزدیکبینی خفیف) |
| اولویت دید نزدیک (مطالعه، کارهای دقیق) | ۱٫۵۰- تا ۲٫۰۰- دیوپتر (کاندید مونوویژن) |
| مونوویژن (چشم غیرغالب) | ۱٫۵۰- تا ۲٫۰۰- دیوپتر |
| عدسی داخل چشمی چندکانونی (بیشتر محصولات) | امتروپی (±0.25 D ضروری) |
برای محاسبه عدسی داخل چشمی آستیگماتیسم، استفاده از فرمولهای داخلی دستگاه اندازهگیری طول محوری نوری (مانند فرمول Haigis-T یا Barrett Toric) باعث کاهش زحمت ورود دادهها و جلوگیری از خطاهای ورودی میشود. اصل اساسی استفاده مداوم از طول محوری نوری، قدرت قرنیه و ثابت IOL است. 7)
خطای انکساری خفیف (درون ±0.5 D) را میتوان با عینک اصلاح کرد. اگر خطا زیاد باشد (≥1.5 D±)، افزودن IOL اضافی یا تعویض IOL (IOL exchange) در نظر گرفته میشود. در IOLهای چندکانونی، حتی خطای کمتر از 0.5 D میتواند رضایت بیمار را به شدت کاهش دهد، بنابراین اندازهگیری دقیق قبل از عمل و انتخاب فرمول به ویژه مهم است.
پس از کاشت IOL، تطابق طبیعی عدسی (تغییر ضخامت در اثر انقباض عضله مژگانی) از بین میرود. با این حال، از نظر بالینی پدیدهای به نام «شبهتطابق» (pseudoaccommodation) رخ میدهد که ممکن است دید نزدیک اندکی را ممکن سازد. شبهتطابق ناشی از چندکانونی بودن قرنیه، آستیگماتیسم، اثر سوراخ سوزنی مردمک، و انحراف کروی IOL است و حتی در IOLهای تککانونی نیز ممکن است حدود 0.5 تا 1.0 دیوپتر شبهتطابق مشاهده شود.
در IOLهای تککانونی، حساسیت کنتراست معادل یا بیشتر از عدسی طبیعی جوانان به دست میآید. از سوی دیگر، IOLهای چندکانونی به دلیل پراکندگی نور، حساسیت کنتراست در فرکانسهای بالا را کاهش میدهند. در آب مروارید خفیف یا چشمهای کاشته شده با IOL، ممکن است حساسیت کنتراست بدون تغییر در حدت بینایی کاهش یابد. در یک متاآنالیز از IOLهای سهکانونی و EDOF (22 مطالعه)، تفاوت معنیداری در حساسیت کنتراست بین دو گروه مشاهده نشد.5) در متاآنالیز کاکرین از IOLهای چندکانونی به طور کلی (شامل 8 RCT)، حساسیت کنتراست در مقایسه با IOLهای تککانونی اندکی کاهش یافت، اما اهمیت بالینی آن نامشخص است.3)
اگر کدورت کپسول خلفی (PCO) در عرض 5 سال پس از جراحی رخ دهد، ممکن است حساسیت کنتراست به طور قابل توجهی کاهش یابد. نشان داده شده است که IOLهای آکریلیک آبگریز در مقایسه با IOLهای آکریلیک آبدوست، میزان بروز PCO کمتری دارند و طراحی لبه مربعی اپتیک نیز در پیشگیری از آن مؤثر است.10)
هاله (halo) حلقه نوری است که در اطراف منبع نور دیده میشود و خیرگی (glare) به معنای تابش نور و کدر شدن دید است. در لنزهای داخل چشمی چندکانونی، هاله (RR 3.58، 95% CI 1.99 تا 6.46) و خیرگی به طور قابل توجهی افزایش مییابد. 3) لنزهای داخل چشمی EDOF عوارض نوری کمتری نسبت به لنزهای دوکانونی و سهکانونی سنتی دارند، اما به طور کامل از بین نمیروند. 5)
راهکارها:
بلافاصله پس از کاشت لنز داخل چشمی (IOL) غیر رنگی، به دلیل عبور بیشتر نور با طول موج کوتاه نسبت به عدسی طبیعی انسان، ممکن است بیمار دید مایل به آبی (سیانوپسی) را گزارش کند. در IOL رنگی (فیلتر زرد)، این پدیده کاهش مییابد. طی چند روز تا چند هفته، سازگاری عصبی رخ میدهد و بیشتر بیماران دیگر متوجه آن نمیشوند.
نقاط بازتابنده کوچکی که در بخش نوری IOL آکریلیک آبگریز دیده میشوند، گلیستنینگ (glistenings) نامیده میشوند. موارد عمقی glistenings و موارد سطحی subsurface nano glistenings (SSNG) نام دارند. هر دو ناشی از ورود زلالیه به فضاهای کوچک درون ماده نوری هستند و نشانه تخریب ماده نیستند. معمولاً بر عملکرد بینایی تأثیر نمیگذارند، اما در مواردی با کاهش عملکرد شبکیه، افت بینایی گزارش شده است. در IOLهای فعلی، روش تولید بهبود یافته و این پدیدهها کاهش یافته است. در IOL آکریلیک آبدوست، استفاده طولانیمدت ممکن است باعث رسوب فسفات کلسیم روی سطح و کدورت شدید (رسوب کلسیم) شود. 10)
جراحی آب مروارید مدرن ایمنی بالایی دارد، اما کدورت کپسول خلفی (قابل درمان با لیزر) در حدود ۲۰ تا ۴۰٪ موارد طی ۵ سال پس از جراحی رخ میدهد. عوارض جدی (اندوفتالمیت، خونریزی اکسپولسیو) نادر هستند (۰.۰۰۶ تا ۰.۰۴٪). دررفتگی IOL با افزایش سن و ضعیف شدن زونولهای Zinn به تدریج افزایش مییابد و به ویژه در افراد مسن، نزدیکبین شدید و مبتلایان به سندرم شبه لایهبردار باید احتیاط کرد.
| عارضه | بروز (تقریبی) | خلاصه | مدیریت |
|---|---|---|---|
| آب مروارید ثانویه (کدورت کپسول خلفی) | ۲۰ تا ۴۰٪ در ۵ سال پس از جراحی | تکثیر سلولهای اپیتلیال عدسی در کپسول خلفی پشت IOL که باعث کاهش عملکرد بینایی میشود | کپسولوتومی خلفی با لیزر Nd:YAG |
| جابجایی یا دررفتگی IOL | در چشمهای با ضعف رباط Zinn، چند درصد در سال | پارگی رباط Zinn به دلیل افزایش سن، ضربه یا سندرم شبهلایهبری که باعث افتادن IOL درون زجاجیه میشود | تثبیت داخل صلبیه، بخیه زدن یا تعویض IOL11) |
| گیر افتادن عنبیه (گیر افتادن عنبیه) | چند درصد پس از تثبیت داخل صلبیه و غیره | وضعیتی که بخش نوری IOL به جلوی مردمک جابجا میشود. | گشاد کردن مردمک، تغییر وضعیت بدن، تعویض با IOL با قطر نوری بزرگتر12) |
| کدر شدن IOL | گریزینگ آبگریز چند درصد، رسوب کلسیم آبدوست پس از چند سال | کاهش عملکرد بینایی به دلیل تغییر در مواد | تعویض IOL10) |
| گلوکوم پس از PIOL | افزایش فشار داخل چشم پس از ICL 1-5% | افزایش فشار داخل چشم ناشی از انسداد زاویه و بلوک مردمک | ارزیابی عمق اتاق قدامی قبل از عمل و پیگیری منظم پس از عمل13) |
جابجایی و دررفتگی IOL
تشخیص و اندیکاسیون جراحی افتادن IOL به دلیل پارگی زونولهای Zinn. انتخاب فیکساسیون داخل اسکلرال (روش فلنج و روش فورسپس).
کدورت IOL
مکانیسم و مدیریت گلیسینینگ، SSNG، رسوب کلسیم و کاتاراکت ثانویه. اطلاعات مؤثر بر انتخاب جنس IOL.
بیومتری (محاسبه قدرت IOL)
اندازهگیری همزمان دقیق طول محور چشم، قدرت قرنیه و عمق اتاق قدامی با دستگاه اندازهگیری طول محور نوری. بیومتری برای محاسبه قدرت IOL
جراحی تثبیت داخل صلبیه
روش فلنج و فورسپس برای کاشت قطعات نگهدارنده IOL در داخل صلبیه بدون بخیه. از خطر اندوفتالمیت و تخریب نخ بخیه جلوگیری میکند. IOL تثبیت شده داخل صلبیه
Sanders DR, Retzlaff J, Kraff MC. Comparison of the SRK II formula and other second generation formulas. J Cataract Refract Surg. 1988;14(2):136-141.1)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapter 4.6: patient selection for correcting presbyopia. https://www.escrs.org/escrs-guideline-for-cataract-surgery/2)
de Silva SR, Evans JR, Kirthi V, Ziaei M, Leyland M. Multifocal versus monofocal intraocular lenses after cataract extraction. Cochrane Database Syst Rev. 2016;12(12):CD003169. doi:10.1002/14651858.CD003169.pub4. PMID:27943250; PMCID:PMC6463930.3)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapters 4.6-4.7 and 6.1-6.3. https://www.escrs.org/escrs-guideline-for-cataract-surgery/4)
Karam M, Alkhowaiter N, et al. Extended Depth of Focus Versus Trifocal for Intraocular Lens Implantation: An Updated Systematic Review and Meta-Analysis. J Refract Surg. 2022. 22 studies, 2200 eyes.5)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 日眼会誌. 2024;128(2):135-142.6)
Werner L. Intraocular lenses: overview of designs, materials, and pathophysiologic features. Ophthalmology. 2021;128(11):e74-e93.7)
Suzuki Y, Kamoi K, Uramoto K, Ohno-Matsui K. Artificial intelligence driven intraocular lens power calculation in extreme axial myopia. Sci Rep. 2025. 80 eyes, axial length ≥30.0 mm, Institute of Science Tokyo.8)
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern®. AAO; 2021.9)
Grzybowski A, Markeviciute A, Zemaitiene R. A narrative review of intraocular lens opacifications: update 2020. Ann Transl Med. 2020;8(22):1547. doi:10.21037/atm-20-4207. PMID:33313292; PMCID:PMC7729367.10)
Tripathi M, Rao S, Sinha R. Scleral-fixated IOLs - A comprehensive review of current practices and emerging trends. Indian J Ophthalmol. 2025;73(7):933-945. doi:10.4103/IJO.IJO_2812_24. PMID:40586185; PMCID:PMC12356440.11)
Choi SR, Jeon JH, Kang JW, Heo JW. Risk factors for and management of pupillary intraocular lens capture after intraocular lens transscleral fixation. J Cataract Refract Surg. 2017;43(12):1557-1562. PMID: 29335100. doi:10.1016/j.jcrs.2017.08.021.12)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 有水晶体眼内レンズ手術の禁忌・慎重事項. 日眼会誌. 2024;128(2):135-142.13)
Kessel L, Andresen J, Tendal B, Erngaard D, Flesner P, Hjortdal J. Toric intraocular lenses in the correction of astigmatism during cataract surgery: a systematic review and meta-analysis. Ophthalmology. 2016;123(2):275-286. doi:10.1016/j.ophtha.2015.10.002. PMID:26601819.14)
Melles RB, Holladay JT, Chang WJ. Accuracy of intraocular lens calculation formulas. Ophthalmology. 2018;125(2):169-178. doi:10.1016/j.ophtha.2017.08.027. PMID:28951074.15)
Rong X, He W, Zhu Q, et al. Intraocular lens power calculation in eyes with extreme myopia: comparison of Barrett Universal II, Haigis, and Olsen formulas. J Cataract Refract Surg. 2019;45(6):732-737.16)
McCabe C, Berdahl J, Reiser H, et al. Clinical outcomes in a U.S. registration study of a new EDOF intraocular lens with a nondiffractive design. J Cataract Refract Surg. 2022;48(11):1297-1304. PMID: 35616507. PMCID: PMC9622364. doi:10.1097/j.jcrs.0000000000000978.17)
Wang Q, Jiang W, Lin T, Wu X, Lin H, Chen W. Meta-analysis of accuracy of intraocular lens power calculation formulas in short eyes. Clin Exp Ophthalmol. 2018;46(4):356-363. doi:10.1111/ceo.13058. PMID:28887901.18)
Webers VSC, Bauer NJC, Visser N, et al. Image-guided system versus manual marking for toric intraocular lens alignment in cataract surgery. J Cataract Refract Surg. 2017;43(6):781-788. doi:10.1016/j.jcrs.2017.03.041. PMID:28732612.19)
Ferguson TJ, Downes RA, Randleman JB. IOL power calculations after LASIK or PRK: Barrett True-K biometer-only calculation strategy yields equivalent outcomes as a multiple formula approach. J Cataract Refract Surg. 2022;48(7):784-789. doi:10.1097/j.jcrs.0000000000000883. PMID:35067661.20)