IOL 변위 및 탈구
Zinn 소대 파열로 인한 IOL 낙하의 진단 및 수술 적응증. 공막 내 고정술(플랜지법, 겸자법)의 선택.

안내렌즈(intraocular lens; IOL)는 백내장 수술에서 혼탁해진 수정체를 제거한 후 안구 내에 영구적으로 삽입하는 인공 수정체입니다. IOL이 삽입된 눈을 위수정체안(pseudophakia)이라고 합니다. 안경이나 콘택트렌즈 교정과 달리 IOL은 안구 광학계에 직접 통합되므로 상의 확대나 축소가 발생하지 않으며 가장 자연스럽고 생리적인 시각 기능을 얻을 수 있습니다.
현재 가장 널리 사용되는 IOL은 접을 수 있는 폴더블 IOL(foldable IOL)로, 광학부(optic)와 지지부(haptic)로 구성됩니다. 표준 광학 직경은 6.0 mm이며, 초음파 수정체 유화 흡인술(PEA)의 2.4~2.8 mm 작은 절개창을 통해 인젝터를 사용하여 삽입할 수 있습니다. 일부 어려운 증례에서는 7.0 mm의 대광학 직경 IOL이 사용되며, 안저 검사 시 관찰성 향상과 낭외 고정 시 중심 고정성 개선에 기여합니다.
재질에 따른 분류는 다음과 같습니다.
| 재질 | 특징 | 주요 적응증 |
|---|---|---|
| 소수성 아크릴 | 후발백내장이 적음. 글리스닝(glistenings) 주의 | 현재 표준 선택 |
| 친수성 아크릴 | 생체적합성이 높음. 장기 사용 시 칼슘 침착(IOL 혼탁) 위험 | 특수 설계 IOL |
| 실리콘 | 접힘성이 우수함. 실리콘 오일 안내 탐포네이드를 시행한 눈에는 부적합. | 일부 PIOL |
| PMMA | 경질 재질. 절개창을 5~7mm로 확장해야 함. | 특수 고정 IOL, 이차 삽입 |
구조적으로는 광학부와 지지부가 동일한 재질인 1피스 렌즈와 다른 재질인 3피스 렌즈가 있습니다. 1피스는 일반적으로 낭내 고정에 사용되고, 3피스는 낭외 고정, 공막 고정, 봉합술에 적합합니다. 1피스를 낭외(섬모체 고랑)에 잘못 고정하면 지지부가 홍채를 마찰하여 홍채 색소 분산이나 염증 지속을 유발할 수 있으므로 주의가 필요합니다.
구면 IOL은 광축 근처를 통과하는 근축 광선과 주변 광선의 초점 위치가 달라지는 구면 수차가 발생합니다. 이에 반해 비구면 IOL은 각 굴절면의 경사를 변화시켜 주변 광선과 근축 광선을 동일한 초점에 수렴시킴으로써 구면 수차를 줄입니다. 현재 거의 모든 IOL이 비구면 설계를 채택하여 대비 감도가 향상됩니다. 그러나 비구면 설계는 편심이나 기울기에 의해 코마 수차가 증가하므로, Zinn 소대가 약하여 IOL 고정이 불안정한 증례에서는 구면 IOL을 선택하는 판단도 있습니다.
착색(노란색 필터) IOL은 단파장광(청색광)의 투과율을 낮추어 성인 수정체의 분광 투과율에 근접하도록 설계되었으며, 망막 광손상 위험을 줄일 것으로 기대됩니다.
1981년 Sanders 등이 SRK 공식(Sanders-Retzlaff-Kraff 공식)을 제안하여 IOL 도수 계산이 체계화되었습니다1). 1984년 Mazzocco가 접이식 실리콘 IOL을 개발하여 소절개 수술의 길을 열었습니다. 일본은 접이식 IOL의 세계 최초 승인국이며, 이후 인젝터 개발에서도 국제적으로 선도적인 역할을 담당하고 있습니다. 1953년 Strampelli가 시행한 전방형 IOL 삽입은 수년 후 70~80%의 증례에서 수포성 각막병증을 유발하여 실패했지만, 이는 이후 IOL 설계 개선의 원동력이 되었습니다.
가장 널리 사용되는 IOL로, 한 점에만 초점을 맞추도록 설계되었습니다. 보험 적용(선택 진료)으로 시행되는 표준적인 선택지이며, 수술 후 정시를 목표로 하면 원거리는 안경 없이 잘 보이지만 근거리에는 독서용 안경이 필요합니다. 대비 감도가 가장 높고 야간 눈부심과 후광이 최소인 점이 장점입니다.
수술 후 노안 관리에는 다음과 같은 선택지가 있습니다.
→ 자세한 내용은 단초점 인공수정체를 참조하십시오.
다초점 인공수정체는 여러 초점 거리에서 좋은 시력을 제공하며, 안경 의존도 감소(탈안경)를 목적으로 하는 부가가치 인공수정체입니다. 빛의 이용 효율이 분산되어 대비 감도 저하나 눈부심, 후광이 발생하기 쉬우므로 수술 전에 충분히 설명해야 합니다. 선택 진료로서 환자 본인 부담이 발생합니다.
원거리와 근거리 두 지점에 초점을 맞춥니다. 중간 거리(50~80cm의 컴퓨터 작업 등)에는 다소 부적합했습니다. 회절형(AcrySof IQ ReSTOR, TECNIS Multifocal)과 굴절형이 있습니다.
회절형에서는 0차 회절광이 원거리, 1차 회절광이 근거리의 초점이 되도록 설계되었으며, 2차 이후의 회절광(약 18%)이 고주파 대비 감도 저하 요인이 됩니다. 아포다이즈형은 동공 주변부의 단차를 낮춰 황혼 시 원거리 시력을 개선합니다.
8개의 RCT를 포함한 메타분석에서 단초점 IOL과 비교하여 다초점 IOL은 나안 근거리 시력(UCNVA, 6/6 이하 비율: RR 0.20, 95% CI 0.070.58, 782안) 및 안경 의존도(RR 0.63, 95% CI 0.550.73, 1,000안)에서 우수했습니다. 반면, 할로(RR 3.58, 95% CI 1.99~6.46, 662안)의 빈도는 다초점 IOL에서 유의하게 높았습니다. 3)
삼초점 인공수정체는 원거리, 중간거리, 근거리의 세 지점에 초점을 맞추며, 현재 다초점 인공수정체의 주류를 이루고 있습니다. 최초의 삼초점 인공수정체는 2010년에 임상에 도입되었으며4), 현재 대표적인 제품으로는 AcrySof IQ PanOptix(알콘), AT LISA tri(칼 자이스), FineVision(PhysIOL), TECNIS Synergy(존슨앤드존슨 비전) 등이 있습니다.
22개 시험, 2,200안을 대상으로 한 메타분석에서 삼초점 인공수정체는 EDOF 인공수정체에 비해 근거리 시력(UCNVA: MD = 0.12 logMAR, p < 0.00001) 및 안경 의존도 탈피율(OR = 0.26, p = 0.02)에서 우수했습니다. 한편, 원거리 시력(UDVA) 및 중간거리 시력(UIVA)에서는 두 군 간 유의한 차이가 없었으며, Quality of Vision 점수는 삼초점 인공수정체가 유의하게 높았습니다(MD = 1.24, p = 0.03).5)
삼초점 인공수정체의 체계적 문헌고찰에서 삼초점 인공수정체는 이초점 인공수정체에 비해 중간거리 시력이 유의하게 우수했지만(DCIVA: MD −0.16 logMAR, 95% CI −0.22~−0.10), CDVA, 원거리 시력, 근거리 시력, 대비감도, 환자 만족도에서는 유의한 차이가 없었습니다.4)
초점 심도 확장(EDOF) 인공수정체는 빛을 단일 초점이 아닌 연속적인 초점 영역에 분산시켜 원거리에서 중간거리까지 넓은 초점 심도(depth of focus)를 제공합니다. 최초로 CE 마크를 획득한 제품은 2014년에 등장했습니다4). 대표적인 제품으로는 TECNIS Symfony(존슨앤드존슨 비전), TECNIS Eyhance, AcrySof IQ Vivity(알콘) 등이 있습니다.
앞서 언급한 메타분석(22개 시험)에서 EDOF IOL은 삼초점 IOL에 비해 원거리 교정시력(CDVA: MD = −0.01 logMAR, p = 0.01)에서 약간 우수했으며, 눈부심과 후광의 빈도는 두 군 간에 유의한 차이가 없었습니다. 5) ESCRS 가이드라인은 EDOF IOL을 “중간 시력을 중시하면서 광학적 부작용을 최소화하려는 환자에게 선택지”로 권장합니다. 4) EDOF IOL(AcrySof IQ Vivity)을 평가한 미국 등록 시험에서 최소교정원거리시력(BCVA)은 단초점 대조군과 동등했으며(단안 CDVA 0.00 logMAR), 암순응 대비감도 저하는 중등도에 그쳤습니다. 17)
→ 자세한 내용은 다초점 인공수정체를 참조하십시오.
토릭 IOL은 각막의 정난시를 교정하기 위해 설계되었으며, 광학부의 약주경선에 표시가 있어 이 표시를 각막 강주경선에 일치시켜 수정체낭 내에 고정합니다. 축이 1° 어긋날 때마다 교정 효과는 약 3.3% 감소하며, 30° 어긋나면 교정 효과가 사라질 뿐만 아니라 비토릭 IOL에 비해 오히려 시기능이 저하될 수 있습니다.
토릭 IOL 적응 기준의 예시(기관별 설정):
ESCRS 가이드라인(2024)은 각막 난시 1.0 D 이상인 눈에서 토릭 IOL을 고려할 것을 권장하며, 2.0 D 이상에서는 강한 근거(GRADE ++)가 있습니다. 4) 13개 시험의 메타분석에서 토릭 IOL은 비토릭 IOL(이완 절개 유무에 관계없이)과 비교하여 수술 후 UDVA(MD −0.07 logMAR, 95% CI −0.10~−0.04) 및 20/25 미달률(RR 0.59, 95% CI 0.50~0.70)에서 우수했습니다. 14)
Zinn 소대 취약, 후낭 파열 증례나 산동 불충분 증례는 정확한 축 정렬이 어려워 적응증이 되지 않는 경우가 많습니다. 계산에는 각 제조사 제공 온라인 계산기 또는 장치 내장 Barrett Toric 공식·Haigis-T 공식을 사용합니다.
→ 자세한 내용은 토릭 안내 렌즈를 참조하십시오.
수정체를 보존한 채 홍채 뒷면·모양체구에 고정하는 IOL로, 굴절 교정 수술의 한 형태입니다. 대표적인 것은 ICL(Implantable Collamer Lens; EVO+ ICL)로, 콜라머 재질로 만들어진 후방형 PIOL이며 높은 생체 적합성을 가집니다. 각막을 깎지 않고 가역적이며 중등도에서 고도 근시까지 폭넓게 대응할 수 있습니다.
일본안과학회의 굴절교정수술 가이드라인(제8판)에서는 유수정체안내렌즈 수술의 적응 연령을 원칙적으로 2145세로 하고, 적응 굴절량은 6 D 이상의 근시로 하고 있습니다. 36 D 미만의 중등도 근시 및 15 D를 초과하는 고도 근시에는 신중한 대응이 요구됩니다. 엑시머 레이저 수술과 동일한 금기 사항(활동성 외안부 염증, 백내장, 포도막염 등)에 더하여, 얕은 전방, 각막 내피 장애, 진행성 원추 각막이 추가 금기 사항이 됩니다. 6)
술 전 평가로 필수적인 것은 각막 내피 세포 밀도 검사, 전안부 영상 분석(전방 깊이 포함), 각막 직경 측정(수평 직경)입니다. 6)
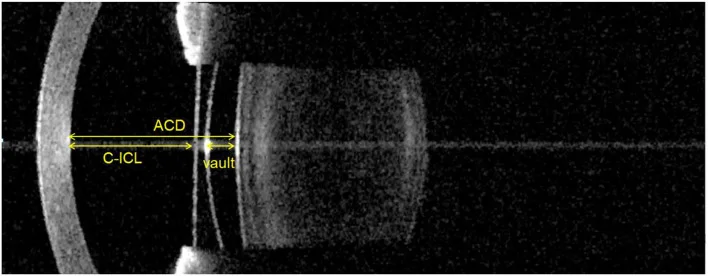
→ 자세한 내용은 유수정체 후방 렌즈(ICL)를 참조하십시오.
이것은 기존의 단초점 IOL 위에 섬모체 고랑 고정으로 추가 장착하는 보조 IOL입니다. 과거에 단초점 IOL을 삽입한 눈에서도 노안 교정, 난시 교정, 근시 교정을 사후에 수행할 수 있습니다. 낭내 고정 IOL과의 거리가 비교적 일정하며 장기 안정성이 우수한 것으로 알려져 있습니다.
→ 자세한 내용은 추가형 안내렌즈를 참조하십시오.
| 종류 | 초점 영역 | 대비 감도 | 눈부심/후광 | 난시 교정 | 보험 적용 | 추가 비용 예상(양안) |
|---|---|---|---|---|---|---|
| 단초점 | 1점 (원거리 또는 근거리) | ◎ | 없음 | △ (토릭 별도) | ○ (선택 진료) | 0~수만 엔 |
| 이중초점(회절형) | 원+근 | ○ | ++(중등도) | △〜○ | × | 30~50만 엔 |
| 삼초점 | 원+중+근 | ○ | ++ (중등도) | △〜○ | × | 40~60만 엔 |
| EDOF | 원~중간 (연속) | ◎〜○ | + (경도) | △〜○ | × | 35만~55만 엔 |
| 토릭(단초점) | 1점(원거리 우선) | ◎ | 없음 | ◎ | × (선정요양) | 10~15만 엔 |
| 유수정체안(PIOL/ICL) | 원거리(각막 교정 불필요) | ◎ | 없음 | EVO+에서 △~○ | × | 50~70만 엔 |
| 애드온 | 기존 IOL+노안 교정 | ○ | + | ○ | × | 30~45만 엔 |
비용은 양안 자가진료의 대략적인 추정치입니다. 시설 및 선택 렌즈에 따라 크게 다릅니다.
IOL 선택은 수술 후 시력에 직접적인 영향을 미치므로, 수술 전 환자의 의사를 세심하게 확인하는 것이 필수적입니다. ESCRS 백내장 가이드라인은 “환자의 기대치 평가와 상세한 사전 동의가 적절한 IOL 선택의 가장 중요한 전제 조건이다”라고 명시하고 있습니다. 4) 파악해야 할 정보:
메타분석에 따르면 다초점 IOL 삽입 후 안경 의존도가 해소되지 않거나 광학적 부작용이 개선되지 않으면 1년 이내 IOL 교체율이 증가하는 것으로 나타났습니다. 3)
토릭 IOL은 각막의 정난시 교정에 효과적이지만 몇 가지 전제 조건이 있습니다.
후부 각막 난시의 영향을 고려하기 위해 Barrett Toric 계산식 또는 광학적 안축장 측정기 내장 Haigis-T식을 사용하는 것이 권장됩니다. 7) 또한, 앉은 자세와 누운 자세에서의 안구 회선(ocular cyclotorsion)은 평균 4~5° 발생하므로, 사진을 이용한 마킹이나 이미지 가이드 시스템(CALLISTO eye, VERION)을 통한 자동 축 정렬이 정확도 향상에 유용합니다. 이미지 가이드 시스템과 수동 마킹을 비교한 전향적 연구에서 이미지 가이드군의 수술 후 잔여 난시가 유의하게 적었습니다(0.33 D vs. 0.51 D, p = 0.003). 19)
정밀한 IOL 도수 계산을 위해서는 광학식 안축장 측정 장치를 이용한 여러 파라미터의 동시 측정이 표준입니다. 초음파 A-스캔 방식에 비해 광학식은 측정 오차가 작으며, 일본에서는 2010년에 ‘광학적 안축장 측정’으로 보험 수가에 포함된 후 빠르게 보급되었습니다. FD(푸리에 도메인) 방식의 채택으로 측정 성공률이 기존 약 90%에서 98% 정도로 향상되었고, 측정값의 표준편차도 0.02 mm 이내로 안정화되었습니다. 7)
| 장치 | 측정 방식 | 주요 기능 |
|---|---|---|
| IOLMaster 700 (Carl Zeiss) | SS-OCT(스위프트 소스) | 안축장, 각막굴절력, 전방깊이, 수정체두께, 각막직경, 골드스탠다드 |
| ARGOS (Santen/Santek) | FD-OCT(세그먼트 방식) | 각 조직의 굴절률을 개별 측정. IOLMaster 700보다 안축장이 짧게 측정되는 경향 |
| OA-2000 (Tomey) | FD-OCT | B-스캔 이미지와 A-스캔 파형을 나란히 표시 |
| 초음파 A-모드법 | 초음파 (1,550 m/s) | 모든 증례에 적용 가능하지만 오차가 큼 (술후 굴절 오차의 대부분 원인으로 간주됨)7) |
광학식은 초음파법보다 안축장을 0.2~0.3 mm 더 길게 표시하므로 IOL 상수(A 상수 등)는 측정 장치 전용을 사용해야 합니다. ARGOS는 세그먼트 방식을 채택하므로 IOLMaster 700과 IOL 상수를 호환하여 사용해서는 안 됩니다. 7)
| 계산식 | 세대 | 특징 | 주요 용도 |
|---|---|---|---|
| SRK/T 공식 | 3세대 | 국내에서 90% 이상 사용. 임상 경험 풍부, A 상수 | 표준 안축장(22~25 mm)의 1차 선택 |
| Haigis 공식 | 3세대 | 전방 깊이를 독립 변수로 사용. a0, a1, a2의 3개 상수(200안 이상에서 최적화 필요) | 전방이 얕거나 깊은 눈 |
| Barrett Universal II 공식 | 4세대 | 두꺼운 렌즈 이론에 기반. 저도수 IOL에서 정확도가 우수함. APACRS 웹사이트에서 무료 계산 가능. | 긴 안축, 짧은 안축, 저도수 IOL |
| Hill-RBF | AI (머신러닝) | 빅데이터에서 패턴 인식. 공식에 의존하지 않음. | 긴 안축, 고도 근시 |
| Kane 공식 | AI (기계 학습 + 이론 공식) | 성별도 변수로 사용 | 극도의 고도 근시 (안축장 ≥ 30 mm) |
일본에서는 3세대 SRK/T 공식이 널리 사용되지만, 안축장과 전안부 해부학(안구 생체계측)에 따라 여러 계산 결과를 비교하는 것이 바람직합니다. 백내장 수술을 원하는 환자의 약 15%에서 안축장과 각막 굴절력에 따른 안구 생체계측이 정상적이지 않은 안구가 관찰되므로, 사용하는 계산 공식에 주의가 필요합니다. 7)
13,301안을 대상으로 한 다기관 연구에서 Barrett Universal II, Olsen, Haigis 공식이 SRK/T, Holladay 1, Hoffer Q에 비해 유의하게 정확도가 높았으며(Holladay 2도 거의 동등한 정확도), 장안축과 단안축 모두에서 4세대 이후 공식이 우수했습니다. 15) 단안축(AL < 22 mm)을 대상으로 한 다른 메타분석에서도 Barrett Universal II는 Haigis, SRK/T에 비해 MAE가 유의하게 작았습니다(p < 0.05). 18)
고도 근시(안축장 ≥ 30 mm) 80안을 대상으로 한 연구에서 AI 공식(Kane, Hill-RBF)은 SRK/T에 비해 평균 절대 오차(MAE)가 유의하게 작았습니다(Kane: 0.51 D, Hill-RBF: 0.52 D, Barrett Universal II: 0.66 D, SRK/T: 유의한 차이, p < 0.05). 1.0 D 초과 굴절 오차율은 Kane과 Hill-RBF에서 7.5%로 억제된 반면 SRK/T에서는 42.5%에 달했습니다. 8) 안축장 ≥ 32 mm인 눈에서는 Kane 공식이 가장 낮은 MAE(0.44 D)와 MedAE(0.40 D)를 달성했습니다. 8) 안축장 ≥ 28 mm를 대상으로 한 Rong 2019의 다른 보고에서도 Barrett Universal II의 MedAE는 0.37 D로 Haigis의 0.46 D보다 유의하게 작았습니다(p = 0.038). 안축장 ≥ 30 mm인 눈에서는 Barrett Universal II가 Haigis보다 더 나은 정확도를 보였습니다. 16)
| 증례 | 권장 계산식 | 주의점 |
|---|---|---|
| 표준안(AL 22~25 mm) | SRK/T, Haigis, Barrett Universal II | 여러 공식 비교 |
| 긴 안축장 (AL > 26 mm) | Barrett Universal II, Hill-RBF, Kane | 저도수 IOL 시 정확도 차이에 주의15,16) |
| 짧은 안축장 (AL < 22 mm) | Barrett Universal II, Haigis, Holladay 2 | 고도 굴절 오차 위험. ELP 예측 오차가 큼18) |
| 각막 굴절 수술 후(LASIK 후) | Haigis-L, Shammas No-history, Barrett True-K, OKULIX | ASCRS 온라인 계산기로 여러 공식 비교9,20) |
| 섬모체 고랑(낭외) 고정 | SRK/T 등으로 계산 후 −1.0 D 보정 | 긴 안축장에서 저도수는 보정을 적게, 짧은 안축장에서 고도수는 −2.0 D |
| 공막내 고정(겸자법) | 낭외 고정과 동일한 보정 | 수술 방법에 따라 차이 있음 |
| 원추각막/각막이식 후 | 전용 계산식(Seitz-Langenbucher 등) 또는 숙련자의 판단 | 표준식은 오차가 큼 |
LASIK 후 각막이 국소적으로 평평해지므로 자동각막곡률계가 중심부 굴절력을 과대평가하기 쉬워 술후 원시화(hyperopic shift)의 원인이 됩니다. LASIK 수술 전 데이터가 없는 경우에도 사용 가능한 계산식(Haigis-L, Shammas No-history, Barrett True-K 등)이 각 광학식 안축장 측정 장치에 탑재되어 있으며, ASCRS(미국 백내장 및 굴절교정수술 학회)의 무료 온라인 계산기를 통해 여러 수식을 비교하는 것이 대책이 됩니다. 7,9) LASIK 후 110안을 대상으로 한 연구에서 Barrett True-K를 단독으로 사용한 경우의 정확도는 여러 수식의 평균값 접근법과 동등하였으며(MAE 0.41 D vs. 0.42 D, p = 0.81), 단독 사용에도 신뢰성이 있음이 입증되었습니다. 20)
수술 전 환자의 생활 환경, 직업, 취미를 고려하여 목표 굴절값을 설정합니다(등가 구면값에 의한 예측값).
| 생활 방식 | 권장 목표 굴절값 |
|---|---|
| 원거리 시력 우선(운전, 스포츠) | 정시(0.00 D) ~ −0.25 D |
| 균형형 | −0.25~−0.50 D (경도 근시 쪽) |
| 근거리 시력 우선 (독서, 세밀한 작업) | −1.50~−2.00 D (모노비전 후보) |
| 모노비전 (비우세안) | −1.50~−2.00 D |
| 다초점 IOL (대부분의 제품) | 정시(±0.25 D 이내 필수) |
난시 교정 IOL 계산에는 광학식 안축장 측정 장치 내장 계산식(Haigis-T식이나 Barrett Toric식 등)을 사용하면 측정값 입력의 번거로움이 없어지고 입력 오류의 우려도 없습니다. 광학식 안축장, 각막 굴절력, IOL 상수를 일관되게 사용하는 것이 기본 원칙입니다. 7)
IOL 삽입 후 본래의 수정체 조절(모양체근 수축에 의한 두께 변화)은 소실됩니다. 그러나 임상적으로는 ‘유사 조절(pseudoaccommodation)‘이라는 현상이 발생하여 약간의 근거리 시력이 가능해질 수 있습니다. 유사 조절은 각막의 다초점성, 난시, 동공의 핀홀 효과, IOL의 구면 수차 등에 의해 발생하며, 단초점 IOL에서도 약 0.5~1.0D의 유사 조절이 관찰될 수 있습니다.
단초점 IOL은 젊은 정상 수정체와 동등하거나 그 이상의 대비 감도를 제공합니다. 반면, 다초점 IOL은 광분산으로 인해 고주파 영역의 대비 감도가 저하됩니다. 경도 백내장이나 IOL 삽입안에서는 시력 변화가 없어도 대비 감도가 저하될 수 있습니다. 삼초점 IOL과 EDOF IOL의 메타분석(22개 연구)에서는 두 군 간의 대비 감도에 유의한 차이가 없었습니다. 5) 다초점 IOL 전반(8개 RCT 포함 Cochrane 메타분석)에서도 단초점과 비교하여 대비 감도가 약간 저하되지만, 그 임상적 의의는 불명확합니다. 3)
수술 후 5년 이내에 후발백내장(PCO)이 발생하면 대비 감도가 현저히 저하될 수 있습니다. 소수성 아크릴 IOL은 친수성 아크릴에 비해 PCO 발생률이 낮은 것으로 나타났으며, Square edge 광학부 설계도 예방에 효과적입니다. 10)
할로(halo)는 광원 주위에 보이는 광륜, 글레어(glare)는 광원에 의한 눈부심이나 시야의 백탁입니다. 다초점 IOL은 단초점에 비해 할로(RR 3.58, 95% CI 1.99~6.46) 및 글레어가 유의하게 증가합니다. 3) EDOF IOL은 기존의 이초점·삼초점 IOL보다 광학적 부작용이 적지만 완전히 사라지지는 않습니다. 5)
대책:
무색 인공수정체 삽입 직후에는 사람 수정체보다 단파장광 투과율이 높아 푸르스름한 색각(청색시)을 호소할 수 있습니다. 착색(노란색 필터) 인공수정체에서는 이 현상이 줄어듭니다. 수일에서 수주 내에 신경적응이 일어나 대부분의 환자에서 자각하지 않게 됩니다.
소수성 아크릴 인공수정체의 광학부에서 보이는 점상 반사를 글리스닝(glistenings)이라고 합니다. 깊은 층에서 발생하는 것을 glistenings, 표층에서 발생하는 것을 subsurface nano glistenings(SSNG)라고 합니다. 둘 다 광학부 재질 내의 작은 틈에 방수가 유입된 것으로 재질의 열화가 아닙니다. 일반적으로 시기능에 영향을 미치지 않지만, 망막 기능이 저하된 환자에서 시기능 저하가 보고되기도 했습니다. 현재 판매되는 인공수정체는 제조법이 개선되어 이러한 현상이 이전보다 줄었습니다. 친수성 아크릴 인공수정체에서는 장기 사용으로 인산칼슘이 표면에 침착되어 심한 혼탁(칼슘 침착)이 발생할 수 있습니다. 10)
| 합병증 | 발생률 (참고치) | 개요 | 대응 |
|---|---|---|---|
| 후발백내장 (후낭 혼탁) | 수술 후 5년에 20~40% | IOL 뒤쪽의 후낭에 수정체 상피세포가 증식하여 시기능이 저하됨 | Nd:YAG 레이저 후낭 절개술 |
| IOL 편위 또는 탈구 | Zinn 소대가 약화된 눈에서 연간 수% | 노화, 외상, 또는 가성박리증후군으로 인한 Zinn 소대 파열로 IOL이 유리체강 내로 낙하 | 공막내 고정술, 봉합술, 또는 IOL 교환11) |
| 동공 포착 (홍채 포착) | 공막내 고정 등 후 수% | IOL 광학부가 동공 앞쪽으로 이탈하는 상태. | 산동, 체위 변경, 광학부 직경이 큰 IOL로 교환12) |
| IOL 혼탁 | 소수성 글리스트닝 수%, 친수성 칼슘 침착 수년 후 | 재질 변질로 인한 시기능 저하 | IOL 교환10) |
| PIOL 후 녹내장 | ICL 수술 후 안압 상승 1~5% | 전방각 폐쇄 및 동공 차단으로 인한 안압 상승 | 수술 전 전방 깊이 평가 및 수술 후 정기 관리13) |
IOL 변위 및 탈구
Zinn 소대 파열로 인한 IOL 낙하의 진단 및 수술 적응증. 공막 내 고정술(플랜지법, 겸자법)의 선택.
IOL 혼탁
생체계측 (IOL 도수 계산)
광학식 안축장 측정 장치를 이용한 정밀한 안축장, 각막 굴절력, 전방 깊이의 동시 측정. IOL 도수 계산을 위한 생체계측
공막내 고정술
봉합 없이 IOL 지지부를 공막 내에 삽입하는 플랜지법·겸자법. 안내염·봉합사 열화 위험을 회피. 공막내 고정 IOL
Sanders DR, Retzlaff J, Kraff MC. Comparison of the SRK II formula and other second generation formulas. J Cataract Refract Surg. 1988;14(2):136-141.1)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapter 4.6: patient selection for correcting presbyopia. https://www.escrs.org/escrs-guideline-for-cataract-surgery/2)
de Silva SR, Evans JR, Kirthi V, Ziaei M, Leyland M. Multifocal versus monofocal intraocular lenses after cataract extraction. Cochrane Database Syst Rev. 2016;12(12):CD003169. doi:10.1002/14651858.CD003169.pub4. PMID:27943250; PMCID:PMC6463930.3)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapters 4.6-4.7 and 6.1-6.3. https://www.escrs.org/escrs-guideline-for-cataract-surgery/4)
Karam M, Alkhowaiter N, et al. Extended Depth of Focus Versus Trifocal for Intraocular Lens Implantation: An Updated Systematic Review and Meta-Analysis. J Refract Surg. 2022. 22 studies, 2200 eyes.5)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 日眼会誌. 2024;128(2):135-142.6)
Werner L. Intraocular lenses: overview of designs, materials, and pathophysiologic features. Ophthalmology. 2021;128(11):e74-e93.7)
Suzuki Y, Kamoi K, Uramoto K, Ohno-Matsui K. Artificial intelligence driven intraocular lens power calculation in extreme axial myopia. Sci Rep. 2025. 80 eyes, axial length ≥30.0 mm, Institute of Science Tokyo.8)
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern®. AAO; 2021.9)
Grzybowski A, Markeviciute A, Zemaitiene R. A narrative review of intraocular lens opacifications: update 2020. Ann Transl Med. 2020;8(22):1547. doi:10.21037/atm-20-4207. PMID:33313292; PMCID:PMC7729367.10)
Tripathi M, Rao S, Sinha R. Scleral-fixated IOLs - A comprehensive review of current practices and emerging trends. Indian J Ophthalmol. 2025;73(7):933-945. doi:10.4103/IJO.IJO_2812_24. PMID:40586185; PMCID:PMC12356440.11)
Choi SR, Jeon JH, Kang JW, Heo JW. Risk factors for and management of pupillary intraocular lens capture after intraocular lens transscleral fixation. J Cataract Refract Surg. 2017;43(12):1557-1562. PMID: 29335100. doi:10.1016/j.jcrs.2017.08.021.12)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 有水晶体眼内レンズ手術の禁忌・慎重事項. 日眼会誌. 2024;128(2):135-142.13)
Kessel L, Andresen J, Tendal B, Erngaard D, Flesner P, Hjortdal J. Toric intraocular lenses in the correction of astigmatism during cataract surgery: a systematic review and meta-analysis. Ophthalmology. 2016;123(2):275-286. doi:10.1016/j.ophtha.2015.10.002. PMID:26601819.14)
Melles RB, Holladay JT, Chang WJ. Accuracy of intraocular lens calculation formulas. Ophthalmology. 2018;125(2):169-178. doi:10.1016/j.ophtha.2017.08.027. PMID:28951074.15)
Rong X, He W, Zhu Q, et al. Intraocular lens power calculation in eyes with extreme myopia: comparison of Barrett Universal II, Haigis, and Olsen formulas. J Cataract Refract Surg. 2019;45(6):732-737.16)
McCabe C, Berdahl J, Reiser H, et al. Clinical outcomes in a U.S. registration study of a new EDOF intraocular lens with a nondiffractive design. J Cataract Refract Surg. 2022;48(11):1297-1304. PMID: 35616507. PMCID: PMC9622364. doi:10.1097/j.jcrs.0000000000000978.17)
Wang Q, Jiang W, Lin T, Wu X, Lin H, Chen W. Meta-analysis of accuracy of intraocular lens power calculation formulas in short eyes. Clin Exp Ophthalmol. 2018;46(4):356-363. doi:10.1111/ceo.13058. PMID:28887901.18)
Webers VSC, Bauer NJC, Visser N, et al. Image-guided system versus manual marking for toric intraocular lens alignment in cataract surgery. J Cataract Refract Surg. 2017;43(6):781-788. doi:10.1016/j.jcrs.2017.03.041. PMID:28732612.19)
Ferguson TJ, Downes RA, Randleman JB. IOL power calculations after LASIK or PRK: Barrett True-K biometer-only calculation strategy yields equivalent outcomes as a multiple formula approach. J Cataract Refract Surg. 2022;48(7):784-789. doi:10.1097/j.jcrs.0000000000000883. PMID:35067661.20)