Dislokasi atau subluksasi IOL
Diagnosis dan indikasi operasi untuk jatuhnya IOL akibat ruptur zonula Zinn. Pemilihan fiksasi intrascleral (metode flange atau forceps).

Lensa intraokular (IOL) adalah lensa buatan yang ditanam secara permanen di dalam mata setelah pengangkatan lensa alami yang keruh selama operasi katarak. Mata yang telah dipasangi IOL disebut pseudophakia. Berbeda dengan koreksi menggunakan kacamata atau lensa kontak, IOL terintegrasi langsung ke dalam sistem optik mata, sehingga tidak menyebabkan pembesaran atau pengecilan gambar, dan memberikan fungsi visual yang paling alami dan fisiologis.
IOL yang paling umum saat ini adalah IOL lipat (foldable IOL), yang terdiri dari bagian optik (optic) dan bagian penyangga (haptic). Diameter optik standar adalah 6,0 mm, dan dapat dimasukkan melalui sayatan kecil (2,4–2,8 mm) menggunakan injektor selama fakoemulsifikasi (PEA). Pada kasus sulit tertentu, IOL dengan diameter optik besar 7,0 mm digunakan untuk meningkatkan visibilitas saat pemeriksaan fundus dan meningkatkan stabilitas fiksasi sentral saat fiksasi ekstrakapsular.
Klasifikasi berdasarkan bahan adalah sebagai berikut:
| Bahan | Karakteristik | Indikasi Utama |
|---|---|---|
| Akrilik Hidrofobik | Katarak sekunder lebih sedikit. Perhatikan glistening | Pilihan standar saat ini |
| Akrilik Hidrofilik | Biokompatibilitas tinggi. Risiko pengendapan kalsium (kekeruhan IOL) pada penggunaan jangka panjang | IOL desain khusus |
| Silikon | Dapat dilipat dengan baik. Tidak cocok untuk mata yang telah menjalani tamponade minyak silikon intraokular | Beberapa PIOL |
| PMMA | Bahan kaku. Sayatan harus diperlebar hingga 5-7 mm | IOL fiksasi khusus dan implantasi sekunder |
Dari segi struktur, terdapat lensa satu potong (1-piece) di mana bagian optik dan bagian penyangga terbuat dari bahan yang sama, dan lensa tiga potong (3-piece) dari bahan yang berbeda. Lensa satu potong biasanya digunakan untuk fiksasi di dalam kapsul (bag-in-the-lens), sedangkan lensa tiga potong cocok untuk fiksasi di luar kapsul, fiksasi sklera, dan penjahitan. Perlu diperhatikan bahwa jika lensa satu potong secara tidak sengaja difiksasi di luar kapsul (sulkus siliaris), bagian penyangga dapat menggesek iris, menyebabkan penyebaran pigmen iris dan peradangan yang berkepanjangan.
Pada IOL sferis, terjadi aberasi sferis di mana titik fokus sinar paraksial yang melewati dekat sumbu optik berbeda dengan sinar perifer. Sebaliknya, IOL asferis mengurangi aberasi sferis dengan mengubah kemiringan setiap permukaan refraksi sehingga sinar perifer dan paraksial berkumpul pada fokus yang sama. Saat ini hampir semua IOL mengadopsi desain asferis, yang meningkatkan sensitivitas kontras. Namun, desain asferis meningkatkan aberasi koma jika terjadi desentrasi atau tilt, sehingga pada kasus dengan zonula Zinn yang lemah dan fiksasi IOL yang tidak stabil, IOL sferis mungkin dipilih.
IOL berwarna (filter kuning) mengurangi transmisi cahaya gelombang pendek (cahaya biru), dirancang mendekati transmisi spektral lensa kristalin manusia dewasa, dan diharapkan mengurangi risiko kerusakan retina akibat cahaya.
Pada tahun 1981, Sanders dkk. mengusulkan rumus SRK (Sanders-Retzlaff-Kraff), yang mensistematisasi perhitungan kekuatan IOL1). Pada tahun 1984, Mazzocco mengembangkan IOL silikon yang dapat dilipat, membuka jalan untuk operasi sayatan kecil. Jepang adalah negara pertama di dunia yang menyetujui IOL yang dapat dilipat, dan kemudian memainkan peran perintis internasional dalam pengembangan injektor. Pada tahun 1953, Strampelli melakukan implantasi IOL bilik mata depan, tetapi menyebabkan keratopati bulosa pada 70-80% kasus setelah beberapa tahun, sehingga gagal, namun hal ini menjadi pendorong untuk perbaikan desain IOL selanjutnya.
IOL yang paling umum digunakan, dirancang untuk fokus pada satu titik saja. Ini adalah pilihan standar yang dilakukan dengan asuransi (perawatan terpilih), dan jika targetnya adalah emetropia pasca operasi, penglihatan jauh akan baik tanpa kacamata, tetapi penglihatan dekat memerlukan kacamata baca. Keunggulannya adalah sensitivitas kontras tertinggi dan silau serta halo malam yang minimal.
Berikut adalah pilihan untuk mengatasi presbiopia pasca operasi:
→ Lihat Lensa Intraokular Monofokal untuk detail.
Memberikan penglihatan yang baik pada beberapa jarak fokus, merupakan IOL nilai tambah yang bertujuan mengurangi ketergantungan kacamata (kemandirian kacamata). Karena efisiensi penggunaan cahaya tersebar, dapat terjadi penurunan sensitivitas kontras serta silau dan halo, dan hal ini harus dijelaskan secara memadai sebelum operasi. Biaya ditanggung pasien sebagai perawatan pilihan.
Memfokuskan pada dua titik: jauh dan dekat. Kurang cocok untuk jarak menengah (misalnya bekerja di komputer pada 50-80 cm). Ada tipe difraktif (AcrySof IQ ReSTOR, TECNIS Multifocal) dan refraktif.
Pada tipe difraktif, cahaya difraksi orde ke-0 untuk fokus jauh, orde ke-1 untuk fokus dekat, dan cahaya difraksi orde ke-2 dan seterusnya (sekitar 18%) menjadi faktor penurunan sensitivitas kontras frekuensi tinggi. Tipe apodized meningkatkan fungsi penglihatan jauh saat senja dengan mengurangi perbedaan ketinggian di perifer pupil.
Dalam meta-analisis yang mencakup 8 RCT, IOL multifokal lebih unggul dibandingkan IOL monofokal dalam ketajaman penglihatan dekat tanpa koreksi (UCNVA, proporsi 6/6 atau lebih rendah: RR 0,20; 95% CI 0,07-0,58; 782 mata) dan tingkat kemandirian kacamata (RR 0,63; 95% CI 0,55-0,73; 1.000 mata). Di sisi lain, frekuensi halo (RR 3,58; 95% CI 1,99-6,46; 662 mata) secara signifikan lebih tinggi pada IOL multifokal. 3)
Lensa trifokal memfokuskan pada tiga titik: jauh, menengah, dan dekat, dan saat ini menjadi jenis lensa multifokal yang dominan. Lensa trifokal pertama diperkenalkan secara klinis pada tahun 20104), dan produk representatif saat ini termasuk AcrySof IQ PanOptix (Alcon), AT LISA tri (Carl Zeiss), FineVision (PhysIOL), dan TECNIS Synergy (J&J Vision).
Dalam meta-analisis dari 22 studi dengan 2.200 mata, lensa trifokal lebih unggul dibandingkan lensa EDOF dalam ketajaman penglihatan dekat tanpa koreksi (UCNVA: MD = 0,12 logMAR, p < 0,00001) dan tingkat kebebasan dari kacamata (OR = 0,26, p = 0,02). Sementara itu, tidak ada perbedaan signifikan antara kedua kelompok dalam ketajaman penglihatan jauh tanpa koreksi (UDVA) dan ketajaman penglihatan menengah tanpa koreksi (UIVA), dan skor Quality of Vision secara signifikan lebih tinggi pada lensa trifokal (MD = 1,24, p = 0,03).5)
Dalam tinjauan sistematis lensa trifokal, ketajaman penglihatan menengah secara signifikan lebih baik pada lensa trifokal dibandingkan lensa bifokal (DCIVA: MD −0,16 logMAR, 95% CI −0,22 hingga −0,10), tetapi tidak ada perbedaan signifikan dalam CDVA, ketajaman penglihatan jauh, ketajaman penglihatan dekat, sensitivitas kontras, atau kepuasan pasien.4)
Lensa Extended Depth of Focus (EDOF) mendistribusikan cahaya ke rentang fokus kontinu, bukan titik fokus tunggal, sehingga memberikan rentang fokus yang luas dari jarak jauh hingga menengah. Produk pertama yang mendapatkan tanda CE muncul pada tahun 20144). Produk representatif termasuk TECNIS Symfony (J&J Vision), TECNIS Eyhance, dan AcrySof IQ Vivity (Alcon).
Meta-analisis di atas (22 studi) menunjukkan bahwa EDOF IOL sedikit lebih unggul dalam ketajaman penglihatan jarak jauh terkoreksi (CDVA: MD = −0.01 logMAR, p = 0.01) dibandingkan dengan IOL trifokal, dan tidak ada perbedaan signifikan dalam frekuensi silau dan halo antara kedua kelompok. 5) Pedoman ESCRS merekomendasikan EDOF IOL sebagai pilihan bagi pasien yang mengutamakan penglihatan jarak menengah sambil meminimalkan efek samping optik. 4) Dalam uji coba terdaftar di AS yang mengevaluasi EDOF IOL (AcrySof IQ Vivity), ketajaman penglihatan jarak jauh terkoreksi terbaik (BCVA) setara dengan kelompok kontrol monofokal (CDVA monokuler 0,00 logMAR), dan penurunan sensitivitas kontras mesopik hanya bersifat sedang. 17)
→ Untuk detail lebih lanjut, lihat Lensa Intraokular Multifokal.
IOL yang dirancang untuk mengoreksi astigmatisme kornea reguler, dengan tanda pada meridian lemah bagian optik, dan ditanamkan di dalam kapsul sehingga tanda tersebut sejajar dengan meridian kuat kornea. Setiap deviasi sumbu sebesar 1° mengurangi efek koreksi sekitar 3,3%, dan deviasi sumbu sebesar 30° tidak hanya menghilangkan efek koreksi tetapi juga dapat menurunkan fungsi penglihatan dibandingkan dengan IOL non-torik.
Perkiraan kriteria indikasi IOL torik (ditetapkan per fasilitas):
Pedoman ESCRS (2024) merekomendasikan pertimbangan IOL torik pada mata dengan astigmatisme kornea ≥ 1.0 D, dan bukti kuat (GRADE ++) pada ≥ 2.0 D. 4) Meta-analisis 13 uji coba menunjukkan IOL torik lebih unggul dibandingkan IOL non-torik (dengan atau tanpa insisi relaksasi) dalam UDVA pascaoperasi (MD −0.07 logMAR, 95% CI −0.10 hingga −0.04) dan tingkat kegagalan mencapai 20/25 (RR 0.59, 95% CI 0.50 hingga 0.70). 14)
Kasus dengan kelemahan zonula Zinn, ruptur kapsul posterior, atau midriasis tidak adekuat seringkali tidak sesuai karena sulitnya penyelarasan sumbu yang akurat. Untuk perhitungan, gunakan kalkulator online dari masing-masing pabrikan, atau rumus Barrett Toric atau Haigis-T yang terintegrasi dalam perangkat.
→ Lihat Lensa Intraokular Torik untuk detail.
IOL yang difiksasi di belakang iris atau sulkus siliaris dengan mempertahankan lensa kristalin, merupakan salah satu bentuk bedah refraktif. Contoh tipikal adalah ICL (Implantable Collamer Lens; EVO+ ICL), yaitu PIOL ruang posterior yang terbuat dari bahan kolamer dengan biokompatibilitas tinggi. Tidak memerlukan ablasi kornea, bersifat reversibel, dan dapat menangani miopia sedang hingga tinggi.
Pedoman Bedah Refraktif dari Japanese Ophthalmological Society (Edisi ke-8) menetapkan bahwa usia yang sesuai untuk operasi lensa intraokular fakia (Phakic IOL) adalah 21 hingga 45 tahun, dan jumlah refraksi yang sesuai adalah miopia 6 D atau lebih. Miopia sedang (3 hingga kurang dari 6 D) dan miopia tinggi (lebih dari 15 D) memerlukan penanganan hati-hati. Selain kontraindikasi yang sama dengan operasi laser eksimer (seperti peradangan okular eksternal aktif, katarak, uveitis), kontraindikasi tambahan meliputi bilik mata depan dangkal, gangguan endotel kornea, dan keratokonus progresif. 6)
Evaluasi praoperatif yang wajib dilakukan meliputi pemeriksaan densitas sel endotel kornea, analisis pencitraan segmen anterior (termasuk kedalaman bilik mata depan), dan pengukuran diameter kornea (diameter horizontal). 6)
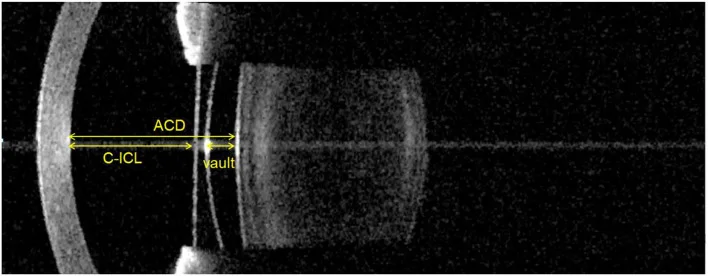
→ Untuk detail, lihat Lensa Ruang Posterior Fakia (ICL).
Lensa bantu yang dipasang di sulkus siliaris di atas lensa monofokal yang sudah ada. Memungkinkan koreksi presbiopia, astigmatisme, dan miopia secara retrofit bahkan pada mata yang sebelumnya telah diimplan lensa monofokal. Jarak dari lensa di dalam kapsul relatif konstan, dan stabilitas jangka panjang dianggap baik.
→ Lihat Lensa Intraokular Aditif untuk detail.
| Jenis | Rentang Fokus | Sensitivitas Kontras | Silau dan Halo | Koreksi Astigmatisme | Cakupan Asuransi | Perkiraan Biaya Tambahan (Kedua Mata) |
|---|---|---|---|---|---|---|
| Fokus tunggal | 1 titik (jauh atau dekat) | ◎ | Tidak ada | △ (torik terpisah) | ○ (perawatan terpilih) | 0 hingga puluhan ribu yen |
| Bifokal (difraktif) | Jauh + Dekat | ○ | ++ (sedang) | △〜○ | × | 300.000〜500.000 yen |
| Trifokal | Jauh + Menengah + Dekat | ○ | ++ (Sedang) | △~○ | × | 40-60 ribu yen |
| EDOF | Jauh hingga Menengah (Kontinu) | ◎~○ | + (Ringan) | △~○ | × | 35~55 ribu yen |
| Torik (fokus tunggal) | 1 titik (prioritas jarak jauh) | ◎ | tidak ada | ◎ | × (perawatan terpilih) | 100.000-150.000 yen |
| Lensa intraokular fakia (PIOL/ICL) | Jauh (tanpa koreksi kornea) | ◎ | Tidak ada | EVO+ △~○ | × | 500.000~700.000 yen |
| Ad-on | IOL yang ada + koreksi presbiopia | ○ | + | ○ | × | 30-45 ribu yen |
Biaya adalah perkiraan kasar untuk kedua mata dengan biaya sendiri. Sangat bervariasi tergantung fasilitas dan lensa yang dipilih.
Pemilihan IOL terkait langsung dengan penglihatan pasca operasi, sehingga konfirmasi keinginan pasien secara cermat sebelum operasi sangat penting. Pedoman Katarak ESCRS menyatakan bahwa “evaluasi harapan pasien dan informed consent yang terperinci merupakan prasyarat terpenting untuk pemilihan IOL yang tepat”. 4) Informasi yang harus dipahami:
Kondisi yang sesuai untuk IOL multifokal (trifokal/EDOF):
Meta-analisis menunjukkan bahwa tingkat penggantian IOL dalam satu tahun meningkat jika ketergantungan kacamata tidak teratasi atau efek samping optik tidak membaik setelah implantasi IOL multifokal.3)
IOL torik efektif untuk mengoreksi astigmatisme kornea reguler, tetapi ada beberapa prasyarat.
Untuk mempertimbangkan pengaruh astigmatisme kornea posterior, disarankan menggunakan rumus Barrett Toric atau rumus Haigis-T yang terintegrasi dalam alat pengukur panjang sumbu optik. 7) Selain itu, rotasi okular (cyclotorsion) antara posisi duduk dan berbaring rata-rata terjadi 4-5°, sehingga penandaan menggunakan foto atau sistem pemandu gambar (CALLISTO eye, VERION) untuk penyelarasan aksis otomatis berguna untuk meningkatkan akurasi. Dalam uji prospektif yang membandingkan sistem pemandu gambar dengan penandaan manual, sisa astigmatisme pascaoperasi secara signifikan lebih rendah pada kelompok pemandu gambar (0,33 D vs. 0,51 D, p = 0,003). 19)
Bagi mereka yang sering mengemudi malam hari atau melakukan pekerjaan visual presisi, lensa monofokal mungkin lebih cocok. Sebaliknya, bagi yang ingin melakukan berbagai jarak seperti menggunakan ponsel, komputer, dan membaca tanpa kacamata, lensa multifokal bisa menjadi kandidat. Namun, kondisi mata tertentu (seperti penyakit makula, glaukoma, mata kering) mungkin tidak cocok untuk lensa multifokal. Konsultasi praoperasi dengan dokter yang merawat adalah yang terpenting.
Untuk perhitungan kekuatan lensa intraokular yang presisi, pengukuran simultan beberapa parameter menggunakan alat pengukur panjang sumbu optik telah menjadi standar. Metode optik memiliki kesalahan pengukuran yang lebih kecil dibandingkan dengan metode ultrasonik A-mode. Di Jepang, setelah di-cover asuransi pada tahun 2010 sebagai “pengukuran panjang sumbu optik”, metode ini menyebar dengan cepat. Dengan adopsi metode FD (Fourier Domain), tingkat keberhasilan pengukuran meningkat dari sekitar 90% menjadi 98%, dan deviasi standar pengukuran menjadi dalam 0,02 mm. 7)
| Alat | Metode Pengukuran | Fitur Utama yang Terintegrasi |
|---|---|---|
| IOLMaster 700 (Carl Zeiss) | SS-OCT (Swept Source) | Panjang aksial, kekuatan refraksi kornea, kedalaman bilik mata depan, ketebalan lensa, diameter kornea, standar emas |
| ARGOS (Santen/Santek) | FD-OCT (metode segmen) | Mengukur indeks refraksi masing-masing jaringan secara terpisah. Cenderung mengukur panjang aksial lebih pendek dari IOLMaster 700 |
| OA-2000 (Tomey) | FD-OCT | Tampilan paralel gambar B-scan dan bentuk gelombang A-scan |
| Metode ultrasonik A-mode | Ultrasonik (1.550 m/s) | Dapat diterapkan pada semua kasus tetapi memiliki kesalahan besar (dianggap sebagai penyebab sebagian besar kesalahan refraksi pasca operasi)7) |
Karena metode optik menampilkan panjang aksial 0,2–0,3 mm lebih panjang daripada metode ultrasonik, sangat penting untuk menggunakan konstanta IOL (seperti konstanta A) yang khusus untuk alat pengukur. Karena ARGOS menggunakan metode segmen, penggunaan bersama konstanta IOL dengan IOLMaster 700 harus dihindari. 7)
| Rumus | Generasi | Karakteristik | Penggunaan Utama |
|---|---|---|---|
| Rumus SRK/T | Generasi ke-3 | Digunakan lebih dari 90% di dalam negeri. Rekam klinis yang kaya, konstanta A | Lini pertama untuk sumbu mata standar (22-25 mm) |
| Rumus Haigis | Generasi ke-3 | Menggunakan kedalaman bilik mata depan sebagai variabel independen. Tiga konstanta a0, a1, a2 (memerlukan optimasi pada 200 mata atau lebih) | Mata dengan bilik mata depan dangkal/dalam |
| Rumus Barrett Universal II | Generasi ke-4 | Berdasarkan teori lensa tebal. Akurasi baik pada IOL daya rendah. Dapat dihitung gratis di situs web APACRS | Aksial panjang, aksial pendek, IOL daya rendah |
| Hill-RBF | AI (pembelajaran mesin) | Pengenalan pola dari data besar. Tidak bergantung pada rumus | Aksial panjang, miopia tinggi |
| Rumus Kane | AI (pembelajaran mesin + rumus teoretis) | Jenis kelamin juga digunakan sebagai variabel | Miopia tinggi ekstrem (panjang aksial ≥ 30 mm) |
Di Jepang, rumus SRK/T generasi ke-3 banyak digunakan, namun disarankan untuk membandingkan beberapa hasil perhitungan sesuai dengan panjang aksial dan anatomi segmen anterior (keseimbangan bola mata). Karena sekitar 15% pasien operasi katarak memiliki bola mata yang tidak seimbang dalam hal panjang aksial dan kekuatan refraksi kornea, perlu berhati-hati dalam memilih rumus yang digunakan. 7)
Dalam studi multisenter yang melibatkan 13.301 mata, rumus Barrett Universal II, Olsen, dan Haigis menunjukkan akurasi yang secara signifikan lebih tinggi dibandingkan SRK/T, Holladay 1, dan Hoffer Q (Holladay 2 memiliki akurasi yang hampir setara), dan rumus generasi ke-4 dan seterusnya lebih unggul untuk aksial panjang maupun pendek. 15) Dalam meta-analisis lain yang berfokus pada mata aksial pendek (AL < 22 mm), Barrett Universal II memiliki MAE yang secara signifikan lebih kecil dibandingkan Haigis dan SRK/T (p < 0,05). 18)
Dalam studi pada 80 mata dengan miopia tinggi (panjang aksial ≥ 30 mm), formula AI (Kane, Hill-RBF) memiliki mean absolute error (MAE) yang secara signifikan lebih kecil dibandingkan SRK/T (Kane: 0,51 D, Hill-RBF: 0,52 D, Barrett Universal II: 0,66 D, SRK/T: signifikan, p < 0,05), dan tingkat kesalahan refraksi >1,0 D ditekan hingga 7,5% pada Kane dan Hill-RBF, sedangkan pada SRK/T mencapai 42,5%. 8) Pada mata dengan panjang aksial ≥ 32 mm, formula Kane mencapai MAE (0,44 D) dan MedAE (0,40 D) terendah. 8) Dalam laporan lain oleh Rong 2019 pada mata dengan panjang aksial ≥ 28 mm, MedAE Barrett Universal II adalah 0,37 D, secara signifikan lebih kecil dari Haigis 0,46 D (p = 0,038). Pada mata dengan panjang aksial ≥ 30 mm, Barrett Universal II menunjukkan akurasi yang lebih baik daripada Haigis. 16)
| Kasus | Formula yang Direkomendasikan | Catatan |
|---|---|---|
| Mata standar (AL 22–25 mm) | SRK/T, Haigis, Barrett Universal II | Bandingkan dengan beberapa formula |
| Sumbu panjang (AL > 26 mm) | Barrett Universal II, Hill-RBF, Kane | Perhatikan perbedaan akurasi pada IOL daya rendah15,16) |
| Sumbu pendek (AL < 22 mm) | Barrett Universal II, Haigis, Holladay 2 | Risiko kesalahan refraksi tinggi. Kesalahan prediksi ELP besar18) |
| Setelah operasi refraktif kornea (setelah LASIK) | Haigis-L, Shammas No-history, Barrett True-K, OKULIX | Bandingkan kalkulator online ASCRS dengan beberapa formula9,20) |
| Fiksasi sulkus siliaris (ekstrakapsular) | Koreksi −1.0 D setelah perhitungan dengan SRK/T dll. | Koreksi lebih sedikit untuk daya rendah pada sumbu panjang, koreksi −2.0 D untuk daya tinggi pada sumbu pendek |
| Fiksasi intrascleral (metode forceps) | Koreksi yang sama dengan fiksasi ekstrakapsular | Berbeda tergantung teknik bedah |
| Keratoconus / pasca transplantasi kornea | Rumus khusus (Seitz-Langenbucher dll.) atau penilaian ahli | Rumus standar menghasilkan kesalahan besar |
Setelah LASIK, kornea menjadi rata secara lokal, sehingga pengukuran kekuatan refraksi sentral oleh autokeratometer cenderung berlebihan, menyebabkan pergeseran hiperopik pasca operasi. Alat pengukur panjang sumbu optik dilengkapi dengan rumus yang dapat digunakan meskipun tidak ada data pra-LASIK (seperti Haigis-L, Shammas No-history, Barrett True-K), dan sebagai tindakan pencegahan, kalkulator online gratis dari ASCRS (American Society of Cataract and Refractive Surgery) dapat digunakan untuk membandingkan beberapa rumus. 7,9) Dalam studi pada 110 mata pasca LASIK, akurasi Barrett True-K yang digunakan sendiri dengan biometer setara dengan pendekatan rata-rata beberapa rumus (MAE 0,41 D vs. 0,42 D, p = 0,81), menunjukkan keandalannya saat digunakan sendiri. 20)
Sebelum operasi, target refraksi ditetapkan berdasarkan gaya hidup, pekerjaan, dan hobi pasien (nilai prediksi berdasarkan ekuivalen sferis).
| Gaya Hidup | Target Refraksi yang Direkomendasikan |
|---|---|
| Prioritas penglihatan jauh (mengemudi, olahraga) | Emmetropia (0,00 D) hingga −0,25 D |
| Tipe seimbang | −0,25 hingga −0,50 D (sedikit mendekati miopia) |
| Prioritas penglihatan dekat (membaca, pekerjaan detail) | −1,50 hingga −2,00 D (kandidat monovision) |
| Monovision (mata non-dominan) | −1,50 hingga −2,00 D |
| Lensa multifokal (sebagian besar produk) | Emmetropia (harus dalam ±0.25 D) |
Untuk perhitungan IOL torik, gunakan formula yang terintegrasi dalam alat pengukur panjang aksial optik (seperti formula Haigis-T atau Barrett Toric) untuk menghindari kerumitan memasukkan data dan risiko kesalahan. Prinsip dasarnya adalah menggunakan panjang aksial optik, kekuatan kornea, dan konstanta IOL secara konsisten. 7)
Kesalahan refraksi ringan (dalam ±0.5 D) dapat dikoreksi dengan kacamata. Kesalahan besar (≥±1.5 D) memerlukan penambahan IOL aditif atau penggantian IOL. Pada lensa multifokal, kesalahan kurang dari 0.5 D pun dapat menurunkan kepuasan pasien secara signifikan, sehingga pengukuran presisi dan pemilihan formula sebelum operasi sangat penting.
Setelah implantasi IOL, akomodasi lensa alami (perubahan ketebalan akibat kontraksi otot siliaris) menghilang. Namun, secara klinis dapat terjadi fenomena yang disebut “akomodasi semu” (pseudoakomodasi), yang memungkinkan penglihatan dekat sedikit. Akomodasi semu disebabkan oleh multifokalitas kornea, astigmatisme, efek pinhole pupil, aberasi sferis IOL, dan bahkan pada IOL monofokal dapat diamati akomodasi semu sekitar 0,5-1,0 D.
IOL monofokal memberikan sensitivitas kontras yang setara atau lebih baik daripada lensa alami muda. Sebaliknya, IOL multifokal menurunkan sensitivitas kontras pada frekuensi tinggi karena dispersi cahaya. Pada katarak ringan atau mata dengan IOL, sensitivitas kontras dapat menurun meskipun ketajaman visual tidak berubah. Dalam meta-analisis (22 studi) IOL trifokal dan EDOF, tidak ditemukan perbedaan signifikan dalam sensitivitas kontras antara kedua kelompok.5) Secara umum, dalam meta-analisis Cochrane (termasuk 8 RCT) IOL multifokal, sensitivitas kontras sedikit lebih rendah dibandingkan IOL monofokal, namun signifikansi klinisnya tidak jelas.3)
Jika terjadi katarak sekunder (PCO) dalam 5 tahun pascaoperasi, sensitivitas kontras dapat menurun drastis. IOL akrilik hidrofobik menunjukkan insiden PCO lebih rendah dibandingkan akrilik hidrofilik, dan desain tepi persegi (square edge) juga efektif dalam pencegahannya.10)
Halo adalah lingkaran cahaya yang terlihat di sekitar sumber cahaya, sedangkan glare adalah silau atau penglihatan yang tampak keruh akibat sumber cahaya. Pada lensa intraokular (IOL) multifokal, halo (RR 3,58; 95% CI 1,99–6,46) dan glare meningkat secara signifikan dibandingkan dengan IOL monofokal. 3) IOL EDOF memiliki efek samping optik yang lebih sedikit dibandingkan IOL bifokal dan trifokal konvensional, tetapi tidak sepenuhnya hilang. 5)
Penanganan:
Segera setelah implantasi IOL tidak berwarna, pasien mungkin mengeluhkan penglihatan kebiruan (sianopsia) karena transmisi cahaya gelombang pendek yang lebih tinggi dibandingkan lensa manusia. IOL berwarna (filter kuning) mengurangi fenomena ini. Adaptasi saraf terjadi dalam beberapa hari hingga minggu, dan sebagian besar pasien tidak lagi menyadarinya.
Glistenings adalah refleksi titik-titik yang terlihat di bagian optik IOL akrilik hidrofobik. Yang terjadi di lapisan dalam disebut glistenings, sedangkan di permukaan disebut subsurface nano glistenings (SSNG). Keduanya disebabkan oleh masuknya aqueous humor ke dalam celah kecil di dalam material optik, bukan degradasi material. Biasanya tidak memengaruhi fungsi penglihatan, namun penurunan fungsi penglihatan telah dilaporkan pada pasien dengan fungsi retina yang buruk. IOL yang dijual saat ini telah diperbaiki proses pembuatannya, sehingga fenomena ini berkurang. Pada IOL akrilik hidrofilik, kalsium fosfat dapat mengendap di permukaan setelah penggunaan jangka panjang, menyebabkan kekeruhan parah (presipitasi kalsium). 10)
Operasi katarak modern sangat aman, namun katarak sekunder (dapat diobati dengan laser) terjadi pada sekitar 20-40% dalam 5 tahun pasca operasi. Komplikasi serius (endoftalmitis, perdarahan ekspulsif) jarang terjadi (0,006-0,04%). Dislokasi IOL meningkat dalam jangka panjang karena penuaan dan kelemahan zonula Zinn, terutama pada lansia, miopia tinggi, dan sindrom pseudoeksfoliasi.
| Komplikasi | Angka Kejadian (Perkiraan) | Ikhtisar | Penanganan |
|---|---|---|---|
| Katarak sekunder (kekeruhan kapsul posterior) | 20-40% dalam 5 tahun pascaoperasi | Proliferasi sel epitel lensa pada kapsul posterior di belakang IOL, menyebabkan penurunan fungsi visual | Kapsulotomi posterior laser Nd:YAG |
| Dislokasi atau subluksasi IOL | Beberapa % per tahun pada mata dengan zonula Zinn yang lemah | Ruptur zonula Zinn akibat penuaan, trauma, atau sindrom pseudoeksfoliasi, menyebabkan IOL jatuh ke dalam vitreus | Fiksasi intrascleral, penjahitan, atau penggantian IOL11) |
| Penangkapan pupil (penangkapan iris) | Beberapa persen setelah fiksasi intrascleral | Kondisi di mana bagian optik IOL keluar ke anterior pupil. | Dilatasi pupil, perubahan posisi tubuh, penggantian dengan IOL berdiameter optik lebih besar12) |
| Kekeruhan IOL | Glistening hidrofobik beberapa persen, kalsifikasi hidrofilik setelah beberapa tahun | Penurunan fungsi visual akibat degenerasi material | Penggantian IOL10) |
| Glaukoma setelah PIOL | Peningkatan tekanan intraokular setelah operasi ICL 1-5% | Peningkatan tekanan intraokular akibat oklusi sudut atau blok pupil | Penilaian kedalaman bilik anterior praoperasi dan manajemen rutin pascaoperasi13) |
Dislokasi atau subluksasi IOL
Diagnosis dan indikasi operasi untuk jatuhnya IOL akibat ruptur zonula Zinn. Pemilihan fiksasi intrascleral (metode flange atau forceps).
Kekeruhan LIO
Mekanisme dan penanganan glistening, SSNG, deposisi kalsium, dan katarak sekunder. Informasi yang memengaruhi pemilihan material LIO.
Biometri (Perhitungan Kekuatan LIO)
Pengukuran simultan panjang aksial, kekuatan refraksi kornea, dan kedalaman bilik mata depan secara presisi menggunakan alat pengukur panjang aksial optik. Biometri untuk Perhitungan Kekuatan LIO
Fiksasi intrascleral
Metode flange dan pinset untuk menanamkan penyangga IOL ke dalam sklera tanpa jahitan. Menghindari risiko endoftalmitis dan degradasi jahitan. IOL fiksasi intrascleral
Sanders DR, Retzlaff J, Kraff MC. Comparison of the SRK II formula and other second generation formulas. J Cataract Refract Surg. 1988;14(2):136-141.1)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapter 4.6: patient selection for correcting presbyopia. https://www.escrs.org/escrs-guideline-for-cataract-surgery/2)
de Silva SR, Evans JR, Kirthi V, Ziaei M, Leyland M. Multifocal versus monofocal intraocular lenses after cataract extraction. Cochrane Database Syst Rev. 2016;12(12):CD003169. doi:10.1002/14651858.CD003169.pub4. PMID:27943250; PMCID:PMC6463930.3)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapters 4.6-4.7 and 6.1-6.3. https://www.escrs.org/escrs-guideline-for-cataract-surgery/4)
Karam M, Alkhowaiter N, et al. Extended Depth of Focus Versus Trifocal for Intraocular Lens Implantation: An Updated Systematic Review and Meta-Analysis. J Refract Surg. 2022. 22 studies, 2200 eyes.5)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 日眼会誌. 2024;128(2):135-142.6)
Werner L. Intraocular lenses: overview of designs, materials, and pathophysiologic features. Ophthalmology. 2021;128(11):e74-e93.7)
Suzuki Y, Kamoi K, Uramoto K, Ohno-Matsui K. Artificial intelligence driven intraocular lens power calculation in extreme axial myopia. Sci Rep. 2025. 80 eyes, axial length ≥30.0 mm, Institute of Science Tokyo.8)
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern®. AAO; 2021.9)
Grzybowski A, Markeviciute A, Zemaitiene R. A narrative review of intraocular lens opacifications: update 2020. Ann Transl Med. 2020;8(22):1547. doi:10.21037/atm-20-4207. PMID:33313292; PMCID:PMC7729367.10)
Tripathi M, Rao S, Sinha R. Scleral-fixated IOLs - A comprehensive review of current practices and emerging trends. Indian J Ophthalmol. 2025;73(7):933-945. doi:10.4103/IJO.IJO_2812_24. PMID:40586185; PMCID:PMC12356440.11)
Choi SR, Jeon JH, Kang JW, Heo JW. Risk factors for and management of pupillary intraocular lens capture after intraocular lens transscleral fixation. J Cataract Refract Surg. 2017;43(12):1557-1562. PMID: 29335100. doi:10.1016/j.jcrs.2017.08.021.12)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 有水晶体眼内レンズ手術の禁忌・慎重事項. 日眼会誌. 2024;128(2):135-142.13)
Kessel L, Andresen J, Tendal B, Erngaard D, Flesner P, Hjortdal J. Toric intraocular lenses in the correction of astigmatism during cataract surgery: a systematic review and meta-analysis. Ophthalmology. 2016;123(2):275-286. doi:10.1016/j.ophtha.2015.10.002. PMID:26601819.14)
Melles RB, Holladay JT, Chang WJ. Accuracy of intraocular lens calculation formulas. Ophthalmology. 2018;125(2):169-178. doi:10.1016/j.ophtha.2017.08.027. PMID:28951074.15)
Rong X, He W, Zhu Q, et al. Intraocular lens power calculation in eyes with extreme myopia: comparison of Barrett Universal II, Haigis, and Olsen formulas. J Cataract Refract Surg. 2019;45(6):732-737.16)
McCabe C, Berdahl J, Reiser H, et al. Clinical outcomes in a U.S. registration study of a new EDOF intraocular lens with a nondiffractive design. J Cataract Refract Surg. 2022;48(11):1297-1304. PMID: 35616507. PMCID: PMC9622364. doi:10.1097/j.jcrs.0000000000000978.17)
Wang Q, Jiang W, Lin T, Wu X, Lin H, Chen W. Meta-analysis of accuracy of intraocular lens power calculation formulas in short eyes. Clin Exp Ophthalmol. 2018;46(4):356-363. doi:10.1111/ceo.13058. PMID:28887901.18)
Webers VSC, Bauer NJC, Visser N, et al. Image-guided system versus manual marking for toric intraocular lens alignment in cataract surgery. J Cataract Refract Surg. 2017;43(6):781-788. doi:10.1016/j.jcrs.2017.03.041. PMID:28732612.19)
Ferguson TJ, Downes RA, Randleman JB. IOL power calculations after LASIK or PRK: Barrett True-K biometer-only calculation strategy yields equivalent outcomes as a multiple formula approach. J Cataract Refract Surg. 2022;48(7):784-789. doi:10.1097/j.jcrs.0000000000000883. PMID:35067661.20)