انزياح أو خلع العدسة داخل العين
تشخيص سقوط العدسة داخل العين بسبب تمزق الأربطة الهدبية وتحديد مؤشرات الجراحة. اختيار التثبيت داخل الصلبة (طريقة الفلنجة أو الملقط).

العدسة داخل العين (IOL) هي عدسة اصطناعية تُزرع بشكل دائم داخل العين بعد إزالة العدسة الطبيعية المعتمة أثناء جراحة إعتام عدسة العين. تُسمى العين التي تحتوي على IOL بالعين الكاذبة (pseudophakia). على عكس التصحيح باستخدام النظارات أو العدسات اللاصقة، تُدمج IOL مباشرة في النظام البصري للعين، مما لا يسبب تكبيرًا أو تصغيرًا للصورة، ويوفر وظيفة بصرية طبيعية وفسيولوجية.
أكثر أنواع IOL شيوعًا حاليًا هي IOL القابلة للطي، والتي تتكون من جزء بصري (optic) وجزء داعم (haptic). يبلغ القطر البصري القياسي 6.0 مم، ويمكن إدخالها عبر شق صغير (2.4-2.8 مم) باستخدام محقن أثناء عملية استحلاب العدسة بالموجات فوق الصوتية (PEA). في بعض الحالات الصعبة، تُستخدم IOL بقطر بصري كبير 7.0 مم لتحسين الرؤية أثناء فحص قاع العين وتحسين ثبات التثبيت عند التثبيت خارج الكبسولة.
فيما يلي التصنيف حسب المادة:
| المادة | الخصائص | الاستطبابات الرئيسية |
|---|---|---|
| أكريليك كاره للماء | معدل أقل لإعتام عدسة العين الثانوي. يجب الانتباه إلى التلمعات (glistenings) | الخيار القياسي الحالي |
| أكريليك محب للماء | توافق حيوي عالي. خطر ترسب الكالسيوم (عتامة العدسة) مع الاستخدام الطويل | عدسة ذات تصميم خاص |
| سيليكون | قابلية طي جيدة. غير مناسب في العيون التي خضعت لدكاك زيت السيليكون داخل العين | بعض عدسات PIOL |
| PMMA | مادة صلبة. يجب توسيع الشق الجراحي إلى 5-7 مم | عدسات IOL ذات تثبيت خاص وزرع ثانوي |
من حيث الهيكل، هناك عدسات من قطعة واحدة حيث تكون المنطقة البصرية ومناطق الدعم من نفس المادة، وعدسات من ثلاث قطع حيث تكون من مواد مختلفة. تُستخدم العدسة أحادية القطعة عادةً للتثبيت داخل الكيس (bag-in-the-lens)، بينما تُستخدم العدسة ثلاثية القطع للتثبيت خارج الكيس، والتثبيت الصلبي، والغرز. يجب توخي الحذر عند تثبيت العدسة أحادية القطعة خارج الكيس (في التلم الهدبي) عن طريق الخطأ، لأن مناطق الدعم قد تحتك بالقزحية مسببةً تشتت صبغة القزحية والتهابًا مستمرًا.
في العدسات الكروية (IOL)، يحدث انحراف كروي حيث تختلف نقطة تركيز الأشعة المحورية القريبة من المحور البصري عن الأشعة المحيطية. في المقابل، تعمل العدسات اللاكروية (IOL) على تقليل الانحراف الكروي عن طريق تغيير ميل كل سطح انكسار لتجميع الأشعة المحيطية والمحورية في نفس البؤرة. حاليًا، تتبنى جميع العدسات تقريبًا تصميمًا لاكرويًا، مما يحسن حساسية التباين. ومع ذلك، يزيد التصميم اللاكروي من الانحراف المذنبي عند الانحراف أو الميل، لذلك في الحالات التي تكون فيها الألياف الناحلة (Zinn) ضعيفة ويكون تثبيت العدسة غير مستقر، قد يُختار العدسة الكروية.
العدسات الملونة (المرشح الأصفر) تقلل من نفاذية الضوء قصير الموجة (الضوء الأزرق)، وهي مصممة لتقريب النفاذية الطيفية لعدسة الإنسان البالغة، مما قد يقلل من خطر الضرر الضوئي للشبكية.
في عام 1981، اقترح ساندرز وآخرون معادلة SRK (Sanders-Retzlaff-Kraff)، مما نظم حساب قوة العدسة1). في عام 1984، طور مازوكو عدسة سيليكون قابلة للطي، مما فتح الطريق أمام الجراحة بشق صغير. كانت اليابان أول دولة ترخص العدسات القابلة للطي عالميًا، ولعبت دورًا رائدًا دوليًا في تطوير المحاقن لاحقًا. في عام 1953، قام سترامبيلي بإدخال عدسة الغرفة الأمامية، لكنه تسبب في اعتلال القرنية الفقاعي في 70-80% من الحالات بعد بضع سنوات، مما أدى إلى فشل هذا الإجراء، لكنه أصبح حافزًا لتحسين تصميم العدسات لاحقًا.
العدسة الأكثر شيوعًا، وهي مصممة للتركيز على نقطة واحدة فقط. وهي الخيار القياسي الذي يتم إجراؤه تحت التغطية التأمينية (العلاج المختار)، وإذا كان الهدف هو تحقيق الرؤية الطبيعية بعد الجراحة، فإن الرؤية البعيدة تكون جيدة بدون نظارات، ولكن الرؤية القريبة تتطلب نظارات للقراءة. تتميز بأعلى حساسية تباين وأقل وهج وهالات ليلية.
هناك الخيارات التالية للتعامل مع طول النظر الشيخوخي بعد الجراحة:
→ راجع عدسة داخل العين أحادية البؤرة لمزيد من التفاصيل.
توفر رؤية جيدة على مسافات بؤرية متعددة، وهي عدسة ذات قيمة مضافة تهدف إلى تقليل الاعتماد على النظارات (الاستقلال عن النظارات). نظرًا لتشتت كفاءة استخدام الضوء، قد يحدث انخفاض في حساسية التباين والوهج والهالات، ويجب شرح ذلك للمريض قبل الجراحة. يتم تحمل التكلفة من قبل المريض كعلاج اختياري.
تركز على نقطتين: البعيد والقريب. كانت غير مناسبة إلى حد ما للمسافات المتوسطة (مثل العمل على الكمبيوتر على بعد 50-80 سم). هناك نوعان: الحيود (AcrySof IQ ReSTOR، TECNIS Multifocal) والانكسار.
في النوع الحيودي، يكون ضوء الحيود من الرتبة صفر للرؤية البعيدة، ومن الرتبة الأولى للرؤية القريبة، وتكون أشعة الحيود من الرتب الثانية وما بعدها (حوالي 18%) سببًا في انخفاض حساسية التباين عالية التردد. يعمل النوع المموج (apodized) على تحسين وظيفة الرؤية البعيدة عند الغسق عن طريق تقليل الفروق في محيط الحدقة.
في تحليل تلوي شمل 8 تجارب عشوائية محكومة، تفوقت عدسات IOL متعددة البؤر على عدسات IOL أحادية البؤرة في حدة البصر القريبة غير المصححة (UCNVA، نسبة 6/6 أو أقل: RR 0.20، 95% CI 0.07-0.58، 782 عينًا) ومعدل الاستغناء عن النظارات (RR 0.63، 95% CI 0.55-0.73، 1000 عين). من ناحية أخرى، كان تواتر الهالات (RR 3.58، 95% CI 1.99-6.46، 662 عينًا) أعلى بشكل ملحوظ في العدسات متعددة البؤر. 3)
تركز العدسة ثلاثية البؤر على ثلاث نقاط: البعيد والمتوسط والقريب، وهي حاليًا النوع السائد من العدسات متعددة البؤر. تم إدخال أول عدسة ثلاثية البؤر سريريًا في عام 20104)، ومنتجاتها الحالية الممثلة تشمل AcrySof IQ PanOptix (Alcon) وAT LISA tri (Carl Zeiss) وFineVision (PhysIOL) وTECNIS Synergy (J&J Vision).
في تحليل تلوي شمل 22 دراسة و2200 عين، تفوقت العدسات ثلاثية البؤر على عدسات EDOF في حدة البصر القريبة غير المصححة (UCNVA: فرق متوسط = 0.12 logMAR، p < 0.00001) ومعدل الاستغناء عن النظارات (نسبة الأرجحية = 0.26، p = 0.02). بينما لم يكن هناك فرق معنوي بين المجموعتين في حدة البصر البعيدة غير المصححة (UDVA) وحدة البصر المتوسطة غير المصححة (UIVA)، وكانت درجة جودة الرؤية أعلى بشكل معنوي في العدسات ثلاثية البؤر (فرق متوسط = 1.24، p = 0.03).5)
في مراجعة منهجية للعدسات ثلاثية البؤر، كانت حدة البصر المتوسطة أفضل بشكل معنوي في العدسات ثلاثية البؤر مقارنة بالعدسات ثنائية البؤر (DCIVA: فرق متوسط −0.16 logMAR، فاصل ثقة 95% −0.22 إلى −0.10)، لكن لم تكن هناك فروق معنوية في حدة البصر المصححة عن بعد (CDVA) أو حدة البصر البعيدة أو القريبة أو حساسية التباين أو رضا المرضى.4)
تعمل عدسة عمق البؤرة الممتد (EDOF) على توزيع الضوء على نطاق بؤري مستمر بدلاً من نقطة بؤرية واحدة، مما يوفر نطاقًا بؤريًا واسعًا من البعيد إلى المتوسط. ظهر أول منتج حاصل على علامة CE في عام 20144). المنتجات الممثلة تشمل TECNIS Symfony (J&J Vision) وTECNIS Eyhance وAcrySof IQ Vivity (Alcon).
في التحليل التلوي المذكور أعلاه (22 دراسة)، أظهرت عدسات EDOF IOL تفوقًا طفيفًا في حدة البصر المصححة عن بعد (CDVA: MD = −0.01 logMAR، p = 0.01) مقارنة بالعدسات ثلاثية البؤر، ولم يكن هناك فرق كبير بين المجموعتين في تكرار الوهج والهالات. 5) توصي إرشادات ESCRS بعدسات EDOF IOL كخيار للمرضى الذين يرغبون في التركيز على الرؤية المتوسطة مع تقليل الآثار الجانبية البصرية. 4) في التجربة المسجلة في الولايات المتحدة لتقييم عدسة EDOF IOL (AcrySof IQ Vivity)، كانت أفضل حدة بصر مصححة عن بعد (BCVA) مماثلة لمجموعة التحكم أحادية البؤر (CDVA أحادي العين 0.00 logMAR)، وكان الانخفاض في حساسية التباين في ظروف الإضاءة المتوسطة معتدلاً. 17)
→ لمزيد من التفاصيل، راجع العدسات داخل العين متعددة البؤر.
هي عدسات IOL مصممة لتصحيح اللابؤرية القرنية المنتظمة، وتحتوي على علامات على المحور الضعيف للجزء البصري، ويتم تثبيتها في الكيس المحفظي بحيث تتطابق هذه العلامات مع المحور القوي للقرنية. كل انحراف في المحور بمقدار 1° يقلل من تأثير التصحيح بنحو 3.3%، وعند انحراف المحور بمقدار 30°، لا يختفي تأثير التصحيح فحسب، بل قد يؤدي إلى تدهور الوظيفة البصرية مقارنة بالعدسات غير التوريكية.
معايير تقريبية لاستخدام عدسات توريك IOL (تختلف حسب المنشأة):
توصي إرشادات ESCRS (2024) بالنظر في استخدام العدسة التوريكية للعين التي يبلغ لابؤريتها القرنية ≥ 1.0 D، وتوجد أدلة قوية (GRADE ++) عند ≥ 2.0 D. 4) أظهر تحليل تلوي لـ 13 تجربة أن العدسات التوريكية تفوقت على العدسات غير التوريكية (مع أو بدون شقوق استرخائية) في حدة البصر غير المصححة بعد العملية (MD −0.07 logMAR، 95% CI −0.10 إلى −0.04) ومعدل عدم الوصول إلى 20/25 (RR 0.59، 95% CI 0.50 إلى 0.70). 14)
حالات ضعف الأربطة المحفظية أو تمزق المحفظة الخلفية أو عدم كفاية توسع الحدقة غالبًا ما تكون غير مناسبة بسبب صعوبة المحاذاة المحورية الدقيقة. للحساب، تُستخدم الآلات الحاسبة عبر الإنترنت من كل شركة مصنعة، أو معادلة Barrett Toric أو Haigis-T المدمجة في الجهاز.
→ انظر العدسة التوريكية داخل العين للتفاصيل.
هي عدسة تُثبت خلف القزحية أو في التلم الهدبي مع الحفاظ على العدسة البلورية، وهي شكل من أشكال جراحة تصحيح الانكسار. المثال النموذجي هو ICL (Implantable Collamer Lens; EVO+ ICL)، وهي عدسة PIOL خلفية مصنوعة من مادة الكولامر ذات التوافق الحيوي العالي. لا تتطلب إزالة أنسجة القرنية، وهي قابلة للعكس، وتناسب قصر النظر المتوسط إلى العالي.
تنص إرشادات الجراحة الانكسارية للجمعية اليابانية لطب العيون (الطبعة الثامنة) على أن العمر المناسب لجراحة العدسة داخل العين مع الحفاظ على العدسة الطبيعية هو من 21 إلى 45 عامًا، وأن مدى الانكسار المناسب هو قصر نظر بمقدار 6 ديوبتر أو أكثر. ويتطلب قصر النظر المتوسط (من 3 إلى أقل من 6 ديوبتر) وقصر النظر الشديد (أكثر من 15 ديوبتر) معالجة بحذر. بالإضافة إلى موانع الاستعمال المشتركة مع جراحة الليزر الإكسيمري (مثل الالتهاب النشط في الجزء الخارجي للعين، إعتام عدسة العين، التهاب العنبية)، تشمل الموانع الإضافية ضيق الغرفة الأمامية، اضطراب بطانة القرنية، والقرنية المخروطية التقدمية. 6)
تشمل التقييمات قبل الجراحة الإلزامية فحص كثافة الخلايا البطانية للقرنية، تحليل صور الجزء الأمامي للعين (بما في ذلك عمق الغرفة الأمامية)، وقياس قطر القرنية (القطر الأفقي). 6)
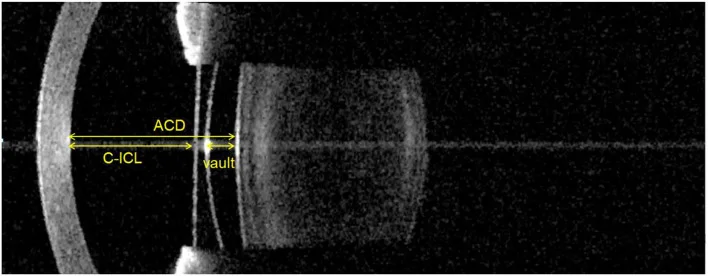
→ للتفاصيل، راجع العدسة الخلفية مع الحفاظ على العدسة الطبيعية (ICL).
عدسة مساعدة تُثبت في التلم الهدبي فوق العدسة أحادية البؤرة الموجودة. تسمح بتصحيح طول النظر الشيخوخي والاستجماتيزم وقصر النظر لاحقًا حتى في العيون التي سبق زرع عدسة أحادية البؤرة فيها. المسافة من العدسة داخل الكبسولة ثابتة نسبيًا، ويُعتقد أن الاستقرار طويل الأمد جيد.
→ راجع العدسة الإضافية داخل العين للتفاصيل.
| النوع | مجال التركيز | حساسية التباين | الوهج والهالات | تصحيح الاستجماتيزم | التغطية التأمينية | التكلفة الإضافية التقريبية (كلتا العينين) |
|---|---|---|---|---|---|---|
| أحادي البؤرة | نقطة واحدة (بعيدة أو قريبة) | ◎ | لا يوجد | △ (التوريك بشكل منفصل) | ○ (رعاية مختارة) | 0 إلى عدة عشرات الآلاف من الين |
| ثنائي البؤرة (انكساري) | بعيد + قريب | ○ | ++ (متوسط) | △〜○ | × | 300,000〜500,000 ين |
| ثلاثي البؤرة | بعيد + متوسط + قريب | ○ | ++ (متوسط) | △~○ | × | 40-60 ألف ين |
| EDOF | بعيد إلى متوسط (مستمر) | ◎~○ | + (خفيف) | △~○ | × | 35~55 ألف ين |
| عدسة توريك (أحادية البؤرة) | نقطة واحدة (أولوية الرؤية البعيدة) | ◎ | لا يوجد | ◎ | × (علاج مختار) | 100,000-150,000 ين |
| العدسة داخل العين (PIOL/ICL) | بعيد (لا حاجة لتصحيح القرنية) | ◎ | لا يوجد | EVO+ △~○ | × | 500,000~700,000 ين |
| عدسة إضافية | عدسة موجودة + تصحيح طول النظر الشيخوخي | ○ | + | ○ | × | 30-45 ألف ين |
التكاليف تقديرية تقريبية لكلتا العينين في العلاج الخاص. تختلف بشكل كبير حسب المنشأة والعدسة المختارة.
نظرًا لأن اختيار العدسة داخل العين يؤثر بشكل مباشر على الرؤية بعد الجراحة، فإن التأكيد الدقيق على رغبات المريض قبل الجراحة أمر لا غنى عنه. توضح إرشادات إعتام عدسة العين الصادرة عن الجمعية الأوروبية لجراحي الساد وجراحة الانكسار أن “تقييم توقعات المريض والموافقة المستنيرة التفصيلية هما أهم مقدمات لاختيار العدسة داخل العين المناسبة”. 4) المعلومات التي يجب معرفتها:
الظروف المناسبة للعدسات متعددة البؤر (ثلاثية البؤر / EDOF):
أظهر التحليل التلوي أن معدل استبدال العدسة داخل العين يزداد خلال عام واحد إذا لم يتم حل الاعتماد على النظارات أو تحسن الآثار الجانبية البصرية بعد زرع العدسة متعددة البؤر.3)
العدسة التوريكية فعالة في تصحيح الاستجماتيزم القرني المنتظم، ولكن هناك بعض الشروط المسبقة.
لتأخذ في الاعتبار تأثير اللابؤرية القرنية الخلفية، يُوصى باستخدام معادلة Barrett Toric أو معادلة Haigis-T المدمجة في جهاز قياس طول المحور البصري. 7) كما أن دوران العين (cyclotorsion) بين وضعي الجلوس والاستلقاء يحدث بمتوسط 4-5 درجات، لذا فإن وضع العلامات باستخدام الصور أو أنظمة التوجيه بالصور (CALLISTO eye, VERION) للتوجيه التلقائي للمحور مفيد لتحسين الدقة. في دراسة مستقبلية مقارنة بين نظام التوجيه بالصور والعلامات اليدوية، كان اللابؤرية المتبقية بعد الجراحة أقل بشكل ملحوظ في مجموعة التوجيه بالصور (0.33 D مقابل 0.51 D، p = 0.003). 19)
بالنسبة للأشخاص الذين يقودون كثيرًا ليلاً أو يعملون في مهام بصرية دقيقة، قد تكون العدسات أحادية البؤرة أكثر ملاءمة. على العكس، لمن يرغب في أداء مهام متنوعة مثل استخدام الهاتف الذكي، الكمبيوتر، والقراءة بدون نظارات، قد تكون العدسات متعددة البؤرة خيارًا. لكن، بعض حالات العين (مثل أمراض البقعة، الجلوكوما، جفاف العين) قد لا تناسب العدسات متعددة البؤرة. الاستشارة قبل الجراحة مع الطبيب المعالج هي الأهم.
للحساب الدقيق لقوة العدسة داخل العين، أصبح القياس المتزامن لعدة معايير باستخدام جهاز قياس طول المحور البصري هو المعيار. مقارنة بطريقة الموجات فوق الصوتية A-mode، فإن الخطأ في القياس البصري أصغر. في اليابان، تم تغطية هذا القياس بالتأمين الصحي في عام 2010 تحت اسم “قياس طول المحور البصري”، وانتشر بسرعة. بفضل اعتماد طريقة FD (مجال فورييه)، ارتفع معدل نجاح القياس من حوالي 90% إلى 98%، وأصبح الانحراف المعياري للقياسات في حدود 0.02 مم. 7)
| الجهاز | طريقة القياس | الوظائف الرئيسية المدمجة |
|---|---|---|
| IOLMaster 700 (Carl Zeiss) | SS-OCT (ماسح المصدر) | طول المحور البصري، قوة القرنية الانكسارية، عمق الغرفة الأمامية، سمك العدسة، قطر القرنية، المعيار الذهبي |
| ARGOS (Santen/Santek) | FD-OCT (طريقة القطاعات) | قياس معامل الانكسار لكل نسيج على حدة. يميل إلى قياس طول المحور البصري أقصر من IOLMaster 700 |
| OA-2000 (Tomey) | FD-OCT | عرض متوازي لصورة B-scan وموجة A-scan |
| طريقة الموجات فوق الصوتية A-mode | الموجات فوق الصوتية (1,550 م/ث) | يمكن تطبيقها على جميع الحالات ولكن بها خطأ كبير (يُعتقد أنها سبب غالبية أخطاء الانكسار بعد الجراحة)7) |
نظرًا لأن الطريقة البصرية تظهر طول المحور أطول بمقدار 0.2-0.3 مم من طريقة الموجات فوق الصوتية، فمن الضروري استخدام ثوابت IOL (مثل الثابت A) المخصصة لجهاز القياس. نظرًا لأن ARGOS تستخدم طريقة القطاع، يجب تجنب الاستخدام المتبادل لثوابت IOL مع IOLMaster 700. 7)
| المعادلة | الجيل | الميزة | الاستخدام الرئيسي |
|---|---|---|---|
| معادلة SRK/T | الجيل الثالث | تُستخدم في أكثر من 90% من الحالات محليًا. سجل سريري غني، ثابت A | الخط الأول للمحور العيني القياسي (22-25 مم) |
| معادلة Haigis | الجيل الثالث | تستخدم عمق الغرفة الأمامية كمتغير مستقل. ثلاثة ثوابت a0 وa1 وa2 (تتطلب تحسينًا على 200 عين أو أكثر) | العيون ذات الغرفة الأمامية الضحلة/العميقة |
| معادلة Barrett Universal II | الجيل الرابع | تعتمد على نظرية العدسة السميكة. دقة جيدة مع العدسات منخفضة القوة. متاحة للحساب مجانًا على موقع APACRS | المحور الطويل، المحور القصير، العدسات منخفضة القوة |
| Hill-RBF | الذكاء الاصطناعي (التعلم الآلي) | التعرف على الأنماط من البيانات الضخمة. لا يعتمد على معادلات | المحور الطويل، قصر النظر الشديد |
| صيغة Kane | الذكاء الاصطناعي (التعلم الآلي + الصيغة النظرية) | يُستخدم الجنس أيضًا كمتغير | قصر النظر الشديد (طول المحور ≥ 30 مم) |
في اليابان، تُستخدم صيغة SRK/T من الجيل الثالث على نطاق واسع، ولكن يُفضل مقارنة نتائج حسابات متعددة وفقًا لطول المحور وتشريح الجزء الأمامي (استواء العين). نظرًا لأن حوالي 15% من مرضى جراحة إعتام عدسة العين لديهم عيون غير مستوية من حيث طول المحور وقوة انكسار القرنية، يجب توخي الحذر عند اختيار الصيغة المستخدمة. 7)
في دراسة متعددة المراكز شملت 13,301 عينًا، أظهرت صيغ Barrett Universal II وOlsen وHaigis دقة أعلى بشكل ملحوظ مقارنة بـ SRK/T وHolladay 1 وHoffer Q (وكانت Holladay 2 ذات دقة مماثلة تقريبًا)، وكانت الصيغ من الجيل الرابع فما فوق متفوقة لكل من المحاور الطويلة والقصيرة. 15) في تحليل تلوي آخر للعينات قصيرة المحور (AL < 22 مم)، كان متوسط الخطأ المطلق لـ Barrett Universal II أصغر بشكل ملحوظ مقارنة بـ Haigis وSRK/T (p < 0.05). 18)
في دراسة شملت 80 عينًا من قصر النظر الشديد (طول المحور ≥ 30 مم)، كانت المعادلات الذكية (Kane وHill-RBF) ذات متوسط خطأ مطلق (MAE) أقل بكثير مقارنة بـ SRK/T (Kane: 0.51 D، Hill-RBF: 0.52 D، Barrett Universal II: 0.66 D، SRK/T: فرق ذو دلالة إحصائية، p < 0.05)، كما أن معدل الخطأ الانكساري الذي يتجاوز 1.0 D كان 7.5% لـ Kane وHill-RBF مقارنة بـ 42.5% لـ SRK/T. 8) في العيون التي يبلغ طول محورها ≥ 32 مم، حققت معادلة Kane أقل MAE (0.44 D) وMedAE (0.40 D). 8) في تقرير آخر لـ Rong 2019 شمل عيونًا بطول محور ≥ 28 مم، كان MedAE لـ Barrett Universal II 0.37 D، وهو أقل بكثير من 0.46 D لـ Haigis (p = 0.038). في العيون التي يبلغ طول محورها ≥ 30 مم، أظهر Barrett Universal II دقة أفضل من Haigis. 16)
| الحالة | المعادلة الموصى بها | ملاحظات |
|---|---|---|
| العين القياسية (AL 22-25 مم) | SRK/T، Haigis، Barrett Universal II | المقارنة بين معادلات متعددة |
| محور طويل (AL > 26 مم) | Barrett Universal II، Hill-RBF، Kane | انتبه لاختلاف الدقة عند استخدام عدسات IOL منخفضة القوة15,16) |
| محور قصير (AL < 22 مم) | Barrett Universal II، Haigis، Holladay 2 | خطر خطأ انكساري عالٍ. خطأ كبير في تقدير ELP18) |
| بعد جراحة انكسار القرنية (بعد الليزك) | Haigis-L، Shammas No-history، Barrett True-K، OKULIX | مقارنة حاسبات ASCRS المتعددة عبر الإنترنت باستخدام عدة صيغ9,20) |
| تثبيت في التلم الهدبي (خارج الكيسة) | تصحيح −1.0 D بعد الحساب باستخدام SRK/T وغيره | تصحيح أقل للقدرة المنخفضة في المحور الطويل، وتصحيح −2.0 D للقدرة العالية في المحور القصير |
| التثبيت داخل الصلبة (طريقة الملقط) | نفس التصحيح المستخدم في التثبيت خارج المحفظة | يختلف حسب التقنية الجراحية |
| القرنية المخروطية / بعد زرع القرنية | صيغة خاصة (Seitz-Langenbucher إلخ) أو حكم خبير | الصيغ القياسية تؤدي إلى خطأ كبير |
بعد جراحة LASIK، تكون القرنية مسطحة محليًا، مما يؤدي إلى المبالغة في تقدير قوة الانكسار المركزية بواسطة مقياس القرنية التلقائي، مما يسبب تحولًا بعد العملية نحو طول النظر (hyperopic shift). تحتوي أجهزة قياس طول المحور البصري على صيغ يمكن استخدامها حتى في حالة عدم وجود بيانات قبل الجراحة (مثل Haigis-L وShammas No-history وBarrett True-K)، بالإضافة إلى ذلك، يمكن مقارنة عدة صيغ باستخدام الآلة الحاسبة المجانية عبر الإنترنت من ASCRS (الجمعية الأمريكية لجراحة الساد وتصحيح الانكسار) كإجراء وقائي. 7,9) في دراسة شملت 110 عيون بعد LASIK، كانت دقة Barrett True-K عند استخدامه بمفرده مع جهاز القياس الحيوي مماثلة لمتوسط عدة صيغ (MAE 0.41 D مقابل 0.42 D، p = 0.81)، مما يدل على موثوقيته عند الاستخدام الفردي. 20)
قبل الجراحة، يتم تحديد قيمة الانكسار المستهدفة بناءً على نمط حياة المريض وعمله وهواياته (القيمة المتوقعة بناءً على المكافئ الكروي).
| نمط الحياة | قيمة الانكسار المستهدفة الموصى بها |
|---|---|
| الأولوية للرؤية البعيدة (قيادة السيارة، الرياضة) | الرؤية الطبيعية (0.00 D) إلى −0.25 D |
| النوع المتوازن | −0.25 إلى −0.50 ديوبتر (قريب من قصر النظر الخفيف) |
| أولوية الرؤية القريبة (القراءة والأعمال الدقيقة) | −1.50 إلى −2.00 ديوبتر (مرشح للرؤية الأحادية) |
| الرؤية الأحادية (العين غير المسيطرة) | −1.50 إلى −2.00 ديوبتر |
| العدسة متعددة البؤر (معظم المنتجات) | الرؤية الطبيعية (يجب أن تكون ضمن ±0.25 D) |
لحساب عدسة تصحيح اللابؤرية، يُفضل استخدام الصيغ المدمجة في جهاز قياس طول المحور البصري (مثل صيغة Haigis-T أو Barrett Toric) لتجنب عناء إدخال القياسات وخطر الأخطاء. المبدأ الأساسي هو استخدام طول المحور البصري وقوة القرنية وثابت العدسة بشكل متسق. 7)
يمكن تصحيح الأخطاء الانكسارية البسيطة (ضمن ±0.5 D) بالنظارات. أما الأخطاء الكبيرة (أكثر من ±1.5 D) فتتطلب إضافة عدسة إضافية أو استبدال العدسة. بالنسبة للعدسات متعددة البؤر، حتى الخطأ أقل من 0.5 D قد يقلل رضا المريض بشكل كبير، لذا فإن القياسات الدقيقة واختيار الصيغة المناسبة قبل الجراحة أمر بالغ الأهمية.
بعد زرع العدسة داخل العين (IOL)، يختفي التكيف الطبيعي للعدسة (تغير السمك بسبب انقباض العضلة الهدبية). ومع ذلك، قد تحدث ظاهرة تسمى “التكيف الكاذب” سريريًا، مما يسمح برؤية قريبة طفيفة. يحدث التكيف الكاذب بسبب تعدد البؤر في القرنية، واللابؤرية، وتأثير الثقب الصغير للحدقة، والانحراف الكروي للعدسة، وقد يُلاحظ تكيف كاذب بمقدار 0.5-1.0 ديوبتر حتى مع العدسات أحادية البؤرة.
توفر العدسات أحادية البؤرة حساسية تباين مماثلة أو أفضل من العدسة الطبيعية الشابة. من ناحية أخرى، تقلل العدسات متعددة البؤر من حساسية التباين في الترددات العالية بسبب تشتت الضوء. في حالات إعتام عدسة العين الخفيف أو العيون المزروعة بالعدسات، قد تنخفض حساسية التباين حتى مع عدم تغير حدة البصر. في تحليل تلوي (22 دراسة) للعدسات ثلاثية البؤر والعدسات ذات عمق التركيز الممتد (EDOF)، لم يُلاحظ فرق كبير في حساسية التباين بين المجموعتين.5) بشكل عام، في تحليل تلوي لكوشران (بما في ذلك 8 تجارب عشوائية محكومة) للعدسات متعددة البؤر، تنخفض حساسية التباين قليلاً مقارنة بالعدسات أحادية البؤرة، لكن الأهمية السريرية لهذا الانخفاض غير واضحة.3)
إذا حدث إعتام عدسة العين الخلفي (PCO) خلال 5 سنوات بعد الجراحة، فقد تنخفض حساسية التباين بشكل كبير. أظهرت العدسات الأكريليكية الكارهة للماء معدل حدوث أقل لـ PCO مقارنة بالأكريليكية المحبة للماء، كما أن تصميم الحافة المربعة للعدسة فعال في الوقاية منه.10)
الهالة (halo) هي حلقة ضوئية تُرى حول مصدر الضوء، والوهج (glare) هو التوهج أو تعتيم الرؤية الناتج عن مصدر الضوء. في العدسات متعددة البؤر، تزداد الهالة (RR 3.58، 95% CI 1.99~6.46) والوهج بشكل ملحوظ مقارنة بالعدسات أحادية البؤرة. 3) عدسات EDOF لها آثار جانبية بصرية أقل من العدسات ثنائية وثلاثية البؤر التقليدية، لكنها لا تختفي تمامًا. 5)
الإجراءات:
مباشرة بعد زرع العدسة غير الملونة، قد يشكو المريض من رؤية مائلة للزرقة (الزرقة) بسبب ارتفاع نفاذية الضوء ذي الطول الموجي القصير مقارنة بعدسة الإنسان الطبيعية. العدسات الملونة (المرشح الأصفر) تقلل من هذه الظاهرة. يحدث التكيف العصبي في غضون أيام إلى أسابيع، وتختفي الأعراض لدى معظم المرضى.
التلمعات (glistenings) هي انعكاسات نقطية تظهر في الجزء البصري من العدسات الأكريليكية الكارهة للماء. تسمى تلك التي تحدث في العمق glistenings، بينما تسمى السطحية subsurface nano glistenings (SSNG). كلاهما ناتج عن دخول الخلط المائي إلى فجوات صغيرة داخل المادة البصرية، وليس تدهورًا في المادة. عادة لا تؤثر على الوظيفة البصرية، ولكن تم الإبلاغ عن انخفاض في الوظيفة البصرية لدى المرضى الذين يعانون من ضعف في وظيفة الشبكية. تم تحسين طرق التصنيع في العدسات المتوفرة حاليًا، مما قلل من هذه الظواهر. في العدسات الأكريليكية المحبة للماء، قد يترسب فوسفات الكالسيوم على السطح مع الاستخدام طويل الأمد، مما يسبب عتامة شديدة (ترسب الكالسيوم). 10)
جراحة إعتام عدسة العين الحديثة آمنة للغاية، لكن إعتام عدسة العين الثانوي (الذي يمكن علاجه بالليزر) يحدث في حوالي 20-40% من الحالات بعد 5 سنوات. المضاعفات الخطيرة (التهاب باطن العين، النزف الطارد) نادرة بنسبة 0.006-0.04%. يزداد خلع العدسة على المدى الطويل بسبب الشيخوخة وضعف الأربطة الهدبية، خاصة لدى كبار السن ومرضى قصر النظر الشديد ومتلازمة التقشر الكاذب.
| المضاعفة | معدل الحدوث (تقريبي) | الملخص | التدبير |
|---|---|---|---|
| إعتام عدسة العين الثانوي (عتامة المحفظة الخلفية) | 20-40% بعد 5 سنوات من الجراحة | تكاثر الخلايا الظهارية للعدسة على المحفظة الخلفية خلف العدسة داخل العين، مما يقلل الوظيفة البصرية | بضع المحفظة الخلفية بالليزر Nd:YAG |
| انزياح أو خلع العدسة داخل العين | عدة % سنويًا في العيون ذات الأربطة الهدبية الضعيفة | تمزق الأربطة الهدبية بسبب الشيخوخة أو الصدمة أو متلازمة التقشر الكاذب، مما يؤدي إلى سقوط العدسة داخل العين في الجسم الزجاجي | التثبيت داخل الصلبة، الخياطة، أو استبدال العدسة داخل العين11) |
| انحباس الحدقة (انحباس القزحية) | نسبة قليلة بعد التثبيت داخل الصلبة | حالة ينتقل فيها الجزء البصري للعدسة داخل العين إلى أمام الحدقة. | توسيع الحدقة، تغيير وضعية الجسم، استبدال بعدسة ذات قطر بصري أكبر12) |
| عتامة العدسة داخل العين | التزجيج الكاره للماء بنسبة قليلة، ترسب الكالسيوم المحب للماء بعد عدة سنوات | تدهور الوظيفة البصرية بسبب تغير المادة | استبدال العدسة داخل العين10) |
| الجلوكوما بعد زراعة العدسة داخل العين (PIOL) | ارتفاع ضغط العين بعد جراحة ICL بنسبة 1-5% | ارتفاع ضغط العين بسبب انسداد الزاوية أو حصار الحدقة | تقييم عمق الغرفة الأمامية قبل الجراحة والمتابعة الدورية بعد الجراحة13) |
انزياح أو خلع العدسة داخل العين
تشخيص سقوط العدسة داخل العين بسبب تمزق الأربطة الهدبية وتحديد مؤشرات الجراحة. اختيار التثبيت داخل الصلبة (طريقة الفلنجة أو الملقط).
عتامة العدسة داخل العين
آلية وإدارة التغشية، التغشية السطحي، ترسب الكالسيوم، وإعتام العدسة الخلفي. معلومات تؤثر على اختيار مادة العدسة داخل العين.
القياسات الحيوية (حساب قوة العدسة داخل العين)
قياس دقيق ومتزامن لطول المحور البصري، قوة القرنية الانكسارية، وعمق الغرفة الأمامية باستخدام جهاز قياس طول المحور البصري البصري. القياسات الحيوية لحساب قوة العدسة داخل العين
تثبيت داخل الصلبة
طريقة الفلنجة والملقط لزرع دعامة العدسة داخل الصلبة بدون خياطة. تجنب خطر التهاب باطن العين وتدهور الخيوط الجراحية. عدسة داخل الصلبة ثابتة
Sanders DR, Retzlaff J, Kraff MC. Comparison of the SRK II formula and other second generation formulas. J Cataract Refract Surg. 1988;14(2):136-141.1)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapter 4.6: patient selection for correcting presbyopia. https://www.escrs.org/escrs-guideline-for-cataract-surgery/2)
de Silva SR, Evans JR, Kirthi V, Ziaei M, Leyland M. Multifocal versus monofocal intraocular lenses after cataract extraction. Cochrane Database Syst Rev. 2016;12(12):CD003169. doi:10.1002/14651858.CD003169.pub4. PMID:27943250; PMCID:PMC6463930.3)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapters 4.6-4.7 and 6.1-6.3. https://www.escrs.org/escrs-guideline-for-cataract-surgery/4)
Karam M, Alkhowaiter N, et al. Extended Depth of Focus Versus Trifocal for Intraocular Lens Implantation: An Updated Systematic Review and Meta-Analysis. J Refract Surg. 2022. 22 studies, 2200 eyes.5)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 日眼会誌. 2024;128(2):135-142.6)
Werner L. Intraocular lenses: overview of designs, materials, and pathophysiologic features. Ophthalmology. 2021;128(11):e74-e93.7)
Suzuki Y, Kamoi K, Uramoto K, Ohno-Matsui K. Artificial intelligence driven intraocular lens power calculation in extreme axial myopia. Sci Rep. 2025. 80 eyes, axial length ≥30.0 mm, Institute of Science Tokyo.8)
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern®. AAO; 2021.9)
Grzybowski A, Markeviciute A, Zemaitiene R. A narrative review of intraocular lens opacifications: update 2020. Ann Transl Med. 2020;8(22):1547. doi:10.21037/atm-20-4207. PMID:33313292; PMCID:PMC7729367.10)
Tripathi M, Rao S, Sinha R. Scleral-fixated IOLs - A comprehensive review of current practices and emerging trends. Indian J Ophthalmol. 2025;73(7):933-945. doi:10.4103/IJO.IJO_2812_24. PMID:40586185; PMCID:PMC12356440.11)
Choi SR, Jeon JH, Kang JW, Heo JW. Risk factors for and management of pupillary intraocular lens capture after intraocular lens transscleral fixation. J Cataract Refract Surg. 2017;43(12):1557-1562. PMID: 29335100. doi:10.1016/j.jcrs.2017.08.021.12)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 有水晶体眼内レンズ手術の禁忌・慎重事項. 日眼会誌. 2024;128(2):135-142.13)
Kessel L, Andresen J, Tendal B, Erngaard D, Flesner P, Hjortdal J. Toric intraocular lenses in the correction of astigmatism during cataract surgery: a systematic review and meta-analysis. Ophthalmology. 2016;123(2):275-286. doi:10.1016/j.ophtha.2015.10.002. PMID:26601819.14)
Melles RB, Holladay JT, Chang WJ. Accuracy of intraocular lens calculation formulas. Ophthalmology. 2018;125(2):169-178. doi:10.1016/j.ophtha.2017.08.027. PMID:28951074.15)
Rong X, He W, Zhu Q, et al. Intraocular lens power calculation in eyes with extreme myopia: comparison of Barrett Universal II, Haigis, and Olsen formulas. J Cataract Refract Surg. 2019;45(6):732-737.16)
McCabe C, Berdahl J, Reiser H, et al. Clinical outcomes in a U.S. registration study of a new EDOF intraocular lens with a nondiffractive design. J Cataract Refract Surg. 2022;48(11):1297-1304. PMID: 35616507. PMCID: PMC9622364. doi:10.1097/j.jcrs.0000000000000978.17)
Wang Q, Jiang W, Lin T, Wu X, Lin H, Chen W. Meta-analysis of accuracy of intraocular lens power calculation formulas in short eyes. Clin Exp Ophthalmol. 2018;46(4):356-363. doi:10.1111/ceo.13058. PMID:28887901.18)
Webers VSC, Bauer NJC, Visser N, et al. Image-guided system versus manual marking for toric intraocular lens alignment in cataract surgery. J Cataract Refract Surg. 2017;43(6):781-788. doi:10.1016/j.jcrs.2017.03.041. PMID:28732612.19)
Ferguson TJ, Downes RA, Randleman JB. IOL power calculations after LASIK or PRK: Barrett True-K biometer-only calculation strategy yields equivalent outcomes as a multiple formula approach. J Cataract Refract Surg. 2022;48(7):784-789. doi:10.1097/j.jcrs.0000000000000883. PMID:35067661.20)