IOL विस्थापन और अव्यवस्था
ज़िन ज़ोन्यूल टूटने के कारण IOL गिरने का निदान और शल्य चिकित्सा संकेत। इंट्रास्क्लेरल फिक्सेशन (फ्लैंज विधि/संदंश विधि) का चयन।

इंट्राओकुलर लेंस (IOL) एक कृत्रिम लेंस है जिसे मोतियाबिंद सर्जरी में धुंधले प्राकृतिक लेंस को हटाने के बाद आंख के अंदर स्थायी रूप से रखा जाता है। IOL लगी आंख को स्यूडोफेकिक आंख कहा जाता है। चश्मे या कॉन्टैक्ट लेंस से सुधार के विपरीत, IOL सीधे आंख के ऑप्टिकल सिस्टम में शामिल होता है, जिससे छवि का आवर्धन या संकुचन नहीं होता और सबसे प्राकृतिक एवं शारीरिक दृश्य कार्य प्राप्त होता है।
वर्तमान में सबसे आम IOL फोल्डेबल IOL है, जो ऑप्टिक भाग और हैप्टिक भाग से बना होता है। मानक ऑप्टिक व्यास 6.0 मिमी है, और इसे फेकोइमल्सीफिकेशन (PEA) के 2.4-2.8 मिमी छोटे चीरे के माध्यम से इंजेक्टर का उपयोग करके डाला जा सकता है। कुछ कठिन मामलों में 7.0 मिमी के बड़े ऑप्टिक व्यास वाले IOL का उपयोग किया जाता है, जो फंडस परीक्षा के दौरान दृश्यता में सुधार और एक्स्ट्राकैप्सुलर फिक्सेशन के दौरान केंद्रीय स्थिरता में सुधार करता है।
सामग्री के अनुसार वर्गीकरण नीचे दिया गया है।
| सामग्री | विशेषताएँ | मुख्य संकेत |
|---|---|---|
| हाइड्रोफोबिक ऐक्रेलिक | पश्चात मोतियाबिंद कम होता है। ग्लिसनिंग (glistenings) पर ध्यान दें | वर्तमान मानक विकल्प |
| हाइड्रोफिलिक ऐक्रेलिक | जैव-अनुकूलता अधिक होती है। दीर्घकालिक उपयोग में कैल्शियम जमाव (IOL धुंधलापन) का जोखिम | विशेष डिज़ाइन वाला IOL |
| सिलिकॉन | अच्छी तह क्षमता। सिलिकॉन तेल इंट्राओकुलर टैम्पोनेड वाली आंखों में अनुपयुक्त | कुछ PIOL |
| PMMA | कठोर सामग्री। चीरे को 5-7 मिमी तक चौड़ा करना आवश्यक | विशेष फिक्सेशन IOL, द्वितीयक प्रत्यारोपण |
संरचना की दृष्टि से, ऑप्टिकल भाग और सपोर्ट भाग एक ही सामग्री के बने 1-पीस लेंस और अलग-अलग सामग्री के 3-पीस लेंस होते हैं। 1-पीस का उपयोग सामान्यतः इंट्राकैप्सुलर फिक्सेशन (बैग-इन-द-लेंस) के लिए किया जाता है, जबकि 3-पीस एक्स्ट्राकैप्सुलर फिक्सेशन, स्क्लेरल फिक्सेशन और सिवनी के लिए उपयुक्त है। यदि 1-पीस को गलती से एक्स्ट्राकैप्सुलर (सिलिअरी सल्कस) में फिक्स किया जाए, तो सपोर्ट भाग आइरिस को रगड़ सकता है, जिससे आइरिस पिगमेंट फैलाव और लंबे समय तक सूजन हो सकती है, इसलिए सावधानी आवश्यक है।
गोलाकार IOL में, ऑप्टिकल अक्ष के पास से गुजरने वाली निकट-अक्षीय किरणों और परिधीय किरणों का फोकस बिंदु अलग-अलग होता है, जिससे गोलाकार विपथन उत्पन्न होता है। इसके विपरीत, अगोलाकार IOL प्रत्येक अपवर्तक सतह के झुकाव को बदलकर परिधीय और निकट-अक्षीय किरणों को एक ही फोकस पर अभिसरित करता है, जिससे गोलाकार विपथन कम होता है। वर्तमान में लगभग सभी IOL अगोलाकार डिज़ाइन अपनाते हैं, जिससे कंट्रास्ट संवेदनशीलता में सुधार होता है। हालांकि, अगोलाकार डिज़ाइन में विस्थापन या झुकाव के कारण कोमा विपथन बढ़ जाता है, इसलिए ज़िन ज़ोन्यूल के कमजोर होने और IOL स्थिरीकरण अस्थिर होने वाले मामलों में गोलाकार IOL चुनने का निर्णय भी लिया जाता है।
रंगीन (पीला फिल्टर) IOL छोटी तरंगदैर्ध्य (नीली रोशनी) के संचरण को कम करता है, मानव वयस्क लेंस की वर्णक्रमीय संचरण के करीब डिज़ाइन किया गया है, और रेटिना प्रकाश क्षति के जोखिम को कम करने की उम्मीद है।
1981 में, सैंडर्स एट अल. ने SRK फॉर्मूला (सैंडर्स-रेट्ज़लाफ-क्रैफ फॉर्मूला) प्रस्तावित किया, जिससे IOL पावर गणना को व्यवस्थित किया गया1)। 1984 में, मैज़ोको ने फोल्डेबल सिलिकॉन IOL विकसित किया, जिसने छोटे चीरे वाली सर्जरी का मार्ग प्रशस्त किया। जापान दुनिया का पहला देश था जिसने फोल्डेबल IOL को मंजूरी दी, और बाद में इंजेक्टर विकास में भी अंतरराष्ट्रीय स्तर पर अग्रणी भूमिका निभाई। 1953 में स्ट्रैम्पेली द्वारा किया गया पूर्वकाल कक्ष IOL प्रत्यारोपण कुछ वर्षों बाद 70-80% मामलों में बुलस केराटोपैथी का कारण बनकर विफल हो गया, लेकिन यह बाद के IOL डिज़ाइन सुधारों के लिए प्रेरणा बना।
सबसे व्यापक रूप से उपयोग किया जाने वाला IOL, जो केवल एक बिंदु पर फोकस करने के लिए डिज़ाइन किया गया है। यह बीमा (चयनित चिकित्सा) के तहत मानक विकल्प है। पोस्ट-ऑप में एमेट्रोपिया लक्ष्य के साथ, दूर की दृष्टि बिना चश्मे के अच्छी होती है, लेकिन निकट दृष्टि के लिए पढ़ने के चश्मे की आवश्यकता होती है। इसके लाभों में उच्चतम कंट्रास्ट संवेदनशीलता और रात में न्यूनतम चकाचौंध और हेलो शामिल हैं।
पोस्ट-ऑप प्रेस्बायोपिया प्रबंधन के लिए निम्नलिखित विकल्प हैं:
→ विस्तृत जानकारी के लिए मोनोफोकल इंट्राओकुलर लेंस देखें।
यह एक मूल्य वर्धित IOL है जो कई फोकल दूरियों पर अच्छी दृष्टि प्रदान करता है और चश्मे पर निर्भरता कम करने (चश्मा स्वतंत्रता) का लक्ष्य रखता है। प्रकाश उपयोग दक्षता के फैलाव के कारण कंट्रास्ट संवेदनशीलता में कमी और चकाचौंध/हैलो होने की संभावना के बारे में सर्जरी से पहले पर्याप्त रूप से समझाना आवश्यक है। यह एक वैकल्पिक उपचार है जिसका खर्च रोगी वहन करता है।
यह दूर और निकट दो बिंदुओं पर फोकस करता है। मध्यम दूरी (50–80 सेमी पर कंप्यूटर कार्य आदि) के लिए यह कम उपयुक्त था। विवर्तन प्रकार (AcrySof IQ ReSTOR, TECNIS Multifocal) और अपवर्तन प्रकार उपलब्ध हैं।
विवर्तन प्रकार में, शून्य-क्रम विवर्तित प्रकाश दूर फोकस और प्रथम-क्रम विवर्तित प्रकाश निकट फोकस बनाता है; द्वितीय और उच्च क्रम का विवर्तित प्रकाश (लगभग 18%) उच्च-आवृत्ति कंट्रास्ट संवेदनशीलता को कम करता है। एपोडाइज़्ड प्रकार पुतली के परिधीय भाग में सीढ़ियों की ऊँचाई कम करके धुंधलके में दूर दृष्टि में सुधार करता है।
8 RCT सहित एक मेटा-विश्लेषण में, मोनोफोकल IOL की तुलना में मल्टीफोकल IOL बिना चश्मे के निकट दृष्टि (UCNVA, ≤ 6/6 का अनुपात: RR 0.20, 95% CI 0.07–0.58, 782 आँखें) और चश्मा-स्वतंत्रता दर (RR 0.63, 95% CI 0.55–0.73, 1000 आँखें) में बेहतर था। दूसरी ओर, हेलो (RR 3.58, 95% CI 1.99–6.46, 662 आँखें) की आवृत्ति मल्टीफोकल IOL में काफी अधिक थी। 3)
यह दूर, मध्यम दूरी और निकट के तीन बिंदुओं पर फोकस करता है, और वर्तमान में मल्टीफोकल IOL का मुख्य प्रकार है। पहला ट्राइफोकल IOL 2010 में नैदानिक रूप से शुरू किया गया था4), और वर्तमान प्रतिनिधि उत्पाद AcrySof IQ PanOptix (Alcon), AT LISA tri (Carl Zeiss), FineVision (PhysIOL), TECNIS Synergy (J&J Vision) आदि हैं।
22 परीक्षणों और 2,200 आँखों के मेटा-विश्लेषण में, ट्राइफोकल IOL, EDOF IOL की तुलना में निकट दृष्टि (UCNVA: MD = 0.12 logMAR, p < 0.00001) और चश्मा-मुक्ति दर (OR = 0.26, p = 0.02) में बेहतर पाए गए। वहीं, दूर दृष्टि (UDVA) और मध्य दृष्टि (UIVA) में दोनों समूहों के बीच कोई महत्वपूर्ण अंतर नहीं था, और Quality of Vision स्कोर ट्राइफोकल IOL में काफी अधिक था (MD = 1.24, p = 0.03)। 5)
ट्राइफोकल IOL की व्यवस्थित समीक्षा में, ट्राइफोकल IOL ने बाइफोकल IOL की तुलना में मध्यवर्ती दृष्टि में काफी बेहतर प्रदर्शन किया (DCIVA: MD −0.16 logMAR, 95% CI −0.22 से −0.10), लेकिन CDVA, दूर दृष्टि, निकट दृष्टि, कंट्रास्ट संवेदनशीलता या रोगी संतुष्टि में कोई महत्वपूर्ण अंतर नहीं था। 4)
एक्सटेंडेड डेप्थ ऑफ फोकस (EDOF) IOL प्रकाश को एकल फोकस के बजाय एक सतत फोकल रेंज में फैलाता है, जो दूर से मध्यवर्ती दूरी तक एक विस्तृत फोकल क्षेत्र (डेप्थ ऑफ फोकस) प्रदान करता है। 2014 में पहला CE मार्क प्राप्त उत्पाद सामने आया4)। प्रतिनिधि उत्पादों में TECNIS Symfony (J&J Vision), TECNIS Eyhance, और AcrySof IQ Vivity (Alcon) शामिल हैं।
上述のメタ解析(22 試験)では EDOF IOL は三焦点 IOL と比較して遠方矯正視力(CDVA: MD = −0.01 logMAR、p = 0.01)でわずかに優れ、グレア・ハローの頻度に両群間の有意差はなかった。5) ESCRS ガイドラインは、EDOF IOL を「中間視力を重視しつつ光学的副作用を最小化したい患者への選択肢」として推奨している。4) EDOF IOL(AcrySof IQ Vivity)を評価した米国登録試験では、最低矯正遠方視力(BCVA)は単焦点対照群と同等(モノキュラー CDVA 0.00 logMAR)であり、メソピックコントラスト感度の低下は中等度にとどまった。17)
→ 詳細は 多焦点眼内レンズ を参照。
角膜の正乱視を補正するために設計された IOL で、光学部の弱主経線にマーキングが施されており、このマークを角膜強主経線に一致させて囊内固定する。軸が 1° ずれるごとに矯正効果は約 3.3% 減少し、30° 軸がずれると矯正効果が消失するのみならず、非トーリック IOL と比較してかえって視機能が低下する可能性がある。
トーリック IOL の適応基準の目安(施設ごとに設定):
ESCRS ガイドライン(2024)は、角膜乱視 1.0 D 以上の眼でトーリック IOL を考慮することを推奨し、2.0 D 以上では強いエビデンス(GRADE ++)がある。4) 13 試験のメタ解析では、トーリック IOL は非トーリック IOL(弛緩切開あり/なし)と比較して術後 UDVA(MD −0.07 logMAR、95% CI −0.10〜−0.04)および 20/25 未達率(RR 0.59、95% CI 0.50〜0.70)で優れていた。14)
Zinn 小帯脆弱・後囊破損症例や散瞳不十分例は正確な軸合わせが困難なため適応外となる場合が多い。計算には各メーカー提供のオンラインカリキュレーター、または装置内蔵の Barrett Toric 式・Haigis-T 式を用いる。
→ 詳細は トーリック眼内レンズ を参照。
水晶体を保持したまま虹彩後面・毛様溝に固定する IOL で、屈折矯正手術の一形態である。代表的なものは ICL(Implantable Collamer Lens; EVO+ ICL)で、コラマー素材でできた後房型 PIOL であり、高い生体適合性を持つ。角膜を削らず可逆性があり、中等度から強度近視まで幅広く対応できる。
जापानी नेत्र विज्ञान सोसायटी के अपवर्तक सर्जरी दिशानिर्देश (8वें संस्करण) के अनुसार, फेकिक इंट्राओकुलर लेंस सर्जरी के लिए आयु सीमा सिद्धांत रूप में 21 से 45 वर्ष है, और संकेतित अपवर्तक मात्रा 6 D या उससे अधिक का मायोपिया है। 3 से 6 D से कम के मध्यम मायोपिया और 15 D से अधिक के उच्च मायोपिया में सावधानी बरतने की आवश्यकता है। एक्साइमर लेजर सर्जरी के समान contraindications (सक्रिय बाहरी नेत्र सूजन, मोतियाबिंद, यूवाइटिस, आदि) के अलावा, उथला पूर्वकाल कक्ष, कॉर्नियल एंडोथेलियल विकार और प्रगतिशील केराटोकोनस अतिरिक्त contraindications हैं। 6)
पूर्व-सर्जिकल मूल्यांकन के लिए अनिवार्य हैं कॉर्नियल एंडोथेलियल कोशिका घनत्व परीक्षण, पूर्वकाल खंड इमेजिंग विश्लेषण (पूर्वकाल कक्ष गहराई सहित) और कॉर्नियल व्यास माप (क्षैतिज व्यास)। 6)
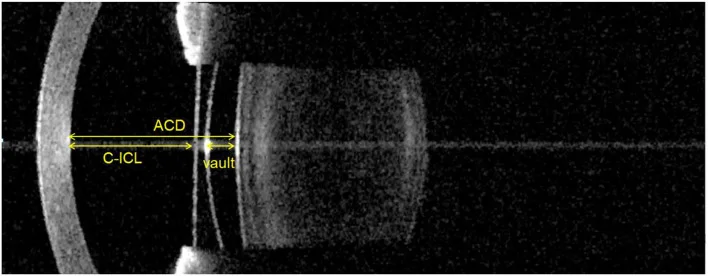
→ विस्तृत जानकारी के लिए फेकिक पोस्टीरियर चैंबर लेंस (ICL) देखें।
यह एक सहायक IOL है जो मौजूदा मोनोफोकल IOL के ऊपर सिलिअरी सल्कस में फिक्स करके लगाया जाता है। पहले से मोनोफोकल IOL लगे आंखों में भी प्रेस्बायोपिया, दृष्टिवैषम्य और मायोपिया का बाद में सुधार किया जा सकता है। इंट्राकैप्सुलर IOL से दूरी अपेक्षाकृत स्थिर रहती है, और दीर्घकालिक स्थिरता अच्छी मानी जाती है।
→ विस्तृत जानकारी के लिए एड-ऑन इंट्राओकुलर लेंस देखें।
| प्रकार | फोकस रेंज | कंट्रास्ट संवेदनशीलता | चकाचौंध और हेलो | दृष्टिवैषम्य सुधार | बीमा कवरेज | अतिरिक्त लागत अनुमान (दोनों आंखें) |
|---|---|---|---|---|---|---|
| एकल फोकस | 1 बिंदु (दूर या निकट) | ◎ | कोई नहीं | △ (टॉरिक अलग से) | ○ (चयनित उपचार) | 0 से कुछ दसियों हज़ार येन |
| द्वि-फोकल (विवर्तन प्रकार) | दूर + निकट | ○ | ++ (मध्यम) | △〜○ | × | 3,00,000 से 5,00,000 येन |
| त्रिफोकल | दूर+मध्य+निकट | ○ | ++ (मध्यम) | △〜○ | × | 40-60 लाख येन |
| EDOF | दूर~मध्य (सतत) | ◎~○ | + (हल्का) | △~○ | × | 35~55 लाख येन |
| टॉरिक (एकल फोकस) | 1 बिंदु (दूर प्राथमिकता) | ◎ | कोई नहीं | ◎ | × (चयनित उपचार) | 10-15 लाख येन |
| फेकिक (PIOL/ICL) | दूर (कॉर्निया सुधार की आवश्यकता नहीं) | ◎ | कोई नहीं | EVO+ : △~○ | × | 5,00,000 ~ 7,00,000 येन |
| एड-ऑन | मौजूदा IOL + प्रेस्बायोपिया सुधार | ○ | + | ○ | × | 3,00,000–4,50,000 ¥ |
लागत दोनों आँखों के लिए निजी चिकित्सा का अनुमानित मोटा अनुमान है। यह सुविधा और चुने गए लेंस के अनुसार काफी भिन्न होता है।
IOL का चयन सीधे पोस्ट-ऑपरेटिव दृष्टि को प्रभावित करता है, इसलिए प्री-ऑपरेटिव सावधानीपूर्वक इच्छा की पुष्टि आवश्यक है। ESCRS मोतियाबिंद दिशानिर्देश स्पष्ट रूप से कहते हैं कि “रोगी की अपेक्षाओं का मूल्यांकन और विस्तृत सूचित सहमति उचित IOL चयन के लिए सबसे महत्वपूर्ण पूर्वापेक्षा है”। 4) जानकारी जो प्राप्त की जानी चाहिए:
मल्टीफोकल IOL (ट्राइफोकल, EDOF) के लिए उपयुक्त स्थितियाँ:
मेटा-विश्लेषण से पता चला है कि मल्टीफोकल IOL प्रत्यारोपण के बाद यदि चश्मे पर निर्भरता समाप्त नहीं होती या ऑप्टिकल दुष्प्रभावों में सुधार नहीं होता, तो 1 वर्ष के भीतर IOL बदलने की दर बढ़ जाती है। 3)
टॉरिक IOL कॉर्नियल नियमित दृष्टिदोष को ठीक करने में प्रभावी है, लेकिन कुछ पूर्व शर्तें हैं।
पश्च कॉर्नियल दृष्टिवैषम्य के प्रभाव पर विचार करने के लिए, बैरेट टॉरिक फॉर्मूला या ऑप्टिकल एक्सियल लंबाई माप उपकरणों में निर्मित Haigis-T फॉर्मूला का उपयोग करने की सिफारिश की जाती है। 7) इसके अलावा, बैठने और लेटने की स्थिति में ओकुलर साइक्लोटॉर्शन औसतन 4-5° होता है, इसलिए फोटोग्राफिक मार्किंग या इमेज गाइडेड सिस्टम (CALLISTO eye, VERION) द्वारा स्वचालित संरेखण सटीकता में सुधार करता है। इमेज गाइडेड सिस्टम और मैनुअल मार्किंग की तुलना करने वाले एक संभावित अध्ययन में, इमेज गाइडेड समूह में पोस्टऑपरेटिव अवशिष्ट दृष्टिवैषम्य काफी कम था (0.33 D बनाम 0.51 D, p = 0.003)। 19)
जो लोग रात में गाड़ी चलाते हैं या सटीक दृश्य कार्य करते हैं, उनके लिए मोनोफोकल IOL अधिक उपयुक्त हो सकता है। इसके विपरीत, जो लोग स्मार्टफोन, कंप्यूटर और पढ़ने जैसी विभिन्न दूरियों पर बिना चश्मे के काम करना चाहते हैं, उनके लिए मल्टीफोकल IOL एक विकल्प हो सकता है। हालांकि, आंखों की कुछ स्थितियाँ (मैक्यूलर रोग, ग्लूकोमा, ड्राई आई आदि) मल्टीफोकल IOL के लिए उपयुक्त नहीं हो सकती हैं। उपचार करने वाले चिकित्सक के साथ प्रीऑपरेटिव परामर्श सबसे महत्वपूर्ण है।
精密な IOL 度数計算には、光学式眼軸長測定装置による複数パラメータの同時計測が標準となっている。光学式は超音波 Aモード法と比較して測定誤差が小さく、国内では 2010年に「光学的眼軸長測定」として保険収載された後、急速に普及した。FD(フーリエドメイン)方式の採用により測定成功率が従来の約 90% から 98% 程度に向上し、測定値の標準偏差も 0.02 mm に収まるようになっている。7)
| 装置 | 測定方式 | 主な搭載機能 |
|---|---|---|
| IOLMaster 700 (Carl Zeiss) | SS-OCT (स्वेप्ट स्रोत) | अक्षीय लंबाई, कॉर्नियल अपवर्तन शक्ति, पूर्वकाल कक्ष गहराई, लेंस मोटाई, कॉर्नियल व्यास, स्वर्ण मानक |
| ARGOS (Santen/Santek) | FD-OCT (सेगमेंट विधि) | प्रत्येक ऊतक के अपवर्तनांक का अलग-अलग माप। IOLMaster 700 की तुलना में अक्षीय लंबाई कम मापने की प्रवृत्ति |
| OA-2000 (Tomey) | FD-OCT | B-स्कैन छवि और A-स्कैन तरंगरूप का समानांतर प्रदर्शन |
| अल्ट्रासाउंड A-मोड विधि | अल्ट्रासाउंड (1,550 m/s) | सभी मामलों में लागू लेकिन त्रुटि बड़ी है (पोस्टऑपरेटिव अपवर्तक त्रुटि के अधिकांश मामलों का कारण माना जाता है)7) |
ऑप्टिकल उपकरण अल्ट्रासाउंड विधि की तुलना में अक्षीय लंबाई 0.2–0.3 मिमी अधिक दिखाते हैं, इसलिए IOL स्थिरांक (जैसे A स्थिरांक) का उपयोग माप उपकरण-विशिष्ट होना अनिवार्य है। ARGOS सेगमेंट विधि का उपयोग करता है, इसलिए IOLMaster 700 के साथ IOL स्थिरांक का परस्पर उपयोग नहीं किया जाना चाहिए। 7)
| सूत्र | पीढ़ी | विशेषताएँ | मुख्य उपयोग |
|---|---|---|---|
| SRK/T सूत्र | तीसरी पीढ़ी | जापान में 90% से अधिक उपयोग। प्रचुर नैदानिक अनुभव, A स्थिरांक | मानक अक्षीय लंबाई (22-25 मिमी) वाली आँखों के लिए प्रथम-पंक्ति |
| Haigis सूत्र | तीसरी पीढ़ी | पूर्वकाल कक्ष की गहराई को स्वतंत्र चर के रूप में उपयोग करता है। तीन स्थिरांक a0, a1, a2 (कम से कम 200 आँखों पर अनुकूलन आवश्यक) | उथली/गहरी पूर्वकाल कक्ष वाली आँखें |
| बैरेट यूनिवर्सल II सूत्र | चौथी पीढ़ी | मोटे लेंस सिद्धांत पर आधारित। कम शक्ति वाले IOL में अच्छी सटीकता। APACRS वेबसाइट पर मुफ्त गणना उपलब्ध। | लंबी अक्ष, छोटी अक्ष, कम शक्ति वाला IOL |
| हिल-RBF | AI (मशीन लर्निंग) | बड़े डेटा से पैटर्न पहचान। कोई सूत्र नहीं। | लंबी अक्ष, उच्च निकट दृष्टि |
| केन सूत्र | एआई (मशीन लर्निंग + सैद्धांतिक सूत्र) | लिंग को भी एक चर के रूप में उपयोग किया जाता है | अत्यधिक उच्च निकटदृष्टि (अक्षीय लंबाई ≥ 30 मिमी) |
जापान में तीसरी पीढ़ी के SRK/T सूत्र का व्यापक रूप से उपयोग किया जाता है, लेकिन अक्षीय लंबाई और पूर्वकाल खंड शरीर रचना (नेत्र बायोमेट्री) के अनुसार कई गणना परिणामों की तुलना करना वांछनीय है। मोतियाबिंद सर्जरी चाहने वाले लगभग 15% रोगियों में अक्षीय लंबाई और कॉर्नियल अपवर्तन शक्ति के बीच नेत्र बायोमेट्री संतुलित नहीं होती है, इसलिए उपयोग किए जाने वाले सूत्र पर ध्यान देने की आवश्यकता है। 7)
13,301 आँखों पर किए गए एक बहुकेंद्रीय अध्ययन में पाया गया कि Barrett Universal II, Olsen और Haigis सूत्र SRK/T, Holladay 1 और Hoffer Q की तुलना में काफी अधिक सटीक थे (Holladay 2 लगभग समान सटीकता के साथ), और चौथी पीढ़ी और उसके बाद के सूत्र लंबी और छोटी दोनों अक्षीय लंबाई के लिए बेहतर थे। 15) छोटी अक्षीय लंबाई (AL < 22 mm) पर किए गए एक अन्य मेटा-विश्लेषण में भी Barrett Universal II ने Haigis और SRK/T की तुलना में काफी कम MAE दिखाया (p < 0.05)। 18)
強度近視(眼軸長 ≥ 30 mm)の 80 眼を対象とした研究では、AI 式(Kane・Hill-RBF)は SRK/T と比較して平均絶対誤差(MAE)が有意に小さく(Kane: 0.51 D vs. Hill-RBF: 0.52 D vs. Barrett Universal II: 0.66 D vs. SRK/T: 有意差あり、p < 0.05)、1.0 D 超の屈折誤差率も Kane・Hill-RBF は 7.5% に抑えられたのに対し SRK/T では 42.5% に達した。8) 眼軸長 ≥ 32 mm の眼では Kane 式が最も低い MAE(0.44 D)と MedAE(0.40 D)を達成した。8) 眼軸長 ≥ 28 mm を対象としたRong 2019の別報でも、Barrett Universal IIのMedAEは0.37 Dであり、Haigisの0.46 Dより有意に小さかった(p = 0.038)。眼軸長 ≥ 30 mmの眼では、Barrett Universal IIがHaigisより良好な精度を示した。16)
| 症例 | 推奨計算式 | 注意点 |
|---|---|---|
| 標準眼(AL 22〜25 mm) | SRK/T、Haigis、Barrett Universal II | 複数式で比較 |
| लंबी अक्षीय लंबाई (AL > 26 मिमी) | Barrett Universal II, Hill-RBF, Kane | कम शक्ति वाले IOL में सटीकता अंतर पर ध्यान दें15,16) |
| छोटी अक्षीय लंबाई (AL < 22 मिमी) | Barrett Universal II, Haigis, Holladay 2 | उच्च अपवर्तक त्रुटि का जोखिम। ELP पूर्वानुमान त्रुटि बड़ी18) |
| कॉर्नियल अपवर्तक सर्जरी के बाद (LASIK के बाद) | Haigis-L, Shammas No-history, Barrett True-K, OKULIX | ASCRS ऑनलाइन कैलकुलेटर से कई सूत्रों की तुलना करें9,20) |
| सिलिअरी सल्कस (एक्स्ट्राकैप्सुलर) फिक्सेशन | SRK/T आदि से गणना के बाद −1.0 D सुधार | लंबी अक्ष में कम सुधार, छोटी अक्ष में उच्च शक्ति के साथ −2.0 D |
| इंट्रास्क्लेरल फिक्सेशन (चिमटी विधि) | एक्स्ट्राकैप्सुलर फिक्सेशन के समान सुधार | सर्जिकल तकनीक के अनुसार भिन्न |
| केराटोकोनस, कॉर्निया प्रत्यारोपण के बाद | समर्पित फॉर्मूला (Seitz-Langenbucher आदि) या विशेषज्ञ का निर्णय | मानक फॉर्मूले से बड़ी त्रुटि |
LASIK के बाद की आंख में स्थानीय रूप से चपटा कॉर्निया आकार होता है, जिससे ऑटोकेराटोमीटर द्वारा केंद्रीय शक्ति का अधिक आकलन होता है और पोस्टऑपरेटिव हाइपरोपिक शिफ्ट होता है। LASIK से पहले का डेटा उपलब्ध न होने पर भी उपयोग किए जा सकने वाले सूत्र (Haigis-L, Shammas No-history, Barrett True-K आदि) विभिन्न ऑप्टिकल एक्सियल लेंथ मापने वाले उपकरणों में शामिल हैं, और ASCRS के मुफ्त ऑनलाइन कैलकुलेटर पर कई सूत्रों की तुलना करना एक उपाय है। 7,9) LASIK के बाद 110 आंखों पर किए गए एक अध्ययन में, बायोमीटर के साथ अकेले Barrett True-K का उपयोग करने की सटीकता कई सूत्रों के औसत दृष्टिकोण के बराबर थी (MAE 0.41 D बनाम 0.42 D, p = 0.81), जो अकेले उपयोग में भी विश्वसनीयता दर्शाता है। 20)
शल्यक्रिया से पहले रोगी की जीवनशैली, कार्य और शौक को ध्यान में रखते हुए लक्ष्य अपवर्तन मान निर्धारित किया जाता है (समतुल्य गोलाकार मान द्वारा अनुमानित मान)।
| जीवनशैली | अनुशंसित लक्ष्य अपवर्तन मान |
|---|---|
| दूर दृष्टि प्राथमिकता (गाड़ी चलाना, खेल) | एमेट्रोपिया (0.00 D) से −0.25 D |
| संतुलित प्रकार | −0.25 से −0.50 D (हल्का निकट दृष्टि) |
| निकट दृष्टि प्राथमिकता (पढ़ना, बारीक काम) | −1.50 से −2.00 D (मोनोविज़न उम्मीदवार) |
| मोनोविज़न (गैर-प्रमुख आंख) | −1.50 से −2.00 D |
| मल्टीफोकल IOL (अधिकांश उत्पाद) | एमेट्रोपिया (±0.25 D अनिवार्य) |
दृष्टिवैषम्य-सुधार IOL की गणना के लिए, ऑप्टिकल एक्सियल लंबाई मापने वाले उपकरण में निर्मित सूत्रों (जैसे Haigis-T या Barrett Toric सूत्र) का उपयोग करने से माप इनपुट की परेशानी समाप्त होती है और गलत इनपुट का जोखिम नहीं रहता। ऑप्टिकल एक्सियल लंबाई, कॉर्नियल पावर और IOL स्थिरांक का सुसंगत उपयोग मूल सिद्धांत है। 7)
हल्की अपवर्तक त्रुटि (±0.5 D तक) को चश्मे से ठीक किया जा सकता है। बड़ी त्रुटि (≥ ±1.5 D) होने पर एड-ऑन IOL जोड़ने या IOL बदलने (IOL एक्सचेंज) पर विचार किया जाता है। मल्टीफोकल IOL में 0.5 D से कम त्रुटि भी रोगी संतुष्टि को काफी कम कर सकती है, इसलिए प्रीऑपरेटिव सटीक माप और सूत्र का चयन विशेष रूप से महत्वपूर्ण है।
IOL 挿入後は本来の水晶体調節(毛様体筋収縮による厚みの変化)は消失する。しかし臨床上は「偽調節(pseudoaccommodation)」と呼ばれる現象が生じ、わずかな近方視が可能になることがある。偽調節は角膜の多焦点性・乱視・瞳孔のピンホール効果・IOL の球面収差などによって生じ、単焦点 IOL でも 0.5〜1.0 D 程度の偽調節が認められる場合がある。
単焦点 IOL では若年者の正常水晶体と同等かそれ以上のコントラスト感度が得られる。一方、多焦点 IOL は光分散によって高周波領域のコントラスト感度が低下する。軽度の白内障や IOL 挿入眼では、視力に変化がなくてもコントラスト感度が低下していることがある。三焦点 IOL と EDOF IOL のメタ解析(22 試験)では、コントラスト感度に両群間の有意差は認められなかった。5) 多焦点 IOL 全般(8 RCT 含む Cochrane メタ解析)においても、単焦点と比較してコントラスト感度はわずかに低下するが、その臨床的意義は不明確とされている。3)
術後 5 年以内に後発白内障(posterior capsule opacification; PCO)が発生すると、コントラスト感度が著しく低下することがある。疎水性アクリル IOL は親水性アクリルと比較して PCO 発生率が低いことが示されており、Square edge 光学部設計もその予防に有効である。10)
हेलो (halo) प्रकाश स्रोत के चारों ओर दिखाई देने वाला प्रकाश वलय है, और ग्लेयर (glare) प्रकाश के कारण होने वाली चकाचौंध या दृष्टि का धुंधलापन है। मल्टीफोकल IOL में सिंगल फोकस IOL की तुलना में हेलो (RR 3.58, 95% CI 1.99–6.46) और ग्लेयर में महत्वपूर्ण वृद्धि होती है। 3) EDOF IOL में पारंपरिक बाइफोकल या ट्राइफोकल IOL की तुलना में कम ऑप्टिकल दुष्प्रभाव होते हैं, लेकिन वे पूरी तरह से गायब नहीं होते। 5)
समाधान के उपाय:
बिना रंग के IOL डालने के तुरंत बाद, मानव लेंस की तुलना में छोटी तरंगदैर्ध्य प्रकाश संचरण अधिक होने के कारण, नीले रंग की दृष्टि (सायनोप्सिया) की शिकायत हो सकती है। रंगीन (पीला फिल्टर) IOL में यह घटना कम हो जाती है। कुछ दिनों से लेकर हफ्तों में तंत्रिका अनुकूलन हो जाता है, और अधिकांश रोगियों में यह महसूस नहीं होता।
हाइड्रोफोबिक ऐक्रेलिक IOL के ऑप्टिकल भाग में दिखने वाले बिंदु जैसे प्रतिबिंब को ग्लिसनिंग कहते हैं। गहराई में होने वाले को ग्लिसनिंग और सतह पर होने वाले को सबसर्फेस नैनो ग्लिसनिंग (SSNG) कहा जाता है। ये दोनों ऑप्टिकल सामग्री के छोटे अंतराल में जलीय हास्य के प्रवेश के कारण होते हैं, सामग्री के क्षरण के कारण नहीं। आमतौर पर ये दृश्य कार्य को प्रभावित नहीं करते, लेकिन रेटिना कार्य में कमी वाले रोगियों में दृश्य कार्य में गिरावट की सूचना मिली है। वर्तमान में बेचे जाने वाले IOL में निर्माण प्रक्रिया में सुधार किया गया है, जिससे ये घटनाएं पहले की तुलना में कम हो गई हैं। हाइड्रोफिलिक ऐक्रेलिक IOL में लंबे समय तक उपयोग से सतह पर कैल्शियम फॉस्फेट जमा हो सकता है, जिससे गंभीर धुंधलापन (कैल्शियम जमाव) हो सकता है। 10)
आधुनिक मोतियाबिंद सर्जरी अत्यधिक सुरक्षित है, लेकिन द्वितीयक मोतियाबिंद (लेजर उपचार से संभव) सर्जरी के 5 साल बाद लगभग 20-40% में होता है। गंभीर जटिलताएं (एंडोफ्थैल्मिटिस, एक्सपल्सिव हेमरेज) 0.006-0.04% में दुर्लभ हैं। IOL विस्थापन उम्र बढ़ने और ज़िन ज़ोन्यूल के कमजोर होने के कारण दीर्घकालिक रूप से बढ़ने की प्रवृत्ति रखता है, विशेष रूप से बुजुर्गों, उच्च निकट दृष्टि और स्यूडोएक्सफोलिएशन सिंड्रोम वाले लोगों में सावधानी आवश्यक है।
| जटिलता | घटना दर (अनुमान) | सारांश | प्रबंधन |
|---|---|---|---|
| द्वितीयक मोतियाबिंद (पश्च कैप्सूल अपारदर्शिता) | शल्यक्रिया के 5 वर्ष बाद 20-40% | IOL के पीछे पश्च कैप्सूल पर लेंस उपकला कोशिकाओं का प्रसार, जिससे दृश्य कार्य कम हो जाता है | Nd:YAG लेजर पश्च कैप्सुलोटॉमी |
| IOL विस्थापन या अव्यवस्था | ज़िन ज़ोन्यूल कमजोरी वाली आँखों में प्रति वर्ष कुछ % | उम्र बढ़ने, आघात या स्यूडोएक्सफोलिएशन सिंड्रोम के कारण ज़िन ज़ोन्यूल टूटना, जिससे IOL कांच में गिर जाता है | स्क्लेरल फिक्सेशन, सिवनी या IOL प्रतिस्थापन11) |
| प्यूपिलरी कैप्चर (आइरिस कैप्चर) | इंट्रास्क्लेरल फिक्सेशन आदि के बाद कुछ प्रतिशत | IOL का ऑप्टिकल भाग पुतली के सामने विस्थापित होने की स्थिति। | पुतली फैलाना, शरीर की स्थिति बदलना, बड़े ऑप्टिकल व्यास वाले IOL से बदलना12) |
| IOL धुंधलापन | हाइड्रोफोबिक ग्लिसनिंग : कुछ % · हाइड्रोफिलिक कैल्शियम जमाव : कुछ वर्षों बाद | सामग्री के खराब होने से दृष्टि में कमी | IOL प्रतिस्थापन10) |
| PIOL के बाद ग्लूकोमा | ICL सर्जरी के बाद अंतःनेत्र दबाव में वृद्धि 1-5% | कोण अवरोध और प्यूपिलरी ब्लॉक के कारण अंतःनेत्र दबाव में वृद्धि | पूर्व-शल्य चिकित्सा पूर्वकक्ष गहराई मूल्यांकन और पश्चात नियमित अनुवर्ती13) |
IOL विस्थापन और अव्यवस्था
ज़िन ज़ोन्यूल टूटने के कारण IOL गिरने का निदान और शल्य चिकित्सा संकेत। इंट्रास्क्लेरल फिक्सेशन (फ्लैंज विधि/संदंश विधि) का चयन।
IOL धुंधलापन
ग्लिसनिंग, SSNG, कैल्शियम जमाव और पश्च कैप्सुलर मोतियाबिंद के तंत्र और प्रबंधन। IOL सामग्री के चयन को प्रभावित करने वाली जानकारी।
बायोमेट्री (IOL पावर गणना)
ऑप्टिकल एक्सियल लेंथ मापने वाले उपकरण द्वारा सटीक एक्सियल लंबाई, कॉर्नियल पावर और पूर्वकाल कक्ष गहराई का एक साथ माप। IOL पावर गणना के लिए बायोमेट्री
स्क्लेरल फिक्सेशन
बिना सिवनी के IOL सपोर्ट भाग को स्क्लेरा में एम्बेड करने की फ्लैंज विधि और संदंश विधि। एंडोफ्थैल्मिटिस और सिवनी क्षरण के जोखिम से बचाता है। स्क्लेरल फिक्सेशन IOL
Sanders DR, Retzlaff J, Kraff MC. Comparison of the SRK II formula and other second generation formulas. J Cataract Refract Surg. 1988;14(2):136-141.1)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapter 4.6: patient selection for correcting presbyopia. https://www.escrs.org/escrs-guideline-for-cataract-surgery/2)
de Silva SR, Evans JR, Kirthi V, Ziaei M, Leyland M. Multifocal versus monofocal intraocular lenses after cataract extraction. Cochrane Database Syst Rev. 2016;12(12):CD003169. doi:10.1002/14651858.CD003169.pub4. PMID:27943250; PMCID:PMC6463930.3)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapters 4.6-4.7 and 6.1-6.3. https://www.escrs.org/escrs-guideline-for-cataract-surgery/4)
Karam M, Alkhowaiter N, et al. Extended Depth of Focus Versus Trifocal for Intraocular Lens Implantation: An Updated Systematic Review and Meta-Analysis. J Refract Surg. 2022. 22 studies, 2200 eyes.5)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 日眼会誌. 2024;128(2):135-142.6)
Werner L. Intraocular lenses: overview of designs, materials, and pathophysiologic features. Ophthalmology. 2021;128(11):e74-e93.7)
Suzuki Y, Kamoi K, Uramoto K, Ohno-Matsui K. Artificial intelligence driven intraocular lens power calculation in extreme axial myopia. Sci Rep. 2025. 80 eyes, axial length ≥30.0 mm, Institute of Science Tokyo.8)
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern®. AAO; 2021.9)
Grzybowski A, Markeviciute A, Zemaitiene R. A narrative review of intraocular lens opacifications: update 2020. Ann Transl Med. 2020;8(22):1547. doi:10.21037/atm-20-4207. PMID:33313292; PMCID:PMC7729367.10)
Tripathi M, Rao S, Sinha R. Scleral-fixated IOLs - A comprehensive review of current practices and emerging trends. Indian J Ophthalmol. 2025;73(7):933-945. doi:10.4103/IJO.IJO_2812_24. PMID:40586185; PMCID:PMC12356440.11)
Choi SR, Jeon JH, Kang JW, Heo JW. Risk factors for and management of pupillary intraocular lens capture after intraocular lens transscleral fixation. J Cataract Refract Surg. 2017;43(12):1557-1562. PMID: 29335100. doi:10.1016/j.jcrs.2017.08.021.12)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 有水晶体眼内レンズ手術の禁忌・慎重事項. 日眼会誌. 2024;128(2):135-142.13)
Kessel L, Andresen J, Tendal B, Erngaard D, Flesner P, Hjortdal J. Toric intraocular lenses in the correction of astigmatism during cataract surgery: a systematic review and meta-analysis. Ophthalmology. 2016;123(2):275-286. doi:10.1016/j.ophtha.2015.10.002. PMID:26601819.14)
Melles RB, Holladay JT, Chang WJ. Accuracy of intraocular lens calculation formulas. Ophthalmology. 2018;125(2):169-178. doi:10.1016/j.ophtha.2017.08.027. PMID:28951074.15)
Rong X, He W, Zhu Q, et al. Intraocular lens power calculation in eyes with extreme myopia: comparison of Barrett Universal II, Haigis, and Olsen formulas. J Cataract Refract Surg. 2019;45(6):732-737.16)
McCabe C, Berdahl J, Reiser H, et al. Clinical outcomes in a U.S. registration study of a new EDOF intraocular lens with a nondiffractive design. J Cataract Refract Surg. 2022;48(11):1297-1304. PMID: 35616507. PMCID: PMC9622364. doi:10.1097/j.jcrs.0000000000000978.17)
Wang Q, Jiang W, Lin T, Wu X, Lin H, Chen W. Meta-analysis of accuracy of intraocular lens power calculation formulas in short eyes. Clin Exp Ophthalmol. 2018;46(4):356-363. doi:10.1111/ceo.13058. PMID:28887901.18)
Webers VSC, Bauer NJC, Visser N, et al. Image-guided system versus manual marking for toric intraocular lens alignment in cataract surgery. J Cataract Refract Surg. 2017;43(6):781-788. doi:10.1016/j.jcrs.2017.03.041. PMID:28732612.19)
Ferguson TJ, Downes RA, Randleman JB. IOL power calculations after LASIK or PRK: Barrett True-K biometer-only calculation strategy yields equivalent outcomes as a multiple formula approach. J Cataract Refract Surg. 2022;48(7):784-789. doi:10.1097/j.jcrs.0000000000000883. PMID:35067661.20)