การเคลื่อนหรือหลุดของ IOL
การวินิจฉัยและข้อบ่งชี้การผ่าตัดสำหรับ IOL ตกเนื่องจากเส้นใยซินน์ฉีกขาด การเลือกยึดตรึงในตาขาว (วิธีแฟลนจ์หรือคีม)

เลนส์แก้วตาเทียม (IOL) คือเลนส์เทียมที่ฝังถาวรภายในดวงตาหลังจากนำเลนส์ธรรมชาติที่ขุ่นออกระหว่างการผ่าตัดต้อกระจก ดวงตาที่มี IOL เรียกว่า pseudophakia แตกต่างจากการแก้ไขด้วยแว่นตาหรือคอนแทคเลนส์ IOL จะถูกรวมเข้ากับระบบแสงของดวงตาโดยตรง จึงไม่ทำให้เกิดการขยายหรือย่อขนาดภาพ และให้การทำงานทางการมองเห็นที่เป็นธรรมชาติและสรีรวิทยาที่สุด
IOL ที่พบมากที่สุดในปัจจุบันคือ IOL แบบพับได้ (foldable IOL) ซึ่งประกอบด้วยส่วนเลนส์ (optic) และส่วนยึด (haptic) เส้นผ่านศูนย์กลางเลนส์มาตรฐานคือ 6.0 มม. สามารถใส่ผ่านแผลผ่าตัดขนาดเล็ก (2.4–2.8 มม.) โดยใช้เครื่องฉีดระหว่างการผ่าตัดสลายต้อกระจกด้วยคลื่นเสียงความถี่สูง (PEA) ในบางกรณีที่ยาก จะใช้ IOL ขนาดเส้นผ่านศูนย์กลางใหญ่ 7.0 มม. เพื่อเพิ่มการมองเห็นระหว่างการตรวจอวัยวะภายในลูกตาและปรับปรุงความเสถียรของการยึดศูนย์กลางเมื่อยึดนอกแคปซูล
การจำแนกตามวัสดุมีดังนี้:
| วัสดุ | ลักษณะ | ข้อบ่งชี้หลัก |
|---|---|---|
| อะคริลิกไม่ชอบน้ำ | ต้อกระจกทุติยภูมิน้อย ต้องระวังการเกิดประกาย (glistenings) | ตัวเลือกมาตรฐานปัจจุบัน |
| อะคริลิกชอบน้ำ | ความเข้ากันได้ทางชีวภาพสูง มีความเสี่ยงต่อการสะสมแคลเซียม (เลนส์ขุ่น) เมื่อใช้ระยะยาว | IOL ออกแบบพิเศษ |
| ซิลิโคน | พับได้ดี ไม่เหมาะกับตาที่ได้รับการอุดด้วยน้ำมันซิลิโคนภายในลูกตา | PIOL บางชนิด |
| PMMA | วัสดุแข็ง ต้องขยายแผลผ่าตัดเป็น 5-7 มม. | IOL แบบตรึงพิเศษและการใส่รอง |
ในด้านโครงสร้าง มีเลนส์แบบชิ้นเดียว (1-piece) ที่ส่วนเลนส์และส่วนรองรับทำจากวัสดุเดียวกัน และแบบสามชิ้น (3-piece) ที่ทำจากวัสดุต่างกัน เลนส์แบบชิ้นเดียวมักใช้สำหรับการยึดในถุง (bag-in-the-lens) ส่วนแบบสามชิ้นเหมาะสำหรับการยึดนอกถุง การยึดกับตาขาว และการเย็บ ต้องระวังหากยึดเลนส์แบบชิ้นเดียวนอกถุง (ซิลิอารีซัลคัส) โดยไม่ได้ตั้งใจ เพราะส่วนรองรับอาจเสียดสีกับม่านตา ทำให้เกิดการกระจายของเม็ดสีม่านตาและการอักเสบที่ยืดเยื้อ
ใน IOL ทรงกลม (spherical IOL) เกิดความคลาดทรงกลม (spherical aberration) ซึ่งจุดโฟกัสของรังสีพาราเซียลที่ผ่านใกล้แกนแสงแตกต่างจากรังสีรอบนอก ในทางตรงกันข้าม IOL ทรงไม่เป็นทรงกลม (aspheric IOL) ลดความคลาดทรงกลมโดยการเปลี่ยนความเอียงของแต่ละพื้นผิวหักเหเพื่อให้รังสีรอบนอกและรังสีพาราเซียลมาบรรจบกันที่โฟกัสเดียวกัน ปัจจุบัน IOL เกือบทั้งหมดใช้การออกแบบแบบไม่เป็นทรงกลม ซึ่งช่วยเพิ่มความไวต่อคอนทราสต์ อย่างไรก็ตาม การออกแบบแบบไม่เป็นทรงกลมจะเพิ่มความคลาดแบบดาวหาง (coma) เมื่อมีการเยื้องศูนย์หรือเอียง ดังนั้นในกรณีที่เส้นใยซินน์ (Zinn) อ่อนแอและการยึด IOL ไม่มั่นคง อาจเลือกใช้ IOL ทรงกลม
IOL สี (ฟิลเตอร์เหลือง) ลดการส่งผ่านของแสงความยาวคลื่นสั้น (แสงสีน้ำเงิน) ออกแบบให้ใกล้เคียงกับการส่งผ่านสเปกตรัมของเลนส์แก้วตาผู้ใหญ่ และคาดว่าจะลดความเสี่ยงของความเสียหายต่อจอประสาทตาจากแสง
ในปี 1981 แซนเดอร์สและคณะเสนอสูตร SRK (Sanders-Retzlaff-Kraff) ซึ่งทำให้การคำนวณกำลังของ IOL เป็นระบบ1) ในปี 1984 มัซโซคโคพัฒนา IOL ซิลิโคนแบบพับได้ ซึ่งเปิดทางสู่การผ่าตัดแผลเล็ก ญี่ปุ่นเป็นประเทศแรกในโลกที่อนุมัติ IOL แบบพับได้ และต่อมามีบทบาทนำในระดับนานาชาติในการพัฒนาเครื่องฉีด (injector) ในปี 1953 สตรัมเปลลีทำการฝัง IOL ห้องหน้า แต่ทำให้เกิดโรคกระจกตาพอง (bullous keratopathy) ใน 70-80% ของกรณีหลังจากไม่กี่ปี ส่งผลให้ล้มเหลว แต่กลายเป็นแรงผลักดันให้มีการปรับปรุงการออกแบบ IOL ในภายหลัง
IOL ที่ใช้กันอย่างแพร่หลายที่สุด ออกแบบมาให้โฟกัสที่จุดเดียว เป็นตัวเลือกมาตรฐานที่ทำภายใต้ประกัน (การรักษาที่เลือก) และหากเป้าหมายคือสายตาปกติหลังผ่าตัด การมองเห็นระยะไกลจะดีโดยไม่ต้องใส่แว่น แต่การมองเห็นระยะใกล้ต้องใช้แว่นอ่านหนังสือ จุดแข็งคือมีความไวต่อคอนทราสต์สูงที่สุด และมีแสงจ้าและรัศมีในเวลากลางคืนน้อยที่สุด
มีตัวเลือกต่อไปนี้สำหรับการจัดการสายตายาวตามอายุหลังผ่าตัด:
→ ดูรายละเอียดที่ เลนส์แก้วตาเทียมแบบโฟกัสเดียว
ให้การมองเห็นที่ดีในระยะโฟกัสหลายระยะ เป็น IOL ที่มีมูลค่าเพิ่มเพื่อลดการพึ่งพาแว่นตา (ความเป็นอิสระจากแว่นตา) เนื่องจากประสิทธิภาพการใช้แสงกระจายตัว อาจเกิดการลดลงของความไวต่อคอนทราสต์และแสงจ้า/รัศมี ต้องอธิบายให้ผู้ป่วยเข้าใจอย่างเพียงพอก่อนการผ่าตัด ค่าใช้จ่ายเป็นภาระของผู้ป่วยในฐานะการรักษาแบบเลือก
โฟกัสที่สองจุด: ระยะไกลและระยะใกล้ ไม่ค่อยเหมาะกับระยะกลาง (เช่น ทำงานคอมพิวเตอร์ที่ 50-80 ซม.) มีทั้งแบบการเลี้ยวเบน (AcrySof IQ ReSTOR, TECNIS Multifocal) และแบบการหักเห
ในแบบการเลี้ยวเบน แสงเลี้ยวเบนอันดับ 0 สำหรับโฟกัสระยะไกล อันดับ 1 สำหรับโฟกัสระยะใกล้ และแสงเลี้ยวเบนอันดับ 2 ขึ้นไป (ประมาณ 18%) เป็นปัจจัยที่ทำให้ความไวคอนทราสต์ความถี่สูงลดลง แบบ apodized ช่วยปรับปรุงการมองเห็นระยะไกลในเวลาพลบค่ำโดยลดความสูงของขั้นบริเวณขอบม่านตา
ในการวิเคราะห์อภิมานที่รวม 8 การทดลองแบบสุ่มมีกลุ่มควบคุม IOL หลายระยะเหนือกว่า IOL ระยะเดียวในด้านความคมชัดการมองเห็นระยะใกล้โดยไม่ต้องแก้ไข (UCNVA สัดส่วน 6/6 หรือต่ำกว่า: RR 0.20, 95% CI 0.07-0.58, 782 ตา) และอัตราการไม่พึ่งแว่นตา (RR 0.63, 95% CI 0.55-0.73, 1,000 ตา) ในทางกลับกัน ความถี่ของรัศมี (RR 3.58, 95% CI 1.99-6.46, 662 ตา) สูงกว่าอย่างมีนัยสำคัญใน IOL หลายระยะ 3)
เลนส์สามระยะโฟกัสที่จุดสามจุด: ไกล กลาง และใกล้ ปัจจุบันเป็นเลนส์หลายระยะที่นิยมใช้มากที่สุด เลนส์สามระยะแรกถูกนำมาใช้ทางคลินิกในปี 20104) และผลิตภัณฑ์ที่เป็นตัวแทนในปัจจุบัน ได้แก่ AcrySof IQ PanOptix (Alcon), AT LISA tri (Carl Zeiss), FineVision (PhysIOL) และ TECNIS Synergy (J&J Vision)
ในการวิเคราะห์อภิมานจาก 22 การศึกษา 2,200 ตา เลนส์สามระยะดีกว่าเลนส์ EDOF ในด้านสายตาใกล้ที่ไม่ได้รับการแก้ไข (UCNVA: MD = 0.12 logMAR, p < 0.00001) และอัตราการไม่พึ่งแว่นตา (OR = 0.26, p = 0.02) ในขณะที่ไม่มีความแตกต่างอย่างมีนัยสำคัญระหว่างสองกลุ่มในด้านสายตาไกลที่ไม่ได้รับการแก้ไข (UDVA) และสายตากลางที่ไม่ได้รับการแก้ไข (UIVA) และคะแนนคุณภาพการมองเห็นสูงกว่าอย่างมีนัยสำคัญในเลนส์สามระยะ (MD = 1.24, p = 0.03)5)
ในการทบทวนวรรณกรรมอย่างเป็นระบบของเลนส์สามระยะ สายตากลางดีกว่าอย่างมีนัยสำคัญในเลนส์สามระยะเมื่อเทียบกับเลนส์สองระยะ (DCIVA: MD −0.16 logMAR, ช่วงความเชื่อมั่น 95% −0.22 ถึง −0.10) แต่ไม่มีความแตกต่างอย่างมีนัยสำคัญใน CDVA สายตาไกล สายตาใกล้ ความไวต่อคอนทราสต์ หรือความพึงพอใจของผู้ป่วย4)
เลนส์ขยายความลึกโฟกัส (EDOF) กระจายแสงเป็นช่วงโฟกัสต่อเนื่องแทนจุดโฟกัสเดียว ให้ความลึกโฟกัสที่กว้างตั้งแต่ระยะไกลถึงระยะกลาง ผลิตภัณฑ์แรกที่ได้รับเครื่องหมาย CE ปรากฏในปี 20144) ผลิตภัณฑ์ที่เป็นตัวแทน ได้แก่ TECNIS Symfony (J&J Vision), TECNIS Eyhance และ AcrySof IQ Vivity (Alcon)
ในการวิเคราะห์อภิมานข้างต้น (22 การศึกษา) EDOF IOL เหนือกว่าเล็กน้อยในด้านการมองเห็นระยะไกลที่แก้ไขแล้ว (CDVA: MD = −0.01 logMAR, p = 0.01) เมื่อเทียบกับ IOL แบบสามระยะ และไม่มีความแตกต่างอย่างมีนัยสำคัญในความถี่ของแสงจ้าและรัศมีระหว่างสองกลุ่ม 5) แนวทางของ ESCRS แนะนำ EDOF IOL เป็นทางเลือกสำหรับผู้ป่วยที่ให้ความสำคัญกับการมองเห็นระยะกลางพร้อมลดผลข้างเคียงทางแสงให้น้อยที่สุด 4) ในการทดลองที่ขึ้นทะเบียนในสหรัฐอเมริกาซึ่งประเมิน EDOF IOL (AcrySof IQ Vivity) ค่าการมองเห็นระยะไกลที่ดีที่สุดที่แก้ไขแล้ว (BCVA) เทียบเท่ากับกลุ่มควบคุมแบบระยะเดียว (CDVA ข้างเดียว 0.00 logMAR) และการลดลงของความไวคอนทราสต์ในสภาพแสงปานกลางอยู่ในระดับปานกลาง 17)
→ สำหรับรายละเอียดเพิ่มเติม โปรดดู เลนส์แก้วตาเทียมแบบหลายระยะ
IOL ที่ออกแบบมาเพื่อแก้ไขสายตาเอียงจากกระจกตาแบบปกติ โดยมีเครื่องหมายบนเส้นเมอริเดียนอ่อนของส่วนเลนส์ และยึดในถุงเลนส์ให้เครื่องหมายนี้ตรงกับเส้นเมอริเดียนแข็งของกระจกตา การเบี่ยงเบนของแกนทุก 1° จะลดประสิทธิภาพการแก้ไขลงประมาณ 3.3% และการเบี่ยงเบน 30° ไม่เพียงแต่ทำให้ประสิทธิภาพการแก้ไขหายไป แต่ยังอาจทำให้การมองเห็นแย่ลงเมื่อเทียบกับ IOL ที่ไม่ใช่ทอริก
เกณฑ์บ่งชี้โดยประมาณสำหรับทอริก IOL (กำหนดตามแต่ละสถานพยาบาล):
แนวทาง ESCRS (2024) แนะนำให้พิจารณาใช้ IOL แบบทอริกในตาที่มีสายตาเอียงที่กระจกตา ≥ 1.0 D และมีหลักฐานที่แข็งแกร่ง (GRADE ++) สำหรับ ≥ 2.0 D 4) การวิเคราะห์อภิมานจากการทดลอง 13 รายการพบว่า IOL แบบทอริกดีกว่า IOL ที่ไม่ใช่ทอริก (มีหรือไม่มีแผลผ่อนคลาย) ในด้านการมองเห็นโดยไม่แก้ไขหลังผ่าตัด (MD −0.07 logMAR, 95% CI −0.10 ถึง −0.04) และอัตราการไม่ถึง 20/25 (RR 0.59, 95% CI 0.50 ถึง 0.70) 14)
กรณีที่มีความเปราะบางของโซนูล Zinn, ถุงแก้วตาแตกด้านหลัง หรือม่านตาขยายไม่เพียงพอ มักไม่เหมาะสมเนื่องจากยากต่อการจัดแนวแกนที่แม่นยำ สำหรับการคำนวณ ให้ใช้เครื่องคำนวณออนไลน์ของผู้ผลิตแต่ละราย หรือสูตร Barrett Toric หรือ Haigis-T ที่ติดตั้งในเครื่อง
→ ดูรายละเอียดที่ เลนส์แก้วตาเทียมแบบทอริก
เป็น IOL ที่ยึดไว้หลังม่านตาหรือในซิลิอารีซัลคัส โดยคงเลนส์ตาเดิมไว้ เป็นรูปแบบหนึ่งของการผ่าตัดแก้ไขสายตา ตัวอย่างทั่วไปคือ ICL (Implantable Collamer Lens; EVO+ ICL) ซึ่งเป็น PIOL ในช่องหลังที่ทำจากวัสดุคอลลาเมอร์ที่มีความเข้ากันได้ทางชีวภาพสูง ไม่ต้องกร่อนกระจกตา สามารถย้อนกลับได้ และเหมาะกับสายตาสั้นระดับปานกลางถึงสูง
แนวทางการผ่าตัดแก้ไขสายตาของสมาคมจักษุแพทย์ญี่ปุ่น (ฉบับที่ 8) กำหนดว่าอายุที่เหมาะสมสำหรับการผ่าตัดเลนส์แก้วตาเทียมแบบยังมีเลนส์ธรรมชาติ (Phakic IOL) คือ 21 ถึง 45 ปี และค่าสายตาที่เหมาะสมคือสายตาสั้น 6 D ขึ้นไป สายตาสั้นปานกลาง (3 ถึงน้อยกว่า 6 D) และสายตาสั้นมาก (มากกว่า 15 D) ต้องได้รับการจัดการอย่างระมัดระวัง นอกเหนือจากข้อห้ามร่วมกับการผ่าตัดเลเซอร์เอ็กไซเมอร์ (เช่น การอักเสบของตาส่วนนอกที่ยังดำเนินอยู่ ต้อกระจก ม่านตาอักเสบ) ข้อห้ามเพิ่มเติมได้แก่ ช่องหน้าม่านตาตื้น ความผิดปกติของเซลล์บุผนังกระจกตา และโรคกระจกตารูปกรวยที่ลุกลาม 6)
การประเมินก่อนผ่าตัดที่จำเป็น ได้แก่ การตรวจความหนาแน่นของเซลล์บุผนังกระจกตา การวิเคราะห์ภาพถ่ายส่วนหน้าของดวงตา (รวมถึงความลึกของช่องหน้าม่านตา) และการวัดเส้นผ่านศูนย์กลางกระจกตา (เส้นผ่านศูนย์กลางแนวนอน) 6)
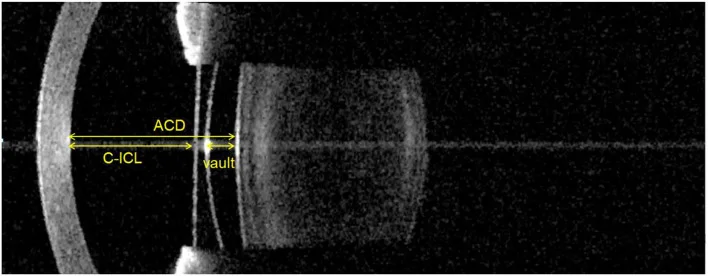
→ สำหรับรายละเอียด โปรดดู เลนส์ห้องหลังแบบยังมีเลนส์ธรรมชาติ (ICL)
เลนส์เสริมที่ยึดติดในซัลคัสซิลิอารีเหนือเลนส์โมโนโฟคอลที่มีอยู่ ช่วยให้สามารถแก้ไขสายตายาวตามวัย สายตาเอียง และสายตาสั้นแบบย้อนหลังได้แม้ในตาที่เคยใส่เลนส์โมโนโฟคอลมาก่อน ระยะห่างจากเลนส์ในแคปซูลค่อนข้างคงที่ และมีความเสถียรในระยะยาวที่ดี
→ ดูรายละเอียดที่ เลนส์แก้วตาเทียมเสริม
| ประเภท | ช่วงโฟกัส | ความไวต่อคอนทราสต์ | แสงจ้าและรัศมี | การแก้ไขสายตาเอียง | ความคุ้มครองประกัน | ค่าใช้จ่ายเพิ่มเติมโดยประมาณ (ทั้งสองข้าง) |
|---|---|---|---|---|---|---|
| เลนส์เดี่ยว | 1 จุด (ไกลหรือใกล้) | ◎ | ไม่มี | △ (ทอริกแยกต่างหาก) | ○ (การดูแลที่เลือก) | 0 ถึงหลายหมื่นเยน |
| สองระยะ (แบบการเลี้ยวเบน) | ไกล + ใกล้ | ○ | ++ (ปานกลาง) | △〜○ | × | 300,000〜500,000 เยน |
| เลนส์สามระยะ | ไกล + กลาง + ใกล้ | ○ | ++ (ปานกลาง) | △~○ | × | 40-60 หมื่นเยน |
| EDOF | ไกลถึงกลาง (ต่อเนื่อง) | ◎~○ | + (เล็กน้อย) | △~○ | × | 35~55 หมื่นเยน |
| ทอริก (เลนส์เดี่ยว) | 1 จุด (เน้นระยะไกล) | ◎ | ไม่มี | ◎ | × (การรักษาที่เลือก) | 100,000-150,000 เยน |
| เลนส์แก้วตาเทียมชนิดคงสภาพเลนส์เดิม (PIOL/ICL) | ระยะไกล (ไม่ต้องแก้ไขกระจกตา) | ◎ | ไม่มี | EVO+ △~○ | × | 500,000~700,000 เยน |
| เลนส์เสริม | IOL ที่มีอยู่ + แก้ไขสายตายาวตามอายุ | ○ | + | ○ | × | 30-45 หมื่นเยน |
ค่าใช้จ่ายเป็นประมาณการคร่าวๆ สำหรับทั้งสองตาในระบบนอกประกัน แตกต่างกันมากตามสถานพยาบาลและเลนส์ที่เลือก
การเลือก IOL ส่งผลโดยตรงต่อการมองเห็นหลังผ่าตัด ดังนั้นการยืนยันความต้องการของผู้ป่วยอย่างละเอียดก่อนผ่าตัดจึงเป็นสิ่งจำเป็น แนวทางต้อกระจกของ ESCRS ระบุว่า “การประเมินความคาดหวังของผู้ป่วยและการให้ข้อมูลยินยอมอย่างละเอียดเป็นข้อกำหนดเบื้องต้นที่สำคัญที่สุดสำหรับการเลือก IOL ที่เหมาะสม” 4) ข้อมูลที่ควรทราบ:
เงื่อนไขที่เหมาะสมสำหรับ IOL หลายระยะ (สามระยะ/EDOF):
การวิเคราะห์อภิมานแสดงให้เห็นว่าอัตราการเปลี่ยนเลนส์แก้วตาเทียมภายในหนึ่งปีเพิ่มขึ้นหากการพึ่งพาแว่นตาไม่ได้รับการแก้ไขหรือผลข้างเคียงทางแสงไม่ดีขึ้นหลังการฝังเลนส์แก้วตาเทียมแบบหลายระยะ3)
เลนส์แก้วตาเทียมแบบทอริกมีประสิทธิภาพในการแก้ไขสายตาเอียงที่กระจกตาแบบปกติ แต่มีข้อกำหนดเบื้องต้นบางประการ
เพื่อพิจารณาผลของสายตาเอียงที่กระจกตาส่วนหลัง แนะนำให้ใช้สูตร Barrett Toric หรือสูตร Haigis-T ที่รวมอยู่ในเครื่องวัดความยาวแกนตา 7) นอกจากนี้ การหมุนของลูกตา (cyclotorsion) ระหว่างท่านั่งและท่านอนเกิดขึ้นเฉลี่ย 4-5° ดังนั้นการทำเครื่องหมายโดยใช้ภาพถ่ายหรือระบบนำทางด้วยภาพ (CALLISTO eye, VERION) เพื่อจัดแนวแกนอัตโนมัติจึงมีประโยชน์ในการเพิ่มความแม่นยำ ในการศึกษาไปข้างหน้าที่เปรียบเทียบระบบนำทางด้วยภาพกับการทำเครื่องหมายด้วยมือ สายตาเอียงที่เหลือหลังผ่าตัดต่ำกว่าอย่างมีนัยสำคัญในกลุ่มนำทางด้วยภาพ (0.33 D เทียบกับ 0.51 D, p = 0.003) 19)
สำหรับผู้ที่ขับรถตอนกลางคืนบ่อยหรือทำงานที่ต้องใช้สายตาแม่นยำ เลนส์เดี่ยวโฟกัสอาจเหมาะสมกว่า ในทางกลับกัน สำหรับผู้ที่ต้องการทำกิจกรรมในระยะต่างๆ เช่น ใช้สมาร์ทโฟน คอมพิวเตอร์ และอ่านหนังสือโดยไม่ต้องใช้แว่นตา เลนส์หลายโฟกัสอาจเป็นตัวเลือก อย่างไรก็ตาม สภาพดวงตาบางอย่าง (เช่น โรคจอประสาทตา โรคต้อหิน ตาแห้ง) อาจไม่เหมาะกับเลนส์หลายโฟกัส การปรึกษาก่อนผ่าตัดกับแพทย์ผู้รักษามีความสำคัญที่สุด
สำหรับการคำนวณกำลังของเลนส์แก้วตาเทียมที่แม่นยำ การวัดพารามิเตอร์หลายตัวพร้อมกันด้วยเครื่องวัดความยาวแกนตาชนิดใช้แสงได้กลายเป็นมาตรฐาน วิธีใช้แสงมีค่าความคลาดเคลื่อนในการวัดน้อยกว่าเมื่อเทียบกับวิธีอัลตราซาวนด์ A-mode ในญี่ปุ่น หลังจากได้รับการครอบคลุมโดยประกันในปี 2010 ในชื่อ “การวัดความยาวแกนตาชนิดใช้แสง” วิธีนี้ก็แพร่กระจายอย่างรวดเร็ว ด้วยการนำวิธี FD (Fourier Domain) มาใช้ อัตราความสำเร็จในการวัดเพิ่มขึ้นจากประมาณ 90% เป็น 98% และค่าเบี่ยงเบนมาตรฐานของการวัดอยู่ในช่วง 0.02 มม. 7)
| อุปกรณ์ | วิธีการวัด | ฟังก์ชันหลักที่ติดตั้ง |
|---|---|---|
| IOLMaster 700 (Carl Zeiss) | SS-OCT (แหล่งกำเนิดแบบกวาด) | ความยาวแกนตา, กำลังหักเหของกระจกตา, ความลึกช่องหน้าม่านตา, ความหนาเลนส์แก้วตา, เส้นผ่านศูนย์กลางกระจกตา, มาตรฐานทองคำ |
| ARGOS (Santen/Santek) | FD-OCT (วิธีแบบเซกเมนต์) | วัดดัชนีหักเหของเนื้อเยื่อแต่ละชนิดแยกกัน มีแนวโน้มวัดความยาวแกนตาสั้นกว่า IOLMaster 700 |
| OA-2000 (Tomey) | FD-OCT | แสดงภาพ B-scan และคลื่น A-scan แบบขนาน |
| วิธีคลื่นเสียงความถี่สูงแบบ A-mode | คลื่นเสียงความถี่สูง (1,550 ม./วินาที) | สามารถใช้ได้กับทุกกรณีแต่มีความคลาดเคลื่อนสูง (ถือเป็นสาเหตุของความคลาดเคลื่อนของการหักเหแสงหลังผ่าตัดส่วนใหญ่)7) |
เนื่องจากวิธีเชิงแสงแสดงความยาวแกนตายาวกว่าวิธีอัลตราซาวนด์ 0.2–0.3 มม. จึงจำเป็นต้องใช้ค่าคงที่ IOL (เช่น ค่าคงที่ A) ที่เฉพาะสำหรับอุปกรณ์วัด เนื่องจาก ARGOS ใช้วิธีแบบเซกเมนต์ จึงควรหลีกเลี่ยงการใช้ค่าคงที่ IOL ร่วมกับ IOLMaster 700 7)
| สูตร | รุ่น | ลักษณะ | การใช้งานหลัก |
|---|---|---|---|
| สูตร SRK/T | รุ่นที่ 3 | ใช้มากกว่า 90% ในประเทศ มีประวัติทางคลินิกมากมาย ค่าคงที่ A | แนวทางแรกสำหรับแกนลูกตาปกติ (22-25 มม.) |
| สูตร Haigis | รุ่นที่ 3 | ใช้ความลึกของช่องหน้าม่านตาเป็นตัวแปรอิสระ ค่าคงที่สามค่า a0, a1, a2 (ต้องปรับให้เหมาะสมกับตา 200 ข้างขึ้นไป) | ตาที่มีช่องหน้าม่านตาตื้น/ลึก |
| สูตร Barrett Universal II | รุ่นที่ 4 | อิงตามทฤษฎีเลนส์หนา มีความแม่นยำดีกับ IOL กำลังต่ำ สามารถคำนวณฟรีได้ที่เว็บไซต์ APACRS | แกนตายาว แกนตาสั้น IOL กำลังต่ำ |
| Hill-RBF | AI (การเรียนรู้ของเครื่อง) | การจดจำรูปแบบจากข้อมูลขนาดใหญ่ ไม่ขึ้นกับสูตร | แกนตายาว สายตาสั้นมาก |
| สูตร Kane | AI (การเรียนรู้ของเครื่อง + สูตรทางทฤษฎี) | เพศถูกใช้เป็นตัวแปรด้วย | สายตาสั้นรุนแรงมาก (ความยาวแกน ≥ 30 มม.) |
ในญี่ปุ่น สูตร SRK/T รุ่นที่ 3 ถูกใช้อย่างแพร่หลาย แต่ควรเปรียบเทียบผลการคำนวณหลายๆ ค่าตามความยาวแกนและกายวิภาคของส่วนหน้า (ความสมดุลของลูกตา) เนื่องจากผู้ป่วยผ่าตัดต้อกระจกประมาณ 15% มีลูกตาที่ไม่สมดุลในแง่ของความยาวแกนและกำลังหักเหของกระจกตา จึงต้องระมัดระวังในการเลือกสูตรที่ใช้ 7)
ในการศึกษาแบบหลายศูนย์ใน 13,301 ตา สูตร Barrett Universal II, Olsen และ Haigis แสดงความแม่นยำสูงกว่าอย่างมีนัยสำคัญเมื่อเทียบกับ SRK/T, Holladay 1 และ Hoffer Q (Holladay 2 มีความแม่นยำใกล้เคียงกัน) และสูตรรุ่นที่ 4 ขึ้นไปเหนือกว่าทั้งแกนยาวและแกนสั้น 15) ในการวิเคราะห์อภิมานอีกชิ้นที่เน้นตาที่มีแกนสั้น (AL < 22 มม.) Barrett Universal II มี MAE น้อยกว่าอย่างมีนัยสำคัญเมื่อเทียบกับ Haigis และ SRK/T (p < 0.05) 18)
ในการศึกษาตา 80 ข้างที่มีสายตาสั้นรุนแรง (ความยาวแกน ≥ 30 มม.) สูตร AI (Kane, Hill-RBF) มีค่าเฉลี่ยความคลาดเคลื่อนสัมบูรณ์ (MAE) น้อยกว่าอย่างมีนัยสำคัญเมื่อเทียบกับ SRK/T (Kane: 0.51 D, Hill-RBF: 0.52 D, Barrett Universal II: 0.66 D, SRK/T: มีนัยสำคัญ, p < 0.05) และอัตราความคลาดเคลื่อนของการหักเหของแสงที่ >1.0 D ถูกจำกัดไว้ที่ 7.5% สำหรับ Kane และ Hill-RBF ในขณะที่ SRK/T สูงถึง 42.5% 8) ในตาที่มีความยาวแกน ≥ 32 มม. สูตร Kane ให้ MAE (0.44 D) และ MedAE (0.40 D) ต่ำที่สุด 8) ในรายงานอื่นของ Rong 2019 ในตาที่มีความยาวแกน ≥ 28 มม. MedAE ของ Barrett Universal II คือ 0.37 D ซึ่งน้อยกว่า Haigis ที่ 0.46 D อย่างมีนัยสำคัญ (p = 0.038) ในตาที่มีความยาวแกน ≥ 30 มม. Barrett Universal II แสดงความแม่นยำที่ดีกว่า Haigis 16)
| กรณี | สูตรที่แนะนำ | ข้อควรระวัง |
|---|---|---|
| ตามาตรฐาน (AL 22–25 มม.) | SRK/T, Haigis, Barrett Universal II | เปรียบเทียบหลายสูตร |
| แกนตายาว (AL > 26 มม.) | Barrett Universal II, Hill-RBF, Kane | ระวังความแม่นยำที่แตกต่างเมื่อใช้ IOL กำลังต่ำ15,16) |
| แกนตาสั้น (AL < 22 มม.) | Barrett Universal II, Haigis, Holladay 2 | เสี่ยงต่อความคลาดเคลื่อนของการหักเหแสงสูง การทำนาย ELP ผิดพลาดมาก18) |
| หลังการผ่าตัดแก้ไขสายตาที่กระจกตา (หลัง LASIK) | Haigis-L, Shammas No-history, Barrett True-K, OKULIX | เปรียบเทียบเครื่องคำนวณออนไลน์ของ ASCRS ด้วยหลายสูตร9,20) |
| การยึดในร่องซิลิอารี (นอกถุง) | แก้ไข −1.0 D หลังคำนวณด้วย SRK/T และอื่นๆ | แก้ไขน้อยกว่าสำหรับกำลังต่ำในแกนยาว แก้ไข −2.0 D สำหรับกำลังสูงในแกนสั้น |
| การยึดภายในตาขาว (วิธีคีม) | การแก้ไขเช่นเดียวกับการยึดนอกถุงหุ้มเลนส์ | แตกต่างกันตามเทคนิคการผ่าตัด |
| โรคกระจกตารูปกรวย / หลังปลูกถ่ายกระจกตา | สูตรเฉพาะ (Seitz-Langenbucher ฯลฯ) หรือดุลยพินิจของผู้เชี่ยวชาญ | สูตรมาตรฐานทำให้เกิดความคลาดเคลื่อนสูง |
หลังการผ่าตัด LASIK กระจกตาจะแบนเฉพาะจุด ทำให้เครื่องวัดความโค้งกระจกตาอัตโนมัติประเมินค่ากำลังหักเหส่วนกลางสูงเกินไป ส่งผลให้เกิดภาวะสายตายาวหลังผ่าตัด (hyperopic shift) เครื่องวัดความยาวแกนลูกตาชนิดต่างๆ มีสูตรคำนวณที่สามารถใช้ได้แม้ไม่มีข้อมูลก่อน LASIK (เช่น Haigis-L, Shammas No-history, Barrett True-K) และเครื่องคำนวณออนไลน์ฟรีของ ASCRS (สมาคมศัลยกรรมต้อกระจกและแก้ไขสายตาผิดปกติแห่งสหรัฐอเมริกา) สามารถใช้เปรียบเทียบหลายสูตรเป็นมาตรการป้องกัน 7,9) ในการศึกษาในตา 110 ข้างหลัง LASIK ความแม่นยำของ Barrett True-K เมื่อใช้เพียงอย่างเดียวกับเครื่องวัดทางชีวภาพเทียบเท่ากับวิธีการใช้ค่าเฉลี่ยของหลายสูตร (MAE 0.41 D เทียบกับ 0.42 D, p = 0.81) แสดงให้เห็นถึงความน่าเชื่อถือเมื่อใช้เพียงสูตรเดียว 20)
ก่อนการผ่าตัด กำหนดค่าสายตาเป้าหมายโดยพิจารณาจากวิถีชีวิต การงาน และงานอดิเรกของผู้ป่วย (ค่าที่ทำนายจากค่าสเฟียริคอลอิควิวาเลนต์)
| รูปแบบการใช้ชีวิต | ค่าสายตาเป้าหมายที่แนะนำ |
|---|---|
| เน้นการมองเห็นระยะไกล (ขับรถ กีฬา) | สายตาปกติ (0.00 D) ถึง −0.25 D |
| แบบสมดุล | −0.25 ถึง −0.50 D (สายตาสั้นเล็กน้อย) |
| เน้นมองใกล้ (อ่านหนังสือ ทำงานละเอียด) | −1.50 ถึง −2.00 D (ผู้ที่เหมาะกับโมโนวิชัน) |
| โมโนวิชัน (ตาข้างที่ไม่ถนัด) | −1.50 ถึง −2.00 D |
| เลนส์แก้วตาเทียมแบบหลายระยะ (ผลิตภัณฑ์ส่วนใหญ่) | สายตาปกติ (ต้องอยู่ในช่วง ±0.25 D) |
ในการคำนวณเลนส์แก้ไขสายตาเอียง ควรใช้สูตรที่รวมอยู่ในเครื่องวัดความยาวแกนตาแบบใช้แสง (เช่น สูตร Haigis-T หรือ Barrett Toric) เพื่อหลีกเลี่ยงความยุ่งยากในการป้อนค่าที่วัดได้และความเสี่ยงในการป้อนผิดพลาด หลักการพื้นฐานคือการใช้ความยาวแกนตาแบบใช้แสง ค่ากำลังหักเหของกระจกตา และค่าคงที่ของเลนส์แก้วตาเทียมอย่างสม่ำเสมอ 7)
ค่าสายตาผิดปกติเล็กน้อย (ภายใน ±0.5 D) สามารถแก้ไขได้ด้วยแว่นตา หากค่าผิดปกติมาก (≥±1.5 D) จำเป็นต้องเพิ่มเลนส์เสริมหรือเปลี่ยนเลนส์แก้วตาเทียม สำหรับเลนส์แบบหลายระยะ แม้ค่าผิดปกติน้อยกว่า 0.5 D ก็อาจทำให้ความพึงพอใจของผู้ป่วยลดลงอย่างมาก ดังนั้นการวัดที่แม่นยำและการเลือกสูตรก่อนผ่าตัดจึงมีความสำคัญเป็นพิเศษ
หลังการใส่เลนส์แก้วตาเทียม (IOL) การปรับโฟกัสตามธรรมชาติของเลนส์ตา (การเปลี่ยนแปลงความหนาเนื่องจากการหดตัวของกล้ามเนื้อซิลิอารี) จะหายไป อย่างไรก็ตาม ในทางคลินิกอาจเกิดปรากฏการณ์ที่เรียกว่า “การปรับโฟกัสเทียม” (pseudoaccommodation) ซึ่งช่วยให้มองเห็นระยะใกล้ได้เล็กน้อย การปรับโฟกัสเทียมเกิดจากภาวะหลายโฟกัสของกระจกตา สายตาเอียง เอฟเฟกต์รูเข็มของรูม่านตา ความคลาดทรงกลมของ IOL และแม้แต่ใน IOL แบบโฟกัสเดียวก็อาจพบการปรับโฟกัสเทียมประมาณ 0.5-1.0 D
IOL แบบโฟกัสเดียวให้ความไวคอนทราสต์เทียบเท่าหรือดีกว่าเลนส์ตาธรรมชาติในวัยหนุ่มสาว ในทางกลับกัน IOL แบบหลายโฟกัสจะลดความไวคอนทราสต์ในความถี่สูงเนื่องจากการกระจายแสง ในต้อกระจกเล็กน้อยหรือตาที่มี IOL ความไวคอนทราสต์อาจลดลงแม้การมองเห็นไม่เปลี่ยนแปลง ในการวิเคราะห์อภิมาน (22 การศึกษา) ของ IOL แบบสามโฟกัสและ EDOF ไม่พบความแตกต่างที่มีนัยสำคัญในความไวคอนทราสต์ระหว่างสองกลุ่ม5) โดยทั่วไป ในการวิเคราะห์อภิมานของ Cochrane (รวม 8 RCT) ของ IOL แบบหลายโฟกัส ความไวคอนทราสต์ลดลงเล็กน้อยเมื่อเทียบกับ IOL แบบโฟกัสเดียว แต่ความสำคัญทางคลินิกยังไม่ชัดเจน3)
หากเกิดต้อกระจกหลังผ่าตัด (PCO) ภายใน 5 ปีหลังการผ่าตัด ความไวคอนทราสต์อาจลดลงอย่างมาก IOL อะคริลิกไม่ชอบน้ำมีอุบัติการณ์ PCO ต่ำกว่าอะคริลิกชอบน้ำ และการออกแบบขอบเหลี่ยมก็มีประสิทธิภาพในการป้องกัน10)
ฮาโล (halo) คือวงแหวนแสงที่มองเห็นรอบแหล่งกำเนิดแสง ส่วนเกลียร์ (glare) คืออาการแสบตาหรือการมองเห็นขุ่นมัวจากแหล่งกำเนิดแสง ในเลนส์แก้วตาเทียม (IOL) แบบหลายระยะ ฮาโล (RR 3.58, 95% CI 1.99–6.46) และเกลียร์เพิ่มขึ้นอย่างมีนัยสำคัญเมื่อเทียบกับ IOL แบบระยะเดียว 3) IOL แบบ EDOF มีผลข้างเคียงทางแสงน้อยกว่า IOL แบบสองระยะและสามระยะแบบดั้งเดิม แต่ไม่ได้หายไปทั้งหมด 5)
แนวทางการจัดการ:
ทันทีหลังการใส่เลนส์แก้วตาเทียมชนิดไม่มีสี ผู้ป่วยอาจบ่นว่ามองเห็นเป็นสีฟ้า (cyanopsia) เนื่องจากเลนส์แก้วตาเทียมมีการส่งผ่านแสงความยาวคลื่นสั้นสูงกว่าเลนส์แก้วตาธรรมชาติของมนุษย์ เลนส์แก้วตาเทียมชนิดมีสี (ฟิลเตอร์สีเหลือง) ช่วยลดปรากฏการณ์นี้ การปรับตัวของระบบประสาทเกิดขึ้นภายในไม่กี่วันถึงไม่กี่สัปดาห์ และผู้ป่วยส่วนใหญ่จะไม่รู้สึกอีก
Glistenings คือการสะท้อนเป็นจุดที่พบในส่วนรับแสงของเลนส์แก้วตาเทียมชนิดอะคริลิกไม่ชอบน้ำ จุดที่เกิดขึ้นในชั้นลึกเรียกว่า glistenings ส่วนที่ผิวเรียกว่า subsurface nano glistenings (SSNG) ทั้งสองเกิดจากน้ำในช่องหน้าม่านตาเข้าไปในช่องว่างเล็กๆ ภายในวัสดุรับแสง ไม่ใช่การเสื่อมสภาพของวัสดุ โดยปกติไม่ส่งผลต่อการมองเห็น แต่มีรายงานการมองเห็นลดลงในผู้ป่วยที่มีการทำงานของจอประสาทตาบกพร่อง เลนส์แก้วตาเทียมที่จำหน่ายในปัจจุบันมีการปรับปรุงกระบวนการผลิต ทำให้ปรากฏการณ์เหล่านี้ลดลง ในเลนส์แก้วตาเทียมชนิดอะคริลิกชอบน้ำ อาจเกิดการสะสมของแคลเซียมฟอสเฟตบนผิวเมื่อใช้งานนาน ทำให้เกิดความขุ่นรุนแรง (การตกตะกอนแคลเซียม) 10)
การผ่าตัดต้อกระจกสมัยใหม่มีความปลอดภัยสูง แต่ต้อกระจกทุติยภูมิ (รักษาได้ด้วยเลเซอร์) เกิดขึ้นประมาณ 20-40% ภายใน 5 ปีหลังผ่าตัด ภาวะแทรกซ้อนรุนแรง (เยื่อบุตาอักเสบ, เลือดออกแบบขับออก) พบได้น้อยมาก (0.006-0.04%) การเคลื่อนของเลนส์แก้วตาเทียมเพิ่มขึ้นในระยะยาวเนื่องจากอายุและความอ่อนแอของเอ็นยึดเลนส์ โดยเฉพาะในผู้สูงอายุ สายตาสั้นมาก และกลุ่มอาการเทียมเทียม
| ภาวะแทรกซ้อน | อัตราการเกิด (โดยประมาณ) | ภาพรวม | การจัดการ |
|---|---|---|---|
| ต้อกระจกทุติยภูมิ (ความขุ่นของแคปซูลเลนส์ด้านหลัง) | 20-40% ภายใน 5 ปีหลังผ่าตัด | การเจริญของเซลล์เยื่อบุเลนส์บนแคปซูลด้านหลังด้านหลัง IOL ทำให้การมองเห็นลดลง | การเปิดแคปซูลด้านหลังด้วยเลเซอร์ Nd:YAG |
| การเคลื่อนหรือหลุดของ IOL | ไม่กี่ % ต่อปีในตาที่มีเอ็นซินน์อ่อนแอ | การฉีกขาดของเอ็นซินน์จากอายุ การบาดเจ็บ หรือกลุ่มอาการเทียมหลุดลอก ทำให้ IOL ตกลงไปในวุ้นตา | การยึดในตาขาว การเย็บ หรือการเปลี่ยน IOL11) |
| การขังของรูม่านตา (การขังของม่านตา) | ไม่กี่เปอร์เซ็นต์หลังการตรึงในตาขาว | ภาวะที่ส่วนเลนส์แก้วตาเทียมเคลื่อนไปด้านหน้ารูม่านตา | ขยายรูม่านตา เปลี่ยนท่าทาง เปลี่ยนเป็นเลนส์แก้วตาเทียมที่มีเส้นผ่านศูนย์กลางส่วนเลนส์ใหญ่ขึ้น12) |
| ความขุ่นของเลนส์แก้วตาเทียม | การเกิดประกายในเลนส์ชนิดไม่ชอบน้ำไม่กี่เปอร์เซ็นต์ การสะสมแคลเซียมในเลนส์ชนิดชอบน้ำหลังจากหลายปี | การเสื่อมของวัสดุทำให้การมองเห็นลดลง | การเปลี่ยนเลนส์แก้วตาเทียม10) |
| ต้อหินหลัง PIOL | ความดันลูกตาสูงหลังผ่าตัด ICL 1-5% | ความดันลูกตาสูงจากมุมปิดหรือบล็อกรูม่านตา | การประเมินความลึกของช่องหน้าม่านตาก่อนผ่าตัดและการดูแลหลังผ่าตัดเป็นประจำ13) |
การเคลื่อนหรือหลุดของ IOL
การวินิจฉัยและข้อบ่งชี้การผ่าตัดสำหรับ IOL ตกเนื่องจากเส้นใยซินน์ฉีกขาด การเลือกยึดตรึงในตาขาว (วิธีแฟลนจ์หรือคีม)
การขุ่นของเลนส์แก้วตาเทียม
กลไกและการจัดการของ glistening, SSNG, การสะสมแคลเซียม และต้อกระจกหลังผ่าตัด ข้อมูลที่มีผลต่อการเลือกวัสดุเลนส์แก้วตาเทียม
การวัดทางชีวภาพ (การคำนวณกำลังเลนส์แก้วตาเทียม)
การวัดความยาวแกนตา กำลังหักเหของกระจกตา และความลึกช่องหน้าม่านตาอย่างแม่นยำพร้อมกันด้วยเครื่องวัดความยาวแกนตาแบบใช้แสง การวัดทางชีวภาพสำหรับการคำนวณกำลังเลนส์แก้วตาเทียม
การตรึงภายในตาขาว
เทคนิคแฟลนจ์และคีมสำหรับฝังส่วนรองรับ IOL เข้าไปในตาขาวโดยไม่ต้องเย็บ หลีกเลี่ยงความเสี่ยงของเยื่อบุตาอักเสบและการเสื่อมสภาพของไหมเย็บ IOL ตรึงภายในตาขาว
Sanders DR, Retzlaff J, Kraff MC. Comparison of the SRK II formula and other second generation formulas. J Cataract Refract Surg. 1988;14(2):136-141.1)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapter 4.6: patient selection for correcting presbyopia. https://www.escrs.org/escrs-guideline-for-cataract-surgery/2)
de Silva SR, Evans JR, Kirthi V, Ziaei M, Leyland M. Multifocal versus monofocal intraocular lenses after cataract extraction. Cochrane Database Syst Rev. 2016;12(12):CD003169. doi:10.1002/14651858.CD003169.pub4. PMID:27943250; PMCID:PMC6463930.3)
European Society of Cataract and Refractive Surgeons. ESCRS recommendations for cataract surgery. Draft version September 2024. Chapters 4.6-4.7 and 6.1-6.3. https://www.escrs.org/escrs-guideline-for-cataract-surgery/4)
Karam M, Alkhowaiter N, et al. Extended Depth of Focus Versus Trifocal for Intraocular Lens Implantation: An Updated Systematic Review and Meta-Analysis. J Refract Surg. 2022. 22 studies, 2200 eyes.5)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 日眼会誌. 2024;128(2):135-142.6)
Werner L. Intraocular lenses: overview of designs, materials, and pathophysiologic features. Ophthalmology. 2021;128(11):e74-e93.7)
Suzuki Y, Kamoi K, Uramoto K, Ohno-Matsui K. Artificial intelligence driven intraocular lens power calculation in extreme axial myopia. Sci Rep. 2025. 80 eyes, axial length ≥30.0 mm, Institute of Science Tokyo.8)
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern®. AAO; 2021.9)
Grzybowski A, Markeviciute A, Zemaitiene R. A narrative review of intraocular lens opacifications: update 2020. Ann Transl Med. 2020;8(22):1547. doi:10.21037/atm-20-4207. PMID:33313292; PMCID:PMC7729367.10)
Tripathi M, Rao S, Sinha R. Scleral-fixated IOLs - A comprehensive review of current practices and emerging trends. Indian J Ophthalmol. 2025;73(7):933-945. doi:10.4103/IJO.IJO_2812_24. PMID:40586185; PMCID:PMC12356440.11)
Choi SR, Jeon JH, Kang JW, Heo JW. Risk factors for and management of pupillary intraocular lens capture after intraocular lens transscleral fixation. J Cataract Refract Surg. 2017;43(12):1557-1562. PMID: 29335100. doi:10.1016/j.jcrs.2017.08.021.12)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第 8 版). 有水晶体眼内レンズ手術の禁忌・慎重事項. 日眼会誌. 2024;128(2):135-142.13)
Kessel L, Andresen J, Tendal B, Erngaard D, Flesner P, Hjortdal J. Toric intraocular lenses in the correction of astigmatism during cataract surgery: a systematic review and meta-analysis. Ophthalmology. 2016;123(2):275-286. doi:10.1016/j.ophtha.2015.10.002. PMID:26601819.14)
Melles RB, Holladay JT, Chang WJ. Accuracy of intraocular lens calculation formulas. Ophthalmology. 2018;125(2):169-178. doi:10.1016/j.ophtha.2017.08.027. PMID:28951074.15)
Rong X, He W, Zhu Q, et al. Intraocular lens power calculation in eyes with extreme myopia: comparison of Barrett Universal II, Haigis, and Olsen formulas. J Cataract Refract Surg. 2019;45(6):732-737.16)
McCabe C, Berdahl J, Reiser H, et al. Clinical outcomes in a U.S. registration study of a new EDOF intraocular lens with a nondiffractive design. J Cataract Refract Surg. 2022;48(11):1297-1304. PMID: 35616507. PMCID: PMC9622364. doi:10.1097/j.jcrs.0000000000000978.17)
Wang Q, Jiang W, Lin T, Wu X, Lin H, Chen W. Meta-analysis of accuracy of intraocular lens power calculation formulas in short eyes. Clin Exp Ophthalmol. 2018;46(4):356-363. doi:10.1111/ceo.13058. PMID:28887901.18)
Webers VSC, Bauer NJC, Visser N, et al. Image-guided system versus manual marking for toric intraocular lens alignment in cataract surgery. J Cataract Refract Surg. 2017;43(6):781-788. doi:10.1016/j.jcrs.2017.03.041. PMID:28732612.19)
Ferguson TJ, Downes RA, Randleman JB. IOL power calculations after LASIK or PRK: Barrett True-K biometer-only calculation strategy yields equivalent outcomes as a multiple formula approach. J Cataract Refract Surg. 2022;48(7):784-789. doi:10.1097/j.jcrs.0000000000000883. PMID:35067661.20)