ช่องหน้าตาแคบ (shallow anterior chamber) คือภาวะที่ความลึกของช่องหน้าตา (ACD) น้อยกว่าปกติ โดยทั่วไปหมายถึง ACD ส่วนกลาง < 2.5 มม. ส่วนใหญ่อยู่ในสเปกตรัมของโรคมุมปิด (PACD)
สาเหตุแบ่งเป็น 5 ประเภท ได้แก่ ปัจจัยทางกายวิภาคและสรีรวิทยา การบล็อกม่านตา โรคของเลนส์ปรับเลนส์และคอรอยด์ หลังผ่าตัดหรือบาดเจ็บ และการอักเสบ
ในภาวะต้อหิน เฉียบพลัน ความดันลูกตา จะสูงขึ้นอย่างรวดเร็วถึง 40-80 มิลลิเมตรปรอท ซึ่งเป็นภาวะฉุกเฉินทางจักษุที่ต้องลดความดันลูกตา อย่างเร่งด่วน
หากวิธี van Herick Grade 2 หรือต่ำกว่า (ACD/CT ≤ 1/4) อาจมีมุมปิด ควรตรวจ gonioscopy
โรคมุมปิดปฐมภูมิแบ่งเป็น 3 ระยะ: PACS → PAC → PACG เลือกแนวทางการจัดการตามระยะและอาการ
การจัดการฉุกเฉินในภาวะเฉียบพลันเริ่มด้วยยาลดความดันออสโมติก ยาหดม่านตา และยับยั้ง carbonic anhydrase หลังกระจกตา ใสแล้วทำเลเซอร์ม่านตา ทะลุ (LI)
การศึกษา EAGLE แสดงว่าการผ่าตัดเลนส์ตาแต่เนิ่นๆ ใน PAC/PACG ให้ผลดีกว่าการทำ LI เพียงอย่างเดียวในการควบคุมความดันตาและคุณภาพชีวิต4)
ช่องหน้าตื้น (shallow anterior chamber) คือภาวะที่ความลึกของช่องหน้า (ACD) ระหว่างเยื่อบุกระจกตา กับม่านตา และผิวหน้าของเลนส์ตาน้อยกว่าปกติ โดยทั่วไปศูนย์กลาง ACD < 2.5 มม. ถือเป็นเกณฑ์ แต่ในผู้สูงอายุสายตายาว ที่มีลูกตาสั้น อาจตื้นสัมพัทธ์แม้อยู่ในช่วงปกติ
ในโรคมุมปิดปฐมภูมิ (PACD) พบลักษณะโครงสร้างเฉพาะคือช่องหน้าตื้น ลูกตาสั้น และเลนส์ตาค่อนข้างหนาซึ่งอยู่ด้านหน้า ช่องหน้าตื้นไม่ใช่โรคเดี่ยว แต่เป็นสัญญาณทางคลินิกของหลายภาวะ โดยเฉพาะโรคมุมปิด ซึ่งส่วนใหญ่ดำเนินเป็นลำดับ PACS → PAC → PACG
ทั่วโลกประมาณ 0.7% ของผู้ที่มีอายุ 40 ปีขึ้นไปเป็นโรคต้อหินมุมปิด (PACG ) โดยมีผู้ป่วยประมาณ 20.2 ล้านคน ซึ่งในจำนวนนี้ประมาณ 15.5 ล้านคนเป็นชาวเอเชีย2) เมื่ออายุมากขึ้น เลนส์แก้วตา จะหนาขึ้นและเคลื่อนไปข้างหน้า ทำให้ช่องหน้าม่านตาตื้น ขึ้นตามธรรมชาติ
ปัจจัยเสี่ยง รายละเอียด เพศและอายุ พบมากในหญิงสูงอายุ ค่าสายตาและรูปร่างลูกตา สายตายาว ความยาวแกนลูกตา สั้น เส้นผ่านศูนย์กลางกระจกตา เล็ก เลนส์แก้วตา หนาประวัติครอบครัว ประวัติครอบครัวสายตรงเป็นโรคต้อหินมุมปิด เชื้อชาติ ชาวเอเชีย (จีน ญี่ปุ่น) และชาวอินูอิตมีความชุกสูง2) ยา ยาต้านโคลิเนอร์จิก ยาขยายรูม่านตา ยาต้านเศร้ากลุ่มไตรไซคลิก SSRI ยาลดอาการคัดจมูก สถานการณ์กระตุ้น การก้มหน้าลงเป็นเวลานาน การขยายรูม่านตา ตามธรรมชาติในเวลากลางคืน
Q
ฉันได้รับการบอกว่ามีช่องหน้าตาแคบ จำเป็นต้องรักษาทันทีหรือไม่?
A
ในระยะช่องหน้าตาแคบ (PACS) ส่วนใหญ่ไม่มีอาการ และไม่จำเป็นต้องรักษาทันทีเสมอไป อย่างไรก็ตาม มีรายงานว่าการทำเลเซอร์ผ่าม่านตา เพื่อป้องกัน (LI) สามารถลดความเสี่ยงของการเกิด PAC ได้ 47% ใน 6 ปี และ 70% ใน 14 ปี2) การเปลี่ยนจาก PACS ไปเป็น PAC/การโจมตีเฉียบพลันเกิดขึ้นค่อนข้างน้อย ประมาณ 4% ใน 6 ปี และ 12% ใน 14 ปี แต่ควรปรึกษาจักษุแพทย์เพื่อตัดสินใจแนวทางการรักษา โดยพิจารณาจากประวัติครอบครัว ความถี่ในการใช้ยาขยายรูม่านตา และสภาพแวดล้อมที่ยากต่อการเข้าถึงการรักษา
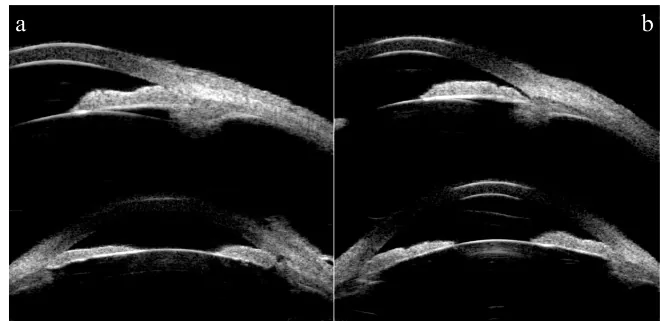
ภาพ UBM ของตาส่วนหน้าแสดงให้เห็นช่องหน้าม่านตาตื้น ช่องหน้าม่านตาตื้นและมุมช่องหน้าม่านตาแคบ Lv K, et al. Unilateral pigmented paravenous retinochoroidal atrophy with acute angle-closure glaucoma: a case report. BMC Ophthalmol. 2023. Figure 3. PM
CI D: PMC10169484. License: CC BY.
ภาพ
UBM ของตาส่วนหน้าแสดงให้เห็นว่าระยะห่างระหว่างผิวด้านหลังของ
กระจกตา กับผิวด้านหน้าของ
ม่านตา และ
เลนส์แก้วตา สั้นลง
ช่องหน้าม่านตาตื้น มุมช่องหน้า
ม่านตา แคบลง ซึ่งเป็นภาพที่แสดงผลการวินิจฉัย
ช่องหน้าม่านตาตื้น อาการของช่องหน้าม่านตาตื้น แบ่งออกเป็นชนิดเฉียบพลันและชนิดเรื้อรังตามสาเหตุและระยะดำเนินโรค
ในภาวะต้อหินมุมปิดปฐมภูมิ เฉียบพลัน (APACA ) จะมีความดันลูกตา สูงขึ้นอย่างรวดเร็วและรุนแรงถึง 40–80 มิลลิเมตรปรอท ซึ่งต้องได้รับการรักษาทางจักษุวิทยาฉุกเฉิน
อาการที่ผู้ป่วยรู้สึก:
ปวดตา อย่างรุนแรงเฉียบพลัน ปวดรอบเบ้าตา (อาจถูกวินิจฉัยผิดว่าเป็นโรคทางเดินอาหารหรือไมเกรน )ปวดศีรษะ คลื่นไส้ อาเจียน (จากปฏิกิริยาสะท้อนเวกัส)
ตามัว การมองเห็น ลดลงอย่างรวดเร็ว (จากกระจกตา บวม)
เห็นรุ้งรอบแสง (เห็นวงแหวนสีรุ้งรอบแหล่งกำเนิดแสง)
อาการที่ตรวจพบ:
ช่องหน้าตาแคบมาก (ในขณะเกิดอาการ ACD ประมาณ 1.4 มม. บางครั้งกระจกตา สัมผัสกับม่านตา )
กระจกตา บวม เยื่อบุตา และเลนส์ปรับเลนส์มีเลือดคั่งรูม่านตา ขยายปานกลางและตรึง (สะท้อนการขาดเลือดของม่านตา )ปฏิกิริยาต่อแสงลดลงหรือหายไป
การอักเสบในช่องหน้าลูกตา (flare, cell, การกระจายของเม็ดสีคล้ายม่านตาอักเสบ )
Glaucomflecken (จุดขาวขุ่นเฉพาะที่ใต้แคปซูลเลนส์ด้านหน้า: ผลตกค้างจากภาวะขาดเลือดของม่านตา ) 2)
ช่องหน้าลูกตา ตื้นชนิดเรื้อรังมักไม่มีอาการ และอาจถูกมองข้ามจนกว่าจะพบความดันลูกตา สูงปานกลางประมาณ 20–30 มิลลิเมตรปรอท หรือการเปลี่ยนแปลงของลานสายตา การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด จะพบว่าช่องหน้าลูกตา ส่วนรอบนอกตื้น และควรคัดกรองด้วยวิธี van Herick และการตรวจมุมลูกตา
Q
หากมีอาการปวดตาอย่างกะทันหันร่วมกับปวดศีรษะและคลื่นไส้ ควรทำอย่างไร?
A
อาจเป็นภาวะเฉียบพลันของโรคต้อหิน หากมีอาการปวดตา ข้างเดียวอย่างรุนแรง ปวดศีรษะ คลื่นไส้ ร่วมกับสายตาลดลง มองเห็นภาพมัว และเห็นแสงสีรุ้ง ควรรีบไปพบจักษุแพทย์ฉุกเฉินทันที ความดันลูกตา อาจสูงขึ้นอย่างรวดเร็วถึง 40–80 มิลลิเมตรปรอท และหากไม่ได้รับการรักษาภายในไม่กี่ชั่วโมง อาจเกิดความเสียหายต่อเส้นประสาทตา ที่ไม่สามารถกลับคืนได้ การใช้ยาที่ซื้อเองโดยไม่ปรึกษาแพทย์เป็นอันตราย และจำเป็นต้องได้รับการรักษาทางจักษุวิทยาอย่างเร่งด่วน (ยาหยอดตา ยาฉีด การรักษาด้วยเลเซอร์ )
สาเหตุของช่องหน้าม่านตาตื้น แบ่งออกเป็น 5 ประเภทใหญ่
① กายวิภาคและสรีรวิทยา
กลไก : ช่องหน้าม่านตาตื้น จากลักษณะโครงสร้างของส่วนหน้าของตา
แกนตา สั้น (สายตายาว )ช่องหน้าม่านตาตื้น แต่กำเนิด
เลนส์ตาโตตามอายุ : เลนส์ตาหนาขึ้นและเคลื่อนไปข้างหน้าทำให้ช่องหน้าม่านตาตื้น
ส่วนหน้าตาแคบแต่กำเนิด : ช่องหน้าม่านตาตื้น ร่วมกับลูกตาเล็กหรือกระจกตา เล็ก
② การอุดตันของรูม่านตา
กลไก : การไหลของอารมณ์น้ำ จากช่องหลังไปยังช่องหน้าถูกปิดกั้น ทำให้ม่านตา โป่งไปข้างหน้า
Relative pupillary block : การสัมผัสระหว่างด้านหลังของม่านตา และด้านหน้าของเลนส์ → ความดันในช่องหลังเพิ่มขึ้น → การอุดตันของ trabecular meshwork
รวมถึง Acute/Chronic Primary Angle Closure Glaucoma (APACG /CACG), Plateau Iris, และ Phacomorphic Glaucoma 1)
③ โรคของเลนส์ปรับเลนตาและคอรอยด์
กลไก : การดันเนื้อเยื่อส่วนหลังของลูกตาไปข้างหน้า ทำให้เกิด shallow anterior chamber ทุติยภูมิ
Malignant glaucoma : การหมุนของเลนส์ปรับเลนตาไปข้างหน้าหรือการไหลของอารมณ์น้ำ ผิดปกติเข้าไปในช่องวุ้นตา → การเคลื่อนของวุ้นตา ไปข้างหน้า → shallow anterior chamber รอบด้าน
Choroidal hemorrhage, Choroidal detachment , และ Intraocular tumor (ทำให้คอรอยด์ โป่ง)
④ หลังผ่าตัดและจากบาดเจ็บ
กลไก : การหายไปของช่องหน้าตาเนื่องจากความดันลูกตาต่ำ แผลรั่ว หรือความเสียหายของเนื้อเยื่อ
การกรองมากเกินไปหลังผ่าตัดกรองน้ำเลี้ยง (hypotony) การปิดสนิทของแผลผ่าตัดกระจกตา ไม่ดี การหลุดลอกของคอรอยด์ หลังผ่าตัด หลังการบาดเจ็บที่ตา
หลังการผ่าตัดกรอง น้ำเลี้ยงในตาที่มีมุมปิดเรื้อรัง มีความเสี่ยงสูงเป็นพิเศษต่อช่องหน้าตาตื้น การหลุดลอกของคอรอยด์ และต้อหินชนิดร้าย
⑤ การอักเสบ
กลไก : การเคลื่อนที่ไปข้างหน้าของเนื้อเยื่อส่วนหลังตาเนื่องจากอาการบวมน้ำและการอักเสบ
โรคฮาราดะ (Vogt-小柳-原田病)คอรอยด์ และซิลิอารีบอดี ทำให้เกิดการปิดของมุมตา เป็นทั้งสองข้าง ร่วมกับอาการทั่วร่างกาย (ปวดศีรษะ หูอื้อ อาการทางผิวหนัง)
ต้อหินทุติยภูมิ ที่เกิดจากม่านตาอักเสบ
การเกิดโรคต้อหินมุมปิด มีกลไกหลายอย่างที่เกี่ยวข้องร่วมกัน1)
Relative pupillary block : กลไกที่พบบ่อยที่สุด ความดันในช่องหลังตาเพิ่มขึ้นที่จุดสัมผัสระหว่างม่านตา และเลนส์ตา → ม่านตา โป่งไปข้างหน้า → การอุดตันของ trabecular meshworkPlatypus iris : การยื่นของ ciliary processes ไปข้างหน้าทำให้โคนม่านตา โค้งไปข้างหน้า เมื่อม่านตา ขยายจะปิดมุมโดยตรง ความดันตายังคงสูงแม้หลังการทำ LIปัจจัยจากเลนส์ตา : การเลื่อนของเลนส์ตาไปข้างหน้าและการหนาตัวตามอายุทำให้มุมแคบลงปัจจัยหลังเลนส์ตา (ปัจจัยจาก ciliary body) : การเลื่อนของ ciliary body ไปข้างหน้าและความดันใน vitreous เพิ่มขึ้นทำให้มุมปิด
สาเหตุของ secondary angle closure ได้แก่ เลนส์ตาบวม เลนส์ตาเคลื่อน ยา topiramate และ sulfonamide (ทำให้เกิด ciliary body edema) หลังการผ่าตัด scleral buckle และหลังการจอประสาทตา เลเซอร์แบบ panretinal photocoagulation2)
Q
ยาชนิดใดที่กระตุ้นให้เกิด shallow anterior chamber หรือ acute attack?
A
ยาที่มีฤทธิ์ขยายม่านตา หรือทำให้เกิด ciliary body edema เป็นอันตราย ได้แก่ ยาต้านโคลิเนอร์จิก (butylscopolamine, scopolamine, ยาแก้แพ้, ยารักษาโรคจิต), ยากระตุ้นซิมพาเทติก (ยาลดคัดจมูก), ยาต้านเศร้ากลุ่ม tricyclic, SSRI, topiramate, และ sulfonamide2) 3) การขยายม่านตา จะกระตุ้นให้เกิด pupillary block มากที่สุดเมื่อม่านตา ขยายขนาดกลาง (4-6 มม.) หากพบว่ามี shallow anterior chamber หรือ angle closure ควรปรึกษาจักษุแพทย์ก่อนใช้ยาเหล่านี้
การวินิจฉัยมุมปิดและช่องหน้าม่านตาตื้น ต้องใช้การตรวจหลายวิธีร่วมกัน
เป็นการตรวจคัดกรองแบบไม่สัมผัสโดยใช้เพียงกล้องจุลทรรศน์ชนิดร่องกราด (slit-lamp microscope) โดยให้ผู้ป่วยมองตรง ฉายแสงร่องแคบจากมุม 60 องศาไปยังบริเวณลิมบัส ด้านขมับ ประเมินความลึกของช่องหน้าม่านตา ส่วนปลาย (ACD) เทียบกับความหนาของกระจกตา ส่วนปลาย (CT) วิธีนี้ไม่ต้องใช้ gonioscope หรือเครื่องมือพิเศษ จึงใช้กันอย่างแพร่หลายในการคัดกรองมุมปิด
เกรด อัตราส่วน ACD/CT โอกาสเกิดมุมปิด 4 ≥ 1 แทบไม่มี 3 1/4 ถึงน้อยกว่า 1 น้อย 2 = 1/4 เป็นไปได้ (ควรตรวจเพิ่มเติม) 1 < 1/4 สูง 0 0 (สัมผัส) ปิด
ที่ Grade 2 หรือต่ำกว่า (ACD/CT ≤ 1/4) อาจมีการปิดของมุมตา ควรทำ gonioscopy อย่างไรก็ตาม ใน plateau iris ช่องหน้าม่านตา ส่วนกลางค่อนข้างลึก จึงอาจพลาดในการตรวจคัดกรอง ต้องระวัง
เป็นมาตรฐานทางคลินิกสำหรับการประเมินมุมตา ใช้แสง slit แคบในห้องมืด ระวังไม่ให้แสงผ่านรูม่านตา ประเมิน 4 ควอดแรนต์
Static gonioscopy : ประเมินความกว้างของมุมตาด้วย Shaffer-Kanski classification, Scheie classification, Spaeth classificationDynamic/indentation gonioscopy : แยกความแตกต่างระหว่าง appositional closure และ synechial closure (peripheral anterior synechia = PAS )2) วินิจฉัยว่ามุมปิดเมื่อ ITC ≥180 องศาและครอบคลุม ≥2 ควอดรันต์
สามารถสแกน 4 ควอดรันต์พร้อมกันโดยไม่ต้องสัมผัสตา สามารถทำโดยช่างเทคนิค เหมาะสำหรับการประเมินการเปลี่ยนแปลงของมุมตาแบบไดนามิกทั้งในที่มืดและสว่าง
ตัวชี้วัดการประเมินเชิงปริมาณ (ทั้งหมดยังอยู่ในระหว่างการพัฒนา) 2) :
ระยะเปิดของมุม (AO D)
พื้นที่ระหว่าง trabecular กับม่านตา (TISA)
ดัชนี ITC (พื้นที่สัมผัสระหว่างม่านตา กับ trabecular)
ความโค้งของเลนส์ด้านหน้า (ALV)
แม้จะมีความไม่สอดคล้องกับ gonioscopy แต่มีประโยชน์ในการติดตามการเปลี่ยนแปลงเมื่อเวลาผ่านไป2) ไม่สามารถประเมินข้อมูลสี เส้นเลือดใหม่ หรือก้อนที่มุมตาได้ และไม่สามารถทดแทนการตรวจ gonioscopy ได้
เป็นวิธีการตรวจเพียงวิธีเดียวที่สามารถประเมินเลนส์ปรับเลนตาและด้านหลังของม่านตา ได้ จำเป็นสำหรับการวินิจฉัย plateau iris และ malignant glaucoma
ลักษณะเฉพาะของ plateau iris ในการตรวจ UBM :
ช่องหน้าตรงกลางค่อนข้างลึก ส่วนกลางของม่านตา แบนราบ
โคนม่านตา หนาและโค้งไปข้างหน้า ทำให้มุมตาตื้น
เลนส์ปรับเลนตาเคลื่อนไปข้างหน้าและร่องเลนส์ปรับเลนตาหายไป
“double hump sign”: ส่วนนูนจากกระบวนการปรับเลนตาบริเวณรอบนอก (peripheral hump) และส่วนนูนตรงกลางจากเลนส์ตา2)
ประมาณหนึ่งในสามของผู้ป่วยที่มี ITC ต่อเนื่องหลัง LI เกี่ยวข้องกับม่านตา แบบราบ (plateau iris) 2) การระบุม่านตา แบบราบทำได้ดีกว่า AS-OCT 2)
ระยะ ITC ≥ 180° ความดันลูกตา สูง หรือ PAS โรคเส้นประสาทตา จากต้อหิน (GON)PACS (สงสัยมุมปิดปฐมภูมิ) มี ไม่มี ไม่มี PAC (primary angle closure suspect) มี มี ไม่มี PACG (primary angle closure glaucoma)มี มี มี
ITC: iridotrabecular contact ประเมินด้วย gonioscopy หรือ AS-OCT 2)
จุดสำคัญในการวินิจฉัยแยกโรค:
ต้อหินชนิดร้าย (malignant glaucoma)ความดันลูกตา สูง ยืนยันด้วย UBM พบการไหลของ aqueous เข้าสู่ช่องว่างน้ำวุ้นตา อย่างผิดปกติเลือดออกในคอรอยด์ : เกิดเฉียบพลันหลังผ่าตัด ยืนยันด้วย B-scan ultrasound ความดันลูกตา อาจต่ำถึงปกติโรคฮาราดะ (Harada disease)ซิลิอารีบอดี การเคลื่อนของเลนส์แก้วตา (lens subluxation)3)
Q
การตรวจ AS-OCT กับ gonioscopy แตกต่างกันอย่างไร?
A
AS-OCT เป็นการตรวจแบบไม่สัมผัส ทำโดยนักเทคนิคได้ ลดภาระผู้ป่วย และดีในการประเมินเชิงปริมาณและติดตามการเปลี่ยนแปลงตามเวลา ส่วน gonioscopy สามารถสังเกตสีของม่านตา เส้นเลือด新生 และก้อนที่มุมตา และด้วยการกดสามารถแยก appositional closure ออกจาก PAS ได้ ปัจจุบัน gonioscopy ยังคงเป็น gold standard สำหรับการวินิจฉัยที่แน่นอน การใช้ AS-OCT ในการคัดกรองและตรวจยืนยันด้วย gonioscopy เมื่อพบความผิดปกติเป็นแนวทางที่ปฏิบัติได้จริง 2)
การรักษาภาวะช่องหน้าตาเตี้ยขึ้นอยู่กับสาเหตุ ระยะของโรค และความเร่งด่วน
ภาวะเฉียบพลันเป็นภาวะฉุกเฉินทางจักษุวิทยา จำเป็นต้องลดความดันลูกตา โดยเร็วที่สุด
ยา วิธีใช้และขนาดยา ข้อควรระวัง สารละลายแมนนิทอล 20% 1.0-2.0 กรัม/กก. ให้ทางหลอดเลือดดำใน 30-60 นาที ห้ามใช้หรือใช้ด้วยความระมัดระวังในภาวะหัวใจล้มเหลวหรือไตบกพร่อง กลีเซอรอล 300-500 มล. ให้ทางหลอดเลือดดำใน 45-90 นาที ในผู้ป่วยเบาหวาน ระวังภาวะน้ำตาลในเลือดสูง พิโลคาร์พีน ไฮโดรคลอไรด์ 1-2% หยอดตาทุก 20-30 นาที (2-3 ครั้งต่อชั่วโมง) ไม่ได้ผลเมื่อมีความดันตาสูงมากจนกล้ามเนื้อหูรูดเป็นอัมพาต อาจเพิ่มการปิดกั้นรูม่านตา เนื่องจากการเคลื่อนของกล้ามเนื้อซิลิอารีไปข้างหน้า1) อะเซตาโซลาไมด์ 10 มก./กก. ฉีดเข้าหลอดเลือดดำหรือรับประทาน ระวังภาวะกรดในเลือดจากการเผาผลาญและความผิดปกติของอิเล็กโทรไลต์ ยาหยอดตาสเตียรอยด์ ใช้ความเข้มข้นปกติตามความเหมาะสม เพื่อลดการอักเสบ
ในกรณีที่กล้ามเนื้อหูรูดม่านตา เป็นอัมพาตจากความดันลูกตา สูง การหยอดพิโลคาร์พีนบ่อยครั้งไม่ได้ผล และอาจทำให้การปิดกั้นรูม่านตา แย่ลงเนื่องจากการเคลื่อนตัวของกล้ามเนื้อซิลิอารีไปข้างหน้า 1)
เลือกใช้เมื่อการรักษาด้วยยาไม่เพียงพอหรือเมื่อจำเป็นต้องทำให้กระจกตา ใสอย่างรวดเร็ว
การเจาะช่องหน้าตา (ACP) : เจาะช่องหน้าตาด้วยเข็ม 30G สามารถทำให้ความดันลูกตา กลับสู่ปกติที่ 12–15 mmHg ได้ทันที3) การทำอาร์กอนเลเซอร์รอบม่านตา (ALPI ) : ฉายเลเซอร์แบบหดตัวไปที่ม่านตา ส่วนรอบเพื่อเปิดมุมตาโดยกลไก การทดลองแบบสุ่มพบว่าสามารถลดความดันลูกตา ลงสู่ระดับที่ปลอดภัยภายใน 15–30 นาที3) การทำเลเซอร์ปรับรูม่านตา (LPP) : ใช้เลเซอร์ 532 nm หดและพลิกขอบม่านตา ออกเพื่อแก้การอุดตันของรูม่านตา 3)
เป็นการรักษาหลักเพื่อแก้การอุดตันของรูม่านตา และในแนวทางปฏิบัติทางคลินิกโรคต้อหิน ฉบับที่ 5 ให้ระดับคำแนะนำ 1A1)
ทำเมื่อกระจกตา ใสเพียงพอแล้ว
หากกระจกตา ขุ่น ให้พิจารณาการผ่าตัดตัดม่านตา ส่วนรอบ
เลเซอร์ที่ใช้: เลเซอร์ Nd:YAG (ใช้เดี่ยวหรือร่วมกับอาร์กอน+YAG)
หยอดยาอาพราโคลนิดีนไฮโดรคลอไรด์ก่อนและหลังการผ่าตัด (เพื่อป้องกันความดันลูกตา สูงชั่วคราว)
การใช้อาร์กอนเลเซอร์เพียงอย่างเดียวมักหลีกเลี่ยงเนื่องจากเสี่ยงต่อความเสียหายของเยื่อบุกระจกตา
การเปลี่ยนเลนส์แก้วตา เป็นเลนส์แก้วตาเทียม จะเพิ่มความลึกของช่องหน้าม่านตา และแก้ไขการอุดตันของรูม่านตา โดยตรง (ระดับคำแนะนำ 1A) 1) ในระยะเฉียบพลันมีความเสี่ยงสูงต่อภาวะแทรกซ้อนระหว่างผ่าตัด แนะนำให้ทำโดยศัลยแพทย์ผู้ชำนาญ (ระดับคำแนะนำ 1B) 1)
การทำ LI เชิงป้องกันใน PACS ช่วยลดความเสี่ยงของการเกิด PAC ลง 47% ใน 6 ปี และ 70% ใน 14 ปี 2)
อย่างไรก็ตาม การเปลี่ยนจาก PACS ไปเป็น PAC/การโจมตีเฉียบพลันพบได้ค่อนข้างน้อย คือประมาณ 4% ใน 6 ปี และ 12% ใน 14 ปี 2)
พิจารณาความเหมาะสมของการทำ LI เชิงป้องกันโดยคำนึงถึงสถานการณ์เฉพาะของแต่ละบุคคล (ประวัติครอบครัว ความถี่ในการใช้ยาขยายม่านตา และสภาพแวดล้อมที่ยากต่อการเข้าถึงการรักษา) 1) 2)
หากความดันลูกตา ยังคงสูงหลังจากแก้ไข pupillary block ด้วย LI แล้ว ให้พิจารณาเพิ่มการรักษาด้วยยาหรือการผ่าตัดสำหรับโรคต้อหิน ที่เหลืออยู่ 1)
การศึกษา EAGLE (Lancet 2016): การทดลองแบบสุ่มที่มีกลุ่มควบคุมหลายศูนย์เปรียบเทียบการผ่าตัดเลนส์ต้อกระจก ในระยะเริ่มต้น (phaco-IOL ) กับ LI ในผู้ป่วย PAC (ความดันลูกตา ≥ 30 mmHg) และ PACG (ความดันลูกตา ≥ 21 mmHg) ที่ระยะเวลา 3 ปี กลุ่มที่ผ่าตัดเลนส์ในระยะเริ่มต้นมีอัตราการควบคุมความดันลูกตา โดยไม่ใช้ยาดีกว่ากลุ่ม LI ประมาณ 10 เท่า และมีตัวชี้วัดคุณภาพชีวิตที่ดีกว่าอย่างมีนัยสำคัญ 4) จากผลการศึกษานี้ จึงแนะนำให้ทำการผ่าตัดเลนส์ตาเป็นทางเลือกแรกในผู้ป่วย APAC 1)
การผ่าตัดสร้างทางระบายน้ำออกใหม่ (goniosynechialysis, trabeculotomy, MIGS ) เหมาะสำหรับกรณีที่มี PAS กว้าง 1)
การผ่าตัด trabeculectomy ในตาที่มีมุมปิดเรื้อรังจากต้อหิน มีความเสี่ยงค่อนข้างสูงที่จะเกิดช่องหน้าตาเล็ก จอประสาทตาลอก และต้อหินชนิดร้าย แรงหลังผ่าตัด จำเป็นต้องให้ข้อมูลอย่างเพียงพอและติดตามผลอย่างใกล้ชิดหลังผ่าตัด
เลเซอร์โกนิโอพลาสตี้ (LGP ) : การรักษาทางเลือกแรก ใช้เลเซอร์อาร์กอน ขนาดจุด 500 μm เวลา 0.2-0.5 วินาที กำลัง 200 mW เป็นพื้นฐาน ปรับกำลังตามปฏิกิริยาของม่านตา ฉายรอบม่านตา ส่วนปลายครึ่งถึงเต็มวง ประมาณ 15 นัดต่อหนึ่งควอแดรนต์ยาหดม่านตา (เช่น พิโลคาร์พีน): ดึงม่านตา ส่วนปลายให้เปิดมุมห้องหน้า 1) การผ่าตัดเลนส์แก้วตา : คาดหวังผลในการเปิดมุมห้องหน้าผ่านการถอยของซิลิอารีบอดี 1)
Q
ทำไมการผ่าตัดต้อกระจกจึงช่วยให้ช่องหน้าม่านตาตื้นดีขึ้น?
A
การเปลี่ยนเลนส์แก้วตา ที่แก่ (หนาประมาณ 5 มม.) ด้วยเลนส์แก้วตาเทียม ที่บางกว่า (ประมาณ 0.5-1 มม.) ทำให้ความลึกของช่องหน้าม่านตา เพิ่มขึ้นเฉลี่ย 1-2 มม. นอกจากนี้ ในตาที่มีมุมปิด หลังการผ่าตัดเลนส์ ซิลิอารีบอดี จะเคลื่อนไปทางด้านหลัง ทำให้มุมเปิดกว้างขึ้น กลไกสองประการนี้ช่วยแก้ภาวะ pupil block ทำให้ความลึกของช่องหน้าม่านตา กลับสู่ปกติและทางออกของ aqueous humor เปิด การทดลอง EAGLE แสดงให้เห็นว่าผลนี้ดีกว่าการทำ LI เพียงอย่างเดียวอย่างมีนัยสำคัญในการทดลองแบบสุ่มและมีกลุ่มควบคุมขนาดใหญ่ 4)
Relative pupil block เป็นพยาธิสภาพที่พบบ่อยที่สุดของโรคมุมปิด
การไหลของอารมณ์น้ำ จากช่องหลังผ่านรูม่านตา ไปยังช่องหน้าถูกปิดกั้นที่จุดสัมผัสระหว่างด้านหลังของม่านตา กับด้านหน้าของเลนส์ตา
ความดันในช่องหลังเพิ่มขึ้น ทำให้ม่านตา โป่งไปข้างหน้า (iris bombe)
ม่านตา ส่วนรอบเกือบปิดคลุม trabecular meshwork ทำให้เกิดการปิดมุมวงจรอุบาทว์: การเคลื่อนไปข้างหน้าของเลนส์ตา → พื้นที่สัมผัสม่านตา -เลนส์ตาเพิ่มขึ้น → การปิดกั้นรูม่านตา เพิ่มขึ้น → ม่านตา โป่งมากขึ้น
เมื่อรูม่านตา ขยายปานกลาง (เส้นผ่านศูนย์กลาง 4-6 มม.) พื้นที่สัมผัสม่านตา -เลนส์ตาจะมากที่สุด ทำให้เกิดการปิดกั้นรูม่านตา ได้ง่ายที่สุด2)
นี่คือเหตุผลทางพยาธิสรีรวิทยาที่ว่ายาขยายม่านตา ยาต้านโคลิเนอร์จิก และที่มืดในเวลากลางคืนเป็นตัวกระตุ้นให้เกิดการกำเริบเฉียบพลัน
ม่านตา แบบที่ราบสูงคือภาวะที่รากม่านตา งอไปข้างหน้าเนื่องจากการเคลื่อนไปข้างหน้าของซิลิอารีบอดี
เมื่อม่านตา ขยาย รอยพับของโคนม่านตา จะปิดกั้นมุมของช่องหน้าม่านตา โดยตรง (การปิดกั้นโดยตรงเมื่อม่านตา ขยาย)
ช่องหน้าม่านตา ส่วนกลางค่อนข้างลึก ทำให้พลาดได้ง่ายด้วยวิธี van Herick
UBM แสดง “double hump sign”: ส่วนนูนจากกระบวนการซิลิอารีบริเวณรอบนอก (peripheral hump) และส่วนนูนจากเลนส์แก้วตา ส่วนกลาง (central hump) 2) ประมาณ 1 ใน 3 ของกรณีที่ ITC ยังคงอยู่หลัง LI มีสาเหตุจากม่านตา แบบที่ราบสูง (plateau iris) 2)
สิ่งสำคัญคือแม้หลัง LI อย่างสมบูรณ์แล้ว ยังอาจเกิดการโจมตีเฉียบพลันเมื่อม่านตา ขยายได้
น้ำหล่อเลี้ยงลูกตาไหลผิดปกติไปทางด้านหลังของซิลิอารีบอดี (เข้าไปในโพรงวุ้นตา )
วุ้นตา เคลื่อนไปข้างหน้า ทำให้กะบังเลนส์แก้วตา -ม่านตา ทั้งหมดถูกดันไปข้างหน้าทำให้เกิดภาวะตื้นของช่องหน้าม่านตา อย่างรุนแรงรอบด้านและความดันลูกตา สูง
ลักษณะเฉพาะคือไม่ตอบสนองต่อ LI (จุดสำคัญในการวินิจฉัยแยกโรค)
การรักษา: ยาหยอดตาอะโทรพีน (1%) ร่วมกับฟีนิลเอฟรินเป็นทางเลือกแรก2)
หากไม่ได้ผล ให้ทำการผ่าตัดตัดวุ้นตา ส่วนหน้า (สร้างทางบายพาสจากโพรงวุ้นตา ไปยังช่องหน้าม่านตา )
มักเกิดหลังการผ่าตัดกรอง ตา และมีความเสี่ยงสูงในตาที่มีมุมปิด
มีการเสนอว่าการเปลี่ยนแปลงแบบพลวัตของคอรอยด์ อาจเกี่ยวข้องกับการเกิดภาวะมุมปิดเฉียบพลัน การศึกษาด้วยภาพรายงานกลไกที่คอรอยด์ ขยายตัวเมื่อความดันลูกตา สูงขึ้น ทำให้แรงดันด้านหลังเพิ่มขึ้นและดันกะบังเลนส์-ม่านตา ไปข้างหน้า ซึ่งเป็นตัวกระตุ้นให้เกิดมุมปิด3) ถือเป็นสาเหตุหนึ่งที่ทำให้อาการเฉียบพลันมักเกิดในเวลากลางคืน (ที่มืด) และในท่านอนคว่ำ (คอรอยด์ คั่งเลือด)
การผ่าตัดต้อกระจก จะแทนที่เลนส์ที่หนาขึ้นด้วยเลนส์แก้วตาเทียม ที่บางลง ทำให้ความลึกของช่องหน้าม่านตา เพิ่มขึ้น และในตาที่มีมุมปิด หลังการนำเลนส์ออก กระบวนการซิลิอารีจะเคลื่อนไปทางด้านหลัง ทำให้มุมเปิดกว้างขึ้นอีก กลไกสองประการนี้สนับสนุนประสิทธิภาพสูงของการนำเลนส์ออกในระยะแรกที่แสดงในการศึกษา EAGLE 4)
การขยายข้อบ่งชี้ของการนำเลนส์ออกในระยะแรก : จากผลการศึกษา EAGLE กำลังมีการพิจารณาขยายเกณฑ์ข้อบ่งชี้ของการนำเลนส์ออกในระยะแรกสำหรับ PAC/PACG ระดับเล็กน้อยเพิ่มเติม 4) ฉันทามติ APACG แนะนำให้นำเลนส์ออกในระยะแรก 1-3 เดือนหลังการโจมตีเฉียบพลัน เนื่องจากหลัง APACA การทำ LI เพียงอย่างเดียวอาจทำให้เกิดการลุกลามเป็น CACG ได้ถึง 58% 3) การผ่าตัดร่วมกับ MIGS : กำลังมีการศึกษาการผ่าตัดนำเลนส์ออกร่วมกับการผ่าตัดแยกพังผืดมุม (GSL), goniotomy, trabecular microbypass stent, และการจี้เลเซอร์ซิลิอารีผ่านกล้อง (ECP ) มีรายงานว่า phaco+goniotomy สำหรับ PACG มีภาวะแทรกซ้อนน้อยกว่าและคุณภาพชีวิตดีกว่าเมื่อเทียบกับ phaco+trabeculectomy 2) การคัดกรอง PACD ด้วย AI : การตรวจจับมุมปิดและการแบ่งระดับความเสี่ยงโดยอัตโนมัติจากภาพ AS-OCT ด้วยการเรียนรู้ของเครื่องจักรอยู่ในขั้นตอนการวิจัยระบาดวิทยาของมุมปิดที่เกิดจากยา : กำลังมีการสะสมข้อมูลความเสี่ยงของการเกิดมุมปิดจาก SSRI และยาลดอาการคัดจมูก 3)
日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
Gedde SJ, Chopra V, Vinod K, et al. Primary Angle-Closure Disease Preferred Practice Pattern®. Ophthalmology. 2026;133(2):P154-P200.
Chan PP, Zhang X, Aung T, et al. Controversies, consensuses, and guidelines for acute primary angle closure attack (APACA ) by the Asia-Pacific Glaucoma Society (APGS) and the Academy of Asia-Pacific Professors of Ophthalmology (AAPPO). Prog Retin Eye Res. 2025;105:101327.
Azuara-Blanco A, Burr J, Ramsay C, et al; EAGLE Study Group. Effectiveness of early lens extraction for the treatment of primary angle-closure glaucoma (EAGLE): a randomised controlled trial. Lancet. 2016;388(10052):1389-1397.