
ม่านตาหลุดเป็นชั้น (Iridoschisis)
1. ม่านตาฉีกคืออะไร
หัวข้อที่มีชื่อว่า “1. ม่านตาฉีกคืออะไร”ไอริโดสคิซิส (iridoschisis) เป็นโรคเสื่อมที่พบได้ยาก ซึ่งเนื้อเยื่อม่านตาจะแยกออกเป็นชั้นหน้าและชั้นหลัง เส้นใยเนื้อเยื่อชั้นหน้าจะสลายตัวและกลายเป็นเส้นใยบางๆ และปลายอิสระจะหลุดลอยไปในอารมณ์น้ำ ชื่อนี้มาจากภาษากรีก iris (ม่านตา) และ schisis (การแยก)
ในปี ค.ศ. 1922 Schmitt รายงานผู้ป่วยรายแรก 1) และในปี ค.ศ. 1945 Loewenstein และ Foster ได้ตั้งชื่อว่า “iridoschisis” การศึกษาทางจุลกายวิภาคของไอริโดสคิซิสทั้งสองข้างเผยให้เห็นรอยแยกลึกระหว่างเนื้อเยื่อชั้นหน้าและชั้นหลัง 1) ตั้งแต่นั้นมา รายงานผู้ป่วยและชุดผู้ป่วยขนาดเล็กก็ได้สะสมเพิ่มขึ้น
โรคนี้มีแนวทางเรื้อรังและดำเนินไปอย่างช้าๆ แต่ในหลายกรณีไม่มีอาการและถูกค้นพบระหว่างการตรวจสุขภาพหรือการตรวจสอบโรคอื่นๆ มักเกิดกับทั้งสองตา แต่อาจมีความแตกต่างในระดับความก้าวหน้าระหว่างตา
2. ระบาดวิทยา
หัวข้อที่มีชื่อว่า “2. ระบาดวิทยา”- ความชุก: มีรายงานผู้ป่วยมากกว่า 100 รายในเอกสารทางการแพทย์ แต่โรคนี้หายากมากและไม่ทราบความชุกที่แน่นอน
- อายุที่เริ่มเป็น: พบมากในผู้สูงอายุช่วง 50-80 ปี ในการทบทวนอย่างเป็นระบบ อายุเฉลี่ยคือ 66.95 ± 17.39 ปี 4)
- ความแตกต่างทางเพศ: ในการทบทวนอย่างเป็นระบบ ผู้หญิงได้รับผลกระทบมากกว่าเล็กน้อย 4) ความแตกต่างในการกระจายอายุเป็นจุดสำคัญประการหนึ่งในการแยกความแตกต่างจากม่านตาฝ่อแบบก้าวหน้า (ICE syndrome)
- ลักษณะของตา: พบมากในตาที่มีช่องหน้าตื้น ความยาวแกนสั้น และสายตายาว 1)
- การร่วมกับต้อหิน: มักมีรายงานร่วมกับต้อหินมุมปิด 2) ความถี่แตกต่างกันไปตามเอกสาร
- การร่วมกับต้อกระจก: เกิดขึ้นในอัตราที่สูงกว่าเมื่อเทียบกับกลุ่มอายุเดียวกัน 4)
- สองตา: มักเกิดกับทั้งสองตา แต่อาจมีความไม่สมมาตรในระดับความก้าวหน้า
- ตำแหน่งที่พบบ่อย: มักเกิดที่ส่วนล่างของม่านตา (จตุภาคด้านล่างทางจมูกถึงด้านล่างทางขมับ) 6)
โดยพื้นฐานแล้ว ยังไม่มีการยืนยันการถ่ายทอดทางพันธุกรรม การเสื่อมของเนื้อเยื่อม่านตาตามอายุถือเป็นสาเหตุหลัก มีรายงานครอบครัวที่มีการถ่ายทอดแบบ autosomal dominant น้อยมาก แต่ในทางปฏิบัติทางคลินิกประจำวัน ผู้ป่วยส่วนใหญ่เป็นแบบประปราย และปัจจุบันยังไม่มีหลักฐานเพียงพอที่จะอธิบายให้ผู้ป่วยเข้าใจว่าเป็นโรคทางพันธุกรรม
3. พยาธิสรีรวิทยา (การแยกตัวของเนื้อเยื่อม่านตาและการกลายเป็นเส้นใยของมัดเส้นใย)
หัวข้อที่มีชื่อว่า “3. พยาธิสรีรวิทยา (การแยกตัวของเนื้อเยื่อม่านตาและการกลายเป็นเส้นใยของมัดเส้นใย)”กายวิภาคของม่านตาและการเปลี่ยนแปลงตามอายุ
หัวข้อที่มีชื่อว่า “กายวิภาคของม่านตาและการเปลี่ยนแปลงตามอายุ”เนื้อเยื่อม่านตา (iris stroma) ประกอบด้วยชั้นหน้า (anterior leaf: ชั้นขอบเขตด้านหน้า + ส่วนหน้าของสโตรมา: เมลาโนไซต์, ไฟโบรบลาสต์, คอลลาเจน, หลอดเลือด) และชั้นหลัง (posterior leaf: ส่วนหลังของสโตรมา + กล้ามเนื้อขยายรูม่านตา + เยื่อบุผิวสีม่านตา 2 ชั้น) เมื่ออายุมากขึ้น หลอดเลือดขนาดเล็กภายในสโตรมาของม่านตาจะเกิดการเปลี่ยนแปลงแบบเสื่อม ทำให้เกิดภาวะขาดเลือดและฝ่อลุกลาม
กล้องจุลทรรศน์อิเล็กตรอนเผยให้เห็นการลดลงอย่างมีนัยสำคัญของเส้นใยคอลลาเจนในบริเวณที่ได้รับผลกระทบและการบางลงของสโตรมา แต่หลอดเลือดและเส้นประสาทยังคงมีลักษณะปกติ 1) การเปลี่ยนแปลงเหล่านี้นำไปสู่ความอ่อนแอของการยึดเกาะระหว่างชั้นหน้าและชั้นหลัง การตรวจหลอดเลือดด้วยฟลูออเรสซีนของม่านตาแสดงให้เห็นว่าการไหลเวียนของหลอดเลือดในบริเวณที่แยกออกยังคงอยู่ ดังนั้นภาวะขาดเลือดเพียงอย่างเดียวจึงไม่น่าจะเป็นสาเหตุ จุดนี้เป็นจุดแตกต่างที่สำคัญจากภาวะม่านตาฝ่อปฐมภูมิ (essential iris atrophy ซึ่งเป็นชนิดหนึ่งของ ICE syndrome)
การดำเนินจากภาวะแยกตัวไปเป็นพังผืดแบบมัด
หัวข้อที่มีชื่อว่า “การดำเนินจากภาวะแยกตัวไปเป็นพังผืดแบบมัด”- การยึดเกาะระหว่างชั้นหน้าและชั้นหลังอ่อนแอลง และการแยกตัวดำเนินไปเนื่องจากการพาของเหลวในช่องหน้าม่านตา (แรงที่ทำให้ผิวหน้าม่านตาแกว่งไปมา)
- ทฤษฎีที่โดดเด่นคือการแข็งตัวของหลอดเลือดม่านตาที่เกี่ยวข้องกับอายุทำให้เกิดแรงเฉือนระหว่างการขยายและการหดตัวของรูม่านตา ส่งผลให้สโตรมาแยกตัว
- เส้นใยคอลลาเจนจากชั้นหน้าที่แยกตัวจะคลายตัวและหลุดเข้าไปในของเหลวในช่องหน้าม่านตา ทำให้เกิดลักษณะเฉพาะที่เรียกว่า “shredded wheat” (ข้าวสาลีฝอย) 1)
- ชั้นเยื่อบุผิวสีด้านหลังมักจะไม่เสียหาย 6)
สมมติฐานสาเหตุ
หัวข้อที่มีชื่อว่า “สมมติฐานสาเหตุ”สาเหตุของ iridoschisis ยังไม่สามารถอธิบายได้ด้วยทฤษฎีเดียว 1)
- การเปลี่ยนแปลงตามอายุ: ทฤษฎีการแข็งตัวของหลอดเลือดม่านตาและแรงเฉือนเป็นที่โดดเด่น
- การบาดเจ็บและการกระตุ้นเชิงกล: มีรายงานผู้ป่วย iridoschisis ทั้งสองข้างและเลนส์เคลื่อนบางส่วนในผู้ป่วยที่ใช้เครื่องนวดคอที่ดวงตาอย่างต่อเนื่อง 1) การเสียดสีเชิงกลซ้ำๆ อาจทำให้สโตรมาของม่านตาแยกตัว
- โรคผิวหนังอักเสบภูมิแพ้: การบาดเจ็บเชิงกลเรื้อรังจากการขยี้ตาถูกชี้ให้เห็นว่าเป็นสาเหตุที่เป็นไปได้ของ iridoschisis 3)
- ลักษณะม่านตาแบบที่ราบสูง (plateau iris): มีรายงานผู้ป่วย iridoschisis ร่วมกับ plateau iris ซึ่งบ่งชี้ถึงสาเหตุที่เกี่ยวข้องกับความผิดปกติทางกายวิภาคแต่กำเนิด ไม่ใช่อายุ
- อื่นๆ: มีรายงานกรณีที่เกี่ยวข้องกับโรคกระจกตาอักเสบจากซิฟิลิส (syphilitic interstitial keratitis) การใช้ยาหดรูม่านตาเป็นเวลานาน และกรณีในครอบครัว (พบน้อยมาก)
4. โรคที่เกี่ยวข้อง
หัวข้อที่มีชื่อว่า “4. โรคที่เกี่ยวข้อง”ต้อหินมุมปิด
หัวข้อที่มีชื่อว่า “ต้อหินมุมปิด”ลักษณะทางกายวิภาค เช่น ช่องหน้าม่านตาตื้น ความยาวแกนลูกตาสั้น และสายตายาว เป็นปัจจัยเสี่ยงร่วมกันของภาวะม่านตาฉีกขาดและต้อหินมุมปิด มีโครงสร้างลูกตาพื้นฐานที่พื้นที่สัมผัสระหว่างม่านตากับเลนส์แก้วตากว้าง ทำให้เกิดการอุดตันของรูม่านตา (การเพิ่มความต้านทานการไหลของอารมณ์ขันน้ำที่ขอบรูม่านตา) ได้ง่าย นอกจากนี้ เส้นใยอิสระจากชั้นหน้าม่านตาสะสมที่มุม ทำให้การอุดตันเร็วขึ้น และทั้งสองอย่างร่วมกันทำให้ความดันลูกตาเพิ่มขึ้น 2).
กลุ่มอาการลอกเป็นแผ่น (PEX)
หัวข้อที่มีชื่อว่า “กลุ่มอาการลอกเป็นแผ่น (PEX)”เป็นโรคที่ต้องแยกความแตกต่างในต้อหินทุติยภูมิในผู้สูงอายุที่มีคราบสีขาวที่แคปซูลหน้าเลนส์แก้วตาและขอบรูม่านตา แตกต่างจากม่านตาฉีกขาดตรงที่ไม่มีเส้นใยม่านตาอิสระ
การบาดเจ็บและการกระตุ้นเชิงกล
หัวข้อที่มีชื่อว่า “การบาดเจ็บและการกระตุ้นเชิงกล”การใช้เครื่องนวดคอซ้ำๆ บนดวงตา และการขยี้ตาเรื้อรังจากโรคผิวหนังอักเสบภูมิแพ้อาจเกี่ยวข้องกับการเกิดม่านตาฉีกขาด 1)3) ในกรณีที่มีโรคผิวหนังอักเสบภูมิแพ้ร่วมด้วย การพยากรณ์โรคของการปลูกถ่ายกระจกตาแย่มาก 3).
ความผิดปกติของเอ็นโดทีเลียมกระจกตาและโรคที่บ่งชี้การปลูกถ่ายกระจกตา
หัวข้อที่มีชื่อว่า “ความผิดปกติของเอ็นโดทีเลียมกระจกตาและโรคที่บ่งชี้การปลูกถ่ายกระจกตา”เส้นใยม่านตาที่ลอยอยู่ทำให้เกิดความเสียหายเชิงกลต่อเอ็นโดทีเลียมกระจกตา และหากดำเนินต่อไปจะนำไปสู่การเสื่อมสมรรถภาพของเอ็นโดทีเลียมกระจกตา (โรคกระจกตาพุพอง) ซึ่งเป็นข้อบ่งชี้สำหรับ DSAEK และ DMEK 5).
5. ลักษณะทางคลินิก
หัวข้อที่มีชื่อว่า “5. ลักษณะทางคลินิก”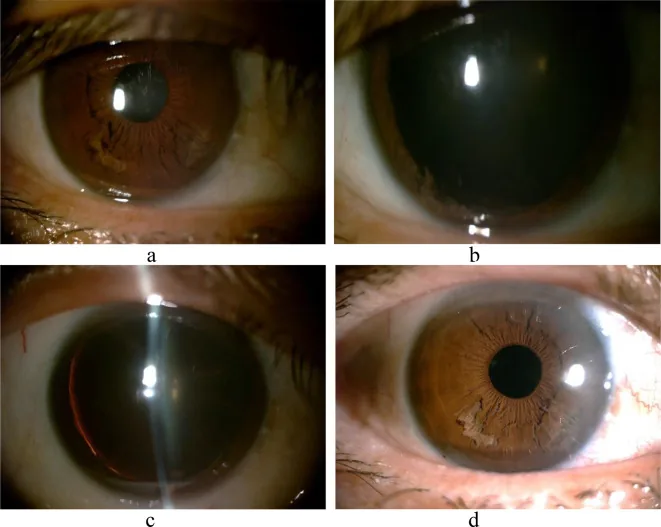
อาการที่ผู้ป่วยรับรู้
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรับรู้”อาการที่เกิดจากการแยกตัวของม่านตาเองมักมีน้อย อาการขึ้นอยู่กับความรุนแรงของภาวะแทรกซ้อน (ต้อหิน, ความผิดปกติของเอ็นโดทีเลียมกระจกตา)
- มักไม่มีอาการ: มักพบโดยบังเอิญขณะตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp)
- ปวดศีรษะ ปวดตา: เมื่อมีต้อหินร่วมด้วย ผู้ป่วยอาจบ่นว่าปวดศีรษะและปวดตาเป็นระยะๆ
- สายตาเลือนราง: เกิดจากความบกพร่องของลานสายตาจากต้อหินร่วม หรือจากต้อกระจกที่ดำเนินไป
- ตามัว: ปรากฏเมื่อความผิดปกติของเอ็นโดทีเลียมกระจกตาดำเนินไปและเกิดอาการบวมน้ำที่กระจกตา
- ขณะเกิดภาวะต้อหินมุมปิดเฉียบพลัน: ปวดตาอย่างรุนแรง ปวดศีรษะ คลื่นไส้ สายตาลดลงอย่างรวดเร็ว ต้องได้รับการดูแลฉุกเฉิน
- เห็นจุดลอย: อาจรู้สึกได้เมื่อเส้นใยม่านตาที่หลุดลอยอยู่ในช่องหน้าลูกตา (พบได้น้อย)
อาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “อาการแสดงทางคลินิก”- ส่วนใหญ่พบบ่อยที่ม่านตาส่วนล่าง (จตุภาคล่างจมูกถึงล่างขมับ) และในกรณีที่ดำเนินไปมากอาจเกี่ยวข้องรอบทั้งหมด 1)6)
- การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีดพบเส้นใยสีขาวคล้าย “ด้ายที่ถูกฉีก” หรือ “ขอบฝอย” ลอยอยู่ในช่องหน้าลูกตา ซึ่งเป็นลักษณะเฉพาะ
- ชั้นม่านตาส่วนหลังได้รับการยืนยันว่าบางลงเมื่อตรวจด้วยแสงส่องผ่าน แต่กล้ามเนื้อหูรูดม่านตามักถูกเก็บรักษาไว้ 1)
- ชั้นเยื่อบุผิวเม็ดสีส่วนหลังมักไม่ได้รับความเสียหาย 6)
- เส้นใยที่หลุดลอยสัมผัสกับเอ็นโดทีเลียมกระจกตา ทำให้เกิดการระคายเคืองทางกลซึ่งนำไปสู่ความผิดปกติของเอ็นโดทีเลียมกระจกตา 3)
- การสะสมของเส้นใยที่มุมของช่องหน้าม่านตา → ความเสี่ยงต่อการอุดตันทางกลของ trabecular meshwork 2)
- มักพบร่วมกับลักษณะของช่องหน้าม่านตาตื้นและแกนลูกตาสั้น (สายตายาว)
- เส้นใยอิสระในช่องหน้าม่านตาอาจเคลื่อนที่เมื่อเปลี่ยนท่าทาง (ยืนหรือนอน) และสามารถสังเกตได้ในระหว่างการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด
Iridoschisis เองแทบไม่ทำให้เกิดอาการปวดหรือการมองเห็นลดลง อย่างไรก็ตาม เนื่องจากประมาณสองในสามของผู้ป่วยมีโรคต้อหินร่วมด้วย จึงอาจมีอาการต่างๆ เช่น ปวดศีรษะ ปวดตา และการมองเห็นลดลง นอกจากนี้ หากเส้นใยม่านตาที่ลอยอยู่ทำให้เกิดการบาดเจ็บที่เยื่อบุผนังกระจกตา อาจทำให้ตามัวเนื่องจากกระจกตาบวมน้ำ การตรวจตาเป็นประจำเป็นสิ่งสำคัญ
6. การตรวจ
หัวข้อที่มีชื่อว่า “6. การตรวจ”การวินิจฉัย iridoschisis ขึ้นอยู่กับการตรวจทางคลินิกด้วยกล้องจุลทรรศน์ชนิดกรีดเป็นหลัก ยังไม่มีเกณฑ์การวินิจฉัยมาตรฐานที่เป็นอิสระ และการยืนยันลักษณะเฉพาะที่พบจากการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีดเป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่ชัด
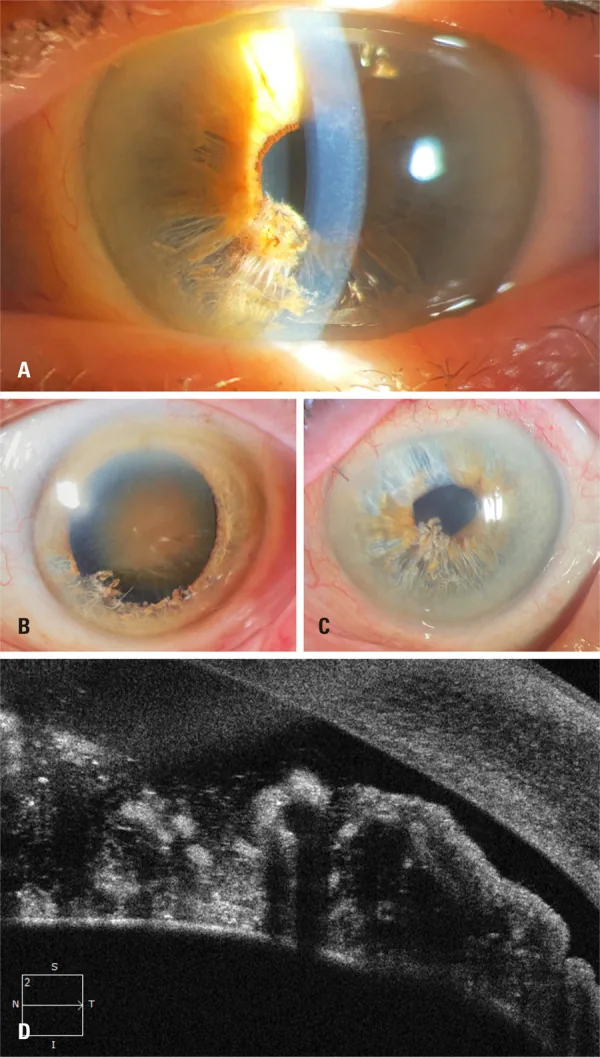
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด
หัวข้อที่มีชื่อว่า “การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด”ยืนยันการมีอยู่ของเส้นใยฝ่อคล้าย “shredded wheat” ที่ม่านตาส่วนล่างและเส้นใยลอยในช่องหน้าม่านตา 1)6) นี่เป็นขั้นตอนแรกของการวินิจฉัย ประเมินขอบเขตของการแยก (จำนวนจตุภาค) และปริมาณของเส้นใยในช่องหน้าม่านตา เส้นใยสีขาวคล้ายเส้นด้ายที่ลอยอยู่ในช่องหน้าม่านตาเป็นลักษณะสำคัญสำหรับการวินิจฉัยที่แน่ชัด
การตรวจ Gonioscopy
หัวข้อที่มีชื่อว่า “การตรวจ Gonioscopy”ประเมินรายละเอียดว่ามีมุมปิดหรือไม่ ขอบเขตของการยึดติดของม่านตาส่วนปลาย (PAS) การสะสมของเส้นใยที่มุม และสภาพของ trabecular meshwork แนะนำให้ทำในทุกราย
OCT ส่วนหน้า (AS-OCT)
หัวข้อที่มีชื่อว่า “OCT ส่วนหน้า (AS-OCT)”แสดงภาพการแยกสองชั้นของสโตรมาม่านตา เส้นใยลอย และสภาพของเยื่อบุผิวเม็ดสีด้านหลังอย่างละเอียด 1)5)6) สังเกตเห็นการฉีกขาดของชั้นขอบเขตด้านหน้า การแยกของสโตรมาแบบ “มอดกิน” และเงาของเส้นใยอิสระในช่องหน้าม่านตา สามารถประเมินมุมได้แม้ในกรณีที่มีกระจกตาบวมน้ำซึ่งทำให้ gonioscopy ทำได้ยาก 5)
ดัชนี ITC (ดัชนีการสัมผัสระหว่างม่านตากับ trabecular meshwork) เป็นตัววัดเชิงปริมาณของขอบเขตการสัมผัสระหว่างม่านตาส่วนปลายกับ trabecular meshwork ในกรณี iridoschisis ทวิภาคีในหญิงอายุ 76 ปี ดัชนี ITC ดีขึ้นจาก 23.6% เป็น 4.7% หลังการผ่าตัดต้อกระจก และกลายเป็น 0% หลัง DSAEK 5).
กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM)
หัวข้อที่มีชื่อว่า “กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM)”แสดงการแยกของ echogenicity ภายในม่านตา การเคลื่อนของซิลิอารีบอดีไปด้านหน้า และการแยกของเอ็นยึดเลนส์ 1) มีประโยชน์ในการประเมินกลไกการปิดมุม เช่น ม่านตาแบบราบ (plateau iris) และการหมุนของซิลิอารีบอดีไปด้านหน้า
การตรวจอื่นๆ
หัวข้อที่มีชื่อว่า “การตรวจอื่นๆ”- การวัดความดันลูกตา: ทำในทุกราย เพื่อคัดกรองโรคร่วมต้อหิน เนื่องจากอาจมีความผันแปรระหว่างวันมาก ควรวัดหลายช่วงเวลา
- กล้องจุลทรรศน์สเปกคิวลาร์ของเยื่อบุผนังกระจกตา: การประเมินเชิงปริมาณของความหนาแน่นเซลล์เยื่อบุผนังกระจกตา (ECD) เพื่อกำหนดระดับและการเปลี่ยนแปลงตามเวลาของความเสียหายของเยื่อบุผนังจากการสัมผัสเส้นใยอิสระ
- การตรวจลานสายตา (Humphrey 30-2 เป็นต้น): ในรายที่มีต้อหินร่วม จำเป็นต้องประเมินลานสายตาเป็นระยะ แม้ในรายที่ไม่มีต้อหิน แนะนำให้วัดครั้งแรกเป็นค่าอ้างอิง
- การวัดความยาวแกนลูกตา (A-scan/IOL Master): เพื่อยืนยันตาสั้นและสายตายาว ช่วยในการประเมินเชิงปริมาณของปัจจัยเสี่ยงต่อการปิดมุม
7. การวินิจฉัยและการวินิจฉัยแยกโรค
หัวข้อที่มีชื่อว่า “7. การวินิจฉัยและการวินิจฉัยแยกโรค”การวินิจฉัยแยกโรค
หัวข้อที่มีชื่อว่า “การวินิจฉัยแยกโรค”| โรค | อายุ/เพศ | ข้างเดียว/สองข้าง | ผลการตรวจหลัก | จุดแยกโรค |
|---|---|---|---|---|
| ม่านตาฉีกขาด (Iridoschisis) | อายุ 50-80 ปี พบในผู้หญิงบ่อยกว่าเล็กน้อย | ทั้งสองข้าง | การแยกและหลุดของเส้นใยชั้นหน้าม่านตา | ผลตรวจมุมลูกตา, เยื่อบุผิวสีชั้นหลังคงอยู่ |
| กลุ่มอาการ ICE (ม่านตาฝ่อแบบลุกลาม) | อายุ 30-40 ปี พบในผู้หญิงบ่อยกว่า | ข้างเดียว | ความผิดปกติของเอ็นโดทีเลียมกระจกตา, ม่านตาฝ่อ, รูม่านตาเบี่ยง | เซลล์ผิดปกติในการตรวจสเปกคูลาร์ |
| กลุ่มอาการแอ็กเซนเฟลด์-รีเกอร์ | ตั้งแต่แรกเกิด | ทั้งสองข้าง | ม่านตาฝ่อ, วงแหวนตัวอ่อนด้านหลัง | แต่กำเนิด, ความผิดปกติของมุมลูกตา |
| กลุ่มอาการลอกหลุด (PEX) | ผู้สูงอายุ | ข้างเดียว/สองข้าง | คราบขาวที่แคปซูลเลนส์ด้านหน้าและขอบม่านตา | ไม่มีเส้นใยม่านตาหลุดลอย |
| การบาดเจ็บม่านตาจากอุบัติเหตุ | ทุกวัย | ข้างเดียว | ม่านตาฉีกขาดเฉพาะที่และรูม่านตาผิดรูป | ประวัติการบาดเจ็บ, ความไม่สมมาตร |
ในการแยกจากกลุ่มอาการ ICE สิ่งสำคัญคือ ม่านตาปริแยกพบได้บ่อยในผู้สูงอายุ มักเป็นสองข้าง และสามารถแยกได้จากลักษณะของมุมช่องหน้าม่านตา ในกลุ่มอาการ ICE เซลล์เยื่อบุผนังกระจกตาผิดปกติเป็นลักษณะเฉพาะ และกล้องจุลทรรศน์ชนิดสะท้อนแสงมีประโยชน์ในการวินิจฉัยแยกโรค
การวินิจฉัยทางคลินิกโดยใช้กล้องจุลทรรศน์ชนิดกรีดเพื่อยืนยันเส้นใยฝ่อที่ม่านตาส่วนล่างและเส้นใยลอยในช่องหน้าม่านตา OCT ส่วนหน้าสามารถแสดงการแยกสองชั้นของสโตรมาม่านตาได้อย่างละเอียด และ UBM สามารถประเมินซิลิอารีบอดีและโซนูลได้ สิ่งสำคัญคือต้องแยกจากกลุ่มอาการ ICE และกลุ่มอาการ Axenfeld-Rieger โดยพิจารณาจากอายุที่เริ่มมีอาการ ข้างที่พบ และรูปแบบการเปลี่ยนแปลงของม่านตา
8. การรักษา
หัวข้อที่มีชื่อว่า “8. การรักษา”ไม่มีการรักษาที่เป็นสาเหตุของโรค การจัดการภาวะแทรกซ้อน (ต้อหินและความผิดปกติของเยื่อบุผนังกระจกตา) เป็นหลักของการรักษา แนวทางการรักษาขึ้นอยู่กับการมีต้อหิน ระดับความดันลูกตา ระดับความเสียหายของลานสายตา และระดับความผิดปกติของเยื่อบุผนังกระจกตา
การรักษาด้วยยาสำหรับผู้ป่วยที่มีโรคร่วมต้อหิน
หัวข้อที่มีชื่อว่า “การรักษาด้วยยาสำหรับผู้ป่วยที่มีโรคร่วมต้อหิน”เนื่องจากประมาณสองในสามของผู้ป่วยมีโรคร่วมต้อหิน จึงแนะนำให้ตรวจคัดกรองต้อหินขั้นพื้นฐาน (การตรวจลานสายตา, OCT, การตรวจมุมตา, การวัดความดันลูกตา) ในทุกราย ผู้ป่วยส่วนใหญ่ที่มีความดันลูกตาสูงตอบสนองต่อการรักษาด้วยยา
| ประเภทของยา | ยาตัวแทน | วิธีใช้ |
|---|---|---|
| ยากลุ่มพรอสตาแกลนดิน (ทางเลือกแรก) | ยาหยอดตา ลาทาโนพรอสต์ 0.005% | วันละ 1 ครั้ง ก่อนนอน |
| ยาหยอดตา ทราโวพรอสต์ 0.004% | วันละ 1 ครั้ง ก่อนนอน | |
| ยากลุ่มเบต้าบล็อกเกอร์ (ทางเลือกที่สอง) | ยาหยอดตา ไทโมลอล 0.5% | วันละ 2 ครั้ง |
| ยาหยอดตา คาร์ทีโอลอล 2% ชนิดออกฤทธิ์นาน | วันละ 1 ครั้ง | |
| ยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส | ยาหยอดตาดอร์โซลาไมด์ 1% | วันละ 3 ครั้ง |
| ยาหยอดตาบรินโซลาไมด์ 1% | วันละ 2 ครั้ง | |
| ยาออกฤทธิ์ต่ออัลฟา-2 | ยาหยอดตาบริโมนิดีน 0.1% | วันละ 2 ครั้ง |
| ยาผสม | ยาหยอดตาผสมลาทาโนพรอสต์/ไทโมลอล | วันละ 1 ครั้ง |
| ขณะเกิดภาวะเฉียบพลัน | หยด D-แมนนิทอล 250 มล. (1.0-1.5 กรัม/กก.) ทางหลอดเลือดดำ + ฉีดอะเซตาโซลาไมด์ 250-500 มก. ทางหลอดเลือดดำ + หยอดตาพิโลคาร์พีน 2% บ่อยครั้ง | — |
ในภาวะเฉียบพลันของต้อหินมุมปิด การลดความดันลูกตาอย่างรวดเร็วเป็นสิ่งสำคัญที่สุด และต้องทำการรักษาฉุกเฉินภายใต้การดูแลในโรงพยาบาล หลังจากลดความดันลูกตาแล้ว ให้ทำการผ่าม่านตาด้วยเลเซอร์ในตาข้างที่เกิดอาการ
การรักษาด้วยเลเซอร์
หัวข้อที่มีชื่อว่า “การรักษาด้วยเลเซอร์”- การตัดม่านตาด้วยเลเซอร์ (LPI): ทำเพื่อเปิดมุมปิดของช่องหน้าม่านตา ต้องระวังปฏิกิริยาต่อการฉายรังสีเนื่องจากเนื้อเยื่อม่านตาบอบบาง 2) หลัง LPI ยังมีความเสี่ยงต่อการอุดตันซ้ำจากการสะสมของเส้นใยอิสระ และควรประเมินมุมเป็นระยะหลังผ่าตัด
- หาก LPI ทำได้ยากทางเทคนิคหรือไม่ได้ผลเพียงพอ ให้พิจารณาการรักษาโดยการผ่าตัด (การสร้างเลนส์ใหม่)
การผ่าตัดต้อกระจก
หัวข้อที่มีชื่อว่า “การผ่าตัดต้อกระจก”การผ่าตัดต้อกระจกในตาที่มีม่านตาฉีกขาดนั้นยากในประเด็นต่อไปนี้ 4)
- การขยายรูม่านตาไม่ดี: เนื่องจากการฝ่อของม่านตาและความเสียหายต่อกล้ามเนื้อหูรูดของรูม่านตา การขยายรูม่านตามักไม่เพียงพอ แนะนำให้ใช้อุปกรณ์ช่วยขยายรูม่านตา (เช่น iris retractor) 1)4)
- ความเสี่ยงในการดูดเส้นใยอิสระ: หัววัดฟาโคอิมัลซิฟิเคชันมีความเสี่ยงในการดูดเส้นใยอิสระ มีรายงานเทคนิคต่างๆ เช่น การสร้างสิ่งกีดขวางด้วยสารหนืดยืดหยุ่น (OVD) หรือการตัดเส้นใยออกก่อนด้วยเครื่องตัดวุ้นตา 4)
- ความเสี่ยงต่อการฉีกขาดของม่านตาเมื่อใช้ iris retractor สูง
- ใช้การตั้งค่าการให้สารน้ำและการดูดต่ำเพื่อลดความผันผวนของความดันลูกตา
- ปกป้องม่านตาด้วยสารหนืดยืดหยุ่นระหว่างการจัดการ
ในการทบทวนอย่างเป็นระบบ (21 ราย, 35 ตา) การสลายต้อกระจกด้วยคลื่นเสียงความถี่สูงเป็นการผ่าตัดที่ทำบ่อยที่สุด และการมองเห็นดีขึ้นอย่างมีนัยสำคัญหลังการผ่าตัด ภาวะแทรกซ้อนที่รายงาน ได้แก่ การอักเสบในช่องหน้าม่านตา, กระจกตาบวม, และรอยย่นของเยื่อหุ้มเดสเซเมท 4)
ผลการเปิดมุม
หัวข้อที่มีชื่อว่า “ผลการเปิดมุม”การผ่าตัดต้อกระจกช่วยปรับปรุงการอุดตันของมุมได้อย่างมีนัยสำคัญ ในผู้ป่วยหญิงอายุ 76 ปี ดัชนี ITC ลดลงจาก 23.6% เป็น 4.7% หลังการผ่าตัดต้อกระจก 5) ควรพิจารณาการผ่าตัดต้อกระจกตั้งแต่เนิ่นๆ เพื่อป้องกันการลุกลามของความเสียหายต่อเยื่อบุกระจกตา 5) แม้ในกรณีที่ไม่มีต้อกระจก ก็อาจพิจารณาการนำเลนส์ใสออกเพื่อควบคุมการอุดตันของมุม
การผ่าตัดกรองและการละลายพังผืดที่มุม
หัวข้อที่มีชื่อว่า “การผ่าตัดกรองและการละลายพังผืดที่มุม”- การตัดทrabecular meshwork (trabeculectomy + mitomycin C): มีข้อบ่งชี้เมื่อความดันลูกตาไม่สามารถควบคุมได้ด้วยยาหรือเลเซอร์
- การผ่าแกนเยื่อยึดติดมุมตา (goniosynechialysis): พิจารณาในกรณีที่มีการสร้าง PAS
- MIGS (การผ่าตัดต้อหินแบบรุกรานน้อยที่สุด): อาจเป็นทางเลือกในการรักษาในกรณีที่มีต้อหินร่วมด้วย คาดว่าจะมีการสะสมเคสเพิ่มเติมในอนาคต
การจัดการความผิดปกติของเอ็นโดทีเลียมกระจกตาและการปลูกถ่ายกระจกตา
หัวข้อที่มีชื่อว่า “การจัดการความผิดปกติของเอ็นโดทีเลียมกระจกตาและการปลูกถ่ายกระจกตา”ในกรณีที่มีการเสื่อมของเอ็นโดทีเลียมกระจกตา จะทำ DSAEK (การปลูกถ่ายเอ็นโดทีเลียมกระจกตาแบบอัตโนมัติโดยลอกเยื่อเดสเซเมท) หรือ DMEK5) มีรายงานว่าดัชนี ITC ดีขึ้นเป็น 0% หลัง DSAEK5)
การติดตามผล (กรณีไม่รุนแรงและไม่มีต้อหินร่วม)
หัวข้อที่มีชื่อว่า “การติดตามผล (กรณีไม่รุนแรงและไม่มีต้อหินร่วม)”แม้แต่กรณีที่ไม่รุนแรงและไม่มีต้อหินร่วม ก็จำเป็นต้องติดตามผลอย่างสม่ำเสมอเนื่องจากความเสี่ยงในการเกิดต้อหินในอนาคต
- วัดความดันลูกตา: ทุก 3-6 เดือน
- ตรวจมุมตา (gonioscopy): ทุก 6-12 เดือน
- ตรวจลานสายตา: ทุก 6-12 เดือน (บ่อยขึ้นในกรณีที่มีต้อหินร่วม)
- วัดความหนาแน่นเซลล์เอ็นโดทีเลียมกระจกตา: ประมาณปีละครั้ง
- คำแนะนำเรื่องท่าทาง: แนะนำให้ยกศีรษะสูงขณะนอนหลับเพื่อลดการสัมผัสของเส้นใยอิสระกับเอ็นโดทีเลียมกระจกตา ตามรายงานบางฉบับ
ไม่มีการผ่าตัดที่รักษาม่านตาหลุดลอกโดยตรง การจัดการต้อหินที่ร่วมด้วยเป็นหลักของการรักษา การผ่าตัดต้อกระจกอาจทำเพื่อแก้ปัญหาช่องหน้าม่านตาตื้น แต่เนื่องจากม่านตาอ่อนแอ จึงต้องระมัดระวังในการผ่าตัดมากกว่าปกติ หากความเสียหายของเอ็นโดทีเลียมกระจกตารุนแรง อาจเลือกปลูกถ่ายเอ็นโดทีเลียมกระจกตา สิ่งสำคัญคือต้องกำหนดแผนการรักษาหลังจากการปรึกษากับผู้เชี่ยวชาญอย่างเพียงพอ
9. การดำเนินโรคและการพยากรณ์โรค
หัวข้อที่มีชื่อว่า “9. การดำเนินโรคและการพยากรณ์โรค”กลไกการดำเนินโรค
หัวข้อที่มีชื่อว่า “กลไกการดำเนินโรค”- การยึดติดระหว่างชั้นหน้าและชั้นหลังอ่อนแอลง และการแยกตัวดำเนินไปเนื่องจากการพาของเหลวในช่องหน้าม่านตา
- เส้นใยคอลลาเจนจากชั้นหน้าที่แยกตัวจะหลุดเข้าไปในของเหลวในช่องหน้าม่านตา
- เส้นใยที่หลุดลอยไปถึงและตกตะกอนที่มุมของช่องหน้าม่านตา ทำให้เกิดการอุดตันทางกลของ trabecular meshwork → ความดันลูกตาสูงขึ้นจากโรคต้อหินมุมเปิดทุติยภูมิ
- การโป่งของโคนม่านตาและการสะสมของเส้นใยทำให้เกิดการยึดติดของม่านตาส่วนปลายด้านหน้า (PAS) ซึ่งพัฒนาไปสู่โรคต้อหินมุมปิดทุติยภูมิ 2)
- ทฤษฎีที่โดดเด่นคือเส้นใยเนื้อเยื่อชั้นหน้าที่ลอยอยู่จะโค้งไปข้างหน้าและสัมผัสกับ trabecular meshwork ขัดขวางการไหลออกของของเหลวในช่องหน้าม่านตา 6)
- นอกจากนี้ยังมีการเสนอกลไกที่เยื่อบุผิวเม็ดสีด้านหลังห้อยลงบนแคปซูลด้านหน้าของเลนส์ ทำให้เกิดการอุดตันของรูม่านตา
กลไกการทำลายเยื่อบุผิวกระจกตา
หัวข้อที่มีชื่อว่า “กลไกการทำลายเยื่อบุผิวกระจกตา”เส้นใยม่านตาที่ลอยอยู่สัมผัสโดยตรงกับเยื่อบุผิวกระจกตา ทำให้เกิดการระคายเคืองทางกล ส่งผลให้กระจกตาบวมเฉพาะที่และจำนวนเซลล์เยื่อบุผิวลดลง 1)3) เมื่อดำเนินไป จะเกิดภาวะเยื่อบุผิวกระจกตาวาย (โรคกระจกตาพุพอง)
ในผู้ป่วยโรคผิวหนังอักเสบภูมิแพ้ 3 ราย โปรตีนทั้งหมดในของเหลวในช่องหน้าม่านตาเพิ่มขึ้นอย่างมีนัยสำคัญคือ 0.80, 0.95 และ 1.40 มก./มล. (ค่าปกติ 0.25–0.40 มก./มล.) ซึ่งบ่งชี้ว่าการรั่วของโปรตีนจากบริเวณที่ม่านตาแยกตัวมีส่วนทำให้เกิดความล้มเหลวในช่วงต้นของกระจกตาปลูกถ่าย 3)
การพยากรณ์โรคและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “การพยากรณ์โรคและแนวโน้มในอนาคต”- เนื่องจากโรคหายาก จึงแทบไม่มีการทดลองทางคลินิกแบบสุ่มขนาดใหญ่หรือการศึกษาแบบกลุ่มตัวอย่าง ข้อมูลส่วนใหญ่มาจากรายงานผู้ป่วยและการรวบรวมผู้ป่วยจำนวนน้อย
- ในกรณีที่มีโรคต้อหินร่วมด้วย การพยากรณ์โรคของลานสายตาขึ้นอยู่กับการควบคุมความดันลูกตา การตรวจพบและการรักษาตั้งแต่เนิ่นๆ เป็นกุญแจสำคัญในการรักษาการทำงานของการมองเห็น
- ในกรณีที่การทำลายเยื่อบุผิวกระจกตาดำเนินไปมาก จำเป็นต้องปลูกถ่ายเยื่อบุผิวกระจกตา และการพยากรณ์โรคแย่มากในผู้ป่วยโรคผิวหนังอักเสบภูมิแพ้ 3)
- ดัชนี ITC จากการตรวจ OCT ส่วนหน้าดวงตาเป็นตัวบ่งชี้ใหม่ที่วัดปริมาณการสัมผัสระหว่างม่านตาและ trabecular meshwork สามารถติดตามการเปลี่ยนแปลงก่อนและหลังการผ่าตัดต้อกระจกหรือ DSAEK ได้อย่างเป็นกลาง 5) ในอนาคต คาดว่าจะมีประโยชน์เป็นตัวบ่งชี้เวลาที่เหมาะสมในการผ่าตัด
- การทบทวนอย่างเป็นระบบได้จัดระเบียบความเสี่ยงและมาตรการระหว่างการผ่าตัดต้อกระจก 4) การเลือกเทคนิคที่เหมาะสมกับแต่ละกรณี เช่น การจัดการเส้นใยลอยด้วยไมโครคอตเตอรี วิธี OVD barrier และการใช้อุปกรณ์เกี่ยวกับรูม่านตา เป็นสิ่งสำคัญ
- บทบาทของการสร้างเลนส์ใหม่ในโรคต้อหินมุมปิดกำลังถูกประเมินใหม่ และหวังว่าจะมีการสะสมหลักฐานเกี่ยวกับประสิทธิผลของการผ่าตัดตั้งแต่เนิ่นๆ เพื่อแก้ไขช่องหน้าม่านตาตื้น แม้ในกรณีที่มีม่านตาฉีกขาดร่วมด้วย
10. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “10. เอกสารอ้างอิง”-
Niu TT, Xin WJ. A case of iridoschisis with partial lens dislocation in both eyes. BMC Ophthalmol. 2024;24:66.
-
Pegu J, Jain K, Dubey S. Iridoschisis: Spectrum of Presentation. Middle East Afr J Ophthalmol. 2020;27(4):224-227. PMID: 33814819. PMCID: PMC7993048. doi:10.4103/meajo.MEAJO_120_19.
-
Kusano Y, Yamaguchi T, Shimazaki J, et al. Iridoschisis in patients with atopic dermatitis leads to intractable bullous keratopathy. BMC Ophthalmol. 2025;25:401.
-
Amaral DC, Rodrigues MP, Marques GN, et al. Iridoschisis associated with cataract: a systematic review of case reports. einstein (São Paulo). 2026;24:eRW1685.
-
Omoto T, Agata C, Akiyama R, et al. Iridotrabecular and Iridocorneal Contact Changes after Cataract Surgery and Endothelial Keratoplasty in Bilateral Iridoschisis. Case Rep Ophthalmol. 2021;12:198-203.
-
Bari A, Thulkar T, Tripathi M, et al. Iridoschisis: a rare ocular morbidity. BMJ Case Rep. 2023;16:e255297.
