กลุ่มอาการ ICE เป็นโรคตาเดียวที่เกิดจากการเพิ่มจำนวนและการเคลื่อนย้ายที่ผิดปกติของเซลล์เยื่อบุผิวดวงตา ทำให้เกิดอาการบวมน้ำที่กระจกตา ฝ่อของม่านตา และต้อหินมุมปิด ทุติยภูมิแบ่งเป็น 3 ชนิดทางคลินิก (ม่านตา ฝ่อแบบลุกลาม, กลุ่มอาการแชนด์เลอร์, กลุ่มอาการโคแกน-รีส) ซึ่งมีลักษณะเด่นคือการผิดรูปของม่านตา อาการบวมน้ำที่กระจกตา และก้อนที่ม่านตา ตามลำดับ
พบมากในผู้หญิง อายุเริ่มต้น 30-40 ปี ไม่มีการถ่ายทอดทางพันธุกรรม
ต้อหิน เกิดขึ้นในประมาณ 50% ของผู้ป่วยกลุ่มอาการ ICE พบบ่อยที่สุดในชนิดม่านตา ฝ่อแบบลุกลามการยืนยันเซลล์ ICE ที่มีบริเวณมืดภายในเซลล์ด้วยกล้องจุลทรรศน์สเปคิวลาร์เป็นกุญแจสำคัญในการวินิจฉัย 2)
การรักษาด้วยยามักดื้อยาในระยะยาว และการผ่าตัดท่อระบายให้ผลลัพธ์ระยะยาวดีกว่าการตัดทrabeculum 5) 6)
สำหรับภาวะกระจกตา เสียสมดุล การปลูกถ่ายเยื่อบุผิวดวงตาเช่น DSAEK /DMEK เป็นข้อบ่งชี้ 1) 7)
กลุ่มอาการ ICE (iridocorneal endothelial syndrome) เป็นโรคที่เซลล์เยื่อบุผิวดวงตาที่ผิดปกติขยายตัวพร้อมกับเนื้อเยื่อเยื่อบางๆ ไปยังมุมตาและม่านตา ทำให้เกิดการอุดตันของ trabecular meshwork และความดันลูกตา สูงขึ้น ความผิดปกติของเยื่อบุผิวดวงตาทำให้เกิดอาการบวมน้ำที่กระจกตา และการหดตัวของเนื้อเยื่อเยื่อบางๆ ทำให้เกิดความผิดปกติของม่านตา และการยึดติดของม่านตา ส่วนหน้าส่วนปลาย (PAS )
เกิดข้างเดียวในผู้หญิงอายุ 30-40 ปี 2) ไม่ได้ถ่ายทอดทางพันธุกรรม แต่เป็นแบบประปราย ประวัติครอบครัวพบได้น้อย และไม่มีความสัมพันธ์ที่สอดคล้องกับโรคตาอื่นหรือโรคทางระบบ
กลุ่มอาการ ICE แบ่งออกเป็น 3 ชนิดทางคลินิกตามสภาพความผิดปกติของม่านตา
ฝ่อม่านตา แบบลุกลาม (progressive iris atrophy) : มีลักษณะเด่นคือม่านตา ฝ่ออย่างชัดเจน รูม่านตา เบี่ยง เยื่อยูเวียพลิกกลับ และมีรูม่านตา หลายรู มักพบร่วมกับต้อหิน มากที่สุดกลุ่มอาการแชนด์เลอร์ (Chandler syndrome) : พบบ่อยที่สุด (ประมาณ 50%) อาการเด่นคือกระจกตาบวมน้ำ เนื่องจากเยื่อบุผิวกระจกตา ทำงานผิดปกติ ส่วนรูม่านตา เบี่ยงและม่านตา ฝ่อมีเล็กน้อย แม้ความดันลูกตา เพิ่มขึ้นเล็กน้อยก็ทำให้กระจกตาบวมน้ำ ได้ง่ายกลุ่มอาการโคแกน-รีส (Cogan-Reese syndrome) (กลุ่มอาการปานม่านตา ) : มีลักษณะเด่นคือก้อนมีสีบนผิวหน้าของม่านตา มีสองชนิด: ก้อนมีก้านและรอยโรคสีแบน 4) เป็นชนิดย่อยที่พบได้น้อยที่สุด
กลุ่มอาการ ICE เป็นข้างเดียวและเป็นแบบประปราย ซึ่งเป็นจุดแยกที่ง่ายที่สุดจากโรคกระจกตา เสื่อมชนิดพอลิมอร์ฟัสหลัง (PPM D) ที่เป็นสองข้างและถ่ายทอดแบบออโตโซมอลโดมิแนนต์ และกลุ่มอาการแอ็กเซนเฟลด์-รีเกอร์
Q
จะแยกความแตกต่างของกลุ่มอาการ ICE ทั้งสามชนิดได้อย่างไร?
A
การแยกความแตกต่างของทั้งสามชนิดขึ้นอยู่กับผลการตรวจทางคลินิกของม่านตา และกระจกตา เป็นหลัก ฝ่อม่านตา แบบลุกลามมีลักษณะหลายรูม่านตา รูม่านตา เบี่ยง รูม่านตา เยื่อยูเวียพลิกกลับ และมักพบร่วมกับต้อหิน มากที่สุด กลุ่มอาการแชนด์เลอร์มีอาการเด่นคือกระจกตาบวมน้ำ โดยมีการเปลี่ยนแปลงของม่านตา เล็กน้อย ไม่มีรูม่านตา และความสูงของ PAS ต่ำ กลุ่มอาการโคแกน-รีสมีลักษณะเด่นคือก้อนมีก้านหรือรอยโรคสีแบนบนผิวหน้าของม่านตา และมักไม่มีม่านตา ฝ่อ ทุกชนิดมีพยาธิสรีรวิทยาพื้นฐานร่วมกัน และแผนการรักษาเหมือนกัน
การมองเห็น ลดลงข้างเดียว (ตามัวเนื่องจากกระจกตาบวมน้ำ ) เป็นอาการเริ่มแรกที่พบบ่อยที่สุด อาจมีอาการกลัวแสง หรือปวด ผู้ป่วยอาจมาพบแพทย์เนื่องจากสังเกตเห็นความผิดปกติของรูปลักษณ์ เช่น รูม่านตา เบี่ยงหรือม่านตา สองสี อาการปวดจากกระจกตาบวมน้ำ ปนกับอาการปวดจากความดันลูกตา สูงเนื่องจากมุมปิด
ผลการตรวจกระจกตา : ในกลุ่มอาการแชนด์เลอร์ เยื่อบุผิวกระจกตา มีลักษณะมันวาวคล้ายโลหะ เรียกว่า “hammered silver appearance” (ลักษณะคล้ายเงินตี) คล้ายกับกระจกตา guttae ในโรคกระจกตา เสื่อมชนิด Fuchs แต่สามารถแยกได้เนื่องจากเป็นข้างเดียว กระจกตาบวมน้ำ อาจเกิดขึ้นได้แม้ความดันลูกตา ปกติ อาจพบรอยพับของเยื่อหุ้มเดสเซเมท
ผลการตรวจม่านตา : ขึ้นอยู่กับชนิด จะพบผลการตรวจดังต่อไปนี้ 2)
ฝ่อม่านตาแบบลุกลาม
การเบี่ยงเบนของรูม่านตา : รูม่านตา ถูกดึงไปทางด้านที่มี PAS มาก
การเกิดรูในม่านตา : เกิดขึ้นหลายจุดในทิศทางตรงกันข้ามกับการดึงของรูม่านตา
การพลิกกลับของยูเวีย : เยื่อบุผิวที่มีเม็ดสีของม่านตา โผล่ขึ้นมาที่ผิว
PAS PAS ที่สูงและยาวเลยเส้น Schwalbe เป็นลักษณะเฉพาะ
ภาวะแทรกซ้อนต้อหิน : พบบ่อยที่สุดในสามชนิด
กลุ่มอาการแชนด์เลอร์
อาการบวมน้ำที่กระจกตา : เกิดขึ้นได้ง่ายแม้ความดันลูกตา เพิ่มขึ้นเล็กน้อย และเด่นชัดที่สุดในสามชนิด
ลักษณะม่านตา : การเบี่ยงเบนของรูม่านตา และการฝ่อของม่านตา เล็กน้อย ไม่พบรูในม่านตา
PAS
ลักษณะเยื่อบุผนัง : ลักษณะสีเงินคล้ายถูกตอกด้วยค้อน ในการตรวจ specular พบความแตกต่างของขนาดและความผิดปกติของเซลล์อย่างกว้างขวาง
กลุ่มอาการโคแกน-รีส
ก้อนที่ม่านตา : สองชนิด: ก้อนเล็กมีก้าน และรอยโรคเม็ดสีแบบราบ
ลักษณะทางจุลกายวิภาค : รอยโรคไม่ร้ายแรงประกอบด้วยเซลล์ปานรูปกระสวยที่มีเมลานิน4)
การพลิกกลับของยูเวีย : อาจเกิดเป็นภาวะแทรกซ้อน
การวินิจฉัยแยกโรค : บางครั้งจำเป็นต้องแยกจากมะเร็งเมลาโนมาชนิดร้ายของม่านตา
ผลตรวจมุมตา : การตรวจ gonioscopy พบ PAS ที่ยื่นสูงเลยเส้น Schwalbe ซึ่งเป็นลักษณะเฉพาะของ ICE syndrome 5) PAS เป็นแบบปื้นและอยู่ด้านหน้ามาก ระหว่าง PAS trabecular meshwork ดูปกติ 5) รูปร่างของ PAS มีหลายแบบ เช่น รูปเต็นท์ รูปสี่เหลี่ยมคางหมู หรือการยึดติดแบบกว้าง
ชนิดทางคลินิก กระจกตา บวมผลตรวจม่านตา ความสูงของ PAS ความถี่ของต้อหิน ม่านตา ฝ่อแบบลุกลามปานกลาง ทะลุและเบี่ยงเบน สูง บ่อยที่สุด Chandler เด่นชัด เล็กน้อย ต่ำ ปานกลาง โคแกน-รีส ปานกลาง ก้อนที่มีเม็ดสี ปานกลาง ปานกลาง
ยังไม่ทราบสาเหตุที่แท้จริงของกลุ่มอาการ ICE แต่มีสมมติฐานว่าการติดเชื้อแฝงของไวรัสเริม (HS V) ทำให้เกิดการอักเสบระดับต่ำที่ชั้นเอ็นโดทีเลียมของกระจกตา นำไปสู่การกระตุ้นแบบเยื่อบุผิว รายงานการตรวจ PCR พบ DNA ของ HS V ในตัวอย่างกระจกตา และอารมณ์ขันในน้ำมากกว่า 60% ของผู้ป่วย ICE 2) นอกจากนี้ยังมีการกล่าวถึงการมีส่วนร่วมของไวรัส Epstein-Barr (EB V)
ทางพยาธิวิทยา เซลล์เอ็นโดทีเลียมปกติจะถูกแทนที่ด้วยเซลล์คล้ายเยื่อบุผิวที่มีคุณสมบัติในการเคลื่อนที่ กล้องจุลทรรศน์อิเล็กตรอนแสดงลักษณะของเยื่อบุผิว เช่น เดสโมโซม โทโนฟิลาเมนต์ และไมโครวิลลี นอกจากนี้ยังมีรายงานความเสียหายที่เป็นพิษ (การเปลี่ยนแปลงแบบเนื้อตาย) ต่อเซลล์เอ็นโดทีเลียมปกติที่อยู่ติดกัน
การตรวจทางจุลพยาธิวิทยาของเยื่อหุ้มเดสเซเม็ตที่ตัดออกจากตาที่เป็นกลุ่มอาการ ICE พบโครงสร้างชั้นเดียวของเซลล์ทรงลูกบาศก์เตี้ยที่มีการซ้อนกันสองชั้นหรือหลายชั้นบางส่วน และอิมมูโนฮิสโตเคมี confirms รูปแบบการแสดงออกแบบผสมของเครื่องหมายเยื่อบุผิว (AE1/AE3, CK8/18) และเครื่องหมายเอ็นโดทีเลียม (CD56, vimentin) 7) การค้นพบนี้สนับสนุน metaplasia ของเยื่อบุผิว ซึ่งเป็นแก่นของกลุ่มอาการ ICE ในทางพยาธิวิทยา
ยังไม่มีวิธีการป้องกันที่พิสูจน์แล้วสำหรับกลุ่มอาการ ICE แต่ในผู้ป่วยวัยหนุ่มสาวถึงวัยกลางคนที่มีภาวะต้อหิน ข้างเดียว กระจกตา เสียสมดุล และม่านตา ฝ่อ ควรนำโรคนี้มาในการวินิจฉัยแยกโรค การติดตามความดันลูกตา อย่างสม่ำเสมอและการตรวจเซลล์เอ็นโดทีเลียมของกระจกตา เป็นสิ่งสำคัญ
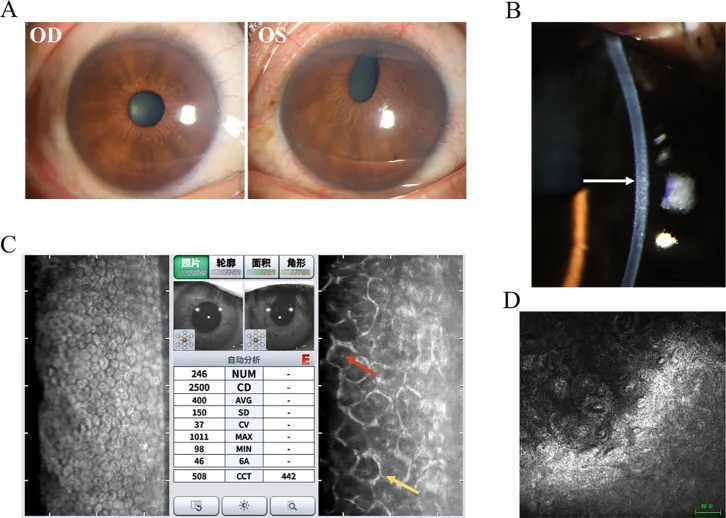
ภาพทางคลินิกและผลการตรวจเสริมของกลุ่มอาการอิริโดคอร์เนียลเอ็นโดทีเลียล Hua Ma; Mingfang Xia; Qing Gu; et al. Iridocorneal endothelial syndrome. Front Ophthalmol (Lausanne). 2025;5:1655669. Figure 1. PM
CI D: PMC12537377. License: CC BY.
รูปที่สรุปการค้นพบทั่วไปของกลุ่มอาการแชนด์เลอร์ นอกเหนือจากภาพถ่ายจากกล้องจุลทรรศน์กรีดแล้ว ผลการตรวจเสริมยังแสดงเคียงข้างกัน ทำให้เข้าใจสิ่งที่ต้องตรวจสอบใน
กลุ่มอาการ ICE ได้ง่าย
นี่คือการตรวจที่สำคัญที่สุดในการวินิจฉัยยืนยันโรค ICE syndrome 2) โดยใช้กล้องจุลทรรศน์สเปคูลาร์ การวินิจฉัยทำโดยการสังเกตเซลล์ผิดปกติ (ICE cells) ที่มีบริเวณมืดภายในเซลล์ รูปแบบโมเสกของเซลล์เยื่อบุผนังกระจกตา รูปหกเหลี่ยมปกติจะหายไป และเซลล์มีลักษณะพหุสัณฐานและ “การกลับกันของสว่าง-มืด” เซลล์เยื่อบุผนังกระจกตา ที่มีขนาดใหญ่และมืดกว่าปกติ โดยมีจุดสว่างตรงกลางเป็นลักษณะเฉพาะ
พบความหนาแน่นของเซลล์เยื่อบุผนังกระจกตา ลดลงอย่างมีนัยสำคัญ ค่าปกติประมาณ 3,500 เซลล์/ตร.มม. ในคนหนุ่มสาว และ 2,500–3,000 เซลล์/ตร.มม. ในผู้สูงอายุ แต่เมื่อลดลงต่ำกว่า 500 เซลล์/ตร.มม. การทำงานของปั๊มจะล้มเหลวและเกิดโรคกระจกตาพุพอง ในรายงานหนึ่งของ Cogan-Reese syndrome พบว่าลดลงเหลือ 763 เซลล์/ตร.มม. 3)
ใน Chandler syndrome การตรวจสเปคูลาร์พบความแตกต่างของขนาดเซลล์และความผิดปกติของเซลล์อย่างกว้างขวาง และขอบเขตของเซลล์เยื่อบุผนังกระจกตา ไม่ชัดเจน ซึ่งช่วยในการวินิจฉัย ค่าสัมประสิทธิ์ความแปรปรวน (CV) ≥ 0.35 ถือว่าผิดปกติ และร้อยละของเซลล์รูปหกเหลี่ยม ≤ 50% ถือว่าผิดปกติ
แสดงเซลล์เยื่อบุผนังกระจกตา ที่บวมคล้ายก้อนหิน การสูญเสียโครงสร้างหกเหลี่ยม เซลล์ที่มีความสว่างสูงแบบพหุสัณฐาน และเซลล์เยื่อบุผนังกระจกตา ขนาดยักษ์ที่มีนิวเคลียสเดียวและสองนิวเคลียส 2) นอกจากนี้ยังมีประโยชน์เมื่อการประเมินด้วยกล้องจุลทรรศน์สเปคูลาร์ทำได้ยากเนื่องจากกระจกตาบวมน้ำ
แสดงการยึดเกาะของมุมม่านตา กับกระจกตา ความหนาของชั้นเยื่อบุผนังกระจกตา ที่มีความสว่างสูง และเนื้อเยื่อเยื่อบางบนม่านตา 2) เหมาะอย่างยิ่งสำหรับการประเมินเชิงปริมาณของขอบเขตและความสูงของ PAS
จำเป็นสำหรับการประเมิน PAS ใช้ในการวินิจฉัยและติดตามโรคต้อหินมุมปิด ทุติยภูมิ ใน ICE syndrome PAS ที่เลยเส้น Schwalbe เป็นลักษณะเฉพาะ และ trabecular meshwork ระหว่าง PAS ดูปกติ ซึ่งช่วยแยกจากโรคต้อหินมุมเปิดปฐมภูมิ (POAG ) 5)
การวัดความดันลูกตา การถ่ายภาพหัวประสาทตา การตรวจลานสายตา (Humphrey หรือ Goldmann) และการประเมินความหนาของชั้นเส้นใยประสาทจอตา (RNFL ) ด้วย OCT จะดำเนินการเป็นการตรวจเบื้องต้นที่ครอบคลุมและเพื่อติดตามผล 2)
ในการวินิจฉัยแยกโรค ICE syndrome ต้องแยกโรคต่อไปนี้ออก:
โรคที่ต้องแยก จุดที่ใช้แยก กลุ่มอาการแอ็กเซนเฟลด์-รีเกอร์ เป็นทั้งสองข้าง, ตั้งแต่กำเนิด โรคจอประสาทตา เสื่อมชนิดพอลิมอร์ฟัสส่วนหลัง (PPM D) เป็นทั้งสองข้าง, ทางกรรมพันธุ์, ไม่แตกต่างทางเพศ ม่านตาฉีกขาด พบบ่อยในผู้สูงอายุ, ไม่แตกต่างทางเพศ โรคจอประสาทตา เสื่อมชนิดฟุคส์ เป็นทั้งสองข้าง, กัตตา (guttae) ที่กระจกตา มะเร็งเมลาโนมาชนิดร้ายของม่านตา ต้องแยกจากกลุ่มอาการโคแกน-รีส
Q
เหตุใดกลุ่มอาการ ICE จึงมักถูกวินิจฉัยผิดว่าเป็นต้อหินมุมเปิด?
A
เยื่อหุ้มเซลล์บุผนังกระจกตา ที่เคลื่อนไปข้างหน้าสามารถปิดกั้นการทำงานของ trabecular meshwork โดยไม่มีการหดตัว ในกรณีนี้ จะไม่เห็นการยึดเกาะของม่านตา กับกระจกตา ส่วนปลาย (PAS ) ที่ชัดเจนในการตรวจ gonioscopy ทำให้วินิจฉัยผิดว่าเป็นต้อหินมุมเปิด แม้ว่าจะมีการปิดมุม “เชิงหน้าที่” ก็ตาม เมื่อพบต้อหิน ข้างเดียว ควรพิจารณากลุ่มอาการ ICE ในการวินิจฉัยแยกโรค และประเมินบุผนังกระจกตา อย่างระมัดระวังด้วยกล้องจุลทรรศน์สเปกคูลาร์
การรักษากลุ่มอาการ ICE ประกอบด้วยสองแกนหลัก: การควบคุมความดันลูกตา สำหรับต้อหิน และการจัดการกับภาวะกระจกตา เสียสมดุล การควบคุมความดันลูกตา ในระยะยาวด้วยยา มักทำได้ยาก และผู้ป่วยส่วนใหญ่ในที่สุดจำเป็นต้องได้รับการผ่าตัด
การรักษาทางยา
ยาที่ลดการผลิตอารมณ์ขันในน้ำ : ยาปิดกั้นเบต้าเฉพาะที่, ยากระตุ้นอัลฟา, และยายับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส (CAI) เป็นตัวเลือกแรก 6) การสั่งจ่ายยาจะเป็นไปตามการรักษาโรคต้อหินมุมเปิดปฐมภูมิ (POAG ) ไม่แนะนำให้ใช้ยาทำให้ม่านตา หดตัวที่กำหนดเป้าหมายไปที่ทางออกของอารมณ์ขันในน้ำเนื่องจากประสิทธิภาพต่ำ
ยาที่เกี่ยวข้องกับพรอสตาแกลนดิน : เนื่องจากสมมติฐานการติดเชื้อ HS V แฝง มีความกังวลเกี่ยวกับการกระตุ้น HS V ที่เกิดจากลาทาโนพรอสต์อีกครั้ง ดังนั้นจึงต้องพิจารณาอย่างรอบคอบ 2)
การจัดการอาการบวมน้ำที่กระจกตา : ทำให้กระจกตา ขาดน้ำด้วยยาหยอดตาหรือเจลน้ำเกลือไฮเปอร์โทนิก
การพยากรณ์โรคระยะยาว : เมื่อเนื้อเยื่อเยื่อบางชนิดดำเนินไป PAS จะขยายตัว ทำให้การรักษาด้วยยามักดื้อยา 6)
การรักษาโดยการผ่าตัด
การผ่าตัด Trabeculectomy : ดำเนินการร่วมกับยาต้านการเกิดพังผืด (ไมโตมัยซิน C; MMC หรือ 5-FU) 6) อัตราการรอดชีวิตที่รายงานคือ 73% ที่ 1 ปี, 44% ที่ 3 ปี, และ 29% ที่ 5 ปี มีความเสี่ยงต่อการอุดตันของช่องเปิดทวารโดยเยื่อบุผิวที่ผิดปกติ และอัตราความสำเร็จต่ำ
การผ่าตัดท่อระบายน้ำ : มักเลือกการผ่าตัดท่อระบายน้ำที่มีแผ่น 5) 6) อัตราการรอดชีวิตคือ 71% ที่ 1 ปี, 71% ที่ 3 ปี, และ 53% ที่ 5 ปี ซึ่งดีกว่าในระยะยาวเมื่อเทียบกับการผ่าตัด Trabeculectomy
การทำลายซิลิอารีบอดี้ ซิลิอารีบอดี ้ด้วยเลเซอร์เซมิคอนดักเตอร์ (ไดโอด CPC) ถือเป็นทางเลือกสุดท้ายสำหรับกรณีดื้อยาที่ไม่สามารถควบคุมได้แม้จะผ่าตัดหลายครั้ง 6)
เมื่อความเสียหายของเยื่อบุผนังกระจกตา ดำเนินไปและกระจกตา ขุ่นมัวอย่างรุนแรง การปลูกถ่ายเยื่อบุผนังกระจกตา จึงเป็นข้อบ่งชี้
DSAEK /DSEKกระจกตา เสียสมดุลจากกลุ่มอาการ ICE 1) อัตราการรอดชีวิตของชิ้นเนื้อปลูกถ่ายเทียบเท่ากับการปลูกถ่ายกระจกตา แบบทะลุทะลวง (PKP ) แต่การฟื้นฟูการมองเห็น เร็วกว่าและสายตาเอียง น้อยกว่า 1) DMEK (การปลูกถ่ายเยื่อเดสเซเม็ทและเยื่อบุผนังกระจกตา )DMEK สำหรับกลุ่มอาการ ICE 7) วางแผลหลักเพื่อหลีกเลี่ยง PAS และใช้เนื้อเยื่อผู้บริจาคขนาดเล็กกว่า 7.5 มม. เพื่อหลีกเลี่ยงบริเวณ PAS ยึดด้วยแก๊สซัลเฟอร์เฮกซะฟลูออไรด์ 20% (SF6) และให้อะเซตาโซลาไมด์ SR 250 มก. เป็นเวลา 2 วันหลังผ่าตัดเพื่อควบคุมความดันลูกตา 7)
Saleki และคณะ (2025) ตีพิมพ์รายงานฉบับแรกของ DMEK สำหรับกลุ่มอาการ ICE 7) ทำ DMEK ที่ตาซ้ายของชายอายุ 60 ปี และการมองเห็นโดยไม่แก้ไข ดีขึ้นจาก 1.1 LogMAR ก่อนผ่าตัดเป็น 0.54 LogMAR ที่ 2 เดือน และ 0.4 LogMAR ที่ 10 เดือน ความดันลูกตา คงที่ที่ 16 mmHg และความใสของกระจกตา คงอยู่นาน 18 เดือน
PKP (การปลูกถ่ายกระจกตา แบบทะลุทะลวง)ความดันลูกตา ได้ไม่ดี การรักษาความใสของชิ้นเนื้อปลูกถ่ายเป็นเรื่องยาก ดังนั้นกรณีที่เหมาะสมจึงมีจำกัด
มีรายงานแนวทางการผ่าตัดสองขั้นตอน โดยทำการสลายต้อกระจก ด้วยคลื่นเสียงความถี่สูงร่วมกับการใส่ม่านตาเทียม ก่อน ตามด้วย DSAEK หลังจากนั้น 6 เดือน 1) ในกรณีผู้หญิงอายุ 54 ปี ค่าสายตาที่แก้ไขแล้วดีขึ้นจาก 20/100 เป็น 20/32 และความหนาแน่นของเซลล์เยื่อบุผิวดวงตาที่ 1,640 เซลล์/ตร.มม. ยังคงอยู่ 1)
กลุ่มอาการโคแกน-รีส อาจพบร่วมกับจอประสาทตา บวมน้ำชนิดซีสต์ (CME ) ได้น้อยครั้ง 3) มีรายงานว่า CME ทุเลาลงด้วยการรักษาด้วย NSAIDs เฉพาะที่ (ฟลูร์ไบโพรเฟน วันละ 3 ครั้ง) แต่กลับมาเป็นซ้ำหลังจากหยุดยา 3)
การควบคุมความดันลูกตา ในกลุ่มอาการ ICE เป็นเรื่องยาก และมักต้องผ่าตัดหลายครั้งเพื่อรักษาความคงที่
การควบคุมความดันลูกตา เป็นสิ่งจำเป็นในการรักษาความใสของชิ้นเนื้อเยื่อปลูกถ่ายกระจกตา เมื่อทำ DMEK หรือ DSAEK จำเป็นต้องปรับเทคนิค เช่น หลีกเลี่ยงบริเวณพังผืดยึดม่านตา ส่วนหน้า (PAS ) และปรับขนาดเนื้อเยื่อผู้บริจาค
ก้อนที่ม่านตา ในกลุ่มอาการโคแกน-รีส อาจต้องแยกจากมะเร็งผิวหนังชนิดเมลาโนมา หากแยกทางสัณฐานวิทยาได้ยาก ให้พิจารณาตรวจหามะเร็ง
Q
สามารถผ่าตัดปลูกถ่ายกระจกตาและผ่าตัดท่อระบายน้ำพร้อมกันได้หรือไม่?
A
สามารถทำพร้อมกันได้ แต่ในกลุ่มอาการ ICE มีรายงานแนวทางแบบเป็นขั้นตอน: ขั้นแรกทำให้ความดันลูกตา คงที่ จากนั้นจึงปลูกถ่ายเยื่อบุผิวดวงตาเพื่อเพิ่มอัตราการรอดของชิ้นเนื้อเยื่อ เวลาที่เหมาะสมที่สุดสำหรับการผ่าตัดต้อหิน และการปลูกถ่ายกระจกตา จะพิจารณาเป็นรายกรณี 1)
ความผิดปกติพื้นฐานในกลุ่มอาการ ICE คือการเปลี่ยนสภาพเป็นเยื่อบุผิว (epithelialization) ของเยื่อบุผิวดวงตา เซลล์เยื่อบุผิวดวงตาปกติเป็นเซลล์ชั้นเดียวที่ไม่มีการเพิ่มจำนวน แต่ในกลุ่มอาการ ICE จะถูกแทนที่ด้วยเซลล์คล้ายเยื่อบุผิวที่มีความสามารถในการเพิ่มจำนวนและเคลื่อนที่ กระบวนการนี้พบร่วมใน PPM D แต่ ICE เป็นข้างเดียวและเกิดประปราย ในขณะที่ PPM D เป็นสองข้างและถ่ายทอดทางพันธุกรรมแบบออโตโซมเด่น
เมื่อเกิดความผิดปกติที่เยื่อบุผิวดวงตา เนื้อเยื่อคล้ายเยื่อจะเจริญจากผิวด้านหลังของกระจกตา ไปยังมุมตาและผิวหน้าของม่านตา ผ่านเส้นชวาลเบไปยัง trabecular meshwork และแผ่ไปยังผิวหน้าม่านตา 5) การหดตัวของเนื้อเยื่อคล้ายเยื่อนี้ทำให้เกิดภาวะดังต่อไปนี้
กลไกหลักคือการอุดกั้นทางระบายอารมณ์ขัน aqueous เนื่องจากการยึดเกาะของม่านตา ส่วนหน้าที่สูง (PAS ) 5) นอกจากนี้ เนื้อเยื่อคล้ายเยื่อเองอาจปิดกั้นการทำงานของ trabecular meshwork ดังนั้นต้อหิน อาจเกิดขึ้นได้แม้ไม่มี PAS ที่ชัดเจน การดื้อต่อการรักษาด้วยยาเกิดจากการดำเนินไปอย่างต่อเนื่องของเนื้อเยื่อคล้ายเยื่อ
มีสองกลไกที่เกี่ยวข้อง: ความล้มเหลวของฟังก์ชันปั๊มของเซลล์เยื่อบุผิวที่เสื่อม และความดันลูกตา ที่สูงขึ้นจากต้อหิน ในกลุ่มอาการแชนด์เลอร์ ความเสียหายของเซลล์เยื่อบุผิวเด่นชัด และกระจกตาบวมน้ำ อาจเกิดขึ้นได้แม้ความดันลูกตา ปกติ เมื่อความหนาแน่นของเซลล์เยื่อบุผิวดวงตาลดลงต่ำกว่า 500 เซลล์/ตร.มม. จะนำไปสู่โรคกระจกตาพุพอง
การหดตัวของเนื้อเยื่อเยื่อบางๆ ดึงรั้งม่านตา ทำให้เกิดการเบี่ยงเบนของรูม่านตา การเกิดรูในม่านตา และการพลิกกลับของยูเวีย อาการนี้เด่นชัดที่สุดในภาวะม่านตา ฝ่อแบบลุกลาม รูม่านตา เบี่ยงไปทางที่มีการยึดเกาะส่วนหน้ารอบนอก (PAS ) มาก และรูม่านตา เกิดขึ้นหลายแห่งในทิศทางตรงกันข้าม
ก้อนม่านตา ทางจุลกายวิภาคประกอบด้วยเซลล์ปานรูปกระสวยที่มีเมลานิน มีดัชนี Ki-67 น้อยกว่า 1% และติดสี melan-A บวก เป็นรอยโรคที่ไม่ร้ายแรง 4) พบน้อยที่เกี่ยวข้องกับความเปราะบางของโซนูลเลนส์ และอาจพบการแยกตัวของโซนูลแบบกระจายระหว่างการผ่าตัดต้อกระจก 4)
การย้อมอิมมูโนฮิสโตเคมีของเยื่อเดสเซเม็ตที่ตัดออกจากตาที่มีกลุ่มอาการ ICE แสดงรูปแบบการแสดงออกร่วมของเครื่องหมายเยื่อบุผิว (AE1/AE3, CK8/18) และเครื่องหมายเยื่อบุผนังหลอดเลือด (CD56, vimentin) ซึ่งสนับสนุนว่าเมทาพลาเซียของเยื่อบุผิวเป็นพยาธิสภาพหลักของกลุ่มอาการ ICE 7) การแยกจากภาวะเยื่อบุผิวเจริญลงล่าง (epithelial downgrowth) เป็นสิ่งสำคัญ แต่การวินิจฉัยอาศัยการผสมผสานระหว่างประวัติทางคลินิกและผลทางจุลกายวิภาค
Q
จะแยกกลุ่มอาการ ICE และโรคกระจกตาเสื่อมแบบหลายรูปร่างส่วนหลัง (PPMD) ได้อย่างไร?
A
จุดแยกที่ง่ายที่สุดคือ กลุ่มอาการ ICE เกิดขึ้นประปรายและเป็นข้างเดียว ในขณะที่ PPM D เป็นกรรมพันธุ์แบบออโตโซมเด่นและเป็นสองข้าง การตรวจด้วยกล้องจุลทรรศน์สเปกคูลาร์ก็แตกต่างกัน: กลุ่มอาการ ICE แสดงบริเวณมืดที่มีจุดสว่างตรงกลาง (เซลล์ ICE) ในขณะที่ PPM D แสดงถุงน้ำหรือโครงสร้างคล้ายแถบโดยทั่วไป PPM D อาจมีการยึดเกาะม่านตา ส่วนหน้าและกระจกตา บวม แต่ไม่มีความแตกต่างทางเพศและเป็นมาแต่กำเนิด ดังนั้นประวัติทางคลินิกจึงแตกต่าง
Pinheiro-Costa J, Maia J, Branco A, et al. Two-step iridocorneal endothelial syndrome management: endocapsular intraocular lens implantation and Descemet’s stripping automated endothelial keratoplasty. Case Rep Ophthalmol. 2023;14(1):478-486.
Guler Canozer D, Unlu M, Gultekin Irez B, Ozkurt Y. In vivo confocal microscopy and anterior segment optical coherence tomography findings in iridocorneal endothelial syndrome. Turk J Ophthalmol. 2024;54(5):325-330.
Bouvarel T, Lachaux G, Gallice M, Jeanjean L, Trone MC. Macular edema in Cogan-Reese syndrome. Am J Ophthalmol Case Rep. 2022;25:101389.
Chhadva P, Rowsey DG, Yoo SH. Iris nevus (Cogan-Reese) syndrome presenting with zonular dehiscence during cataract extraction. Case Rep Ophthalmol. 2022;13(2):459-464.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022.
Saleki M, Lee P, Thaung C, Ashena Z. Descemet’s membrane endothelial keratoplasty in an eye with iridocorneal endothelial syndrome and rare association of corneal ectasia. Ther Adv Ophthalmol. 2025;17:25158414251343968.