โรคต่อมเหงื่ออักเสบเป็นหนอง (HS ) เป็นโรคผิวหนังอักเสบเรื้อรัง โดยประมาณ 13.89% ของผู้ป่วยมีความผิดปกติทางตา ภาวะแทรกซ้อนทางตาที่พบบ่อยที่สุดคือม่านตาอักเสบ รองลงมาคือตาขาว อักเสบ ตาขาว ชั้นนอกอักเสบ และกระจกตา อักเสบ การเพิ่มขึ้นของไซโตไคน์อักเสบ เช่น TNF , IL-1, IL-17, IL-23 ก็มีส่วนทำให้เกิดการอักเสบของตา การรักษาด้วยยาต้าน TNF -α (adalimumab, infliximab) มีประสิทธิภาพทั้งต่อผิวหนังและตา และแนะนำให้มีการทำงานร่วมกันแบบสหสาขาวิชาชีพระหว่างแพทย์ผิวหนังและจักษุแพทย์ รวมถึงการตรวจคัดกรองตาเป็นประจำ
โรคต่อมเหงื่ออักเสบเป็นหนอง (hidradenitis suppurativa: HS ) เป็นโรคผิวหนังอักเสบเรื้อรังที่เกิดในบริเวณที่มีต่อมเหงื่ออโพไครน์ มีลักษณะเป็นก้อนเจ็บปวด ฝี และทางทะลุ เกิดขึ้นที่รักแร้ ขาหนีบ ก้น และใต้ราวนม ความชุกโดยประมาณทั่วโลกอยู่ที่ 0.00033–4.1% และในยุโรปและสหรัฐอเมริกาอยู่ที่ 0.7–1.2%
แม้ว่า HS จะเป็นโรคผิวหนัง แต่การอักเสบทั่วร่างกายสามารถลุกลามไปยังดวงตาได้ ประมาณ 13.89% ของผู้ป่วย HS มีความผิดปกติทางตา ภาวะแทรกซ้อนทางตาที่พบบ่อยที่สุดคือม่านตาอักเสบ รองลงมาคือตาขาว อักเสบและกระจกตา อักเสบ การศึกษาอื่นรายงานว่าตาขาว ชั้นนอกอักเสบมีความสัมพันธ์มากที่สุด
การอุดตันของหน่วยรูขุมขน-ต่อมไขมันมีบทบาทสำคัญในการเกิดโรคของ HS 2) การแตกของรูขุมขนและการตอบสนองทางภูมิคุ้มกันทำให้เกิดการอักเสบแบบลูกโซ่ โดยมีไซโตไคน์อักเสบ เช่น TNF , IL-1, IL-17 และ IL-23 เพิ่มขึ้นทั่วร่างกาย 2) ไซโตไคน์เหล่านี้ยังเกี่ยวข้องอย่างลึกซึ้งในการเกิดโรคของม่านตาอักเสบ และตาแห้ง 1) และเชื่อว่าอธิบายกลไกบางส่วนของภาวะแทรกซ้อนทางตาใน HS
HS มีกลไกทางภูมิคุ้มกันร่วมบางส่วนกับโรคภูมิคุ้มกันที่เกี่ยวข้องกับข้ออักเสบยึดติด เช่น โรคสะเก็ดเงิน โรคโครห์น ลำไส้ใหญ่อักเสบเป็นแผล และกับกลุ่มอาการเบห์เซ็ตและลูปัส erythematosus ทั่วร่าง ภาวะแทรกซ้อนทางตาเป็นที่รู้จักดีในโรคเหล่านี้ และมีความเสี่ยงคล้ายกันใน HS
Q
ผู้ป่วยโรคต่อมเหงื่ออักเสบเป็นหนองควรไปพบจักษุแพทย์หรือไม่?
A
เนื่องจากโรคต่อมเหงื่ออักเสบเป็นหนอง (HS ) มีการอักเสบทั่วร่างกาย ภาวะแทรกซ้อนทางตาจึงอาจเกิดขึ้นได้ แนะนำให้ตรวจคัดกรองตาเป็นประจำแม้ไม่มีอาการ หากมีอาการเช่น ตาแดง ปวด ตาพร่า มัว หรือกลัวแสง ควรรีบไปพบจักษุแพทย์ การทำงานร่วมกันระหว่างแพทย์ผิวหนังและจักษุแพทย์เป็นสิ่งสำคัญ
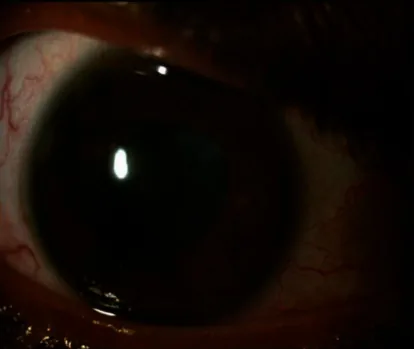
ภาพแสดงอาการทางตาของโรค Hidradenitis Suppurativa Ritasman Baisya, Meghna Gavali, Mudit Tyagi, Phani Kumar Devarasetti A Case of
SAP HO Syndrome Complicated by Uveitis with Good Response to Both T
NF Inhibitor and JAKinib 2023 Jan 18 Case Rep Rheumatol. 2023 Jan 18; 2023:6201887 Figure 3. PM
CI D: PMC9876693. License: CC BY.
ภาพถ่ายส่วนหน้าของตาขวาแสดง
รูม่านตา ผิดรูปเนื่องจากพังผืดยึดหลัง (posterior synechiae)
รูม่านตา ขยายไม่ดี และเลนส์ตาขุ่นมัว ร่วมกับการอักเสบในช่องหน้าตาและ
ต้อกระจก ชนิดซับซ้อน
มีรายงานอาการทางตาต่อไปนี้ที่เกี่ยวข้องกับ HS :
ตาแดง ปวดตา กลัวแสง (ไวต่อแสง )
ตามัว
อาการตาแห้ง
คันตา
ขี้ตา
ความรุนแรงของอาการแปรผันตามปัจจัยสิ่งแวดล้อม ความเครียด และการกำเริบของโรค (flare) จากโรคร่วม
รอยโรคอักเสบ
ม่านตาอักเสบ ส่วนหน้า (Anterior uveitis)ขอบกระจกตา (ciliary injection) และมีเซลล์อักเสบในช่องหน้าตา
ม่านตาอักเสบ ส่วนหลังวุ้นตา หรือหลอดเลือดจอประสาทตาอักเสบ ร่วมด้วย
เยื่อตาขาว อักเสบและเยื่อเหนือตาขาว อักเสบ : การคั่งเลือดของเยื่อตาขาว จากการอักเสบ มีรายงานว่าเยื่อเหนือตาขาว อักเสบมีความสัมพันธ์มากที่สุด
กระจกตา อักเสบชนิดเนื้อเยื่อกระจกตา ในกรณีรุนแรงอาจทำให้การมองเห็น ลดลง
ผลการตรวจพื้นผิวตาและจอประสาทตา
เปลือกตาและเยื่อบุตาอักเสบ ที่หัวตา : มีรายงานผู้ป่วยที่มีเส้นเลือดใหม่ที่กระจกตา ทั้งสองข้างและกระจกตา บางส่วนล่าง
ต่อมไมโบเมียน ทำงานผิดปกติตาแห้ง เนื่องจากต่อมทำงานผิดปกติ
การเปลี่ยนแปลงของหลอดเลือดจอประสาทตา : ในการตรวจ OCT A มีรายงานความหนาแน่นของหลอดเลือดบริเวณรอยบุ๋มจอประสาทตา ลดลง และความหนาแน่นของหลอดเลือดในชั้นเส้นเลือดฝอยลึกของจอประสาทตา ลดลง
รอยโรคบริเวณรอบเบ้าตา : พบได้น้อย แต่รอยโรค HS อาจปรากฏบนใบหน้าหรือเปลือกตา
ในการศึกษาที่ใช้ OCTA ตรวจพบความผิดปกติของหลอดเลือดขนาดเล็กในจอประสาทตา แม้ในผู้ป่วย HS ที่ไม่มีโรคตาทางคลินิก ผลการตรวจนี้คล้ายคลึงกับที่พบในจอประสาทตา จากเบาหวาน และเชื่อว่าสะท้อนถึงความเสี่ยงของการเกิดโรคร่วมระหว่าง HS และเบาหวานชนิดที่ 2
Q
อาการทางตาของโรคต่อมเหงื่ออักเสบเป็นหนองเกิดขึ้นบ่อยแค่ไหน?
A
มีรายงานว่าผู้ป่วย HS ประมาณ 13.89% มีผลการตรวจทางจักษุวิทยา ม่านตาอักเสบ พบมากที่สุด รองลงมาคือเยื่อตาขาว อักเสบ เยื่อเหนือตาขาว อักเสบ และกระจกตา อักเสบ อย่างไรก็ตาม เนื่องจากการศึกษาที่ตรวจสอบภาวะแทรกซ้อนทางตาเหล่ านี้รวมถึงผู้ป่วยโรคภูมิต้านตนเองอื่นๆ ด้วย ความถี่ที่แน่นอนในผู้ป่วย HS เพียงอย่างเดียวจึงยังไม่ได้รับการกำหนด
ความบกพร่องหลักในพยาธิสรีรวิทยาของ HS คือการอุดตันของรูขุมขนในหน่วยต่อมไขมัน-รูขุมขน 2) ทางจุลกายวิภาคศาสตร์ พบภาวะเซลล์หนามในส่วนกรวยเพิ่มขึ้น การสร้างเคราตินมากเกินไป และการแทรกซึมของเซลล์ภูมิคุ้มกันรอบรูขุมขนในระยะแรก 2) ปฏิกิริยาภูมิคุ้มกันที่ตามหลังการแตกของรูขุมขนจะกระตุ้นกระบวนการอักเสบแบบลูกโซ่ นำไปสู่การเกิดก้อน ฝี และทางทะลุ
ในการศึกษาของ Fitzsimmons และ Gilbert พบการสะสมของ HS ใน 14 จาก 23 ครอบครัว และผู้ป่วย 30% มีประวัติครอบครัวที่ชัดเจน ความผิดปกติของวิถีสัญญาณ Notch มีส่วนเกี่ยวข้อง และมีการรายงานการกลายพันธุ์ของยีน PSENEN, KRT5, POFUT1 และ POGLUT13) เนื่องจากวิถี Notch ยังเกี่ยวข้องกับสภาวะสมดุลของเมลาโนไซต์และการควบคุมการแบ่งตัวของรูขุมขน ความผิดปกติของมันจึงอาจส่งผลกระทบไม่เพียงแต่ผิวหนัง แต่ยังรวมถึงอวัยวะหลายส่วน3)
TNF , IL-1, IL-17 และ IL-23 เพิ่มขึ้นในผิวหนังและซีรั่ม2) ในบรรดาไซโตไคน์เหล่านี้ TNF -α และ IL-6 มีส่วนเกี่ยวข้องอย่างลึกซึ้งในพยาธิกำเนิดของม่านตาอักเสบ และยังสัมพันธ์กับอาการปวดตา แห้ง1) เซลล์เยื่อบุผิวปล่อย TNF -α, IL-1, IL-6 และ IL-8 ซึ่งขยายการตอบสนองทางภูมิคุ้มกันและดึงดูดเซลล์อักเสบ1)
ปัจจัยเสี่ยง ผลกระทบ การสูบบุหรี่ ส่งเสริมการเจริญเกินของหนังกำพร้าและการอุดตันของรูขุมขน โรคอ้วน สัมพันธ์กับความรุนแรง ยา (เช่น ลิเธียม) มีรายงานการกระตุ้นให้เกิด HS
ลิเธียมสามารถออกฤทธิ์โดยตรงต่อเคราติโนไซต์ของรูขุมขน และกระตุ้น HS ผ่านการเคลื่อนที่ของนิวโทรฟิลและการเพิ่มการกินของเซลล์4) อาการทางผิวหนังดีขึ้นหลังจากหยุดลิเธียม4)
เพื่อลดความเสี่ยงของภาวะแทรกซ้อนทางตา ผู้ป่วย HS ควรคำนึงถึงประเด็นต่อไปนี้
เลิกบุหรี่ : การสูบบุหรี่เป็นปัจจัยเสี่ยงสำคัญต่อความรุนแรงและการกลับเป็นซ้ำของ HS การควบคุมน้ำหนัก : โรคอ้วนทำให้ HS แย่ลง ควรรักษาน้ำหนักให้เหมาะสมการดูแลสุขอนามัยดวงตา : ประคบอุ่นและทำความสะอาดเปลือกตาอย่างอ่อนโยนทุกวันการตรวจตามนัด : แม้อาการทางผิวหนังจะคงที่ ควรตรวจตาเป็นประจำ การวินิจฉัย HS อาศัยการประเมินทางคลินิกตามเกณฑ์สามข้อต่อไปนี้2)
รอยโรคทั่วไป : ก้อนลึกที่เจ็บปวด ฝี แผลเป็นแบบสะพาน รูเปิดหนองตำแหน่งทั่วไป : รักแร้ ขาหนีบ ฝีเย็บ ก้น ใต้ราวนมการดำเนินโรคเรื้อรังที่กลับเป็นซ้ำทั่วไป : กลับเป็นซ้ำสองครั้งขึ้นไปใน 6 เดือน
ความรุนแรงแบ่งเป็นสามระยะตามการจำแนกของ Hurley2)
การจำแนกของ Hurley ลักษณะ ระยะ I ฝีเดี่ยว ไม่มีรูเปิดหรือแผลเป็น ระยะที่ II ฝีที่เกิดซ้ำ มีการสร้างทางทะลุ (fistula) ระยะที่ III ทางทะลุและฝีที่กว้างขวางและเชื่อมต่อกัน
ส่วนใหญ่เป็นระยะที่ I (68%) หรือระยะที่ II (28%) ในขณะที่ระยะที่ III มีเพียง 4%2) .
ไม่ว่าจะมีอาการหรือไม่ก็ตาม ผู้ป่วย HS ควรได้รับการตรวจตาดังต่อไปนี้:
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp)เยื่อบุตาอักเสบ เปลือกตาอักเสบ สัญญาณของม่านตาอักเสบ /ตาขาว อักเสบ การเปลี่ยนแปลงของกระจกตา และม่านตา OCTA (การถ่ายภาพหลอดเลือดด้วยแสงคลื่นความถี่)การทดสอบ Schirmer และ TBUT ตาแห้ง
อาการทางตาของ HS ต้องแยกจากโรคต่อไปนี้:
เยื่อบุตาอักเสบ และกระจกตา อักเสบจากการติดเชื้อ (แบคทีเรีย เชื้อรา ไวรัส)โรซาเซียที่ตา (ocular rosacea)การติดเชื้อที่ตาจากเริม
ม่านตาอักเสบ ที่เกี่ยวข้องกับโรคภูมิต้านตนเอง (กลุ่มอาการโจเกรน โรคข้ออักเสบรูมาตอยด์ โรคซาร์คอยโดซิส )กลุ่มอาการตาแห้ง การอักเสบของตาที่เกี่ยวข้องกับโรคโครห์น
การแยกโรคจากโรคโครห์นมีความสำคัญเป็นพิเศษ HS และโรคโครห์นเกิดร่วมกันในผู้ป่วย 17–40% 2) และมีความผิดปกติของการควบคุมภูมิคุ้มกันที่คล้ายกัน การตอบสนองต่อการรักษาอาจเป็นเบาะแสในการวินิจฉัย หากอาการทางตาดีขึ้นหลังการรักษาทั่วร่างกายที่มุ่งเป้าไปที่ไซโตไคน์เฉพาะของ HS ก็จะสนับสนุนการวินิจฉัย
การประคบอุ่นและการทำความสะอาดเปลือกตาและขนตาอย่างอ่อนโยน
การรักษาตามอาการตาแห้ง ด้วยน้ำตาเทียม
การรักษา HS เป็นไปตามแนวทางแบบเป็นขั้นตอนตามความรุนแรง
ระยะที่ 1 (เล็กน้อย) : ยาปฏิชีวนะเฉพาะที่หรือรับประทาน (ดอกซีไซคลิน คลินดามัยซิน ฯลฯ)
ระยะที่ 2 (ปานกลาง) : เพิ่มสเตียรอยด์ ชนิดรับประทานหรือฉีด
ระยะที่ 3 (รุนแรง/ดื้อต่อการรักษา) : การนำยาชีววัตถุ มาใช้
ปัจจุบันยาชีววัตถุ ที่ได้รับการอนุมัติสำหรับ HS มีสองชนิด:
Adalimumab (Humira) : แอนติบอดีชนิดโมโนโคลนอลที่ต่อต้าน TNF -α ซึ่งเป็นมนุษย์ทั้งหมดInfliximab : แอนติบอดีชนิดโมโนโคลนอลที่ต่อต้าน TNF -α แบบคิเมอริก
ในผู้ป่วย HS ที่มีโรคร่วมทางตา มีรายงานว่าแทบไม่ตอบสนองต่อการรักษาเฉพาะที่ทางผิวหนัง และตอบสนองได้ดีต่อการรักษาด้วยยาต้าน TNF -α TNF -α ยังเกี่ยวข้องกับพยาธิสภาพระยะแรกของม่านตาอักเสบ 1) และการรักษาด้วยยาต้าน TNF -α มีข้อดีคือสามารถรักษาทั้งอาการทางผิวหนังและทางตาของ HS ได้พร้อมกัน
นอกจากนี้ยังมีหลักฐานว่าผู้ใช้ยาชีววัตถุ มีความเสี่ยงต่อเยื่อบุตาอักเสบ ต่ำกว่าผู้ที่ไม่ใช้
ยาหยอดตาสเตียรอยด์ เฉพาะที่ (เช่น เพรดนิโซโลน)
การฉีดไตรแอมซิโนโลน รอบลูกตา
กรณีดื้อต่อการรักษา: สเตียรอยด์ ชนิดรับประทานหรือการรักษาด้วยยาต้าน TNF -α
แบคทีเรีย: ยาหยอดตาต้านแบคทีเรีย (เช่น มอกซิฟลอกซาซิน, ไซโปรฟลอกซาซิน)
ไวรัส: ยาต้านไวรัส (เช่น อะไซโคลเวียร์, แกนซิโคลเวียร์)
เชื้อรา: ยาต้านเชื้อรา (เช่น นาตามัยซิน, โวริโคนาโซล)
ยาหยอดตาสเตียรอยด์ เพื่อลดการอักเสบหลังจากควบคุมการติดเชื้อแล้ว
Q
ยาชีวภาพมีประสิทธิภาพต่ออาการทางตาของโรคต่อมเหงื่ออักเสบเป็นหนองหรือไม่?
A
ใช่ การรักษาด้วยยาต้าน TNF -α (adalimumab, infliximab) มีรายงานว่ามีประสิทธิภาพไม่เพียงแต่ต่ออาการทางผิวหนังเท่านั้น แต่ยังรวมถึงการอักเสบของตาด้วย เนื่องจาก TNF -α เกี่ยวข้องกับพยาธิสภาพของม่านตาอักเสบ และตาแห้ง การรักษานี้จึงมีข้อได้เปรียบในการรักษาทั้งผิวหนังและตาใน HS พร้อมกัน ในผู้ป่วย HS ที่มีโรคร่วมทางตา การรักษาเฉพาะที่ผิวหนังเพียงอย่างเดียวมักไม่ได้ผล และจำเป็นต้องได้รับการรักษาด้วยยาต้าน TNF -α อย่างเป็นระบบ
พยาธิกำเนิดของ HS เริ่มต้นจากการอุดตันของหน่วยต่อมไขมัน-รูขุมขน 2) การเปลี่ยนแปลงทางจุลกายวิภาคระยะแรก ได้แก่ การเพิ่มจำนวนเซลล์ชั้นหนามในส่วน infundibulum และภาวะเคราตินมากเกินไป ตามด้วยการแทรกซึมของเซลล์ภูมิคุ้มกันชนิดลิมโฟฮิสทิโอไซต์รอบรูขุมขน การแตกของรูขุมขนทำให้เคราตินรั่วไหลไปยังเนื้อเยื่อรอบข้าง กระตุ้นให้เกิดการตอบสนองต่อการอักเสบที่รุนแรง 2)
ในระหว่างกระบวนการอักเสบนี้ TNF , IL-1, IL-17 และ IL-23 จะเพิ่มขึ้นในผิวหนังและซีรั่ม ไซโตไคน์ที่เพิ่มขึ้นจะขยายการอักเสบรอบรูขุมขน ดำเนินจากการเกิดฝีและก้อนเนื้อไปจนถึงทางเดินหนอง
ไซโตไคน์หลายชนิดที่เพิ่มขึ้นใน HS ยังเกี่ยวข้องกับพยาธิสภาพของการอักเสบของตา TNF -α เหนี่ยวนำการแสดงออกของคีโมไคน์และโมเลกุลการยึดเกาะ ทำให้การอักเสบของม่านตา ยาวนานขึ้น 1) IL-6 เกี่ยวข้องกับการตอบสนองทางภูมิคุ้มกันภายในตาในม่านตาอักเสบ หลายชนิด และยังสัมพันธ์กับอาการปวดตา ในตาแห้ง อีกด้วย 1)
ในการทบทวนของ Rojas-Carabali และคณะ แสดงให้เห็นว่าเซลล์เยื่อบุผิวผลิตและปล่อย TNF -α, IL-1, IL-6 และ IL-8 ซึ่งขยายการตอบสนองทางภูมิคุ้มกันและส่งเสริมการดึงดูดเซลล์อักเสบในตาแห้ง 1)
นอกจากนี้ IP-10/CXCL10 เป็นคีโมไคน์ที่ถูกปล่อยจากเม็ดเลือดขาว นิวโทรฟิล อีโอซิโนฟิล โมโนไซต์ และเซลล์สโตรมาเพื่อตอบสนองต่อ IFN-γ และยังเกี่ยวข้องกับการอักเสบภายในตา 1)
HS และโรคโครห์นมีการเพิ่มขึ้นอย่างมีนัยสำคัญของ IL-1, IL-6, IL-17, IL-23 และ TNF ร่วมกัน 2) โรคทั้งสองมีลักษณะทางจุลกายวิภาคคือต่อมน้ำเหลืองและแกรนูโลมา และเกิดร่วมกันในผู้ป่วย 17-40% 2) ในโรคลำไส้อักเสบรวมถึงโรคโครห์น ภาวะแทรกซ้อนทางตาเป็นที่ทราบกันดี และเชื่อว่า HS ส่งผลต่อตาผ่านการควบคุมการอักเสบทั่วร่างกายที่ผิดปกติในลักษณะเดียวกัน
ในฐานะพื้นหลังทางพันธุกรรมของ HS ความผิดปกติในวิถีสัญญาณ Notch ได้รับความสนใจ การกลายพันธุ์ของ PSENEN ซึ่งเป็นหน่วยย่อยของคอมเพล็กซ์แกมมา-ซีครีเทส ยับยั้งการตัดภายในเซลล์ของรีเซพเตอร์ Notch 3) การรบกวนวิถี Notch ทำให้เกิดความผิดปกติในการเพิ่มจำนวนและการแยกตัวของรูขุมขน นำไปสู่ภาวะเคราตินมากเกินไปของหนังกำพร้าและการอุดตันของรูขุมขน กลไกนี้อธิบายการเกิดร่วมกันของโรค Dowling-Degos และ HS 3)
ในการศึกษาล่าสุดที่ใช้ OCTA ตรวจพบความผิดปกติของหลอดเลือดขนาดเล็กในจอประสาทตา ในผู้ป่วย HS ที่ไม่มีโรคทางตาทางคลินิก มีรายงานการลดลงของความหนาแน่นของหลอดเลือดในรอยบุ๋มจอตา (VD) และความหนาแน่นของความยาวหลอดเลือด (VLD) รวมถึงการลดลงของ VD ในข่ายเส้นเลือดฝอยชั้นลึกของจอประสาทตา ซึ่งบ่งชี้ว่า HS อาจทำให้เกิดภาวะแทรกซ้อนทางหลอดเลือดจอประสาทตา ที่แฝงอยู่
การรักษาด้วยยาต้าน TNF -α แสดงให้เห็นประสิทธิภาพทั้งต่ออาการทางผิวหนังและทางตาของ HS และคาดว่าจะยังคงมีบทบาทสำคัญในการรักษา ด้วยความก้าวหน้าในการพัฒนายาชีววัตถุ ชนิดใหม่และยายับยั้ง JAK จึงคาดหวังให้มีการตรวจสอบประสิทธิภาพของยาเหล่านี้ต่อภาวะแทรกซ้อนทางตาของ HS
การระบุความชุกที่แน่นอนและกลไกการเกิดโรคของภาวะแทรกซ้อนทางตาในผู้ป่วย HS ยังไม่เพียงพอ จำเป็นต้องมีการศึกษาไปข้างหน้าขนาดใหญ่เพื่อระบุความถี่และปัจจัยเสี่ยงของอาการทางตาที่จำเพาะต่อ HS รวมถึงการกำหนดแนวทางการตรวจคัดกรองที่เหมาะสมที่สุด
Rojas-Carabali W, Mejía-Salgado G, Cifuentes-González C, et al. Clinical relationship between dry eye disease and uveitis: a scoping review. J Ophthalmic Inflamm Infect. 2023;13(1):2. doi:10.1186/s12348-022-00323-0. PMID:36715869; PMCI D:PMC9886213.
Srisajjakul S, Prapaisilp P, Bangchokdee S. Magnetic Resonance Imaging of Hidradenitis Suppurativa: A Focus on the Anoperineal Location. Korean J Radiol. 2022;23(8):785-793.
Dupont M, Parent M, Vanhooteghem O. About a Rare Association Between Vulvar Dowling Degos Disease and HS . Int J Womens Health. 2023;15:355-359.
Chaudhari D, Vohra RR, Abdefatah Ali M, et al. A Rare Phenomenon of Lithium-Associated Acne Inversa: A Case Series and Literature Review. Cureus. 2023;15(3):e36051.