เป็นชนิดที่เกิดที่ตาของโรคโรซาเซีย (rosacea) มีลักษณะเด่นคือ เปลือกตาอักเสบ เรื้อรัง ต่อมไมโบเมียน ทำงานผิดปกติ (MGD ) และกระจกตา อักเสบ
อาการทางตาพบในผู้ป่วยโรซาเซียร้อยละ 58-72 และอาจเกิดเพียงลำพังโดยไม่มีอาการทางผิวหนัง
เส้นเลือดฝอยขยายที่ขอบเปลือกตา ต่อมไมโบเมียน ทำงานผิดปกติ และกุ้งยิง ใน (chalazion) ที่เป็นซ้ำเป็นอาการแสดงทางคลินิกหลัก
หากปล่อยไว้ไม่รักษา อาจลุกลามเป็นเส้นเลือดใหม่ที่กระจกตา แผลที่กระจกตา และกระจกตา ทะลุ ซึ่งทำให้การมองเห็น บกพร่อง
การรักษาเป็นแบบเป็นขั้นตอนตามความรุนแรง โดยการรักษาความสะอาดเปลือกตาเป็นพื้นฐาน
การหลีกเลี่ยงปัจจัยกระตุ้น (รังสียูวี แอลกอฮอล์ อาหารรสเผ็ด ความเครียด ฯลฯ) มีความสำคัญ
โรซาเซียทางตา (ocular rosacea) เป็นชนิดที่เกิดที่ตาของโรคโรซาเซีย ซึ่งเป็นโรคผิวหนังอักเสบเรื้อรัง (ชนิดย่อยที่ IV) 1) มีลักษณะเด่นคือ เส้นเลือดฝอยขยาย เปลือกตาอักเสบ ต่อมไมโบเมียน ทำงานผิดปกติ (MGD ) และกระจกตา อักเสบ ทำให้เกิดการอักเสบเรื้อรังที่ผิวตา
ความชุกของโรซาเซียทั่วโลกประมาณร้อยละ 5.5 และพบอาการทางตาในผู้ป่วยร้อยละ 58-72 1) อายุที่พบบ่อยคือ 25-55 ปี และพบในผู้หญิงมากกว่า พบได้บ่อยในผู้ที่มีผิวหนังประเภท Fitzpatrick I-II (ผิวขาว) แต่ก็เกิดในคนผิวสีเข้มได้เช่นกัน 1)
ในร้อยละ 53 ของกรณี อาการทางผิวหนังเกิดก่อน ร้อยละ 27 เกิดพร้อมกันทั้งผิวหนังและตา และร้อยละ 20 อาการทางตาเกิดก่อน 1) ดังนั้นจึงจำเป็นต้องตระหนักว่าโรซาเซียทางตาสามารถเกิดได้โดยไม่มีอาการทางผิวหนัง มีรายงานในเด็ก (blepharokeratoconjunctivitis ในเด็ก) ด้วย 1)
Q
โรคโรซาเซียที่ตาสามารถเกิดขึ้นได้โดยไม่มีโรซาเซียที่ผิวหนังหรือไม่?
A
กรณีที่อาการทางตาปรากฏก่อนอาการทางผิวหนังมีประมาณ 20% ของทั้งหมด1) แม้ไม่มีอาการทางผิวหนังทั่วไป เช่น หน้าแดงหรือเส้นเลือดฝอยขยาย โรคอาจแสดงเป็นเปลือกตาอักเสบ เรื้อรังหรือความผิดปกติของต่อมไมโบเมียน หากอาการที่ผิวตาคงอยู่ ควรพิจารณาความเป็นไปได้ของโรซาเซียที่ตา
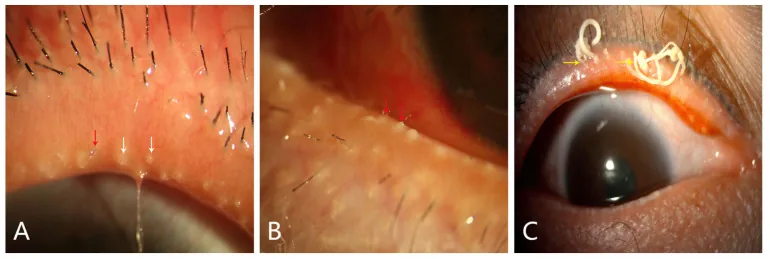
ภาพโรซาเซียที่ตา Ya-Li Du, Xi Peng, Yang Liu, Jia-Song Wang, et al. Ductal Hyperkeratinization and Acinar Renewal Abnormality: New Concepts on Pathogenesis of Meibomian Gland Dysfunction 2023 Feb 27 Curr Issues Mol Biol. 2023 Feb 27; 45(3):1889-1901 Figure 3. PM
CI D: PMC10047716. License: CC BY.
ในภาพ A และ B เห็นเส้นเลือดฝอยขยายที่ขอบเปลือกตา สะเก็ด และการอุดตันของช่องเปิด
ต่อมไมโบเมียน ในภาพ C เห็นรังแคทรงกระบอกติดที่ขอบเปลือกตา บ่งชี้
เปลือกตาอักเสบ ส่วนหลังและความผิดปกติของ
ต่อมไมโบเมียน ร่วมกับความผิดปกติของขอบเปลือกตา
อาการที่ผู้ป่วยรับรู้ของโรซาเซียที่ตา ไม่จำเพาะ และต้องแยกจากตาแห้ง 1)
ความรู้สึกร้อนหรือแสบ : อาการที่พบบ่อยที่สุดความรู้สึกมีสิ่งแปลกปลอม : เกี่ยวข้องกับเปลือกตาอักเสบ หรือความผิดปกติของต่อมไมโบเมียน ตาแห้ง ตาแห้ง แบบระเหยกลัวแสง (ไวต่อแสง ) : บ่งชี้การลุกลามของรอยโรคที่กระจกตา น้ำตาไหล : การหลั่งน้ำตาแบบสะท้อนเพิ่มขึ้นการมองเห็น ลดลงกระจกตา
อาการมักเป็นซ้ำโดยมีช่วงกำเริบและทุเลาเมื่อเวลาผ่านไป1) ความรุนแรงของอาการทางผิวหนังไม่จำเป็นต้องสัมพันธ์กับความรุนแรงของอาการทางตา
อาการทางเปลือกตา
เส้นเลือดฝอยขยายที่ขอบเปลือกตา : พบใน 50-94% ของผู้ป่วย ร่วมกับผื่นแดง 1) .
ความผิดปกติของต่อมไมโบเมียน : พบได้ถึง 92% ของผู้ป่วย มีการหลั่งไมบัมที่ข้นและขุ่น การอุดตันของปากต่อม
กุ้งยิง และข้าวบาร์เลย์ ที่เกิดซ้ำต่อมไมโบเมียน
อาการทางเยื่อบุตาและกระจกตา
เยื่อบุตา คั่งเลือดเยื่อบุตา ส่วนลูกตาสีแดง อาจมีปฏิกิริยาฟอลลิเคิลหรือปุ่ม 1) .
รอยโรคที่กระจกตา : ปรากฏใน 25-50% ของผู้ป่วย อาจดำเนินจากกระจกตา อักเสบแบบจุดตื้นไปจนถึงการแทรกซึมที่ขอบ, หลอดเลือดงอกใหม่, แผล, และทะลุ 1) .
แผลเป็นที่กระจกตา : หากการอักเสบเรื้อรังลามถึงแนวสายตา อาจทำให้การมองเห็น บกพร่อง
อาการที่พบได้น้อย
กลุ่มอาการมอร์บีฮาน : บวมแบบแอบแฝงที่หน้าผาก จมูก หว่างคิ้ว แก้ม และรอบเบ้าตา ร่วมกับน้ำเหลืองบวม 5) .
จมูกโต (Rhinophyma) : อาการทางผิวหนังระยะท้าย ผิวหนังหนา เป็นก้อน และพังผืด
การตรวจไมโบกราฟีแบบไม่รุกรานมีประโยชน์ในการประเมินสัณฐานของต่อมไมโบเมียน ไมโบกราฟีเป็นวิธีเดียวที่ประเมินโครงสร้างของต่อมไมโบเมียน ทางสัณฐานวิทยาในร่างกาย โดยสังเกตเปลือกตาด้วยแสงส่องผ่าน
ไม่ทราบสาเหตุที่แน่ชัดของโรคโรซาเซียที่ตา แต่ความผิดปกติของภูมิคุ้มกัน การควบคุมหลอดเลือดผิดปกติ ปัจจัยจุลชีพ และความโน้มเอียงทางพันธุกรรมดูเหมือนมีส่วนเกี่ยวข้องอย่างซับซ้อน 1) .
ความผิดปกติของภูมิคุ้มกัน : การกระตุ้นภูมิคุ้มกันโดยธรรมชาติมากเกินไป การแสดงออกของ TLR2 มากเกินไป → KLK5 → การผลิต cathelicidin LL-47 ผิดปกติ → VEGF เพิ่มขึ้น → การสร้างหลอดเลือดใหม่และการอักเสบ 1) 2) .Demodex (ไรขี้ขี้หนอน) : พบได้หนาแน่นในผู้ป่วยโรคโรซาเซีย แบคทีเรีย共生 Bacillus oleronius กระตุ้นการตอบสนองทางภูมิคุ้มกันและทำให้การอักเสบของผิวตารุนแรงขึ้น 1) 4) ความผิดปกติของการควบคุมระบบประสาทและหลอดเลือด : ความผิดปกติของเส้นประสาทผิวหนังทำให้ความรู้สึกร้อนและแสบร้อนรุนแรงขึ้น 1) ปัจจัยทางพันธุกรรม : มีรายงานความหลากหลายที่เกี่ยวข้องกับ HLA เช่น HLA-DRA และ BTNLA2 1) ปัจจัยด้านสิ่งแวดล้อมและวิถีชีวิต : รังสียูวี อุณหภูมิและลมที่รุนแรง แอลกอฮอล์ อาหารรสเผ็ด ความเครียด เครื่องสำอางและยาบางชนิดเป็นปัจจัยกระตุ้น 1)
สิ่งสำคัญคือต้องระบุปัจจัยกระตุ้นของโรคโรซาเซียและหลีกเลี่ยงในชีวิตประจำวัน แนะนำให้ป้องกันรังสียูวี (หมวก แว่นกันแดดที่มีตัวกรองรังสียูวี) จำกัดอาหารรสจัดและแอลกอฮอล์ หลีกเลี่ยงการเปลี่ยนแปลงอุณหภูมิที่รุนแรง และจัดการความเครียด การปฏิบัติสุขอนามัยเปลือกตาทุกวัน (ประคบอุ่นและทำความสะอาดขอบตา) ยังช่วยให้อาการคงที่
Q
พฤติกรรมการใช้ชีวิตแบบใดที่ทำให้อาการโรซาเซียที่ตารุนแรงขึ้น?
A
การได้รับรังสียูวีเป็นเวลานาน การดื่มแอลกอฮอล์และคาเฟอีน อาหารรสเผ็ดและเครื่องดื่มร้อน ความเครียดทางจิตใจ การออกกำลังกายหนัก และการสัมผัสกับอุณหภูมิและลมที่รุนแรงเป็นปัจจัยกระตุ้นทั่วไป สิ่งเหล่านี้ส่งเสริมการขยายตัวของหลอดเลือดและการอักเสบ ทำให้เกิดอาการกำเริบ เนื่องจากปัจจัยกระตุ้นแตกต่างกันในแต่ละบุคคล แนะนำให้จดบันทึกประจำวันเพื่อระบุสิ่งกระตุ้นของตนเอง
โรซาเซียที่ตา เป็นการวินิจฉัยทางคลินิก ไม่มีเกณฑ์การตรวจเฉพาะ 1) คณะกรรมการฉันทามติโรซาเซียโลก (ROSCO) ปี 2019 แนะนำแนวทางการวินิจฉัยที่ครอบคลุม 1)
การซักประวัติ : ลักษณะและความถี่ของอาการ ปัจจัยกระตุ้น การมีอาการทางผิวหนัง การประเมินเชิงปริมาณโดยใช้แบบสอบถาม OSDI/SPEED 6) การสังเกตผิวหนัง : มีผื่นแดงบริเวณกลางใบหน้า (แก้ม จมูก คาง หน้าผาก) หลอดเลือดฝอยขยาย ตุ่มนูนและตุ่มหนองการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit lamp)ต่อมไมโบเมียน (คุณภาพของไมบัม ความสามารถในการบีบออก) ผลการตรวจเยื่อบุตา และกระจกตา การตรวจน้ำตา : เวลาการแตกตัวของฟิล์มน้ำตา (TBUT ) การย้อมด้วยฟลูออเรสซีน /ลิสซามีนกรีนไมโบกราฟี (Meibography) : การประเมินสัณฐานวิทยาของต่อมไมโบเมียน การวัดปริมาณการสูญเสีย (dropout)
จำเป็นต้องแยกจากโรคตาแห้ง เยื่อบุตาอักเสบจากแบคทีเรีย /ภูมิแพ้ เปลือกตาอักเสบ จากไขมัน กระจกตา อักเสบจากเชื้อเริม โรคลูปัส erythematosus ทั่วร่างกาย กลุ่มอาการโจเกรน และอื่นๆ 1) ควรสงสัยโรคโรซาเซียที่ตา เมื่อไม่ตอบสนองต่อการรักษาเปลือกตาอักเสบ ตามปกติ 6)
การรักษาโรคโรซาเซียที่ตา แนะนำให้ใช้แนวทางแบบเป็นขั้นตอนตามความรุนแรง 1) คณะกรรมการระหว่างประเทศ ROSCO คณะผู้เชี่ยวชาญของสมาคมโรซาเซียแห่งชาติสหรัฐอเมริกา และแนวทางการรักษาของสวิตเซอร์แลนด์ได้ให้คำแนะนำในการรักษา
เล็กน้อย
สุขอนามัยเปลือกตา : ล้างเปลือกตาด้วยสบู่ที่ไม่ระคายเคือง ประคบอุ่น นวด 1)
น้ำตาเทียม : สามารถใช้ชนิดที่มีสารกันเสียได้
หลีกเลี่ยงปัจจัยกระตุ้น : ป้องกันรังสียูวี คำแนะนำด้านอาหาร
กรดไขมันโอเมก้า 3 : EPA 720 มก. + DHA 480 มก./วัน 1)
ปานกลาง
ยาหยอดตาอะซิโธรมัยซิน 1-1.5% : วันละ 2 ครั้ง นาน 2 วัน หรือวันละ 1 ครั้ง นาน 5 วัน 1)
Cyclosporine ยาหยอดตา 0.05-0.1% : วันละ 2 ครั้ง ใช้ระยะยาวได้1) .
Tacrolimus ยาหยอดตา 0.03% : วันละ 2 ครั้ง1) .
ยาหยอดตาสเตียรอยด์ : ใช้ระยะสั้นในภาวะอักเสบที่ยังดำเนินอยู่
รุนแรง
Doxycycline ชนิดรับประทาน : ขนาดเริ่มแรก 100 มก. วันละ 1-2 ครั้ง → ขนาดบำรุงรักษา 40 มก./วัน นาน 12 สัปดาห์1) .
Azithromycin ชนิดรับประทาน : 500 มก. วันละ 1 ครั้ง นาน 3 วัน หรือสัปดาห์ละ 1 ครั้ง นาน 3 สัปดาห์1) .
Cyclosporine ทั่วร่างกาย : ใช้เฉพาะในกรณีดื้อต่อการรักษา1) .
IPL + MGX : พิจารณาในกรณีปานกลางถึงรุนแรง
ในเด็ก ใช้ erythromycin ชนิดรับประทานหรือ metronidazole1) .
ยา ขนาดยา หมายเหตุ Doxycycline 40-100 มก./วัน ทางเลือกแรก มีประสิทธิภาพพิสูจน์แล้วในการศึกษา RCT1) อะซิโธรมัยซิน 500 มก./วัน × 3 วัน ในกรณีที่แพ้เตตราไซคลิน มิโนไซคลิน 100 มก./วัน × 12 สัปดาห์ ทางเลือกแทนดอกซีไซคลิน
การกำจัด Demodex ด้วยทิชชู่เช็ดเปลือกตาที่มีเทอร์พีเนน-4-ออล (T4O) มีประสิทธิภาพ
Yin และคณะ (2021) รายงานกรณีผู้หญิงอายุ 72 ปีที่มีเกล็ดกระดี่ที่เกี่ยวข้องกับโรซาเซียที่ดื้อต่อการรักษามา 5 ปี โดยใช้ทิชชู่ T4O 4) ภาวะแดงที่ใบหน้าและเปลือกตาดีขึ้นอย่างชัดเจนใน 1 เดือน และเส้นเลือดฝอยขยายหายไปใน 2 เดือน คะแนน OSDI ดีขึ้นจาก 37 เป็น 15 และการกำจัด Demodex อย่างสมบูรณ์และการหายของอาการคงอยู่นาน 8 เดือนในการติดตามผล
ในการทบทวนอย่างเป็นระบบโดย Shergill และคณะ (2024) ผู้ป่วย 91% (89 จาก 98) แสดงการตอบสนองบางส่วนต่อ IPL + MGX ร่วมกัน 3) ไม่มีการทุเลาโดยสมบูรณ์ แต่ความถี่และความรุนแรงของอาการตาแห้ง และรอยแดงที่ขอบเปลือกตาลดลง โปรโตคอล Toyos ที่มี 3-4 ครั้ง ห่างกัน 4-6 สัปดาห์ถูกใช้อย่างแพร่หลาย
หากแผลเป็นที่กระจกตา เกี่ยวข้องกับแนวสายตา แนะนำให้ทำการปลูกถ่ายกระจกตา ชั้นลึก (DALK ) 1) การปลูกถ่ายกระจกตา ทั้งชั้นมีการพยากรณ์โรคที่ไม่ดีเนื่องจากเส้นเลือดงอกใหม่ในกระจกตา และการอักเสบเรื้อรัง สำหรับการทะลุของกระจกตา ใช้แผ่นเยื่อบุตา การปลูกถ่ายเนื้อเยื่อเทนอน และกาวเนื้อเยื่อ 1)
Q
การรักษาด้วย IPL คืออะไร?
A
การรักษาด้วย IPL (Intense Pulsed Light) เป็นการรักษาที่ใช้แสงพัลส์จากแฟลชแลมป์ฉายไปที่ใบหน้า เพื่อปรับปรุงการไหลออกของต่อมไมโบม ต้านการอักเสบ และกำจัด Demodex โดยไม่ฉายแสงโดยตรงที่เปลือกตา แต่ใช้แผ่นป้องกัน โดยทั่วไปจะทำ 3-4 ครั้ง ห่างกัน 4-6 สัปดาห์ ดูรายละเอียดในส่วนการรักษาด้วย IPL ใน การรักษามาตรฐาน
Q
โรคโรซาเซียที่ตารักษาหายหรือไม่?
A
โรคโรซาเซียที่ตา เป็นโรคเรื้อรัง การรักษาให้หายขาดเป็นเรื่องยาก เป้าหมายของการรักษาคือการควบคุมอาการและป้องกันภาวะแทรกซ้อน การรักษาสุขอนามัยของเปลือกตาอย่างต่อเนื่องและหลีกเลี่ยงปัจจัยกระตุ้นมักช่วยให้คงสภาพที่มั่นคงได้ แต่การอักเสบกำเริบจำเป็นต้องรักษาด้วยยาที่เหมาะสม
พยาธิสรีรวิทยาของโรคโรซาเซียที่ตา เป็นการอักเสบเรื้อรังที่เกี่ยวข้องกับการกระตุ้นมากเกินไปของระบบภูมิคุ้มกันโดยกำเนิด ความผิดปกติของการควบคุมระบบประสาทและหลอดเลือด และความผิดปกติของต่อมไมโบม 1) 2)
การแสดงออกมากเกินไปของ TLR2 บนเคราติโนไซต์มีบทบาทสำคัญ 1) 2) TLR2 กระตุ้นวิถีสัญญาณ NF -κB ทำให้เกิดการผลิตไซโตไคน์ที่ก่อการอักเสบ เช่น IL-1β, TNF -α, IL-6 และ IL-8 ในเวลาเดียวกัน การผลิต cathelicidin LL-37 ถูกส่งเสริมผ่าน serine protease KLK5 2)
LL-37 รักษาการอักเสบเรื้อรังผ่านผลรวมดังต่อไปนี้:
ส่งเสริมการเคลื่อนที่ของเม็ดเลือดขาว
ส่งเสริมการปล่อย matrix metalloproteinase-9, IL-6 และฮิสตามีนจากแมสต์เซลล์ 2)
เพิ่มการผลิต VEGF ในเคราติโนไซต์ → การสร้างหลอดเลือดใหม่และการขยายตัวของเส้นเลือดฝอย
ในน้ำตาของผู้ป่วยโรคโรซาเซียที่ตา ความเข้มข้นของ IL-1α/β, matrix metalloproteinase-8 และ matrix metalloproteinase-9 สูงขึ้น 2) IL-1α ส่งเสริมการผลิตและการกระตุ้น matrix metalloproteinase-9 ทำให้เกิดอาการระคายเคืองที่เปลือกตาและผิวตา ข้อบกพร่องของเยื่อบุกระจกตา แผลที่กระจกตา และเส้นเลือด新生ในกระจกตา 2) ยิ่งการขจัดน้ำตาลดลง ความเข้มข้นของปัจจัยการอักเสบเหล่านี้ก็ยิ่งสูงขึ้น
MGD ถูกนิยามว่าเป็น “ความผิดปกติเรื้อรังแบบกระจายของต่อมไมโบเมียน โดยมีลักษณะการอุดตันของปลายท่อนำสารคัดหลั่ง และ/หรือการเปลี่ยนแปลงทั้งเชิงคุณภาพและปริมาณของสารคัดหลั่งจากต่อม” การมีเคราตินมากเกินไปของเยื่อบุท่อนำสารคัดหลั่งและความหนืดของไมบัมที่เพิ่มขึ้นทำให้เกิดการอุดตัน ส่งผลให้ต่อมสูญเสีย ฝ่อ และการหลั่งลดลง 2) การลดลงของชั้นไขมันจะเร่งการระเหยของน้ำตา ทำให้เกิดภาวะตาแห้ง แบบระเหย
ความผิดปกติของต่อมไมโบเมียน แบ่งออกเป็นชนิดหลั่งน้อยและชนิดหลั่งมาก โดยแต่ละชนิดมีทั้งแบบปฐมภูมิและทุติยภูมิ
Demodex folliculorum และ D. brevis อาศัยเป็นปรสิตในต่อมไขมัน ในผู้ป่วยโรซาเซียมีความหนาแน่นสูงกว่าผิวหนังปกติ และกระตุ้น TLR2 เพื่อเพิ่มการตอบสนองภูมิคุ้มกันโดยกำเนิด 4) ซูเปอร์แอนติเจนที่ผลิตโดยแบคทีเรีย共生 Bacillus oleronius กระตุ้นเซลล์ T CD4+ และมาโครฟาจผ่านการผลิต IL-8 และ IL-12p70 และส่งเสริมการแทรกซึมของเซลล์ Langerhans 4) Demodex ยังเพิ่มการผลิตไลเปสและเอสเทอเรส เร่งการสลายไขมันของไมบัม และทำให้ความผิดปกติของต่อมไมโบเมียน แย่ลง
ในการทบทวนของ Mohamed-Noriega และคณะ (2025) มีรายงานว่า ด้วยความก้าวหน้าในการทำความเข้าใจความผิดปกติของการควบคุมภูมิคุ้มกันและการเปลี่ยนแปลงของไมโครไบโอม การสำรวจการรักษาแบบมุ่งเป้ารวมถึงยาชีวภาพและสารยับยั้งโมเลกุลขนาดเล็กกำลังดำเนินไป 1) ชื่อยาเฉพาะหรือผลการทดลองทางคลินิกยังไม่สะสมเพียงพอ
มีการเสนอว่าภาวะ dysbiosis ในลำไส้อาจเกี่ยวข้องกับการกำเริบหรือการกลับเป็นซ้ำของโรซาเซีย 1) การอธิบายเส้นทางการอักเสบผ่านแกนลำไส้-ตาอาจนำไปสู่การค้นพบเป้าหมายการรักษาใหม่
การศึกษา association ทั่วทั้งจีโนม (GWAS) รายงานความสัมพันธ์ของ single nucleotide polymorphisms เช่น HLA-DRA, BTNLA2 และ HLA-DRB1*03:01 กับโรซาเซีย 1) การอธิบายความโน้มเอียงทางพันธุกรรมอาจเป็นพื้นฐานสำหรับการรักษาเฉพาะบุคคล
ยาหยอดตาต้าน VEGF หรือการฉีดใต้เยื่อบุตา กำลังถูกพิจารณาสำหรับการจัดการเส้นเลือดใหม่ที่กระจกตา 1) การจี้ด้วยเข็มละเอียด (fine-needle diathermy) สำหรับหลอดเลือดฝอยขยายที่มีอยู่แล้วก็ถูกรายงานว่าเป็นทางเลือกหนึ่ง
Mohamed-Noriega K, Loya-Garcia D, Vera-Duarte GR, et al. Ocular rosacea: an updated review. Cornea. 2025;44(4):525-537.
Rodrigues-Braz D, Zhao M, Yesilirmak N, et al. Cutaneous and ocular rosacea: common and specific physiopathogenic mechanisms and study models. Mol Vis. 2021;27:323-353.
Shergill M, Khaslavsky S, Avraham S, et al. A review of intense pulsed light in the treatment of ocular rosacea. J Cutan Med Surg. 2024;28(4):370-374.
Yin HY, Tighe S, Tseng SCG, Cheng AMS . Successful management of chronic blepharo-rosacea associated demodex by lid scrub with terpinen-4-ol. Am J Ophthalmol Case Rep. 2021;23:101171.
Li SWR, Clancy N, Intzedy L, et al. Unilateral peri-orbital oedema and mechanical ptosis: an unusual case presentation of rosacea. Case Rep Ophthalmol. 2025;16:677-685.
Khadamy J. Ocular rosacea: don’t forget eyelids and skin in the assessment of this stubborn ocular surface disease. Cureus. 2024;16(1):e51439.