眼睑表现

眼酒渣鼻(眼型酒渣鼻)
一目了然的要点
Section titled “一目了然的要点”1. 什么是眼酒渣鼻?
Section titled “1. 什么是眼酒渣鼻?”眼酒渣鼻(ocular rosacea)是慢性炎症性皮肤病酒渣鼻的眼部类型(第IV亚型)1)。以毛细血管扩张、睑缘炎、睑板腺功能障碍(MGD)和角膜炎为主要表现,引起眼表慢性炎症。
酒渣鼻的全球患病率约为5.5%,其中58%~72%的患者出现眼部症状1)。好发年龄为25~55岁,女性更常见。多见于Fitzpatrick皮肤类型I~II(白皙皮肤),但肤色较深的人种也可发生1)。
皮肤表现先于眼部症状者占53%,皮肤和眼部同时出现者占27%,眼部表现先于皮肤者占20% 1)。因此,需要认识到即使没有皮肤症状,眼酒渣鼻也可能发病。儿童病例(儿童睑缘角结膜炎)也有报道1)。
眼部表现先于皮肤表现出现的病例约占全部病例的20%1)。即使没有面部红斑或毛细血管扩张等典型皮肤症状,也可能表现为慢性睑缘炎或睑板腺功能障碍。如果眼表症状持续存在,应考虑眼酒渣鼻的可能性。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”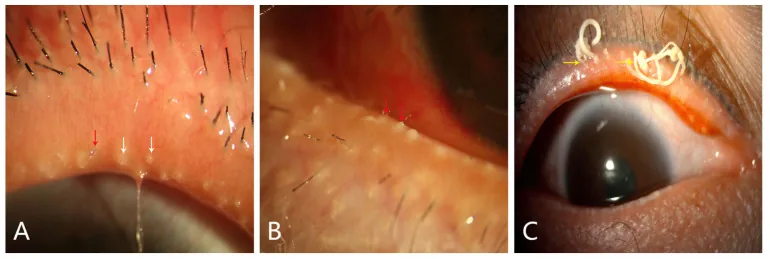
眼酒渣鼻的自觉症状是非特异性的,需要与干眼症进行鉴别1)。
症状在反复加重和缓解的过程中随时间推移有进展趋势1)。皮肤症状的严重程度与眼部症状的严重程度并不一定相关。
结膜和角膜表现
罕见表现
Morbihan综合征:前额、鼻、眉间、颊部和眼周区域的隐匿性水肿。伴有淋巴水肿5)。
鼻赘(rhinophyma):晚期皮肤表现。皮肤增厚、结节和纤维化。
非侵入性睑板腺成像(meibography)有助于睑板腺的形态评估。睑板腺成像是通过透照眼睑在活体内观察睑板腺结构的唯一方法。
3. 病因和危险因素
Section titled “3. 病因和危险因素”眼酒渣鼻的确切病因尚不清楚,但涉及免疫异常、血管调节失调、微生物因素和遗传易感性的综合作用1)。
- 免疫功能障碍:先天免疫系统的过度激活。TLR2过度表达导致KLK5增加,抗菌肽LL-37异常产生,VEGF升高,进而引起血管新生和炎症1)2)。
- 蠕形螨:在酒渣鼻患者中密度较高。共生菌 Bacillus oleronius 引发免疫反应,加重眼表炎症1)4)
- 神经血管调节异常:皮肤神经功能障碍加剧潮红和灼热感1)
- 遗传易感性:已报道 HLA-DRA、BTNLA2 等 HLA 相关多态性1)
- 环境与生活习惯因素:紫外线、极端气温和风、酒精、辛辣食物、压力、特定化妆品或药物是加重因素1)
长时间暴露于紫外线、摄入酒精和咖啡因、辛辣食物和热饮、精神压力、剧烈运动、暴露于极端气温和风是典型的加重因素。这些因素促进血管扩张和炎症,导致症状复发。由于每个人的诱因不同,建议通过生活日志了解自身触发因素。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”眼酒渣鼻是临床诊断,没有特异的检查标准1)。2019年全球酒渣鼻共识(ROSCO)小组推荐了全面的诊断方法1)。
- 持续性面中部红斑:周期性加重
- 眼部表现:眼睑缘毛细血管扩张、睑缘炎、角膜炎/结膜炎
- 问诊:症状的性质和频率、加重因素、皮肤症状的有无。使用 OSDI/SPEED 问卷进行定量评估6)
- 皮肤观察:面部中央(脸颊、鼻子、下巴、额头)的红斑、毛细血管扩张、丘疹和脓疱
- 裂隙灯显微镜检查:眼睑边缘的血管扩张、增厚和不规则;睑板腺功能障碍的程度(睑板腺分泌物的质量和可挤出性);结膜和角膜表现
- 泪液检查:泪膜破裂时间(TBUT)、荧光素/丽丝胺绿染色
- 睑板腺成像:睑板腺的形态学评估;缺失(dropout)的量化
需要与干眼症、细菌性/过敏性结膜炎、脂溢性睑缘炎、单纯疱疹角膜炎、系统性红斑狼疮、干燥综合征等进行鉴别1)。当常规睑缘炎治疗反应不佳时,应怀疑眼酒渣鼻6)。
5. 标准治疗方法
Section titled “5. 标准治疗方法”眼酒渣鼻的治疗建议根据严重程度采取阶梯式方法1)。ROSCO国际专家组、美国酒渣鼻协会专家委员会和瑞士治疗指南提供了治疗建议。
轻度
眼睑卫生:使用非刺激性肥皂清洁眼睑、热敷、按摩1)。
人工泪液:可含防腐剂。
避免加重因素:紫外线防护、饮食指导。
Omega-3脂肪酸:EPA 720 mg + DHA 480 mg/天1)。
中度
阿奇霉素滴眼液1-1.5%:每日两次,持续2天;或每日一次,持续5天1)。
环孢素滴眼液0.05%~0.1%:每日2次。可长期使用1)。
他克莫司滴眼液0.03%:每日2次1)。
类固醇滴眼液:活动性炎症时短期使用。
重度
儿童使用口服红霉素或甲硝唑1)。
全身用药列表
Section titled “全身用药列表”| 药物 | 剂量 | 备注 |
|---|---|---|
| 多西环素 | 40~100 mg/日 | 一线用药。RCT证实有效1) |
| 阿奇霉素 | 500毫克/日×3天 | 用于四环素不耐受者 |
| 米诺环素 | 100毫克/日×12周 | 多西环素替代品 |
使用含有萜品烯-4-醇(T4O)的眼睑擦拭巾去除蠕形螨是有效的。
Yin等人(2021)报告了一例72岁女性,患有5年难治性酒渣鼻相关睑缘炎,使用T4O擦拭巾治疗4)。1个月内面部和眼睑红斑明显改善,2个月内毛细血管扩张消失。OSDI评分从37改善至15,8个月随访期间蠕形螨完全清除且症状消失得以维持。
Shergill等人(2024)的系统评价显示,IPL+MGX联合治疗在98例中91%(89例)获得部分缓解3)。未见完全缓解病例,但干眼症状的频率和严重程度以及眼睑缘发红有所减轻。常用Toyos方案,即每4-6周进行3-4次治疗。
当角膜瘢痕累及视轴时,建议进行深板层角膜移植术(DALK)1)。由于角膜新生血管和慢性炎症,全层角膜移植术预后较差。角膜穿孔可采用结膜瓣、Tenon囊补片移植和组织粘合剂1)。
眼酒渣鼻是一种慢性疾病,完全治愈困难。治疗目标是控制症状和预防并发症。通过持续的眼睑卫生和避免诱发因素,通常可以维持稳定状态,但炎症复发时需要适当的药物治疗。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”眼酒渣鼻的病理生理是先天免疫系统过度激活、神经血管调节异常和睑板腺功能障碍共同参与的慢性炎症1)2)。
先天免疫系统异常
Section titled “先天免疫系统异常”角质形成细胞中TLR2的过度表达起核心作用1)2)。TLR2激活NF-κB信号通路,诱导IL-1β、TNF-α、IL-6和IL-8等炎性细胞因子的产生。同时,通过丝氨酸蛋白酶KLK5促进抗菌肽LL-37的产生2)。
LL-37通过以下综合作用维持慢性炎症:
- 促进白细胞迁移
- 促进肥大细胞释放MMP-9、IL-6和组胺2)
- 增加角质形成细胞中VEGF的产生 → 血管新生和毛细血管扩张
泪液中的炎症因子
Section titled “泪液中的炎症因子”眼酒渣鼻患者泪液中IL-1α/β、MMP-8和MMP-9的浓度升高2)。IL-1α促进MMP-9的产生和激活,导致眼睑和眼表刺激症状、角膜上皮缺损、角膜溃疡和角膜新生血管2)。泪液清除率越低,这些炎症因子的浓度越高。
睑板腺功能障碍(MGD)
Section titled “睑板腺功能障碍(MGD)”MGD被定义为“睑板腺的弥漫性慢性异常,以终末导管阻塞和/或腺体分泌的质或量改变为特征”。导管上皮角化过度和睑板腺分泌物黏度增加导致阻塞,进而引起腺体脱落、萎缩和分泌减少2)。脂质层减少会促进泪液蒸发,导致蒸发过强型干眼。
睑板腺功能障碍大致分为分泌减少型和分泌增多型,每种类型又有原发性和继发性之分。
蠕形螨的致病作用
Section titled “蠕形螨的致病作用”毛囊蠕形螨和短蠕形螨寄生于皮脂腺。在酒渣鼻患者中,其密度高于正常皮肤,可激活TLR2,增强先天免疫应答4)。共生菌Bacillus oleronius产生的超抗原通过IL-8和IL-12p70的产生激活CD4+ T细胞和巨噬细胞,促进朗格汉斯细胞浸润4)。蠕形螨还增加脂肪酶和酯酶的产生,促进睑板腺脂质的分解,加重睑板腺功能障碍。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”生物制剂与小分子抑制剂
Section titled “生物制剂与小分子抑制剂”Mohamed-Noriega等人(2025)的综述报告称,随着对免疫失调和微生物组变化理解的深入,包括生物制剂和小分子抑制剂在内的靶向治疗的探索正在推进1)。具体药物名称和临床试验结果尚未充分积累。
肠道微生物组与眼表
Section titled “肠道微生物组与眼表”有研究指出,肠道菌群失调可能与酒渣鼻的加重和复发有关1)。通过肠-眼轴介导的炎症通路的阐明可能有助于发现新的治疗靶点。
基因分析的进展
Section titled “基因分析的进展”全基因组关联研究(GWAS)报告称,HLA-DRA、BTNLA2、HLA-DRB1*03:01等单核苷酸多态性与酒渣鼻相关1)。遗传易感性的阐明可能为个体化治疗奠定基础。
抗VEGF治疗
Section titled “抗VEGF治疗”抗VEGF滴眼液或结膜下注射正在被考虑用于角膜新生血管的管理1)。针对现有毛细血管扩张的细针透热疗法也被报道为一种选择。
8. 参考文献
Section titled “8. 参考文献”- Mohamed-Noriega K, Loya-Garcia D, Vera-Duarte GR, et al. Ocular rosacea: an updated review. Cornea. 2025;44(4):525-537.
- Rodrigues-Braz D, Zhao M, Yesilirmak N, et al. Cutaneous and ocular rosacea: common and specific physiopathogenic mechanisms and study models. Mol Vis. 2021;27:323-353.
- Shergill M, Khaslavsky S, Avraham S, et al. A review of intense pulsed light in the treatment of ocular rosacea. J Cutan Med Surg. 2024;28(4):370-374.
- Yin HY, Tighe S, Tseng SCG, Cheng AMS. Successful management of chronic blepharo-rosacea associated demodex by lid scrub with terpinen-4-ol. Am J Ophthalmol Case Rep. 2021;23:101171.
- Li SWR, Clancy N, Intzedy L, et al. Unilateral peri-orbital oedema and mechanical ptosis: an unusual case presentation of rosacea. Case Rep Ophthalmol. 2025;16:677-685.
- Khadamy J. Ocular rosacea: don’t forget eyelids and skin in the assessment of this stubborn ocular surface disease. Cureus. 2024;16(1):e51439.
