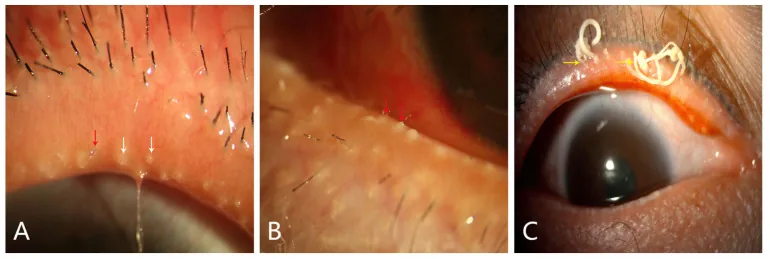
علامات الجفن
توسع الشعيرات الدموية في حافة الجفن: يُلاحظ في 50-94% من الحالات. يصاحبه احمرار 1).
خلل غدة ميبوم: موجود في ما يصل إلى 92% من الحالات. إفراز ميبوم مركز ومعكر. انسداد فتحات الغدة.
تكرار البردة والجليدة: يحدث ثانويًا لخلل غدة ميبوم.

العد الوردي العيني (ocular rosacea) هو النوع العيني من العد الوردي، وهو مرض جلدي التهابي مزمن (النوع الفرعي الرابع) 1). يتميز بتوسع الشعيرات الدموية، والتهاب الجفن، وخلل غدة ميبوم (MGD)، والتهاب القرنية، مما يسبب التهابًا مزمنًا في سطح العين.
يبلغ معدل انتشار العد الوردي عالميًا حوالي 5.5%، وتظهر أعراض العين لدى 58-72% من المرضى 1). يتراوح العمر الشائع للإصابة بين 25 و55 عامًا، ويتم تشخيصه أكثر عند النساء. وهو أكثر شيوعًا في أنواع البشرة فيتزباتريك I-II (البشرة الفاتحة)، ولكنه يحدث أيضًا في الأشخاص ذوي البشرة الداكنة 1).
في 53% من الحالات، تظهر الأعراض الجلدية أولاً، وفي 27% تظهر الأعراض الجلدية والعينية معًا، وفي 20% تظهر الأعراض العينية أولاً 1). لذلك، من الضروري إدراك أن العد الوردي العيني يمكن أن يحدث دون أعراض جلدية. كما تم الإبلاغ عن حالات لدى الأطفال (التهاب الجفن والملتحمة والقرنية لدى الأطفال) 1).
تصل نسبة الحالات التي تظهر فيها الأعراض العينية قبل الجلدية إلى حوالي 20% من الإجمالي1). حتى في غياب الأعراض الجلدية النمطية مثل احمرار الوجه وتوسع الشعيرات الدموية، قد يظهر المرض على شكل التهاب جفن مزمن أو خلل في غدة الميبوم. إذا استمرت أعراض سطح العين، يجب مراعاة احتمالية التهاب العين الوردي.
الأعراض الذاتية لالتهاب العين الوردي غير محددة، وتتطلب التمييز عن جفاف العين1).
تميل الأعراض إلى التفاقم والهدوء بشكل متكرر مع تقدم المرض بمرور الوقت1). لا تتراوح شدة الأعراض الجلدية بالضرورة مع شدة الأعراض العينية.
علامات الجفن
توسع الشعيرات الدموية في حافة الجفن: يُلاحظ في 50-94% من الحالات. يصاحبه احمرار 1).
خلل غدة ميبوم: موجود في ما يصل إلى 92% من الحالات. إفراز ميبوم مركز ومعكر. انسداد فتحات الغدة.
تكرار البردة والجليدة: يحدث ثانويًا لخلل غدة ميبوم.
علامات الملتحمة والقرنية
احتقان الملتحمة: احمرار في الملتحمة البصلية. قد يصاحبه تفاعل جريبي أو حليمي 1).
آفات القرنية: تظهر في 25-50% من الحالات. قد تتطور من التهاب القرنية النقطي السطحي إلى ارتشاح هامشي، ثم أوعية دموية جديدة، ثم قرحة، ثم ثقب 1).
ندبة القرنية: إذا امتد الالتهاب المزمن إلى المحور البصري، فقد يسبب ضعف البصر.
علامات نادرة
متلازمة موربيهان: وذمة خفية في الجبهة والأنف ومنطقة بين الحاجبين والخدين وحول العينين. مصحوبة بوذمة لمفية 5).
الأنف الكحولي (Rhinophyma): علامة جلدية متأخرة. سماكة الجلد وعقيدات وتليف.
يُعد تصوير الميبوغرافيا غير الجراحي مفيدًا لتقييم شكل غدة ميبوم. الميبوغرافيا هي الطريقة الوحيدة لمراقبة بنية غدة ميبوم شكليًا في الجسم الحي عن طريق فحص الجفن بالضوء النافذ.
السبب الدقيق لالتهاب الجفن الوردي غير معروف، ولكن يبدو أن خلل المناعة، واضطراب تنظيم الأوعية الدموية، والعوامل الميكروبية، والاستعداد الوراثي تلعب دورًا مشتركًا 1).
التعرض الطويل للأشعة فوق البنفسجية، تناول الكحول والكافيين، الأطعمة الحارة والمشروبات الساخنة، الإجهاد النفسي، التمارين الشاقة، والتعرض لدرجات الحرارة القصوى والرياح هي عوامل محفزة نموذجية. تعزز هذه العوامل توسع الأوعية والالتهاب، مما يؤدي إلى انتكاس الأعراض. نظرًا لاختلاف العوامل المحفزة من شخص لآخر، يُوصى بتدوين يوميات لتحديد المحفزات الشخصية.
عد وردي العين هو تشخيص سريري، ولا توجد معايير فحص محددة 1). يوصي فريق الإجماع العالمي للعد الوردي (ROSCO) لعام 2019 بنهج تشخيصي شامل 1).
يجب التفريق بين متلازمة جفاف العين، التهاب الملتحمة الجرثومي/التحسسي، التهاب الجفن الدهني، التهاب القرنية الهربسي البسيط، الذئبة الحمامية الجهازية، متلازمة شوغرن وغيرها 1). يجب الاشتباه بالوردية العينية عندما لا تستجيب الحالة للعلاج المعتاد لالتهاب الجفن 6).
يوصى باتباع نهج تدريجي لعلاج الوردية العينية حسب شدة الحالة 1). تقدم اللجنة الدولية لـ ROSCO، ولجنة الخبراء التابعة للجمعية الوطنية للوردية، والمبادئ التوجيهية السويسرية للعلاج توصيات علاجية.
خفيف
نظافة الجفن: غسل الجفن بصابون غير مهيج، الكمادات الدافئة، التدليك 1).
الدموع الاصطناعية: يمكن استخدامها حتى مع المواد الحافظة.
تجنب عوامل التفاقم: الحماية من الأشعة فوق البنفسجية، الإرشادات الغذائية.
أحماض أوميغا 3 الدهنية: EPA 720 ملغ + DHA 480 ملغ/يوم 1).
متوسط
قطرات أزيثروميسين 1-1.5%: مرتين يومياً لمدة يومين، أو مرة يومياً لمدة 5 أيام 1).
سيكلوسبورين قطرات عينية 0.05-0.1%: مرتين يوميًا. يمكن استخدامه لفترة طويلة1).
تاكوليموس قطرات عينية 0.03%: مرتين يوميًا1).
قطرات عينية ستيرويدية: تستخدم لفترة قصيرة في حالات الالتهاب النشط.
شديد
دوكسيسيكلين فموي: جرعة أولى 100 مجم 1-2 مرة/يوم → جرعة صيانة 40 مجم/يوم. لمدة 12 أسبوعًا1).
أزيثروميسين فموي: 500 مجم مرة يوميًا لمدة 3 أيام، أو مرة أسبوعيًا لمدة 3 أسابيع1).
سيكلوسبورين جهازي: يقتصر على الحالات المقاومة للعلاج1).
IPL + MGX: يُنظر فيه للحالات المتوسطة والشديدة.
عند الأطفال، يُستخدم إريثروميسين فموي أو ميترونيدازول1).
| الدواء | الجرعة | ملاحظات |
|---|---|---|
| دوكسيسيكلين | 40-100 مجم/يوم | الخيار الأول. أثبتت التجارب السريرية العشوائية فعاليته1) |
| أزيثروميسين | 500 ملغ/يوم × 3 أيام | في حالة عدم تحمل التتراسيكلين |
| مينوسيكلين | 100 ملغ/يوم × 12 أسبوعًا | بديل للدوكسيسيكلين |
إزالة الديموديكس باستخدام مناديل الجفون المحتوية على تيربينين-4-أول (T4O) فعالة.
أبلغ يين وآخرون (2021) عن حالة لامرأة تبلغ من العمر 72 عامًا تعاني من التهاب الجفن المرتبط بالوردية المقاوم للعلاج لمدة 5 سنوات، وتم استخدام مناديل T4O 4). تحسن الاحمرار في الوجه والجفون بشكل ملحوظ بعد شهر واحد، واختفى توسع الشعيرات الدموية بعد شهرين. تحسنت درجة OSDI من 37 إلى 15، واستمر القضاء التام على الديموديكس واختفاء الأعراض خلال متابعة لمدة 8 أشهر.
في المراجعة المنهجية لشيرجيل وآخرون (2024)، أظهر 91% (89 من 98) من المرضى استجابة جزئية للعلاج المركب IPL + MGX 3). لم تكن هناك حالات شفاء تام، لكن تواتر وشدة أعراض جفاف العين واحمرار حافة الجفن انخفضت. يُستخدم بروتوكول تويوس الذي يتضمن 3-4 جلسات بفاصل 4-6 أسابيع بشكل شائع.
في حالة امتداد ندبة القرنية إلى المحور البصري، يُوصى بإجراء زرع القرنية الطبقي العميق (DALK) 1). زرع القرنية كامل السمعة له تشخيص سيئ بسبب الأوعية الدموية الجديدة في القرنية والالتهاب المزمن. في حالة ثقب القرنية، يُستخدم رفرف الملتحمة، وزرع رقعة تينون، والمواد اللاصقة للأنسجة 1).
علاج IPL (الضوء النبضي المكثف) هو علاج يستخدم ضوءًا نابضًا من مصباح فلاش يُسلط على الوجه لتحسين تدفق غدد ميبوم، ومكافحة الالتهاب، والقضاء على الديموديكس. لا يُسلط الضوء مباشرة على الجفن، بل يتم باستخدام درع واقٍ. عادةً ما يتم إجراء 3-4 جلسات بفاصل 4-6 أسابيع. راجع قسم علاج IPL في العلاجات القياسية للتفاصيل.
التهاب الجفن الوردي هو مرض مزمن، ومن الصعب الشفاء التام منه. هدف العلاج هو السيطرة على الأعراض والوقاية من المضاعفات. يمكن الحفاظ على حالة مستقرة في كثير من الأحيان من خلال الاستمرار في نظافة الجفن وتجنب عوامل التفاقم، ولكن يجب التعامل مع انتكاس الالتهاب بالعلاج الدوائي المناسب.
تتضمن فيزيولوجيا مرض التهاب الجفن الوردي التهابًا مزمنًا ناتجًا عن فرط تنشيط المناعة الفطرية، واضطراب التنظيم العصبي الوعائي، وخلل وظيفة غدد ميبوم 1)2).
يلعب فرط التعبير عن TLR2 في الخلايا الكيراتينية دورًا مركزيًا 1)2). ينشط TLR2 مسار إشارات NF-κB، مما يحفز إنتاج السيتوكينات الالتهابية مثل IL-1β وTNF-α وIL-6 وIL-8. في الوقت نفسه، يتم تعزيز إنتاج الكاثيليسيدين LL-37 عبر البروتياز السيريني KLK5 2).
يحافظ LL-37 على الالتهاب المزمن من خلال التأثيرات المركبة التالية:
في دموع مرضى التهاب الجفن الوردي، ترتفع تركيزات IL-1α/β والماتريكس ميتالوبروتيناز-8 والماتريكس ميتالوبروتيناز-9 2). يعزز IL-1α إنتاج وتنشيط الماتريكس ميتالوبروتيناز-9، مما يسبب أعراض تهيج الجفن وسطح العين، وعيوب ظهارة القرنية، وتقرحات القرنية، وتكون أوعية دموية جديدة في القرنية 2). كلما انخفض تصفية الدموع، زاد تركيز هذه العوامل الالتهابية.
يُعرَّف مرض MGD بأنه “اضطراب مزمن منتشر في غدد ميبوم، يتميز بانسداد الأجزاء الطرفية للقنوات و/أو تغيرات نوعية وكمية في إفراز الغدد”. يؤدي فرط التقرن في ظهارة القنوات وزيادة لزوجة الميبوم إلى انسداد، مما يسبب فقدان الغدد وضمورها وانخفاض إفرازها 2). يؤدي انخفاض الطبقة الدهنية إلى زيادة تبخر الدموع، مما يسبب جفاف العين التبخري.
ينقسم قصور غدد ميبوم إلى نوعين: النوع الناقص الإفراز والنوع الزائد الإفراز، ولكل منهما أشكال أولية وثانوية.
تتطفل ديمودكس فوليكولوروم وديمودكس بريفيس على الغدد الدهنية. توجد بكثافة أعلى في مرضى العد الوردي مقارنة بالجلد الطبيعي، وتنشط TLR2 لتعزيز الاستجابة المناعية الفطرية 4). المستضدات الفائقة التي تنتجها البكتيريا المتكافلة Bacillus oleronius تنشط الخلايا التائية CD4+ والبلاعم عبر إنتاج IL-8 وIL-12p70، وتعزز تسلل خلايا لانغرهانس 4). كما يعزز ديمودكس إنتاج الليباز والإستيراز، مما يسرع تحلل الدهون في الميبوم ويفاقم قصور غدد ميبوم.
في مراجعة محمد-نورييغا وآخرين (2025)، تم الإبلاغ عن تقدم البحث في العلاجات المستهدفة بما في ذلك الأدوية البيولوجية ومثبطات الجزيئات الصغيرة، مع تقدم فهم خلل التنظيم المناعي وتغيرات الميكروبيوم 1). لم تتراكم بعد أسماء الأدوية المحددة أو نتائج التجارب السريرية بشكل كافٍ.
تم اقتراح أن خلل الجراثيم المعوية قد يشارك في تفاقم أو انتكاس العد الوردي 1). قد يؤدي توضيح مسارات الالتهاب عبر محور الأمعاء-العين إلى اكتشاف أهداف علاجية جديدة.
أبلغت دراسات الارتباط على مستوى الجينوم (GWAS) عن ارتباط تعدد أشكال النوكليوتيدات المفردة مثل HLA-DRA وBTNLA2 وHLA-DRB1*03:01 بالعد الوردي 1). يمكن أن يشكل توضيح الاستعداد الوراثي أساسًا للعلاج الشخصي.
يتم دراسة قطرات العين المضادة لـ VEGF أو الحقن تحت الملتحمة لإدارة الأوعية الدموية الجديدة في القرنية 1). كما تم الإبلاغ عن الكي بالإبرة الدقيقة (fine-needle diathermy) لتوسع الشعيرات الدموية الحالي كخيار علاجي.