ยาหยอดตาชนิดจ่ายตามใบสั่งแรกที่ได้รับการอนุมัติจาก FDA ซึ่งมุ่งเป้าไปที่การระเหยของน้ำตา ได้รับการอนุมัติในสหรัฐอเมริกาเมื่อเดือนพฤษภาคม 2023
สูตรปราศจากน้ำและปราศจากสารกันเสียด้วยสารออกฤทธิ์ 100% สร้างชั้นโมเลกุลเดี่ยวบนผิวน้ำตาเพื่อยับยั้งการระเหย
ช่วยปรับปรุงอาการและอาการแสดงของตาแห้ง แบบระเหยที่เกี่ยวข้องกับความผิดปกติของต่อมไมโบเมียน (MGD )
ประสิทธิภาพและความปลอดภัยได้รับการยืนยันในการทดลองระยะที่ 3 (GOBI และ MOJAVE) และการวิเคราะห์อภิมาน
อาการไม่พึงประสงค์ที่พบบ่อยที่สุดคือตามัว (1.3–3.0%) ซึ่งไม่รุนแรงและเกิดขึ้นชั่วคราว
สารละลายทางจักษุวิทยาเพอร์ฟลูออโรเฮกซิลออกเทน (ชื่อการค้า: Miebo ®, Bausch+Lomb) เป็นยาที่ได้รับการอนุมัติจาก FDA ในเดือนพฤษภาคม 2023 สำหรับรักษาอาการและอาการแสดงของโรคตาแห้ง เป็นยาหยอดตาชนิดจ่ายตามใบสั่งแรกที่ได้รับการอนุมัติจาก FDA ซึ่งมุ่งเป้าไปที่การระเหยของน้ำตา 2) .
PFHO เป็นสารกึ่งฟลูออโรแอลเคนที่มีคุณสมบัติเป็นแอมฟิฟิลิก (สูตรเคมี C₁₄H₁₇F₁₃, F6H8) โดยมีส่วนไฮโดรคาร์บอนที่ชอบไขมันและส่วนฟลูออโรคาร์บอนที่ไม่ชอบน้ำมัน 3) สูตรนี้เป็นสูตรส่วนประกอบเดี่ยวที่มีสารออกฤทธิ์ 100% ปราศจากน้ำและปราศจากสารกันเสีย 4) ในสหรัฐอเมริกาจำหน่ายเป็นยาจ่ายตามใบสั่ง แต่ในยุโรป ออสเตรเลีย และนิวซีแลนด์ มีการใช้มาหลายปีภายใต้ชื่อ EvoTears®/NovaTears® 4) .
โรคตาแห้ง เป็นโรคที่มีหลายปัจจัยซึ่งส่งผลกระทบต่อผู้คนมากกว่า 16 ล้านคนในสหรัฐอเมริกา และการระเหยของน้ำตาที่เพิ่มขึ้นมีส่วนเกี่ยวข้องถึง 90% ของกรณี 3) ความผิดปกติของต่อมไมโบเมียน เป็นสาเหตุใหญ่ที่สุดของตาแห้ง แบบระเหย 1) .
Q
PFHO แตกต่างจากยารักษาตาแห้งชนิดอื่นอย่างไร?
A
ยาจ่ายตามใบสั่งรักษาตาแห้ง ที่ได้รับการอนุมัติจาก FDA ที่มีอยู่ เช่น ไซโคลสปอรีน (Restasis® และ Cequa®) และลิฟิเทกราสต์ (Xiidra®) ช่วยเพิ่มการผลิตน้ำตาผ่านฤทธิ์ต้านการอักเสบ วาเรนิคลีน (Tyrvaya®) มุ่งเป้าไปที่วิถีประสาทพาราซิมพาเทติกเพื่อกระตุ้นการหลั่งน้ำตา ในทางตรงกันข้าม PFHO มีกลไกการออกฤทธิ์ที่แตกต่างอย่างสิ้นเชิงโดยสร้างชั้นป้องกันบนผิวน้ำตาเพื่อป้องกันการระเหย และเป็นยาหยอดตาชนิดจ่ายตามใบสั่งชนิดแรกที่เฉพาะสำหรับตาแห้ง แบบระเหย
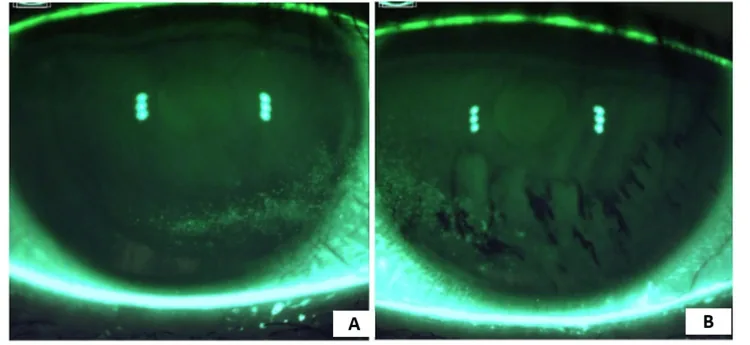
ภาพของ Perfluorohexyloctane Cureus. 2025; 17(2):e78554. Figure 2. PM
CI D: PMC11887804. License: CC BY.
ภาพถ่ายจากกล้องจุลทรรศน์ชนิดกรีดภายใต้ฟลูออเรสซีน แสดงการย้อมสีผิวกระจกตา และการเปลี่ยนแปลงของชั้นน้ำตาที่สามารถเปรียบเทียบระหว่างตาทั้งสองข้าง แสดงให้เห็นความเสียหายของเยื่อบุกระจกตา และการเปลี่ยนแปลงก่อนและหลังการรักษา
อาการที่ผู้ป่วยรับรู้ได้ของ DED โดยทั่วไปรวมถึงตาแห้ง ชนิดระเหยมีดังนี้2)
อาการตาแห้ง : อาการที่พบบ่อยที่สุดแสบร้อนหรือเสียบ : เกี่ยวข้องกับการตอบสนองต่อการอักเสบความรู้สึกมีสิ่งแปลกปลอม : ร่วมกับความเสียหายของผิวตากลัวแสง : เกิดขึ้นร่วมกับความเสียหายของเยื่อบุกระจกตา ตามัว : การมองเห็น เปลี่ยนแปลงชั่วคราวเนื่องจากชั้นน้ำตาไม่คงที่ล้าตา : แย่ลงเมื่อทำงานกับอุปกรณ์ดิจิทัล
ระยะเวลาการแตกตัวของชั้นน้ำตาสั้นลง (BUT ) : ในเกณฑ์การวินิจฉัยของญี่ปุ่น BUT ≤5 วินาทีเป็นข้อกำหนดสำหรับการวินิจฉัยที่แน่นอนการย้อมฟลูออเรสซีน กระจกตา เป็นบวกกระจกตา คะแนน tCF S (คะแนนการย้อมฟลูออเรสซีน กระจกตา ทั้งหมด) ใช้เป็นตัวชี้วัดหลักในการทดลองทางคลินิกความผิดปกติของต่อมไมโบเมียน : การอุดตันของช่องเปิดต่อมและการเปลี่ยนแปลงคุณภาพของไมบัมการลดลงของขอบน้ำตา (tear meniscus) : สะท้อนถึงปริมาณน้ำตาที่ลดลงความเสียหายของเยื่อบุกระจกตา และเยื่อบุตา : ตาแดง , กระจกตา อักเสบแบบจุดตื้น
ตาแห้งชนิดระเหยเพิ่มขึ้น
ความผิดปกติของต่อมไมโบเมียน (MGD ) : สาเหตุหลักของตาแห้ง ชนิดระเหยเพิ่มขึ้น การอุดตันของท่อปลายต่อมไมโบเมียน หรือการเปลี่ยนแปลงคุณภาพของสารคัดหลั่งทำให้ชั้นไขมันน้ำตาทำงานผิดปกติ1)
การกระพริบตาไม่เหมาะสม : การลดความถี่ในการกระพริบตา (เช่น การทำงานกับ VDT) ทำให้การระเหยของน้ำตาเพิ่มขึ้น
ปัจจัยภายนอก : การใส่คอนแทคเลนส์, ความชื้นในสิ่งแวดล้อมต่ำ, สารกันเสียในยาหยอดตา เป็นปัจจัยเสี่ยง
เชื่อกันว่า มากถึง 90% ของผู้ป่วย DED เกี่ยวข้องกับการระเหยที่เพิ่มขึ้น และ PFHO เป็นยาที่มุ่งเป้าไปที่ชนิดย่อยนี้3)
ตาแห้งชนิดขาดน้ำตา
กลุ่มอาการโจเกรน (Sjögren’s syndrome) : โรคภูมิต้านตนเองที่การอักเสบของต่อมน้ำตาทำให้การหลั่งน้ำตาลดลง
ชนิดที่ไม่ใช่โจเกรน : การทำงานของต่อมน้ำตาลดลงตามอายุ, การอุดตันของท่อน้ำตา, สาเหตุจากยา (ยาแก้แพ้, ยาต้านโคลิเนอร์จิก)
ประมาณ 14% ของผู้ป่วย DED ทั้งหมด เป็นชนิดขาดน้ำตาล้วนๆ และประมาณ 30% เป็นชนิดผสมระหว่างระเหยเพิ่มขึ้นและขาดน้ำตา3)
ยาหยอดตาไซโคลสปอรีน : ยาปรับภูมิคุ้มกันที่มุ่งเพิ่มการผลิตน้ำตา เหมาะสำหรับชนิดขาดน้ำตา3)
อายุและเพศ : ความชุกเพิ่มขึ้นตามอายุ พบในผู้หญิงมากกว่า โดยเพิ่มขึ้นจาก 5.7% ในผู้ที่มีอายุต่ำกว่า 50 ปี เป็น 9.8% ในผู้ที่มีอายุ 75 ปีขึ้นไป2) การรักษาด้วยฮอร์โมนเอสโตรเจนหลังหมดประจำเดือน : ความผันผวนของฮอร์โมนเป็นปัจจัยเสี่ยงต่อภาวะตาแห้ง การทำงานกับ VDT : การลดลงของอัตราการกระพริบตาทำให้การระเหยของน้ำตาเพิ่มขึ้นการใช้คอนแทคเลนส์ : ต้องถอดคอนแทคเลนส์ก่อนหยอดยา และสามารถใส่กลับได้หลังจากอย่างน้อย 30 นาที
เพื่อบรรเทาอาการตาแห้ง ควรกระพริบตาอย่างมีสติ พักเป็นระยะระหว่างทำงานกับ VDT และใช้เครื่องเพิ่มความชื้นในอากาศ การประคบอุ่นและการทำความสะอาดเปลือกตาช่วยรักษาการทำงานของต่อมไมโบเมียน หากอาการยังคงอยู่ ควรปรึกษาจักษุแพทย์
ตามเกณฑ์การวินิจฉัยของกลุ่มวิจัยตาแห้ง แห่งญี่ปุ่น การวินิจฉัยที่แน่นอนคือเมื่อมีอาการ主观และเวลาแตกตัวของฟิล์มน้ำตา (BUT ) ≤ 5 วินาที ตามคำจำกัดความของ TFOS DEWS II นอกจากการสูญเสียสมดุลของฟิล์มน้ำตาแล้ว การเพิ่มขึ้นของออสโมลาริตีของน้ำตา การอักเสบของผิวตา และความผิดปกติทางประสาทสัมผัสก็มีบทบาทในการก่อโรคเช่นกัน
การตรวจ สิ่งที่ประเมิน การใช้ในการทดลองทางคลินิก tCF S ความเสียหายของเยื่อบุกระจกตา ตัวชี้วัดหลักใน GOBI และ MOJAVE คะแนนความแห้ง VAS อาการที่ผู้ป่วยรับรู้ เหมือนข้างต้น แบบสอบถาม OSDI คุณภาพชีวิตและความรุนแรงของอาการ ตัวชี้วัดรอง
เวลาแตกตัวของชั้นน้ำตา (BUT ) : วัดเวลาจนกระทั่งชั้นน้ำตาแตกตัวครั้งแรกหลังย้อมด้วยฟลูออเรสซีน การทดสอบ Schirmer การประเมินต่อมไมโบเมียน : ประเมินรูปร่างของต่อม ความสามารถในการบีบขับสารคัดหลั่ง และคุณภาพของไมบัมการวินิจฉัยเชิงชั้นน้ำตา (TFOD) : ระบุชั้นที่เป็นสาเหตุจากรูปแบบการแตกตัวของชั้นน้ำตาทันทีหลังลืมตา
Q
ผู้ป่วยประเภทใดที่เหมาะสมกับ PFHO?
A
PFHO เหมาะเป็นพิเศษสำหรับผู้ป่วยตาแห้ง แบบระเหยที่เกี่ยวข้องกับ MGD ในการทดลองทางคลินิก เกณฑ์รวมถึง BUT ≤5 วินาที, การทดสอบ Schirmer ≥5 มม., คะแนน MGD ≥3 และ tCF S 4-11 สำหรับตาแห้ง ชนิดขาดน้ำตาอย่างรุนแรง ยาหยอดตากลุ่มปรับภูมิคุ้มกัน cyclosporine อาจเหมาะสม
PFHO เป็นสารละลายทางจักษุวิทยาที่ปราศจากสารกันเสียและสารเติมแต่ง ประกอบด้วย 100% เพอร์ฟลูออโรเฮกซิลออกเทน ขนาดที่แนะนำคือ 1 หยดต่อตาข้างที่ได้รับผลกระทบ วันละ 4 ครั้ง
ในการทดลองแบบสุ่มปกปิดสองทางระยะที่ 3 สองการศึกษา (การศึกษา GOBI และการศึกษา MOJAVE) การหยอด PFHO วันละ 4 ครั้งช่วยปรับปรุงทั้ง tCF S และคะแนนความแห้ง VAS อย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มควบคุมที่ได้รับน้ำเกลือที่สัปดาห์ที่ 8 4)
การวิเคราะห์อภิมานที่รวม RCT 4 เรื่อง (ผู้ป่วย 1,814 ราย) รายงานผลดังต่อไปนี้ 1) :
กลุ่ม PFHO ปรับปรุง tCF S อย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มควบคุม (MD -1.09; 95% CI -1.37 ถึง -0.82; P < 0.001; I² = 0%) คะแนน VAS ความไม่สบายตา (MD -9.69; P < 0.01), OSDI (MD -5.79; P < 0.01) และคะแนนความรู้สึกแสบร้อน/เสียบ (MD -7.16; P < 0.01) ก็ดีขึ้นอย่างมีนัยสำคัญเช่นกัน โดยไม่พบความแตกต่างระหว่างการศึกษา 1)
ในการศึกษา KALAHARI (ผู้ป่วย 208 ราย, 52 สัปดาห์) ซึ่งเป็นการศึกษาต่อเนื่องของการศึกษา GOBI การเปลี่ยนแปลงเฉลี่ยของ tCF S จากพื้นฐานคือ -2.1 และการเปลี่ยนแปลงเฉลี่ยของคะแนนความแห้ง VAS คือ -33.7 ซึ่งยืนยันประสิทธิภาพที่ยั่งยืนตลอด 60 สัปดาห์ 4)
การศึกษา จำนวนผู้ป่วย การปรับปรุง tCF S (LSMD) การปรับปรุง VAS (LSMD) GOBI 597 ราย -0.97 (P < 0.001) -7.6 (P < 0.001) MOJAVE 620 ราย -1.2 (P < 0.001) -10.2 (P < 0.001)
ในสัปดาห์ที่ 2 (วันที่ 15) พบว่ามีการปรับปรุงอย่างมีนัยสำคัญใน tCF S และคะแนนความแห้ง VAS และสังเกตเห็นผลการปรับปรุงอาการแม้ในเวลา 5 นาทีหลังหยอดครั้งเดียว 4)
ความปลอดภัยของยาหยอดตา PFHO อยู่ในเกณฑ์ดี 1)
อาการไม่พึงประสงค์ที่พบบ่อยที่สุด : ตาพร่า มัว (1.3–3.0%) เล็กน้อยและชั่วคราว 4) อุบัติการณ์ของอาการไม่พึงประสงค์ทางตา : ไม่มีความแตกต่างอย่างมีนัยสำคัญระหว่างกลุ่ม PFHO และกลุ่มควบคุม (RR 1.00; 95% CI 0.77–1.29; P = 0.999) 1) อาการไม่พึงประสงค์ทางตาที่ร้ายแรง : ไม่มีรายงานในการทดลอง GOBI, MOJAVE และ KALAHARI 3) อัตราการหยุดใช้ยา : ต่ำ 3) การทดสอบที่ไม่ใช่ทางคลินิกยืนยันว่าไม่เป็นพิษและไม่สะสมในร่างกาย 4)
ปัจจุบันไม่มีข้อห้ามใช้โดยเด็ดขาดสำหรับ PFHO แต่ยังไม่มีการกำหนดความปลอดภัยและประสิทธิภาพในสตรีมีครรภ์ สตรีให้นมบุตร และผู้ที่มีอายุต่ำกว่า 18 ปี
ในญี่ปุ่น ตามแนวคิด “การรักษาแบบชั้นผิวตา (TFOT)” ที่เสนอโดยกลุ่มวิจัยตาแห้ง การรักษาจะดำเนินการตามชั้นที่เป็นสาเหตุ สำหรับชั้นน้ำมัน ใช้การประคบอุ่นและการทำความสะอาดเปลือกตา; ชั้นน้ำ ใช้โซเดียมไฮยาลูโรเนตและปลั๊กจุดน้ำตา; เมือกที่หลั่ง ใช้โซเดียมไดควาโฟซอล; เยื่อบุผิว ใช้รีบามิไพด์ PFHO อาจเป็นทางเลือกใหม่ที่เสริมการทำงานของชั้นน้ำมันโดยยับยั้งการระเหยของน้ำตาโดยตรง
Q
มีผลข้างเคียงหรือไม่?
A
ผลข้างเคียงที่รายงานบ่อยที่สุดในการทดลองทางคลินิกคือตาพร่า มัว (1.3–3.0%) ซึ่งเล็กน้อยและชั่วคราว อื่นๆ ได้แก่ เปลือกตาอักเสบ เยื่อบุตา คั่ง ตุ่มเยื่อบุตา และปวดบริเวณที่หยอดตา ซึ่งทั้งหมดมีความถี่ต่ำ การวิเคราะห์อภิมานแสดงให้เห็นว่าอุบัติการณ์ของอาการไม่พึงประสงค์ทางตาเท่ากันระหว่างกลุ่ม PFHO และกลุ่มควบคุม
Q
ผลจะปรากฏภายในระยะเวลาเท่าใด?
A
ในการทดลองทางคลินิก พบว่าอาการดีขึ้นภายใน 5 นาทีหลังหยอดครั้งเดียว ในสัปดาห์ที่ 2 (วันที่ 15) ยืนยันว่ามีการปรับปรุงอย่างมีนัยสำคัญทั้งคะแนนการย้อมฟลูออเรสซีน ที่กระจกตา และคะแนนอาการตาแห้ง ในการศึกษาต่อเนื่อง KALAHARI ผลคงอยู่นานถึง 52 สัปดาห์
แกนกลางของพยาธิสรีรวิทยาของตาแห้ง คือภาวะน้ำตาความเข้มข้นสูง (hyperosmolarity) 2) การหลั่งน้ำตาลดลงหรือการระเหยเพิ่มขึ้นทำให้ความเข้มข้นของน้ำตาเพิ่มขึ้น กระตุ้น MAP kinase และกระตุ้นการหลั่งไซโตไคน์อักเสบ คีโมไคน์ และเมทริกซ์เมทัลโลโปรตีเนส 2) สารสื่อกลางการอักเสบเหล่านี้เหนี่ยวนำให้เกิดอะพอพโทซิส ในเยื่อบุกระจกตา เยื่อบุตา และเซลล์กุณโฑ ทำให้เกิดความเสียหายต่อไกลโคคาลิกซ์ ความสามารถในการหล่อลื่นพื้นผิวตาลดลง และความไม่เสถียรของชั้นน้ำตา ผลลัพธ์คือเกิด “วงจรอุบาทว์” ที่นำไปสู่ภาวะน้ำตาความเข้มข้นสูงยิ่งขึ้น 2)
มีหลายกลไกการออกฤทธิ์ของ PFHO ที่ถูกเสนอขึ้น 4)
การยับยั้งการระเหยของน้ำตา เป็นกลไกแรก PFHO เป็นโมเลกุลแอมฟิฟิลิก ซึ่งสร้างชั้นเดี่ยวที่มีระเบียบที่รอยต่อระหว่างน้ำตากับอากาศผ่านการประกอบตัวเองของส่วนฟลูออโรคาร์บอน (ไม่ชอบน้ำมัน ชอบอากาศ) และไฮโดรคาร์บอน (ชอบไขมัน) 3) ชั้นเดี่ยวนี้ยับยั้งการระเหยของชั้นน้ำในน้ำตาทางกายภาพ ในหลอดทดลอง การใช้ PFHO บนน้ำเกลือช่วยลดการระเหยได้ประมาณ 80% 2)
ในการวิเคราะห์น้ำหนักในหลอดทดลองเปรียบเทียบอัตราการระเหยของ PFHO และ PFBP (perfluorobutyl pentane) การระเหยของ PFHO น้อยกว่า 1.5% หลังจาก 1 ชั่วโมง ในขณะที่ PFBP ระเหยไป 93% ในแบบจำลองนอกกาย อัตราการคงอยู่ของ PFHO บนกระจกตา หลัง 1 ชั่วโมงคือ 54.5% ซึ่งประมาณสามเท่าของ PFBP ที่ 18.6% 3)
การลดอุณหภูมิพื้นผิวกระจกตา และการกระตุ้น TRP M8 เป็นกลไกที่สอง 4) การใช้ PFHO เฉพาะที่ช่วยลดอุณหภูมิพื้นผิวกระจกตา และเพิ่มกิจกรรมของตัวรับความเย็น TRP M8 ในกระจกตา ปฏิกิริยานี้เชื่อว่ากระตุ้นการหลั่งน้ำตาสะท้อนและการกระพริบตาที่เพิ่มขึ้น ลดอาการไม่สบายและความเจ็บปวด
การปรับปรุงชั้นไขมันน้ำตา ก็มีรายงานเช่นกัน ในข้อมูลก่อนทางคลินิก การให้ PFHO เป็นเวลา 7 วันช่วยปรับปรุงเกรดชั้นไขมันตั้งแต่ 5 นาทีหลังหยอดครั้งเดียว และการปรับปรุงคงอยู่นาน 5-7 วันเมื่อให้ซ้ำ 4) ในการทดลองทางคลินิก พบการปรับปรุงความหนาของชั้นไขมันและความหนาของชั้นน้ำตาที่ 4 สัปดาห์ 4)
ในรายงาน TFOS DEWS III ว่าด้วยการจัดการและการรักษา ปี 2025 PFHO ถูกจัดให้เป็นทางเลือกการรักษาตามหลักฐานสำหรับโรคตาแห้ง ชนิดระเหยเพิ่มขึ้น (DED ) 4) ในการทบทวนอย่างเป็นระบบ (RCT 6 เรื่อง) กลุ่ม PFHO แสดงการปรับปรุงที่ดีกว่าในตัวแปรส่วนใหญ่ของ OSDI ความหนาของชั้นไขมัน การย้อมสีกระจกตา และเหตุการณ์ไม่พึงประสงค์เมื่อเทียบกับกลุ่มควบคุม 4)
ทั้ง PFHO และ CsA 0.1% ปราศจากน้ำ (Vevye®) เป็นยาที่ปราศจากน้ำและปราศจากสารกันเสียที่มี SFA แต่ PFHO มุ่งเป้าไปที่การระเหย ในขณะที่ CsA 0.1% มุ่งเป้าไปที่การเพิ่มการผลิตน้ำตาผ่านการปรับภูมิคุ้มกัน 3) การทดลองทางคลินิกของ PFHO รวมผู้ป่วย DED ชนิดระเหยเพิ่มขึ้น (ที่มี MGD ) ในขณะที่การทดลองของ CsA 0.1% ไม่รวม MGD และรวมผู้ป่วยที่มีภาวะขาดน้ำตาอย่างรุนแรง 4)
ระยะเวลาติดตามผลในการทดลองทางคลินิกส่วนใหญ่คือ 8 สัปดาห์ จึงจำเป็นต้องประเมินประสิทธิภาพและผลข้างเคียงในระยะยาว (มากกว่า 1 ปี) 1) การประเมินในกลุ่มผู้ป่วยที่ถูกแยกออกจากการทดลอง เช่น DED รุนแรง (tCF S > 11) และผู้ใช้คอนแทคเลนส์ ก็เป็นความท้าทายในอนาคต 1) นอกจากนี้ยังคาดว่าจะมีการศึกษาเพื่อขออนุมัติในญี่ปุ่น
Guedes J, Hespanhol LC, Freitas MAA, et al. Efficacy and Safety of Perfluorohexyloctane in Evaporative Dry Eye Disease Associated With Meibomian Gland Dysfunction: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Cureus. 2024;16(8):e67920.
Azhar A, Taimuri MA, Oduoye MO, et al. MEIBO (perfluorohexyloctane): a novel approach to treating dry eye disease. Ann Med Surg. 2024;86:5292-5298.
Periman LM, White DE, Katsev D. Differentiating Between Perfluorohexyloctane Ophthalmic Solution and Water-Free Cyclosporine Ophthalmic Solution 0.1% for Dry Eye Disease: A Review of Preclinical and Clinical Characteristics. Ophthalmol Ther. 2025;14(2):283-293.
TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025;279:289-386.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต