EB ชนิดธรรมดา (EBS)
จำนวนชนิดย่อย: 14
รูปแบบการถ่ายทอดทางพันธุกรรม: ลักษณะเด่นบนออโตโซม
ตำแหน่งรอยโรค: ภายในชั้นหนังกำพร้า (ชั้นเซลล์ฐาน)

โรคเอพิเดอร์โมไลซิส บูลโลซา (EB) เป็นกลุ่มโรคผิวหนังทางพันธุกรรมที่มีลักษณะความผิดปกติของรอยต่อหนังกำพร้า-หนังแท้ มีความผิดปกติของโปรตีนโครงสร้างในบริเวณเยื่อฐานของผิวหนัง ทำให้เกิดตุ่มพองแม้ได้รับแรงกระแทกทางกลเพียงเล็กน้อย
มี 34 ชนิดย่อย แบ่งออกเป็น 4 กลุ่มหลัก
EB ชนิดธรรมดา (EBS)
จำนวนชนิดย่อย: 14
รูปแบบการถ่ายทอดทางพันธุกรรม: ลักษณะเด่นบนออโตโซม
ตำแหน่งรอยโรค: ภายในชั้นหนังกำพร้า (ชั้นเซลล์ฐาน)
EB ชนิดเชื่อมต่อ (JEB)
จำนวนชนิดย่อย: 9
รูปแบบการถ่ายทอดทางพันธุกรรม: ลักษณะด้อยบนออโตโซม
ตำแหน่งรอยโรค: ชั้นใส (lamina lucida)
EB ชนิดเสื่อม (DEB)
จำนวนชนิดย่อย: 11
รูปแบบการถ่ายทอดทางพันธุกรรม: ทั้งลักษณะเด่นและด้อยบนออโตโซม
ตำแหน่งรอยโรค: ใต้ชั้นหนาแน่น (การขาด/ลดลงของเส้นใยยึด)
EB ชนิดคินด์เลอร์
รายงานผู้ป่วย: ประมาณ 250 รายทั่วโลก
รูปแบบการถ่ายทอดทางพันธุกรรม: ลักษณะด้อยบนออโตโซม
ตำแหน่งรอยโรค: เกี่ยวข้องกับหลายชั้น
โรค Epidermolysis Bullosa Acquisita (EBA) แตกต่างจากโรคข้างต้น เป็นโรคภูมิต้านตนเองที่เริ่มมีอาการในช่วงอายุ 30-40 ปี สาเหตุเกิดจากแอนติบอดีต่อคอลลาเจนชนิดที่ 7
มีการระบุยีนก่อโรคมากกว่า 16 ยีน และการกลายพันธุ์ทำให้เกิดความผิดปกติของโปรตีนโครงสร้างในหนังกำพร้า เยื่อฐาน และชั้นหนังแท้ส่วนบน ความรุนแรงขึ้นอยู่กับชนิดและตำแหน่งของการกลายพันธุ์
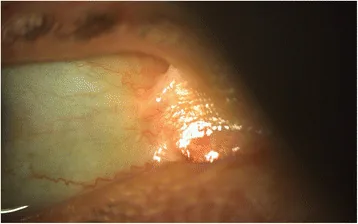
การมีส่วนร่วมของตาสามารถเกิดขึ้นได้ในทุกชนิดย่อย แต่พบบ่อยและรุนแรงกว่าในชนิด dystrophic recessive, junctional, Kindler และ simplex ชนิดรุนแรง อาการเริ่มแรกอาจพบได้ตั้งแต่อายุ 1 เดือน
เกิดรอยโรคต่างๆ ที่กระจกตา หนังตา เยื่อบุตา และท่อน้ำตา
| ตำแหน่ง | อาการแสดงหลัก |
|---|---|
| กระจกตา | การสึกกร่อน, แผลเป็น, หลอดเลือด新生 |
| เปลือกตา | หนังตาหงาย, หนังตาคว่ำ, การเกิดตุ่มน้ำ |
| เยื่อบุตา | เยื่อบุตาติดกัน, การเปลี่ยนแปลงเป็นแผลเป็น |
รอยโรคที่กระจกตา พบบ่อยที่สุด การสึกกร่อนของกระจกตาซ้ำๆ และการถลอกของกระจกตาเกิดขึ้นซ้ำแล้วซ้ำเล่า และพัฒนาไปสู่แผลเป็นและหลอดเลือด新生ที่กระจกตา ในที่สุดอาจนำไปสู่ภาวะพร่องเซลล์ต้นกำเนิดบริเวณลิมบัสของกระจกตาหรือข้อบกพร่องของเยื่อบุผิวที่รักษายาก
หนังตาหงาย เกิดจากการเกิดตุ่มน้ำรอบเปลือกตาและการหดรั้งของแผลเป็น หากมีหนังตาคว่ำร่วมด้วย จะทำให้เกิดขนตาคุด ซึ่งทำให้ความเสียหายต่อเยื่อบุผิวกระจกตาแย่ลง
เยื่อบุตาติดกัน เกิดจากข้อบกพร่องของเยื่อบุผิวที่คงอยู่ของเยื่อบุตาลูกตาและเยื่อบุตาเปลือกตา ร่วมกับปฏิกิริยาการอักเสบ เมื่อดำเนินไป อาจนำไปสู่การจำกัดการเคลื่อนไหวของลูกตาหรือการเปิดเปลือกตาไม่เต็มที่
ในชนิดเสื่อม (dystrophic type) มีรายงานภาวะแทรกซ้อนดังต่อไปนี้ด้วย:
ภาวะแทรกซ้อนทางตายังอาจทำให้เกิดความผิดปกติของการหักเหแสง, ตาเหล่ หรือตาขี้เกียจได้
ความผิดปกติของกระจกตา (การสึกกร่อนของกระจกตาซ้ำ, รอยถลอก, การเกิดแผลเป็น, หลอดเลือดงอกใหม่) พบบ่อยที่สุด รองลงมาคือหนังตาหงิกและการเกิดตุ่มน้ำที่หนังตาด้วยความถี่สูง ทุกชนิดย่อยสามารถเกิดขึ้นได้ แต่ชนิด dystrophic แบบด้อยและชนิด junctional มักรุนแรงกว่า
โรค epidermolysis bullosa เกิดจากการกลายพันธุ์ของยีนที่ถอดรหัสโปรตีนโครงสร้างในบริเวณเยื่อฐานของผิวหนัง
ผู้ป่วยโรคผิวหนังเปื่อยพุพองทุกรายควรถูกส่งต่อไปยังจักษุแพทย์เพื่อตรวจพื้นฐาน หลังจากนั้นให้ติดตามผลเป็นระยะตามความรุนแรงของโรค
การจัดการโรคผิวหนังเปื่อยพุพองต้องอาศัยความร่วมมือแบบสหสาขาวิชาชีพซึ่งรวมถึงแพทย์ผิวหนัง กุมารแพทย์ จักษุแพทย์ และศัลยแพทย์ตกแต่ง เนื่องจากภาวะแทรกซ้อนทางตาอาจเกิดขึ้นตั้งแต่วัยทารก การตรวจพบและการรักษารอยโรคที่คุกคามการมองเห็นอย่างรวดเร็วจึงมีความสำคัญ
การรักษาความชุ่มชื้นของผิวตาโดยใช้ สารหล่อลื่นที่ปราศจากสารกันเสีย (น้ำตาเทียม, ยาขี้ผึ้งทาตา) เป็นหลักสำคัญของการรักษา เป็นการแทรกแซงที่สำคัญที่สุดในการป้องกันการสึกกร่อนของกระจกตาและเยื่อเมือก
สำหรับการสึกกร่อนของกระจกตาที่เกิดซ้ำ ให้ใช้ยาหยอดตาต้านเชื้อแบคทีเรียเพื่อป้องกันการติดเชื้อ และยาหยอดตากรดไฮยาลูโรนิกเพื่อส่งเสริมการซ่อมแซมเยื่อบุผิว การใช้คอนแทคเลนส์ชนิดอ่อนเพื่อการรักษาและการทายาขี้ผึ้งทาตาก่อนนอนก็มีประสิทธิภาพเช่นกัน
เมื่อรอยโรคที่กระจกตาหรือพังผืดยึดระหว่างเปลือกตาและลูกตาดำเนินไป จะพิจารณาการแทรกแซงโดยการผ่าตัดดังต่อไปนี้
สำหรับหนังตาหงิกและหนังตาคว่ำ การผ่าตัดเป็นการรักษาหลัก1)
สำหรับหนังตาหงิก จะเลือกเทคนิคการผ่าตัดต่อไปนี้ตามความรุนแรง
สำหรับขนตาคุดที่มาพร้อมกับหนังตาคว่ำ ให้ถอนขนตาเป็นการรักษาตามอาการ แต่ถ้าเกิดซ้ำ ให้พิจารณาการจี้ด้วยไฟฟ้าที่ขนตาหรือการย้ายตำแหน่งขนตา (วิธี Machek หรือ Spencer-Watson)
สำหรับภาวะเยื่อบุตาติดกัน (symblepharon) ควรพิจารณาทำ Z-plasty ของเนื้อเยื่อที่ติดกัน หรือการสร้างถุงเยื่อบุตาขึ้นใหม่ด้วยการปลูกถ่ายเยื่อบุตาหรือเยื่อหุ้มน้ำคร่ำ อย่างไรก็ตาม หากการหลั่งน้ำตาบกพร่องอย่างรุนแรง การปลูกถ่ายเยื่อเมือกมักจะไม่ได้ผล
การรักษาตามอาการเป็นหลักในการจัดการโรค โดยหลีกเลี่ยงการบาดเจ็บ การดูแลแผลอย่างเหมาะสม และการฆ่าเชื้อ
สำหรับการรักษาด้วยยาทั่วร่างกาย ยาต่อไปนี้แสดงประสิทธิภาพบางส่วนในการศึกษาเล็กๆ:
ไม่ควรใช้การขัดเปลือกตา (การทำความสะอาดเปลือกตา) ในผู้ป่วย epidermolysis bullosa เพราะอาจทำให้เกิดตุ่มน้ำพองบนเปลือกตา ควรรักษาความสะอาดเปลือกตาด้วยวิธีที่อ่อนโยนกว่า
สามารถใส่แว่นตาได้ แต่อาจเกิดตุ่มน้ำพองบริเวณที่สัมผัสกับกรอบแว่น ควรเลือกกรอบแว่นที่มีน้ำหนักเบา พื้นที่สัมผัสกว้าง แรงกดน้อย และใช้วัสดุกันกระแทกที่แผ่นรองจมูก
เยื่อฐานผิวหนังเป็นโครงสร้างที่ยึดหนังกำพร้าและหนังแท้ให้แน่น ประกอบด้วยชั้นต่างๆ ดังนี้
ใน EB ชนิดธรรมดา เส้นใยเคราตินภายในเซลล์ฐานของหนังกำพร้าอ่อนแอ ทำให้เกิดตุ่มน้ำในชั้นที่ตื้นที่สุด ใน EB ชนิดเชื่อมต่อ การขาดหรือลดลงของลามินิน 332 หรือคอลลาเจนชนิดที่ 17 ทำให้เนื้อเยื่อแยกออกจากกันในชั้นลูซิดา ใน EB ชนิดเสื่อม ความผิดปกติของคอลลาเจนชนิดที่ 7 ทำให้เส้นใยยึดเหนี่ยวขาดหรือลดลง และเกิดรอยแยกใต้ชั้นเดนซา ชนิดคินด์เลอร์แสดงรอยโรคที่เกี่ยวข้องกับหลายชั้น
บริเวณรอบดวงตาและผิวตาได้รับผลกระทบจากแรงเฉือนและการเกิดตุ่มน้ำเช่นเดียวกับผิวหนัง เนื่องจากเยื่อบุตาและเยื่อบุกระจกตาก็มีโครงสร้างเยื่อฐานเช่นกัน จึงเกิดการหลุดลอกของเยื่อบุ การกร่อน และตุ่มน้ำด้วยกลไกเดียวกับรอยโรคผิวหนังทั่วร่างกาย
การบาดเจ็บซ้ำๆ ของเยื่อบุกระจกตาทำให้การยึดเกาะของเยื่อฐานเยื่อบุกระจกตาที่ไม่ดีกลายเป็นเรื้อรัง ก่อให้เกิดพยาธิสภาพของการกร่อนเยื่อบุกระจกตาซ้ำ ที่เปลือกตา การเกิดตุ่มน้ำและการหดรัดตัวของแผลเป็นซ้ำๆ นำไปสู่การเกิดหนังตาคว่ำ หนังตาหงาย และขนตาคุด การสูญเสียเยื่อบุตาอย่างต่อเนื่องนำไปสู่ภาวะตาติดกัน ส่งผลให้ถุงเยื่อตาสั้นลงและการเคลื่อนไหวของลูกตาผิดปกติ
การบำบัดด้วยยีนที่มุ่งปรับเปลี่ยนแนวทางของโรค epidermolysis bullosa อย่างถอนรากถอนโคนเป็นสาขาการวิจัยที่มีแนวโน้มมากที่สุด แนวทางการแก้ไขหรือแทนที่ยีนที่บกพร่องมีเป้าหมายเพื่อฟื้นฟูการผลิตโปรตีนโครงสร้างตามปกติ
โลซาร์แทน (ARB) มีรายงานว่าอาจเป็นยาทางเลือกแรกในการชะลอการเปลี่ยนแปลงของพังผืดในโรค epidermolysis bullosa ชนิด dystrophic แบบถอย autosomal โดยคาดว่ามีฤทธิ์ต้านการเกิดพังผืดผ่านการยับยั้งสัญญาณ TGF-β
- TFOS DEWS III: Management and Therapy of Dry Eye Disease. Am J Ophthalmol. 2025.