การประเมินผิวตา
ตำแหน่งของเส้นใย: สัมพันธ์โดยตรงกับการคาดเดาโรคที่เป็นสาเหตุ
สภาพของต่อมไมโบเมียน: ตรวจสอบว่ามีการอุดตันหรือฝ่อหรือไม่
สภาพการปิด/เปิดตา: ประเมินการกระพริบตาไม่สมบูรณ์หรือตาโปน
เยื่อบุตาอักเสบชนิดเส้นใย (filamentary keratitis) เป็นโรคกระจกตาเรื้อรังและเป็นซ้ำ โดยมีโครงสร้างคล้ายเส้นใย (เส้นใยกระจกตา) เกาะติดบนผิวกระจกตา เส้นใยประกอบด้วยเซลล์เยื่อบุกระจกตาเสื่อมเป็นแกนกลาง มีมิวซินเกาะติด รวมถึงเซลล์อักเสบและเซลล์เยื่อบุตาด้วย
โรคนี้แทบไม่เกิดขึ้นเพียงลำพัง โดยมักมีโรคพื้นเดิมที่ผิวตา เปลือกตา หรือทั่วร่างกายอยู่เสมอ โรคพื้นหลังที่พบบ่อยได้แก่ โรคตาแห้งชนิดขาดน้ำตา โรคเยื่อบุตาอักเสบและกระจกตาอักเสบบริเวณขอบตาส่วนบน (SLK) ภาวะตาปิดไม่สนิท หนังตาตก โรคกระจกตาเสื่อมจากเส้นประสาทพิการ หลังผ่าตัดตา เยื่อบุตาหย่อน ตาเหล่ตรึง เบาหวาน การปิดตานาน (หลังรู้สึกตัวผิดปกติ/โรคหลอดเลือดสมอง)
เดิมทีกลไกการเกิดโรคคิดว่าเป็นความผิดปกติของกระบวนการสมานแผลที่กระจกตา แต่ในช่วงไม่กี่ปีที่ผ่านมา การเสียดสีที่เพิ่มขึ้นบนผิวตา ถูกจัดให้เป็นศูนย์กลางของพยาธิสภาพ ใน “แนวทางปฏิบัติทางคลินิกสำหรับโรคตาแห้ง” ของสมาคมวิจัยโรคตาแห้งแห่งประเทศญี่ปุ่น 1) โรคกระจกตาอักเสบแบบเส้นใย ร่วมกับโรคเยื่อบุขอบเปลือกตา (LWE), SLK และเยื่อบุตาหย่อน ถูกจัดเป็น โรคที่เกี่ยวข้องกับตาแห้งซึ่งมีกลไกร่วมคือการเสียดสีที่เพิ่มขึ้นขณะกระพริบตา และได้เสนอกรอบแนวคิดในการทำความเข้าใจและรักษาแบบองค์รวม
ทางระบาดวิทยา มักเกิดเป็นภาวะแทรกซ้อนของโรคตาแห้งชนิดขาดน้ำตาระดับปานกลางถึงรุนแรง หรือหลังปลูกถ่ายกระจกตา และพบความถี่สูงในผู้ป่วยกลุ่มอาการโจเกรน 1) แม้ว่าข้อมูลระบาดวิทยาของความชุกในญี่ปุ่นจะมีจำกัด แต่แนวทางปฏิบัติของวารสารจักษุวิทยาญี่ปุ่นเน้นย้ำถึงความจำเป็นในการเฝ้าระวังภาวะแทรกซ้อนของหนังตาตกหรือหนังตาหงิกในผู้ป่วยดื้อยา 1) ในโรคกระจกตาอักเสบชนิดเนื้อตายจากเริม อาการบวมน้ำของสโตรมาหรืออัมพาตของเส้นประสาทไทรเจมินัลอาจทำให้เยื่อบุผิวไม่เสถียรและเกิดเส้นใยที่ส่วนบนของกระจกตา สิ่งสำคัญคือโรคนี้ไม่ได้เกิดจากปัจจัยเดียว แต่เกิดจากปัจจัยหลายอย่างซ้อนทับกัน
ในอดีต โรคนี้ถูกบรรยายมานานว่าเป็นโรคผิวตาที่มีเส้นใยกระจกตา และมีการรายงานความสัมพันธ์กับเยื่อบุตาอักเสบและกระจกตาอักเสบแห้ง ภาวะตาปิดไม่สนิท และหลังผ่าตัดตาซ้ำแล้วซ้ำเล่า ในญี่ปุ่น ตั้งแต่ทศวรรษ 1980 เป็นต้นมา ด้วยความก้าวหน้าของเทคนิคการวิเคราะห์พลศาสตร์ของน้ำตา ความสัมพันธ์กับโรคตาแห้งชนิดขาดน้ำตาจึงชัดเจนขึ้น และตั้งแต่ทศวรรษ 2000 เป็นต้นมา ภาพพยาธิสภาพสมัยใหม่ได้รับการจัดระเบียบผ่านการวิเคราะห์องค์ประกอบของเส้นใยด้วยวิธีอิมมูโนฮิสโตเคมี และแนวคิดของโรคการเสียดสีผิวตาซึ่งรวมถึงการเสียดสีที่เพิ่มขึ้นขณะกระพริบตา 5,7)
ที่พบบ่อยที่สุดคือโรคตาแห้ง โดยเฉพาะชนิดขาดน้ำตาที่มีปริมาณน้ำตาน้อย นอกจากนี้ ผู้ที่กระพริบตาไม่สมบูรณ์ (หนังตาตก อัมพาตเส้นประสาทใบหน้า หรือปิดตานานเนื่องจากรู้สึกตัวผิดปกติ) ผู้ที่หลังผ่าตัดตา ผู้ที่มีโรคทางระบบ เช่น กลุ่มอาการโจเกรน หรือโรค graft-versus-host disease และผู้ที่ใช้ยาหยอดตาที่มีสารกันเสียเป็นเวลานาน ก็มีแนวโน้มที่จะเกิดโรคนี้ได้เช่นกัน
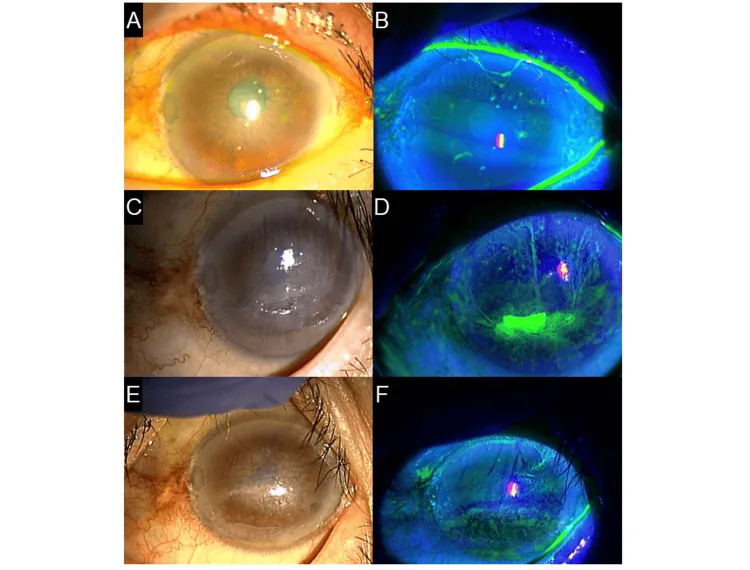
ทุกครั้งที่กระพริบตา เส้นใยจะเคลื่อนที่เนื่องจากการเสียดสี ทำให้เกิด ความรู้สึกมีสิ่งแปลกปลอมรุนแรงและปวดตา อาการจะเบาเมื่อหลับตา และความเจ็บปวดจะเพิ่มขึ้นเมื่อลืมตาและกระพริบตา ผู้ป่วยอาจเกิดอาการกลัวแสงและเกร็งเปลือกตา การระคายเคืองทำให้น้ำตาไหล และในกรณีรุนแรง ผู้ป่วยแทบจะลืมตาไม่ได้
เส้นใยกระจกตามักมีความยาวน้อยกว่า 2 มม. แต่พบได้ยากที่จะเกิดเส้นใยยาวถึง 10 มม. ถูกย้อมด้วย ฟลูออเรสซีน โรสเบงกอล หรือลิสซามีนกรีน อาจมีความขุ่นของเยื่อบุผิวสีเทา (foot plaque) ที่ฐานของเส้นใย และการระคายเคืองทำให้เกิดการคั่งของเลือดในเยื่อบุตาและบวมน้ำ กระจกตามักคงความใสยกเว้นเส้นใย 1) เส้นใยอาจเกิดขึ้นทั่วผิวกระจกตา ตามขอบเปลือกตา หรือบริเวณที่กระจกตาไม่เรียบ และรูปแบบการกระจายสัมพันธ์โดยตรงกับการวินิจฉัยโรคที่เป็นสาเหตุ
การเคลื่อนไหวของเส้นใยเมื่อกระพริบตาสามารถสังเกตได้ง่ายภายใต้กล้องจุลทรรศน์ชีวภาพ และบางครั้งเส้นใยจะเห็นยาวและห้อยจากกลางกระจกตาไปยังรอบนอก ในกรณีรุนแรง อาจมีข้อบกพร่องของเยื่อบุผิวที่สอดคล้องกับฐานของเส้นใย และเยื่อบุผิวพื้นหลังมักแสดงภาวะกระจกตาอักเสบแบบจุดตื้นกระจาย (SPK) ในตัวอย่างภาพประกอบจากแนวทางการรักษาตาแห้ง การย้อมฟลูออเรสซีนแสดงความเสียหายของเยื่อบุผิวอย่างรุนแรงโดยมีเส้นใยกระจกตาทั่วทั้งกระจกตา 1)
เนื่องจากรูปแบบการกระจายของเส้นใยสัมพันธ์โดยตรงกับการวินิจฉัยโรคพื้นฐาน การตรวจอย่างละเอียดด้วยกล้องจุลทรรศน์ชีวภาพจึงมีความสำคัญ
| ตำแหน่งของเส้นใย | โรคที่เป็นสาเหตุที่เป็นไปได้ |
|---|---|
| ทั่วกระจกตา | ตาแห้งชนิดขาดน้ำตา, เยื่อบุผิวไม่เสถียร |
| ตามขอบเปลือกตา | หนังตาตก, หนังตาหงิก, ตาปิดไม่สนิท |
| บริเวณกระจกตาไม่เรียบ | หลังผ่าตัด, หลังบาดเจ็บ, กระจกตาถลอกซ้ำ |
| กระจกตาส่วนบน | เยื่อบุตาอักเสบที่ขอบตาส่วนบน (SLK) |
| ส่วนกลาง | ดื้อต่อการรักษา (ควรพิจารณา PTK) |
ในการตรวจ การสังเกต 6 รายการต่อไปนี้เป็นมาตรฐาน
การประเมินผิวตา
ตำแหน่งของเส้นใย: สัมพันธ์โดยตรงกับการคาดเดาโรคที่เป็นสาเหตุ
สภาพของต่อมไมโบเมียน: ตรวจสอบว่ามีการอุดตันหรือฝ่อหรือไม่
สภาพการปิด/เปิดตา: ประเมินการกระพริบตาไม่สมบูรณ์หรือตาโปน
การประเมินน้ำตา เส้นประสาท และตำแหน่งตา
ปริมาณน้ำตา: วัด BUT และความสูงของวงเดือนน้ำตา
ความรู้สึกของกระจกตา: จำเป็นเพื่อแยกโรคกระจกตาจากเส้นประสาทพิการ
การเคลื่อนไหวของลูกตา: ประเมินตำแหน่งจ้องอยู่นิ่ง (ตาเหล่คงที่)
ทุกครั้งที่กระพริบตา เส้นใยจะถูกดึง ทำให้เกิดความรู้สึกเหมือนมีสิ่งแปลกปลอมหรือปวดแปลบ ค่อนข้างสบายเมื่อหลับตา แต่อาการปวดจะรุนแรงขึ้นทุกครั้งที่กระพริบตาหรือลืมตา อาการปวดอาจทำให้น้ำตาได ไวต่อแสง หรือไม่สามารถลืมตาได้
เยื่อบุตาอักเสบแบบเส้นใยเป็นโรคทุติยภูมิที่เกิดจากโรคพื้นเดิมเสมอ การระบุและจัดการโรคพื้นเดิมเป็นกุญแจสำคัญของการรักษา
| โรคพื้นเดิม | กลไกการเกิด |
|---|---|
| ตาแห้งชนิดน้ำตาลด | การลดลงของชั้นน้ำตาและความผิดปกติของการหมุนเวียน |
| เยื่อบุตาอักเสบและกระจกตาอักเสบบริเวณขอบตาด้านบน (SLK) | การเสียดสีและการกลายเป็นเคราตินของเยื่อบุตาส่วนบนเพิ่มขึ้น |
| โรคกระจกตาจากเส้นประสาทพิการ | การหายของเยื่อบุช้าจากอัมพาตเส้นประสาทไทรเจมินัล |
| หนังตาปิดไม่สนิทและหนังตาตก | กระจกตาแห้ง เปิดรับแสง และปิดเปลือกตาไม่สนิท |
| หลังผ่าตัดโรคตา | ความผิดปกติของเยื่อบุผิว ความรู้สึกลดลง การหายของแผลช้า |
| การสึกกร่อนของกระจกตาซ้ำ | ความไม่เสถียรของเยื่อฐานเยื่อบุผิว |
| เบาหวาน | การหายของเยื่อบุช้าและความรู้สึกลดลง |
| ตาเหล่ตรึง | การปิดเปลือกตาไม่สนิทและการเปิดเผยกระจกตาบางส่วนอย่างต่อเนื่อง |
โรคทางระบบที่เกี่ยวข้อง ได้แก่: กลุ่มอาการโจเกรน โรค graft-versus-host ทางตา (oGVHD) โรคตาจากต่อมไทรอยด์ โรคหลอดเลือดสมอง (การปิดตานาน) โรคพาร์กินสัน (ความถี่การกระพริบตาลดลง) และโรคกล้ามเนื้ออ่อนแรง (หนังตาตก) โรคกระจกตาอักเสบแบบเส้นใยที่เกิดจากรอยโรคในสมองเป็นที่ทราบกันว่าดื้อต่อการรักษามากที่สุด ในกลุ่มอาการโจเกรน การทำลายต่อมน้ำตาจากภูมิต้านตนเองทำให้การผลิตน้ำตาลดลง ใน oGVHD การอักเสบเรื้อรังของเยื่อบุตาและต่อมน้ำตาซ้อนทับกับการฝ่อของต่อมไมโบเมียน ทั้งสองอย่างเพิ่มความเสี่ยงต่อโรคนี้อย่างมีนัยสำคัญ 6)
ปัจจัยกระตุ้นที่เกี่ยวข้องกับการผ่าตัด ได้แก่ การผ่าตัดต้อกระจก การปลูกถ่ายกระจกตา การผ่าตัดน้ำวุ้นตา และการผ่าตัดแก้ไขสายตา ความเสียหายของเยื่อบุกระจกตาระหว่างผ่าตัด การใช้ยาหยอดตาที่มีสารกันเสียหลายชนิดหลังผ่าตัด ภาวะตาแห้งหลังผ่าตัด และการลดลงชั่วคราวของความรู้สึกที่กระจกตาทำงานร่วมกันอย่างซับซ้อน โดยเฉพาะหลังการปลูกถ่ายกระจกตาแบบทะลุ (PKP) การลดลงของความรู้สึกที่กระจกตาจะคงอยู่นาน ทำให้ยากต่อการรักษา
ปัจจัยที่เกิดจากการรักษา ได้แก่ การใช้ยาต้านโคลิเนอร์จิกเป็นเวลานาน พิษต่อเยื่อบุจากการใช้ยาหยอดตาที่มี สารกันเสีย (เบนซาลโคเนียมคลอไรด์) เป็นเวลานาน และผลการชะล้างจากการใช้ยาหยอดตาหลายชนิด แนวทางปฏิบัติทางคลินิกสำหรับตาแห้งของวารสารจักษุวิทยาญี่ปุ่นระบุว่าเมื่อพบโรคกระจกตาอักเสบแบบเส้นใยที่ดื้อต่อการรักษา ควรให้ความสนใจกับ รูปร่างของเปลือกตา (โดยเฉพาะหนังตาตกหรือหนังตาหงิก) 1)
การวินิจฉัยทำได้ง่ายโดย การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) การวินิจฉัยยืนยันเมื่อเห็นเส้นใยยึดติดกับผิวกระจกตาและเคลื่อนที่เมื่อกระพริบตา 1) ในระหว่างการสังเกต ควรใช้การย้อมสีมีชีวิตเสมอ การย้อมด้วยฟลูออเรสซีน ทำให้เห็นเส้นใยและความเสียหายของเยื่อบุโดยรอบได้ไวที่สุด และเพิ่มความชัดเจนด้วยฟิลเตอร์แสงสีน้ำเงิน โรสบengal และ ลิสซามีนกรีน ดีเยี่ยมในการย้อมเยื่อบุที่เสื่อม ทำให้ประเมินข้อบกพร่องของเยื่อบุฐานได้ง่ายขึ้น
เนื่องจากโรคกระจกตาอักเสบแบบเส้นใยส่วนใหญ่มาพร้อมกับความผิดปกติของการเคลื่อนไหวของน้ำตา จึงมีการรวมการทดสอบต่อไปนี้
หากสงสัยกลุ่มอาการโจเกรน ให้ตรวจแอนติบอดีต่อ SS-A/SS-B, แอนติบอดีต่อนิวเคลียส, การสแกนต่อมน้ำลาย และการตัดชิ้นเนื้อต่อมน้ำลายเล็ก หากสงสัยโรคตาจากต่อมไทรอยด์ ให้ประเมินการทำงานของต่อมไทรอยด์ (TSH, FT3, FT4) และออโตแอนติบอดี (TRAb, TSAb)
โรคที่มีลักษณะคล้ายกับเยื่อบุตาอักเสบแบบเส้นใย หรือโรคที่เกิดร่วมกับเยื่อบุตาอักเสบแบบเส้นใย จำเป็นต้องแยกโรคดังต่อไปนี้:
ในทางปฏิบัติทางคลินิก การแบ่งระดับความรุนแรงจะพิจารณาจากจำนวนเส้นใย ขนาด ขอบเขตการกระจาย ความรุนแรงของโรคพื้นเดิม และความรุนแรงของอาการที่ผู้ป่วยรับรู้ ดังนี้:
แนวทางปฏิบัติทางคลินิกสำหรับโรคตาแห้งของสมาคมจักษุวิทยาญี่ปุ่นแนะนำให้รวมการมีอยู่ของกระจกตาอักเสบแบบเส้นใย กระจกตาและเยื่อบุตาอักเสบบริเวณลิมบัสส่วนบน และเยื่อบุตาหย่อนเป็นอาการที่เกี่ยวข้องกับโรคตาแห้งในการประเมิน1)
การรักษากระจกตาอักเสบแบบเส้นใยมีสองเสาหลัก: การกำจัดเส้นใย และ การจัดการโรคพื้นเดิม หากรักษาเพียงอย่างใดอย่างหนึ่ง โรคจะกลับเป็นซ้ำอย่างแน่นอน ดังนั้นจึงต้องทำทั้งสองอย่างควบคู่กัน
หลังหยอดยาชาเฉพาะที่ (เช่น ออกซิบูโปรเคน 0.4%) เส้นใยจะถูกกำจัดออกจากโคนด้วย คีมไม่มีขอ เส้นใยขนาดเล็กสามารถขูดออกด้วยสำลี ฟองน้ำดูดซับขนาดเล็ก (MQA®) หรือกรรไกรสปริง การกำจัดช่วยบรรเทาอาการได้ทันที แต่หากโรคพื้นเดิมยังไม่ได้รับการแก้ไข จะกลับเป็นซ้ำภายในวันถึงสัปดาห์ ดังนั้นจึงถือเป็นจุดเริ่มต้นของการรักษา1)
ยาทางเลือกแรกคือ ยาหยอดรีบามิไพด์ (Mucosta® UD 2%) หยอดวันละ 4 ครั้ง รีบามิไพด์เพิ่มมิวซินชนิดหลั่งและชนิดจับกับเยื่อหุ้มเซลล์ ปรับปรุงความคงตัวของน้ำตา และยังมีฤทธิ์ต้านการอักเสบและส่งเสริมการสมานแผลของเยื่อบุกระจกตา การเพิ่มขึ้นของมิวซินเชื่อว่าช่วยลดแรงเสียดทานบนผิวตาเมื่อกระพริบตา ซึ่งเป็นกลไกการออกฤทธิ์ต่อโรคนี้ ประสิทธิภาพของรีบามิไพด์ได้รับการอธิบายว่า “การปรับปรุงความคงตัวของน้ำตาผ่านการเพิ่มมิวซินชนิดหลั่งและชนิดจับกับเยื่อหุ้มเซลล์ และผลการสมานแผลของเยื่อบุกระจกตารวมถึงฤทธิ์ต้านการอักเสบ” และถือเป็นทางเลือกการรักษาที่ค่อนข้างใหม่สำหรับกระจกตาอักเสบแบบเส้นใย
| ประเภทการรักษา | ยา/การแทรกแซง | ขนาด/วิธีใช้ | การจัดลำดับ |
|---|---|---|---|
| การปรับมิวซิน | ยาหยอดรีบามิไพด์ (Mucosta® UD 2%) | วันละ 4 ครั้ง | อันดับแรก |
| น้ำตาเทียม | น้ำตาเทียมไร้สารกันเสีย (Soft Santear®, Hyalein Mini®, ฯลฯ) | ตามความจำเป็น วันละ 4-6 ครั้งหรือมากกว่า | ใช้ร่วมกันเป็นพื้นฐาน |
| ต้านการอักเสบ | ยาหยอดตา Fluorometholone 0.1% | วันละ 2-4 ครั้ง | ระยะสั้น |
| ปรับภูมิคุ้มกัน | ยาหยอดตา Cyclosporine 0.1% (Papilock Mini®, ฯลฯ) | วันละ 2 ครั้ง | กรณีเรื้อรัง |
| ละลายเสมหะ | ยาหยอดตา N-acetylcysteine 5-10% | วันละ 4 ครั้ง | กรณีดื้อยาในต่างประเทศ4) |
| ยาต้านการอักเสบชนิดรับประทาน | Minocycline 100 มก./วัน, Doxycycline | รับประทาน | ร่วมกับ MGD รุนแรง |
| การรักษาปริมาณน้ำตา | ปลั๊กจุดน้ำตา | ซิลิโคน / ดูดซึมได้ | ชนิดขาดน้ำตา |
| การป้องกันทางกายภาพ | คอนแทคเลนส์ชนิดนุ่มเพื่อการรักษา | ใส่ต่อเนื่อง 1 สัปดาห์ / เปลี่ยนรายสัปดาห์ | ป้องกันการกลับเป็นซ้ำ |
ยาหยอดตา N-acetylcysteine (5-10%) ถูกใช้เป็นยาละลายเสมหะ แต่เนื่องจากไม่มีผลิตภัณฑ์ทางการค้า จึงจำกัดเฉพาะสถานที่ที่เตรียมเป็นยาในโรงพยาบาล การทดลองแบบสุ่มมีกลุ่มควบคุมโดย Avisar และคณะรายงานว่ายาหยอดตา diclofenac 0.1% มีประสิทธิภาพในการรักษาโรคกระจกตาอักเสบแบบเส้นใยเมื่อเทียบกับ NaCl 5% แต่แนวทางการรักษาโรคตาแห้งมีท่าทีระมัดระวังเกี่ยวกับประสิทธิภาพโดยรวมของยาหยอดตา NSAID1,4).
คอนแทคเลนส์ชนิดนุ่มเพื่อการรักษาเป็นทางเลือกที่ปกป้องผิวตาทางกลไก ลดอาการปวด และทำให้เยื่อบุผิวคงที่11) เนื่องจากความเสี่ยงของโรคกระจกตาอักเสบติดเชื้อจากการใส่ต่อเนื่อง จึงใช้ในระยะสั้นด้วยการจัดการที่เข้มงวดและเปลี่ยนเลนส์ พร้อมประเมินความเป็นไปได้ในการหยุดใช้ ระหว่างใส่เลนส์ ใช้น้ำตาเทียมที่ไม่มีสารกันเสียบ่อยครั้งเพื่อให้แน่ใจว่ามีปริมาณน้ำตาเพียงพอ
ในกรณีที่ดื้อต่อการรักษา ให้พิจารณาขั้นตอนต่อไปนี้ตามลำดับ:
แนวทางการรักษาทางคลินิกมีดังนี้1):
หากจัดการโรคพื้นเดิมอย่างเหมาะสม การพยากรณ์โรคโดยทั่วไปดี แต่อาการกำเริบไม่ใช่เรื่องแปลก โดยเฉพาะโรคกระจกตาอักเสบแบบเส้นใยที่เกิดจากรอยโรคในสมองจะดื้อต่อการรักษามากที่สุดและต้องจัดการผิวตาระยะยาว
หากรักษาสาเหตุพื้นฐาน (เช่น ตาแห้ง ความผิดปกติของเปลือกตา อัมพาตเส้นประสาท) อย่างเหมาะสม อาการจะดีขึ้นในกรณีส่วนใหญ่ อย่างไรก็ตาม โรคนี้มีแนวโน้มที่จะกำเริบและต้องจัดการผิวตาระยะยาว การเอาสิ่งคล้ายเส้นใยออกเพียงอย่างเดียวจะทำให้เกิดการกำเริบซ้ำๆ ดังนั้นนอกเหนือจากการรักษาพื้นฐาน เช่น ยาหยอดตา rebamipide แล้ว สิ่งสำคัญคือต้องจัดการกับโรคที่เป็นสาเหตุควบคู่กันไป หากสาเหตุมาจากโรคสมองหรือความผิดปกติทางระบบประสาท การรักษามักจะยากขึ้น
กลไกการเกิดโรคกระจกตาอักเสบแบบเส้นใยเป็นกระบวนการหลายขั้นตอนที่เริ่มต้นจากความผิดปกติของเยื่อบุกระจกตา 5)
ประการแรก ความเสียหายต่อเซลล์เยื่อบุฐาน เยื่อฐานเยื่อบุผิว หรือชั้น Bowman ทำให้เกิดการหลุดลอกเฉพาะที่ของเยื่อฐานเยื่อบุผิว หากมีความผิดปกติในการหมุนเวียนน้ำตาหรือความผิดปกติขององค์ประกอบชั้นน้ำตา บริเวณที่เสียหายจะซ่อมแซมได้ยากและกลายเป็นเรื้อรัง แรงเฉือนจากการกระพริบตาจะยกบริเวณที่หลุดลอกขึ้น ทำให้เกิดการระคายเคืองและการอักเสบ เมือกเกาะติดกับแกนกลางที่เป็นส่วนประกอบของเซลล์เยื่อบุผิว และเซลล์อักเสบและเซลล์เยื่อบุเยื่อบุตาถูกดึงเข้าไปก่อตัวเป็นเส้นใย
ในการตรวจทางอิมมูโนฮิสโตวิทยาโดย Tanioka และคณะ (2009, IOVS) เส้นใยกระจกตาในโรคกระจกตาอักเสบแบบเส้นใยแสดง โครงสร้างที่มีแกนกลางจากส่วนประกอบที่มาจากเซลล์เยื่อบุกระจกตา ล้อมรอบด้วยเซลล์เยื่อบุเยื่อบุตาและเมือก และสรุปว่าความเสียหายเรื้อรังของเยื่อบุกระจกตาและการเสียดสีที่เพิ่มขึ้นระหว่างการกระพริบตาเกี่ยวข้องกับการก่อตัว 5) ความรู้อิมมูโนฮิสโตวิทยานี้สนับสนุนในระดับโมเลกุลพยาธิสรีรวิทยาที่เคยรู้จักในเชิงประจักษ์
แนวคิดที่สำคัญที่สุดในปีที่ผ่านมาคือ การเสียดสีผิวตาที่เพิ่มขึ้น แนวทางปฏิบัติทางคลินิกของสมาคมวิจัยตาแห้งแห่งญี่ปุ่น (วารสารจักษุวิทยาญี่ปุ่น 2019) ได้จัดระเบียบพยาธิสรีรวิทยาของตาแห้งเป็นวงจรอุบาทว์สองวงจร: “ความคงตัวของชั้นน้ำตาลดลงขณะลืมตา (กลไกหลัก ①)” และ “การเสียดสีที่เพิ่มขึ้นระหว่างการกระพริบตา (กลไกหลัก ②)” และโรคกระจกตาอักเสบแบบเส้นใยร่วมกับ LWE, SLK และเยื่อบุตาหย่อนถูกจัดเป็น โรคที่เกี่ยวข้องกับตาแห้งซึ่งใช้กลไกหลังร่วมกัน 1) ส่วนของเยื่อบุเปลือกตาที่ทำให้เกิดการเสียดสีกับผิวตาระหว่างการกระพริบตาถูกตั้งชื่อว่า lid wiper โดย Korb และคณะ และการเสียดสีที่เพิ่มขึ้นระหว่างส่วนนี้กับผิวกระจกตาทำให้เกิด lid-wiper epitheliopathy และความเสียหายต่อเยื่อบุกระจกตาที่อยู่ตรงข้าม 8)
การเปลี่ยนแปลงองค์ประกอบของชั้นน้ำตาก็มีส่วนเกี่ยวข้องเช่นกัน ความไม่สมดุลของสัดส่วนระหว่างมิวซินและชั้นน้ำ โดยปกติแล้วการลดลงของการผลิตชั้นน้ำตาเป็นพื้นฐาน แต่การเพิ่มขึ้นของการผลิตหรือการสะสมของมิวซินก็อาจมีส่วนร่วมได้เช่นกัน การเปลี่ยนแปลงองค์ประกอบของชั้นน้ำตานี้เป็นแหล่งเพาะสำหรับการเกิดเส้นใย 7) ข้อเท็จจริงทางคลินิกที่ว่ายาหยอดตา rebamipide เพิ่มมิวซินและลดแรงเสียดทาน ทำให้ได้ผลในโรคนี้ สอดคล้องกับแบบจำลองกลไกนี้
ในอดีต แนวคิด “epithelial crack line” ที่เสนอโดย Ohashi และคณะในปี 1992 เป็นที่รู้จักในฐานะการศึกษาบุกเบิกที่ชี้ให้เห็นความสัมพันธ์ที่ใกล้ชิดระหว่างโครงสร้างชั้นของเยื่อบุกระจกตาและพลวัตของน้ำตา 9) นอกจากนี้ แนวทางปฏิบัติทางคลินิกสำหรับความผิดปกติของต่อมไมโบเมียน (MGD) ระบุว่าความผิดปกติของชั้นน้ำมันของต่อมไมโบเมียนมีส่วนทำให้เกิดเยื่อบุกระจกตาอักเสบแบบเส้นใยผ่านการลดลงของความคงตัวของน้ำตา 10)
บทบาทของการอักเสบก็ได้รับความสนใจในช่วงไม่กี่ปีที่ผ่านมา ในขณะที่การอักเสบถูกมองว่าเป็นผลจากวงจรอุบาทว์สองวงจรคือการลดลงของความคงตัวของน้ำตาและการเพิ่มขึ้นของแรงเสียดทาน ก็มีทฤษฎีที่ว่าการอักเสบเป็นกลไกหลักของตาแห้ง และสิ่งสำคัญคือต้องเข้าใจทั้งสองอย่างแบบบูรณาการ 1) กลไกระดับโมเลกุลที่อยู่เบื้องหลังเยื่อบุกระจกตาอักเสบแบบเส้นใย เช่น การแทรกซึมของเซลล์ T ที่เป็น CD4-positive การลดลงของเซลล์ก๊อบเบล็ตเยื่อบุตาจาก interferon-γ และการส่งเสริม apoptosis ของเซลล์เยื่อบุกระจกตาและเยื่อบุตา กำลังถูกอธิบาย และยาต้านการอักเสบและยากระตุ้นการหลั่งมิวซิน เช่น ยาหยอดตา cyclosporine และ diquafosol ถูกจัดวางเป็นยาที่แทรกแซงวิถีทางเหล่านี้
รายงานการจัดการและการรักษาของ TFOS DEWS III (2025) กล่าวถึงการฉีดโบทูลินัมทอกซินเป็นทางเลือกหนึ่งสำหรับเยื่อบุกระจกตาอักเสบแบบเส้นใยที่ดื้อต่อการรักษา 2) การฉีดเฉพาะที่บริเวณเปลือกตาล่างด้านในแสดงให้เห็นถึงการปรับปรุง TBUT และค่าการทดสอบ Schirmer คะแนนการย้อมฟลูออเรสซีนของกระจกตา และคะแนน OSDI ในการทดลองแบบสุ่มหลายครั้ง และอาจเป็นทางเลือกที่สมเหตุสมผลโดยเฉพาะสำหรับเยื่อบุกระจกตาอักเสบแบบเส้นใยที่เกิดร่วมกับภาวะเปลือกตากระตุก อย่างไรก็ตาม ผลคงอยู่ประมาณ 3 เดือน และการฉีดซ้ำรวมถึงค่าใช้จ่ายเป็นความท้าทาย
การพัฒนายากระตุ้นการหลั่งมิวซินชนิดใหม่และสารเลียนแบบมิวซินก็กำลังดำเนินการอยู่ และกำลังมีการสำรวจกลยุทธ์การรักษาเพื่อเสริมสร้างชั้นมิวซินของชั้นน้ำตาด้วยกลไกที่แตกต่างจาก rebamipide เทคโนโลยีการถ่ายภาพสภาพพยาธิวิทยาก็กำลังก้าวหน้า เช่น เครื่องวัดแรงเสียดทานเพื่อวัดแรงเสียดทานของผิวตาอย่างเชิงปริมาณ และกล้องจุลทรรศน์คอนโฟคอล in vivo สำหรับการสังเกตเส้นใยแบบเรียลไทม์ 6)
การขยายข้อบ่งชี้ของผลิตภัณฑ์ที่ได้จากเลือด เช่น ยาหยอดตาซีรัมออโตโลกัส ยาหยอดตาซีรัมชนิดเดียวกัน และยาหยอดตาพลาสมาเกล็ดเลือดเข้มข้น (PRP) ก็กำลังอยู่ระหว่างการพิจารณา สิ่งเหล่านี้ประกอบด้วยปัจจัยการเจริญเติบโต วิตามินเอ และไฟโบรเนกติน และคาดว่าจะส่งเสริมการหายของเยื่อบุกระจกตา
อัลกอริทึมการรักษาตามแนวคิด “การเสียดสีที่เพิ่มขึ้น” กำลังแพร่หลายมากขึ้น และการรักษาเฉพาะบุคคลที่ผสมผสานรีบามิไพด์ ไดควาโฟซอล น้ำตาเทียม อุดจุดน้ำตา คอนแทคเลนส์รักษาโรค และการผ่าตัดเปลือกตา กำลังถูกนำมาใช้ในทางคลินิก ในอนาคต จำเป็นต้องปรับปรุงแนวคิดของโรคให้ละเอียดขึ้น เช่น การพัฒนาการจำแนกความรุนแรงเฉพาะสำหรับโรคกระจกตาอักเสบแบบเส้นใย แบบจำลองการทำนายการตอบสนองต่อการรักษา และการค้นหาไบโอมาร์คเกอร์เพื่อป้องกันการกลับเป็นซ้ำของเส้นใย
การทบทวนหลักฐานเกี่ยวกับยาหยอดตาอะเซทิลซิสเทอีนสำหรับโรคกระจกตาอักเสบแบบเส้นใยที่ดื้อต่อการรักษา และรายงานการจัดการระยะยาวด้วยเลนส์สเคลอรัลเพื่อการรักษา (PROSE, scleral lens) ก็กำลังสะสมเพิ่มขึ้นเช่นกัน 6,11) เลนส์สเคลอรัลสร้างแหล่งกักเก็บของเหลวระหว่างกระจกตาและผิวด้านหลังของเลนส์ ให้ความชุ่มชื้นอย่างต่อเนื่องแก่ผิวตาและการปกป้องทางกายภาพ จึงมีประโยชน์ในกรณีที่ดื้อต่อการรักษาซึ่งเกิดจากตาแห้งรุนแรงหรือโรคกระจกตาจากเส้นประสาทพิการ
日本ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592. URL: https://dryeye.ne.jp/wp/wp-content/themes/dryeye/file/dryeye_guideline.pdf
Bhattacharya P, Jones L, Craig JP, et al. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025.
北澤耕司, 横井則彦, 渡辺彰英, 荒木美治, 小室青, 稲垣香代子, ほか. 難治性糸状角膜炎に対する眼瞼手術の検討. 日眼会誌. 2011;115(8):693-698. URL: https://www.nichigan.or.jp/Portals/0/JJOS_PDF/115_693.pdf
Avisar R, Robinson A, Appel I, Yassur Y, Weinberger D. Diclofenac sodium, 0.1% (Voltaren Ophtha), versus sodium chloride, 5%, in the treatment of filamentary keratitis. Cornea. 2000;19(2):145-147.
Tanioka H, Yokoi N, Komuro A, Shimamoto T, Kawasaki S, Matsuda A, et al. Investigation of the corneal filament in filamentary keratitis. Invest Ophthalmol Vis Sci. 2009;50(8):3696-3702.
Albietz JM, Sanfilippo PG, Troutbeck R, Lenton LM. Management of filamentary keratitis associated with aqueous-deficient dry eye. Optom Vis Sci. 2003;80(6):420-430.
山口昌彦. 眼表面摩擦関連疾患の診断と治療. 臨床眼科. 2018;72(11):84-90. doi:10.11477/mf.1410212883.
Korb DR, Herman JP, Blackie CA, Scaffidi RC, Greiner JV, Exford JM, et al. Prevalence of lid wiper epitheliopathy in subjects with dry eye signs and symptoms. Cornea. 2010;29(4):377-383.
大橋裕一, 木下茂, 細谷比左志, 李三榮, 荒木かおる, 切通彰, ほか. 角膜上皮障害の新しい病態—Epithelial Crack Line. 臨床眼科. 1992;46:1539-1543.
マイボーム腺機能不全診療ガイドライン作成委員会. マイボーム腺機能不全診療ガイドライン. 日眼会誌. 2023;127:109-228. URL: https://www.nichigan.or.jp/Portals/0/resources/member/guideline/MGD.pdf
Jain S, Sukhija J, Saini JS. Contact lenses for the treatment of ocular surface diseases. Indian J Ophthalmol. 2023;71:1962-1970. PMCID: PMC10276751. doi:10.4103/ijo.IJO_3004_22.