안구 표면 평가
실모양 물질의 위치: 원인 질환 추정에 직접 연결됨
마이봄샘 상태: 폐쇄 또는 위축 여부 확인
눈꺼풀 닫힘 및 열림 상태: 불완전 깜빡임 또는 토끼눈 여부 평가
사상각막염(filamentary keratitis)은 각막 표면에 사상 구조물(각막 사상물, corneal filament)이 부착되는 만성·재발성 각막 질환입니다. 사상물은 변성된 각막 상피 세포를 핵으로 하여 뮤신이 부착되고, 추가로 염증 세포와 결막 상피 세포도 구성 성분이 됩니다.
이 질환은 단독으로 발생하는 경우는 거의 없으며, 거의 항상 안구 표면, 눈꺼풀 또는 전신의 기저 질환이 존재합니다. 대표적인 배경 질환으로는 눈물 감소형 안구건조증, 상윤부 각결막염(SLK), 토안, 안검하수, 신경마비성 각막증, 안과 수술 후, 결막 이완, 고정 사시, 당뇨병, 장기간의 폐안(의식 장애 또는 뇌졸중 후) 등이 있습니다.
전통적으로 각막 창상 치유 장애가 발생 메커니즘으로 생각되어 왔지만, 최근에는 안구 표면에서의 마찰 증가가 병태의 중심에 위치하고 있습니다. 일본 안구건조증 연구회의 「안구건조증 진료 가이드라인」1)에서는 사상각막염을 lid-wiper epitheliopathy(LWE), SLK, 결막 이완증과 함께 순목 시 마찰 증가를 공통 메커니즘으로 하는 안구건조증 관련 질환으로 위치시키고, 이들을 일체로 이해하고 치료하는 프레임워크가 제안되었습니다.
역학적으로는 중등증~중증의 눈물 감소형 안구건조증이나 각막 이식 후에 합병되는 경우가 많으며, 쇼그렌 증후군 환자에서 빈도가 높습니다1). 일본의 유병률 역학 데이터는 제한적이지만, 난치성 증례에서는 안검하수나 안검내반의 합병에 주의할 필요가 있다고 일본안과학회지 가이드라인이 강조하고 있습니다1). 헤르페스에 의한 괴사성 각막염에서는 실질 부종과 삼차신경 마비를 바탕으로 상피의 불안정이 발생하여 각막 상부에 사상물이 나타날 수 있으며, 단일 원인이 아니라 여러 요인이 겹쳐서 발생하는 것이 중요합니다.
역사적으로 오래전부터 각막 사상물을 동반한 안구 표면 질환으로 기록되었으며, 건성 각결막염, 토안, 안과 수술 후와의 연관성이 반복적으로 보고되었습니다. 일본에서는 1980년대 이후 눈물 역학 분석 기술의 발전에 따라 눈물 감소형 안구건조증과의 연관성이 명확해졌고, 2000년대 이후에는 면역조직화학적 접근을 통한 사상물의 구성 성분 분석과 순목 시 마찰 증가를 포함한 안구 표면 마찰 관련 질환의 개념에 의해 현대적인 병태상이 정리되었습니다5,7).
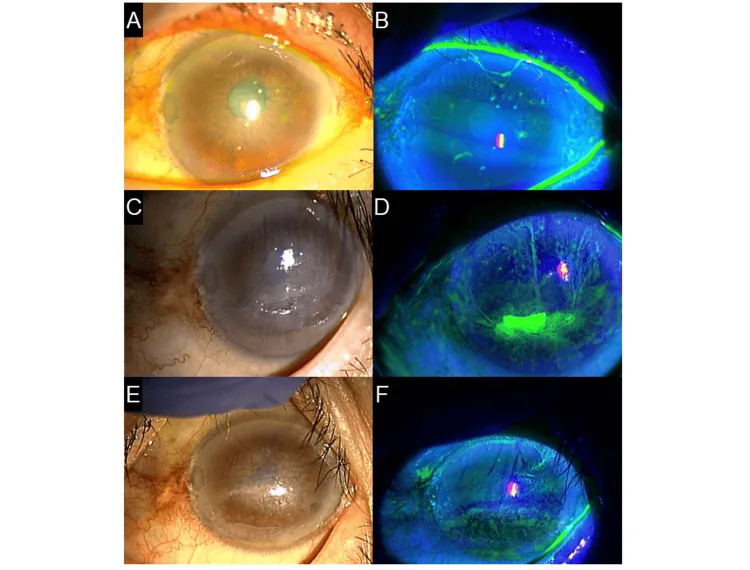
눈을 깜빡일 때마다 실모양 물체가 마찰로 인해 움직이기 때문에 심한 이물감과 안통이 특징적입니다. 눈을 감고 있을 때는 증상이 가볍고, 개검(눈을 뜸)이나 순목(눈 깜빡임)에 따라 통증이 증가하므로 환자는 눈부심(광선공포증)이나 안검연축(눈꺼풀 경련)을 보일 수도 있습니다. 자극으로 인해 눈물이 나고, 중증인 경우 거의 눈을 뜰 수 없을 수도 있습니다.
각막 실모양 물체는 보통 2mm 이하이지만 드물게 10mm에 이르는 긴 실모양 물체를 형성하기도 합니다. 플루오레세인, 로즈벵갈, 리사민 그린 중 어느 것으로도 염색됩니다. 실모양 물체의 기저부에는 회색 상피 혼탁(foot plaque)이 동반될 수 있으며, 자극으로 인해 결막 충혈 및 부종이 나타납니다. 각막은 실모양 물체를 제외하면 투명성이 유지되는 경우가 많습니다1). 실모양 물체는 원인에 따라 각막 전면에 발생하는 경우, 안검연을 따라 발생하는 경우, 각막의 단차 등에 발생하는 경우가 있으며, 그 분포 패턴은 원인 질환 추정에 직접 연결됩니다.
순목 시 실모양 물체가 흔들리는 모습은 세극등 현미경 하에서도 확인하기 쉽고, 때로는 실모양 물체가 길게 늘어져 각막 중심에서 주변에 걸쳐 드리워지듯 관찰됩니다. 중증인 경우 실모양 물체의 기저부에 일치하여 상피 결손이 동반되며, 배경 상피는 미만성 점상 표층 각막증(SPK)을 나타내는 경우가 많습니다. 안구건조증 진료 가이드라인의 도해 예에서는 플루오레세인 염색으로 각막 전체에 각막 실모양 물체를 동반한 고도의 상피 장애가 나타나 있습니다1).
실모양 물체의 분포 패턴은 배경 질환 추정에 직접 연결되므로, 세극등 현미경에 의한 상세한 관찰이 중요합니다.
| 실모양 물체의 부위 | 추정되는 원인 질환 |
|---|---|
| 각막 전면 | 눈물 감소형 안구건조증, 상피층 불안정 |
| 안검연을 따라 | 안검하수, 내반, 토안 |
| 각막의 단차부 | 수술 후, 외상 후, 재발성 각막 미란 |
| 상부 각막 | 상윤부 각결막염(SLK) |
| 중앙 국한 | 난치성 (PTK 고려) |
검진 시 다음 6가지 항목을 관찰하는 것이 표준입니다.
안구 표면 평가
실모양 물질의 위치: 원인 질환 추정에 직접 연결됨
마이봄샘 상태: 폐쇄 또는 위축 여부 확인
눈꺼풀 닫힘 및 열림 상태: 불완전 깜빡임 또는 토끼눈 여부 평가
눈물, 신경 및 안위 평가
눈물량: BUT 및 눈물 메니스커스 높이 측정
각막 감각: 신경영양각막병증 배제에 필수
안구 운동: 안정 시 고정 위치 (고정 사시) 평가
깜빡일 때마다 실모양 물질이 당겨져 이물감이나 찌르는 듯한 통증이 발생합니다. 눈을 감고 있을 때는 비교적 편하지만, 깜빡이거나 눈을 뜰 때 통증이 심해지는 것이 특징입니다. 통증으로 인해 눈물이 나거나, 눈부심, 눈을 뜨고 있지 못할 수도 있습니다.
사상각막염은 항상 어떤 기저 질환에 이차적으로 발생하는 질환으로, 기저 질환의 확인과 관리가 치료의 핵심입니다.
| 기저 질환 | 발생 기전 |
|---|---|
| 눈물 감소형 안구건조증 | 눈물 수분층 감소/교체 이상 |
| 상윤부 각결막염 (SLK) | 상부 결막 마찰 증가/각화 |
| 신경마비성 각막병증 | 삼차신경 마비로 인한 상피 치유 지연 |
| 토안/안검하수 | 각막 건조, 노출, 불완전한 눈감김 |
| 안질환 수술 후 | 상피 손상, 감각 저하, 창상 치유 지연 |
| 재발성 각막 미란 | 상피 기저막 불안정 |
| 당뇨병 | 상피 치유 지연, 감각 저하 |
| 고정사시 | 안검폐쇄부전 및 각막 일부의 지속적 노출 |
전신 질환으로는 쇼그렌 증후군, 안구 이식편대숙주병(oGVHD), 갑상샘눈병증, 뇌혈관 질환(장기간 눈 감음), 파킨슨병(눈 깜빡임 감소), 중증 근무력증(눈꺼풀처짐) 등이 관련됩니다. 뇌 병변에 의한 사상각막염은 가장 치료 저항성이 높은 것으로 알려져 있습니다. 쇼그렌 증후군에서는 눈물샘의 자가면역 파괴로 눈물이 감소하고, oGVHD에서는 결막과 눈물샘의 만성 염증 및 마이봄샘 위축이 겹쳐 모두 본 질환의 발병 위험을 현저히 높입니다6).
수술 관련 유발 요인으로는 백내장 수술 후, 각막 이식 후, 유리체 절제술 후, 굴절 교정 수술 후 등이 알려져 있습니다. 수술 중 각막 상피 손상, 수술 후 방부제 함유 점안약의 다제 사용, 수술 후 안구건조증, 각막 감각의 일시적 저하가 복합적으로 작용합니다. 특히 관통 각막 이식(PKP) 후에는 각막 감각 저하가 장기간 지속되어 난치화되기 쉽습니다.
의인성 요인으로는 항콜린제의 장기 복용, 방부제(염화벤잘코늄) 함유 점안약의 장기 사용에 의한 상피 독성, 다제 점안에 의한 세척 효과도 위험 인자입니다. 일본 안과학회의 안구건조증 진료 가이드라인에서는 난치성 사상각막염에 직면했을 경우 안검 형태(특히 눈꺼풀처짐이나 안검내반증)의 합병에 주의해야 한다고 명시되어 있습니다1).
진단은 세극등 현미경 검사로 쉽게 할 수 있습니다. 각막 표면에 부착되어 눈 깜빡임에 따라 움직이는 실 모양의 물질을 확인하면 진단이 확정됩니다1). 관찰 시에는 반드시 생체 염색을 병용합니다. 플루오레세인 염색은 실 모양 물질과 주변 상피 장애를 가장 예민하게 시각화하며, 청색 필터로 더욱 강조됩니다. 로즈벵갈이나 리사민 그린은 변성 상피 염색에 우수하여 기저부 상피 결손을 평가하기 쉽습니다.
사상각막염의 대부분이 눈물 역동 이상을 동반하므로, 다음 검사를 조합합니다.
쇼그렌 증후군이 의심되는 경우 항SS-A/SS-B 항체, 항핵항체, 타액선 신티그라피, 구순 소타액선 생검 등을 시행한다. 갑상선 안병증이 의심되는 경우 갑상선 기능(TSH, FT3, FT4)과 자가항체(TRAb, TSAb)를 평가한다.
사상각막염과 유사한 소견을 보이거나 사상각막염을 동반하는 질환으로서 다음의 감별이 중요하다.
임상에서는 사상물의 개수, 크기, 분포 범위, 기저 질환의 중증도, 자각 증상의 강도를 종합하여 다음과 같이 계층화한다.
일본 안과학회의 안구건조증 진료 가이드라인은 실모양각막염, 상윤부각결막염, 결막이완증의 유무를 안구건조증 관련 소견으로 평가 항목에 포함할 것을 권장하고 있습니다1).
실모양각막염의 치료는 실모양물 제거와 배경 질환 관리의 두 가지 축으로 이루어집니다. 어느 한쪽만으로는 반드시 재발하므로, 두 가지를 병행해야 합니다.
점안 마취(0.4% 옥시부프로카인 등) 후, 무치핀셋으로 실모양물을 뿌리부터 제거합니다. 작은 것은 면봉이나 MQA®(미세흡수스펀지), 스프링 가위로 긁어낼 수도 있습니다. 제거로 즉각적인 증상 완화를 얻을 수 있지만, 배경 질환이 해결되지 않으면 수일~수주 내에 재발하므로, 이를 치료의 출발점으로 위치시킵니다1).
1차 선택약으로 **레바미피드 점안액(무코스타® UD 점안액 2%)**이 사용됩니다. 하루 4회 점안합니다. 레바미피드는 분비형 및 막결합형 뮤신을 증가시켜 눈물 안정성을 향상시키고, 동시에 항염증 작용과 각막 상피 상처 치유 촉진 작용을 가지고 있습니다. 뮤신 증가로 눈 깜빡임 시 안구 표면 마찰이 감소되는 것이 본 질환에 대한 효과 기전으로 생각됩니다. 레바미피드의 유효성은 “분비형, 막결합형 뮤신의 증가에 의한 눈물 안정성 향상과 항염증 작용을 포함한 각막 상피 상처 치유 작용에 의한다”고 설명되며, 실모양각막염에 대한 비교적 새로운 치료 선택지로 위치지어집니다.
| 치료 카테고리 | 약제/중재 | 용량/방법 | 위치 |
|---|---|---|---|
| 뮤신 조절 | 레바미피드 점안액(무코스타® UD 2%) | 1일 4회 | 1차 선택 |
| 인공눈물 | 방부제 무첨가 인공눈물 (Soft Santear®, Hyalein Mini® 등) | 필요 시, 하루 4-6회 이상 | 기본 병용 |
| 항염증 | 플루오로메톨론 점안액 0.1% | 하루 2-4회 | 단기 |
| 면역 조절 | 사이클로스포린 점안액 0.1% (Papilock Mini® 등) | 하루 2회 | 만성 증례 |
| 점액 용해 | N-아세틸시스테인 점안액 5-10% | 하루 4회 | 해외 난치성 증례4) |
| 항염증 경구약 | 미노사이클린 100mg/일, 독시사이클린 | 경구 | 중증 MGD 동반 |
| 눈물량 유지 | 눈물점 플러그 | 실리콘/흡수성 | 눈물 감소형 |
| 물리적 보호 | 치료용 소프트 콘택트렌즈 | 1주 연속 착용/주 1회 교체 | 재발 예방 |
**N-아세틸시스테인 점안액(5~10%)**은 점액 용해제로 사용되어 왔으나, 시판 제제가 없어 병원 내 제제로 조제하는 시설로 제한됩니다. Avisar 등의 무작위 대조 시험에서 0.1% 디클로페낙 점안액이 5% 식염수(NaCl 5%)와 비교하여 사상각막염 개선에 효과적이었다고 보고되었으나, 안구건조증 진료 가이드라인은 NSAID 점안액의 일반적 유효성에 대해 신중한 입장을 보이고 있습니다1,4).
치료용 소프트 콘택트렌즈는 안구 표면을 기계적으로 보호하여 통증을 줄이고 상피를 안정화시키는 선택지입니다11). 연속 착용 시 감염성 각막염의 위험이 있으므로, 단기간 엄격한 관리 하에 교체하면서 중단 가능 여부를 검토합니다. 착용 중에는 눈물량 확보를 위해 방부제가 없는 인공눈물을 자주 점안합니다.
난치성 예에는 단계적으로 다음을 고려합니다.
실제 임상 치료 흐름은 다음과 같습니다1).
기저 질환이 적절히 관리되면 예후는 대체로 양호하지만, 재발은 드물지 않습니다. 특히 뇌 병변에 의한 사상각막염은 가장 치료 저항성이 높아 장기적인 안구 표면 관리가 필요합니다.
사상각막염의 발생 기전은 각막 상피 장애를 기점으로 하는 다단계 과정입니다5).
먼저 기저 상피 세포, 상피 기저막 또는 보우만층의 손상으로 상피 기저막의 국소적 박리가 발생합니다. 눈물의 교체 이상이나 눈물층 성분 이상이 배경에 있는 경우, 이 손상 부위가 치유되기 어렵고 만성화됩니다. 눈 깜빡임에 의한 전단력이 이 박리 부위를 들어 올려 자극과 염증을 유발합니다. 상피 세포 성분을 핵으로 하여 뮤신이 부착되고, 추가로 염증 세포와 결막 상피 세포가 말려들어 사상물이 형성됩니다.
Tanioka 등의 면역조직학적 검토(2009년, IOVS)에서는 사상각막염의 각막 사상물이 각막 상피 세포 유래 성분을 심으로 하고, 주위를 결막 상피 세포, 뮤신 등이 둘러싼 구조를 하고 있음이 밝혀졌으며, 형성에는 만성적인 각막 상피 장애와 눈 깜빡임 시 마찰 항진이 관여한다고 결론지었습니다5). 이 면역조직학적 소견은 그때까지 경험칙으로 알려져 있던 병태를 분자 수준에서 뒷받침했습니다.
최근의 가장 중요한 개념은 안구 표면 마찰의 항진입니다. 일본 안구건조증 연구회의 진료 가이드라인(일안회지 2019)은 안구건조증의 병태생리를 ‘개검 유지 시 눈물층 안정성 저하(코어 메커니즘 ①)‘와 ‘눈 깜빡임 시 마찰 항진(코어 메커니즘 ②)‘의 두 가지 악순환으로 정리하고 있으며, 사상각막염은 LWE, SLK, 결막 이완증과 함께 후자의 메커니즘을 공유하는 안구건조증 관련 질환으로 위치 지어졌습니다1). 눈 깜빡임 시 안구 표면과 마찰을 일으키는 안검 결막 부위는 Korb 등에 의해 lid wiper로 명명되었으며, 이 부위와 각막 표면 사이의 마찰 항진이 lid-wiper epitheliopathy와 대면하는 각막 상피 장애를 일으킵니다8).
눈물막의 조성 변화도 관여합니다. 뮤신과 수성층의 비율이 불균형해지며, 일반적으로 눈물 수성층 생성 감소가 기본이 되지만 뮤신 생성 증가나 축적이 기여하기도 합니다. 이러한 눈물막 조성 변화가 사상물 형성의 토양이 됩니다7). 레바미피드 점안액이 뮤신을 증가시키고 마찰을 감소시켜 본 질환에 효과를 보이는 임상 사실은 이 기전 모델과 일치합니다.
역사적으로, 오하시 등이 1992년에 제안한 “epithelial crack line” 개념은 각막 상피층 구조와 눈물 역학의 밀접한 연관성을 시사한 선구적 연구로 알려져 있습니다9). 또한, 마이봄샘 기능부전(MGD) 진료 가이드라인에서는 마이봄샘 유지층 이상이 눈물막 안정성 저하를 통해 사상각막염의 한 원인이 될 수 있다고 지적하고 있습니다10).
염증의 관여도 최근 주목받고 있습니다. 눈물막 안정성 저하와 마찰 항진이라는 두 가지 악순환의 결과로 염증이 파악되는 한편, 염증 자체가 안구건조증의 핵심 메커니즘이라는 설도 있어, 양자를 통합적으로 이해하는 것이 중요합니다1). 사상각막염의 배경에 있는 CD4 양성 T세포 침윤, 인터페론 감마에 의한 결막 술잔세포 감소, 각결막 상피세포의 세포자멸사 촉진 등의 분자 기전이 밝혀지고 있으며, 사이클로스포린 점안액과 디쿠아포솔 점안액이 이러한 경로에 개입하는 항염증·뮤신 분비 촉진 약물로 자리매김되고 있습니다.
TFOS DEWS III(2025년) 관리 및 치료 보고서는 난치성 사상각막염에 대한 보툴리누스 독소 주사를 선택지 중 하나로 언급하고 있습니다2). 하안검 내측 국소 주사 후 TBUT, 쉬르머 검사치, 각막 플루오레세인 염색 점수, OSDI 점수의 개선이 여러 무작위 시험에서 입증되었으며, 특히 안검경련을 동반한 사상각막염에 합리적인 선택이 될 수 있습니다. 다만 효과 지속 기간은 약 3개월이며, 반복 투여와 비용이 과제입니다.
새로운 뮤신 분비 촉진제나 뮤신 모방제의 개발도 진행되고 있으며, 레바미피드와 다른 기전으로 눈물막의 뮤신층을 보강하는 치료 전략이 모색되고 있습니다. 안표면 마찰을 정량적으로 측정하는 마찰계나 생체 공초점 현미경을 이용한 사상물의 실시간 관찰 등 병태의 가시화 기술도 진보하고 있습니다6).
자가 혈청 점안액, 동종 혈청 점안액, PRP(다혈소판 혈장) 점안액 등 혈액 유래 제제의 적응증 확대도 검토되고 있습니다. 이들은 성장 인자, 비타민 A, 피브로넥틴 등을 포함하며 각막 상피 치유를 촉진할 것으로 기대됩니다.
“마찰 항진” 개념에 기반한 치료 알고리즘이 보급되고 있으며, 레바미피드, 디쿠아포솔, 인공눈물, 눈물점 플러그, 치료용 콘택트렌즈, 안검 수술을 조합한 개별화 치료가 임상에 구현되고 있습니다. 앞으로는 사상각막염에 특화된 중증도 분류, 치료 반응성 예측 모델, 사상물 재발을 예방하기 위한 바이오마커 탐색 등 질환 개념 자체의 정교화가 요구됩니다.
난치성 사상각막염에 대한 아세틸시스테인 점안액의 증거 검토 및 치료용 공막렌즈(PROSE, scleral lens)를 이용한 장기 관리 보고도 축적되고 있습니다6,11). 공막렌즈는 각막과 렌즈 뒷면 사이에 액체 저장소를 형성하여 지속적인 안구 표면 습윤과 물리적 보호를 제공하므로, 중증 안구건조증이나 신경마비성 각막병증을 배경으로 하는 난치성 증례에서 유용성이 시사됩니다.
日本ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592. URL: https://dryeye.ne.jp/wp/wp-content/themes/dryeye/file/dryeye_guideline.pdf
Bhattacharya P, Jones L, Craig JP, et al. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025.
北澤耕司, 横井則彦, 渡辺彰英, 荒木美治, 小室青, 稲垣香代子, ほか. 難治性糸状角膜炎に対する眼瞼手術の検討. 日眼会誌. 2011;115(8):693-698. URL: https://www.nichigan.or.jp/Portals/0/JJOS_PDF/115_693.pdf
Avisar R, Robinson A, Appel I, Yassur Y, Weinberger D. Diclofenac sodium, 0.1% (Voltaren Ophtha), versus sodium chloride, 5%, in the treatment of filamentary keratitis. Cornea. 2000;19(2):145-147.
Tanioka H, Yokoi N, Komuro A, Shimamoto T, Kawasaki S, Matsuda A, et al. Investigation of the corneal filament in filamentary keratitis. Invest Ophthalmol Vis Sci. 2009;50(8):3696-3702.
Albietz JM, Sanfilippo PG, Troutbeck R, Lenton LM. Management of filamentary keratitis associated with aqueous-deficient dry eye. Optom Vis Sci. 2003;80(6):420-430.
山口昌彦. 眼表面摩擦関連疾患の診断と治療. 臨床眼科. 2018;72(11):84-90. doi:10.11477/mf.1410212883.
Korb DR, Herman JP, Blackie CA, Scaffidi RC, Greiner JV, Exford JM, et al. Prevalence of lid wiper epitheliopathy in subjects with dry eye signs and symptoms. Cornea. 2010;29(4):377-383.
大橋裕一, 木下茂, 細谷比左志, 李三榮, 荒木かおる, 切通彰, ほか. 角膜上皮障害の新しい病態—Epithelial Crack Line. 臨床眼科. 1992;46:1539-1543.
マイボーム腺機能不全診療ガイドライン作成委員会. マイボーム腺機能不全診療ガイドライン. 日眼会誌. 2023;127:109-228. URL: https://www.nichigan.or.jp/Portals/0/resources/member/guideline/MGD.pdf
Jain S, Sukhija J, Saini JS. Contact lenses for the treatment of ocular surface diseases. Indian J Ophthalmol. 2023;71:1962-1970. PMCID: PMC10276751. doi:10.4103/ijo.IJO_3004_22.