नेत्र सतह का मूल्यांकन
रेशेदार पदार्थ का स्थान : कारण रोग के अनुमान से सीधे जुड़ा हुआ
मेइबोमियन ग्रंथियों की स्थिति : रोधगलन या शोष की उपस्थिति की जाँच करें
पलक बंद/खुली स्थिति : अपूर्ण पलक झपकना या लैगोफथाल्मोस की उपस्थिति का मूल्यांकन करें
फिलामेंटरी केराटाइटिस (filamentary keratitis) एक दीर्घकालिक, पुनरावर्ती कॉर्नियल रोग है जिसमें कॉर्निया की सतह पर धागे जैसी संरचनाएँ (कॉर्नियल फिलामेंट) चिपक जाती हैं। ये धागे अपक्षयी कॉर्नियल उपकला कोशिकाओं के केंद्रक पर म्यूसिन चिपकने से बनते हैं, और इनमें सूजन कोशिकाएँ और कंजक्टिवल उपकला कोशिकाएँ भी शामिल होती हैं।
यह रोग शायद ही कभी अकेले होता है और लगभग हमेशा नेत्र सतह, पलक या प्रणालीगत अंतर्निहित बीमारी मौजूद होती है। विशिष्ट अंतर्निहित रोगों में अश्रु-कमी प्रकार की शुष्क आंख, ऊपरी लिंबल केराटोकोनजक्टिवाइटिस (SLK), लैगोफथाल्मोस, पीटोसिस, न्यूरोपैरालिटिक केराटोपैथी, नेत्र शल्य चिकित्सा के बाद, कंजंक्टिवल शिथिलता, स्थिर स्ट्रैबिस्मस, मधुमेह, लंबे समय तक पलक बंद रहना (चेतना विकार, स्ट्रोक के बाद) आदि शामिल हैं।
परंपरागत रूप से, कॉर्नियल घाव भरने की प्रक्रिया में बाधा को उत्पत्ति तंत्र माना जाता था, लेकिन हाल के वर्षों में, नेत्र सतह पर बढ़ा हुआ घर्षण रोगविज्ञान के केंद्र में रखा गया है। जापान ड्राई आई सोसाइटी के ‘ड्राई आई उपचार दिशानिर्देश’ 1) में, फिलामेंटस केराटाइटिस को लिड-वाइपर एपिथेलियोपैथी (LWE), SLK, और कंजंक्टिवल शिथिलता के साथ पलक झपकने के दौरान बढ़े हुए घर्षण को सामान्य तंत्र के रूप में ड्राई आई से संबंधित रोग के रूप में वर्गीकृत किया गया है, और इन्हें एक साथ समझने और उपचार करने का ढांचा प्रस्तावित किया गया है।
महामारी विज्ञान के अनुसार, यह अक्सर मध्यम से गंभीर अश्रु-कमी प्रकार की शुष्क आंख और कॉर्नियल प्रत्यारोपण के बाद जटिलता के रूप में होता है, और स्जोग्रेन सिंड्रोम के रोगियों में इसकी आवृत्ति अधिक होती है 1)। जापान में प्रसार के महामारी विज्ञान के आंकड़े सीमित हैं, लेकिन जापानी नेत्र विज्ञान पत्रिका के दिशानिर्देश इस बात पर जोर देते हैं कि दुर्दम्य मामलों में पीटोसिस या एंट्रोपियन की उपस्थिति पर ध्यान देना आवश्यक है 1)। हर्पीस के कारण नेक्रोटाइज़िंग केराटाइटिस में, स्ट्रोमल एडिमा और ट्राइजेमिनल तंत्रिका पक्षाघात के आधार पर उपकला अस्थिरता हो सकती है और कॉर्निया के ऊपरी भाग में फिलामेंटस पदार्थ देखे जा सकते हैं; यह महत्वपूर्ण है कि यह एक एकल कारण के बजाय कई कारकों के संयोजन से होता है।
ऐतिहासिक रूप से, इसे लंबे समय से कॉर्नियल फिलामेंट्स के साथ नेत्र सतह रोग के रूप में वर्णित किया गया है, और शुष्क केराटोकोनजक्टिवाइटिस, लैगोफथाल्मोस और नेत्र शल्य चिकित्सा के बाद के संबंध बार-बार रिपोर्ट किए गए हैं। जापान में, 1980 के दशक के बाद, अश्रु गतिकी विश्लेषण तकनीकों में प्रगति के साथ अश्रु-कमी प्रकार की शुष्क आंख से संबंध स्पष्ट हो गया, और 2000 के दशक के बाद, फिलामेंट्स के घटक विश्लेषण के लिए इम्यूनोहिस्टोकेमिकल दृष्टिकोण और पलक झपकने के दौरान बढ़े हुए घर्षण सहित नेत्र सतह घर्षण-संबंधी रोगों की अवधारणा ने आधुनिक रोगविज्ञान चित्र को व्यवस्थित किया 5,7)।
सबसे आम ड्राई आई है, विशेष रूप से अश्रु स्राव की कम मात्रा वाली अश्रु-कमी प्रकार की शुष्क आंख। इसके अलावा, जो लोग अपूर्ण रूप से पलक झपकाते हैं (पीटोसिस, चेहरे की तंत्रिका पक्षाघात, चेतना विकारों के कारण लंबे समय तक पलक बंद रहना), नेत्र शल्य चिकित्सा के बाद, स्जोग्रेन सिंड्रोम या ग्राफ्ट-बनाम-होस्ट रोग जैसी प्रणालीगत बीमारियों वाले, और लंबे समय तक परिरक्षक युक्त आई ड्रॉप का उपयोग करने वालों में भी यह आसानी से होता है।
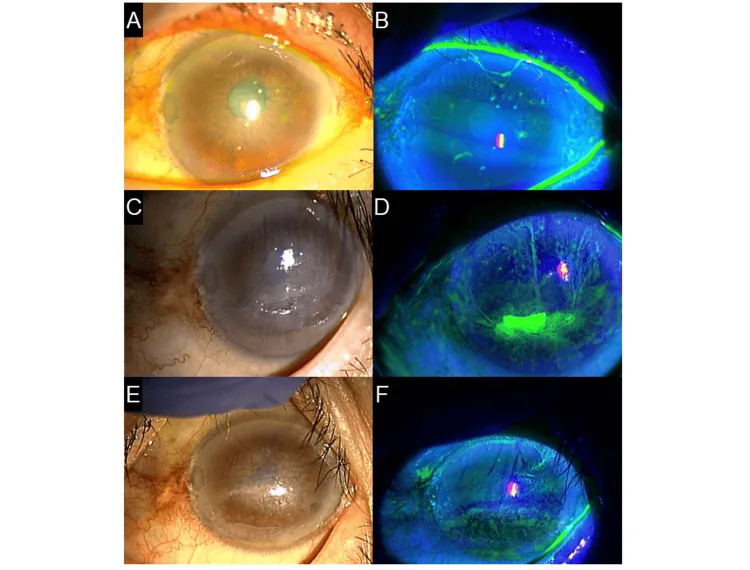
पलक झपकने पर धागे जैसी संरचनाएं घर्षण से हिलती हैं, जिससे तीव्र विदेशी शरीर अनुभूति और आंख में दर्द होता है। आंखें बंद होने पर लक्षण हल्के होते हैं, लेकिन पलक खोलने या झपकने पर दर्द बढ़ जाता है, जिससे रोगी को फोटोफोबिया और ब्लेफेरोस्पाज्म हो सकता है। जलन से आंसू आते हैं, और गंभीर मामलों में आंखें खोलना लगभग असंभव हो सकता है।
कॉर्नियल धागे आमतौर पर 2 मिमी से कम होते हैं, लेकिन कभी-कभी 10 मिमी तक लंबे हो सकते हैं। ये फ्लोरेसिन, रोज़ बंगाल या लिसामाइन ग्रीन से रंगे जाते हैं। धागे के आधार पर एक धूसर उपकला अपारदर्शिता (फुट प्लाक) हो सकती है। जलन से कंजंक्टिवल हाइपरिमिया और एडिमा होती है। धागों को हटाने पर कॉर्निया अक्सर पारदर्शी रहता है1)। कारण के अनुसार, धागे पूरे कॉर्निया पर, पलक के किनारे पर, या कॉर्निया की असमानताओं पर दिखाई दे सकते हैं, और उनका वितरण अंतर्निहित बीमारी का अनुमान लगाने में मदद करता है।
पलक झपकने पर धागों की हलचल स्लिट लैंप माइक्रोस्कोप से आसानी से देखी जा सकती है। कभी-कभी धागे लंबे हो जाते हैं और कॉर्निया के केंद्र से परिधि तक लटकते दिखते हैं। गंभीर मामलों में, धागों के आधार पर उपकला दोष हो सकते हैं, और आसपास का उपकला अक्सर डिफ्यूज़ पंक्टेट सतही केराटोपैथी (SPK) दिखाता है। ड्राई आई दिशानिर्देशों के उदाहरण में, फ्लोरेसिन धुंधलापन पूरे कॉर्निया पर कॉर्नियल धागों के साथ गंभीर उपकला क्षति दिखाता है1)।
धागों का वितरण सीधे अंतर्निहित बीमारी से संबंधित है, इसलिए स्लिट लैंप से विस्तृत जांच महत्वपूर्ण है।
| धागों का स्थान | संदिग्ध अंतर्निहित रोग |
|---|---|
| पूरा कॉर्निया | अश्रु-कमी प्रकार ड्राई आई, उपकला अस्थिरता |
| पलक के किनारे के साथ | प्टोसिस, एंट्रोपियन, लैगोफथाल्मोस |
| कॉर्निया की असमानताएं | पोस्टऑपरेटिव, पोस्ट-ट्रॉमेटिक, आवर्तक कॉर्नियल इरोजन |
| ऊपरी कॉर्निया | सुपीरियर लिम्बिक केराटोकंजक्टिवाइटिस (SLK) |
| केंद्रीय सीमित | दुर्दम्य (PTK पर विचार करें) |
जांच के दौरान निम्नलिखित 6 मदों का अवलोकन मानक है।
नेत्र सतह का मूल्यांकन
रेशेदार पदार्थ का स्थान : कारण रोग के अनुमान से सीधे जुड़ा हुआ
मेइबोमियन ग्रंथियों की स्थिति : रोधगलन या शोष की उपस्थिति की जाँच करें
पलक बंद/खुली स्थिति : अपूर्ण पलक झपकना या लैगोफथाल्मोस की उपस्थिति का मूल्यांकन करें
अश्रु, तंत्रिका और नेत्र स्थिति का मूल्यांकन
अश्रु मात्रा : BUT और अश्रु मेनिस्कस ऊंचाई मापें
कॉर्नियल संवेदना : न्यूरोट्रॉफिक केराटोपैथी को बाहर करने के लिए आवश्यक
नेत्र गति : विश्राम स्थिति (स्थिर स्ट्रैबिस्मस) का मूल्यांकन करें
हर बार पलक झपकने पर रेशेदार पदार्थ खिंचता है, जिससे किरकिरापन या चुभने जैसा दर्द होता है। आँखें बंद करने पर अपेक्षाकृत आराम मिलता है, लेकिन पलक झपकने या खोलने पर दर्द बढ़ जाता है। दर्द के कारण आँखों से पानी आ सकता है, रोशनी से परेशानी हो सकती है, या पलकें खुली नहीं रखी जा सकतीं।
फिलामेंटरी केराटाइटिस हमेशा किसी अंतर्निहित बीमारी के बाद होने वाली द्वितीयक बीमारी है; अंतर्निहित बीमारी की पहचान और प्रबंधन उपचार की कुंजी है।
| अंतर्निहित रोग | उत्पत्ति तंत्र |
|---|---|
| अश्रु-कमी प्रकार की शुष्क आंख | अश्रु जल परत में कमी / टर्नओवर असामान्यता |
| ऊपरी लिंबल केराटोकंजक्टिवाइटिस (SLK) | ऊपरी कंजक्टिवा का बढ़ा हुआ घर्षण और केराटिनीकरण |
| न्यूरोपैरालिटिक केराटोपैथी | ट्राइजेमिनल तंत्रिका पक्षाघात के कारण उपकला उपचार में देरी |
| लैगोफथाल्मोस / पीटोसिस | कॉर्निया का सूखना, उजागर होना और अपूर्ण बंद होना |
| नेत्र रोग शल्य चिकित्सा के बाद | उपकला क्षति, संवेदना में कमी, घाव भरने में देरी |
| पुनरावर्ती कॉर्नियल क्षरण | उपकला बेसमेंट झिल्ली की अस्थिरता |
| मधुमेह | उपकला उपचार में देरी और संवेदना में कमी |
| स्थिर स्ट्रैबिस्मस | लैगोफ्थाल्मस और आंशिक कॉर्निया का लगातार खुला रहना |
प्रणालीगत रोगों में स्जोग्रेन सिंड्रोम, ओकुलर ग्राफ्ट-बनाम-होस्ट रोग (oGVHD), थायरॉइड नेत्र रोग, सेरेब्रोवास्कुलर दुर्घटना (लंबे समय तक पलक बंद रहना), पार्किंसंस रोग (पलक झपकने की दर में कमी), और मायस्थेनिया ग्रेविस (पीटोसिस) शामिल हैं। मस्तिष्क के घावों के कारण होने वाला फिलामेंटरी केराटाइटिस सबसे अधिक उपचार-प्रतिरोधी माना जाता है। स्जोग्रेन सिंड्रोम में लैक्रिमल ग्रंथियों के ऑटोइम्यून विनाश के कारण अश्रु में कमी होती है, oGVHD में कंजंक्टिवा और लैक्रिमल ग्रंथि की पुरानी सूजन और मेइबोमियन ग्रंथि शोष एक साथ होते हैं, ये दोनों इस रोग के विकास के जोखिम को काफी बढ़ा देते हैं6)।
सर्जरी से संबंधित कारकों में मोतियाबिंद सर्जरी, कॉर्नियल प्रत्यारोपण, विट्रेक्टॉमी, और अपवर्तक सर्जरी शामिल हैं। ऑपरेशन के दौरान कॉर्नियल एपिथेलियम को नुकसान, पोस्टऑपरेटिव परिरक्षक युक्त आई ड्रॉप का अत्यधिक उपयोग, पोस्टऑपरेटिव ड्राई आई, और कॉर्नियल संवेदना का अस्थायी कम होना संयुक्त रूप से कार्य करते हैं। विशेष रूप से पेनेट्रेटिंग केराटोप्लास्टी (PKP) के बाद, कॉर्नियल संवेदना में कमी लंबे समय तक बनी रहती है, जिससे यह दुर्दम्य हो जाता है।
आईट्रोजेनिक कारकों में एंटीकोलिनर्जिक दवाओं का लंबे समय तक सेवन, परिरक्षक (बेंजालकोनियम क्लोराइड) युक्त आई ड्रॉप के लंबे समय तक उपयोग से एपिथेलियल विषाक्तता, और कई बूंदों के उपयोग से वॉशआउट प्रभाव शामिल हैं। जापानी नेत्र विज्ञान पत्रिका के ड्राई आई उपचार दिशानिर्देशों में कहा गया है कि दुर्दम्य फिलामेंटरी केराटाइटिस का सामना करने पर पलक के आकार (विशेष रूप से पीटोसिस और एंट्रोपियन) की सह-उपस्थिति पर ध्यान देना चाहिए1)।
निदान स्लिट लैंप परीक्षा से आसानी से किया जा सकता है। कॉर्निया की सतह पर चिपके हुए और पलक झपकने पर हिलने वाले धागे जैसे पदार्थ की पुष्टि होने पर निदान निश्चित हो जाता है1)। अवलोकन के दौरान वाइटल स्टेनिंग का उपयोग करना अनिवार्य है। फ्लोरेसिन स्टेनिंग धागे जैसे पदार्थ और आसपास के एपिथेलियल क्षति को सबसे संवेदनशील रूप से दर्शाती है, और ब्लू-फ्री फिल्टर से और अधिक उभारा जा सकता है। रोज़ बंगाल और लिसामाइन ग्रीन अध:पतित एपिथेलियम को रंगने में उत्कृष्ट हैं और आधार पर एपिथेलियल दोष का मूल्यांकन आसानी से करते हैं।
अधिकांश फिलामेंटरी केराटाइटिस में अश्रु गतिकी की असामान्यता होती है, इसलिए निम्नलिखित परीक्षणों को संयोजित किया जाता है।
यदि स्जोग्रेन सिंड्रोम का संदेह है, तो एंटी-SSA/SS-B एंटीबॉडी, एंटीन्यूक्लियर एंटीबॉडी, लार ग्रंथि स्किंटिग्राफी और छोटी लार ग्रंथि बायोप्सी करें। यदि थायरॉइड नेत्र रोग का संदेह है, तो थायरॉइड फंक्शन (TSH, FT3, FT4) और ऑटोएंटीबॉडी (TRAb, TSAb) का मूल्यांकन करें।
फिलामेंटरी केराटाइटिस के समान दिखने वाले या इससे जुड़े रोगों का विभेदक निदान महत्वपूर्ण है:
नैदानिक अभ्यास में, फिलामेंट की संख्या, आकार, वितरण, अंतर्निहित रोग की गंभीरता और व्यक्तिपरक लक्षणों की तीव्रता के संयोजन के आधार पर स्तरीकरण किया जाता है।
जापानी नेत्र विज्ञान सोसायटी के शुष्क नेत्र प्रबंधन दिशानिर्देश तंतुमय केराटाइटिस, ऊपरी लिंबल केराटोकंजक्टिवाइटिस और कंजक्टिवोकैलासिस की उपस्थिति को शुष्क नेत्र-संबंधी निष्कर्षों के रूप में मूल्यांकन मानदंडों में शामिल करने की सिफारिश करते हैं1)।
तंतुमय केराटाइटिस का उपचार दो स्तंभों पर आधारित है: तंतुओं को हटाना और अंतर्निहित रोग का प्रबंधन। यदि केवल एक किया जाए तो पुनरावृत्ति अनिवार्य है, इसलिए दोनों को समानांतर रूप से किया जाना चाहिए।
सामयिक संवेदनाहारी (जैसे 0.4% ऑक्सीबुप्रोकेन) के बाद, तंतुओं को बिना हुक वाली संदंश से जड़ से हटा दिया जाता है। छोटे तंतुओं को रुई के फाहे, MQA® (माइक्रो अवशोषक स्पंज) या स्प्रिंग कैंची से भी हटाया जा सकता है। हटाने से तत्काल लक्षण राहत मिलती है, लेकिन यदि अंतर्निहित रोग अनसुलझा है तो कुछ दिनों से कुछ हफ्तों में पुनरावृत्ति होती है, इसलिए इसे उपचार का प्रारंभिक बिंदु माना जाता है1)।
प्रथम-पंक्ति उपचार के रूप में रेबामिपाइड आई ड्रॉप (मुकोस्टा® UD आई ड्रॉप 2%) का उपयोग किया जाता है। इसे दिन में 4 बार डाला जाता है। रेबामिपाइड स्रावित और झिल्ली-बद्ध म्यूसिन दोनों को बढ़ाता है, आंसू फिल्म स्थिरता में सुधार करता है और साथ ही सूजन-रोधी और कॉर्नियल उपकला घाव भरने को बढ़ावा देने वाले गुण रखता है। म्यूसिन में वृद्धि से पलक झपकने पर नेत्र सतह घर्षण में कमी इस रोग में क्रिया का तंत्र माना जाता है। रेबामिपाइड की प्रभावशीलता को “स्रावित और झिल्ली-बद्ध म्यूसिन में वृद्धि के माध्यम से आंसू फिल्म स्थिरता में सुधार और सूजन-रोधी क्रिया सहित कॉर्नियल उपकला घाव भरने के प्रभाव” के रूप में समझाया गया है, और इसे तंतुमय केराटाइटिस के लिए अपेक्षाकृत नए उपचार विकल्प के रूप में स्थान दिया गया है।
| उपचार श्रेणी | दवा/हस्तक्षेप | खुराक/विधि | स्थान |
|---|---|---|---|
| म्यूसिन नियमन | रेबामिपाइड आई ड्रॉप (मुकोस्टा® UD 2%) | दिन में 4 बार | प्रथम-पंक्ति |
| कृत्रिम आंसू | परिरक्षक-मुक्त कृत्रिम आंसू (सॉफ्ट सैंटियर®, हायरेलिन मिनी®, आदि) | आवश्यकतानुसार, दिन में 4-6 बार या अधिक | बुनियादी सह-उपयोग |
| सूजनरोधी | फ्लुओरोमेथोलोन आई ड्रॉप 0.1% | दिन में 2-4 बार | अल्पकालिक |
| प्रतिरक्षा नियामक | साइक्लोस्पोरिन आई ड्रॉप 0.1% (पैपिलॉक मिनी®, आदि) | दिन में 2 बार | पुराने मामले |
| म्यूकोलिटिक | एन-एसिटाइलसिस्टीन आई ड्रॉप 5-10% | दिन में 4 बार | विदेश में दुर्दम्य मामले4) |
| सूजनरोधी मौखिक दवाएं | मिनोसाइक्लिन 100 मिलीग्राम/दिन, डॉक्सीसाइक्लिन | मौखिक | गंभीर MGD सहवर्ती |
| अश्रु मात्रा बनाए रखना | अश्रु बिंदु प्लग | सिलिकॉन / अवशोषणीय | अश्रु-कमी प्रकार |
| भौतिक सुरक्षा | चिकित्सीय सॉफ्ट कॉन्टैक्ट लेंस | 1 सप्ताह निरंतर उपयोग / साप्ताहिक प्रतिस्थापन | पुनरावृत्ति रोकथाम |
N-एसिटाइलसिस्टीन आई ड्रॉप (5-10%) का उपयोग म्यूकोलिटिक के रूप में किया जाता रहा है, लेकिन बाजार में तैयार फॉर्मूलेशन न होने के कारण यह केवल उन संस्थानों तक सीमित है जो इसे आंतरिक रूप से तैयार करते हैं। Avisar एट अल. के यादृच्छिक नियंत्रित परीक्षण में बताया गया कि 0.1% डाइक्लोफेनाक आई ड्रॉप 5% खारा (NaCl 5%) की तुलना में फिलामेंटस केराटाइटिस के सुधार में प्रभावी था, लेकिन ड्राई आई उपचार दिशानिर्देश NSAID आई ड्रॉप की सामान्य प्रभावशीलता के बारे में सतर्क रुख अपनाते हैं1,4).
चिकित्सीय सॉफ्ट कॉन्टैक्ट लेंस एक विकल्प है जो नेत्र सतह की यांत्रिक रूप से रक्षा करता है, दर्द कम करता है और उपकला को स्थिर करता है11)। निरंतर उपयोग में संक्रामक केराटाइटिस का जोखिम होता है, इसलिए कड़े प्रबंधन के साथ थोड़े समय के लिए प्रतिस्थापन करते हुए हटाने की संभावना पर विचार किया जाना चाहिए। उपयोग के दौरान अश्रु मात्रा बनाए रखने के लिए परिरक्षक-मुक्त कृत्रिम आंसुओं का बार-बार टपकाना सहायक होता है।
दुर्दम्य मामलों में, चरणबद्ध तरीके से निम्नलिखित पर विचार करें।
नैदानिक उपचार प्रवाह इस प्रकार है1)।
यदि अंतर्निहित बीमारी का उचित प्रबंधन किया जाए तो रोग का निदान आमतौर पर अच्छा होता है, लेकिन पुनरावृत्ति असामान्य नहीं है। विशेष रूप से, मस्तिष्क के घावों के कारण होने वाला फिलामेंटरी केराटाइटिस सबसे अधिक उपचार-प्रतिरोधी होता है और दीर्घकालिक नेत्र सतह प्रबंधन की आवश्यकता होती है।
यदि अंतर्निहित कारण (ड्राई आई, पलक की असामान्यताएं, तंत्रिका पक्षाघात आदि) का उचित उपचार किया जाए, तो अधिकांश मामलों में लक्षणों में सुधार होता है। हालांकि, यह एक ऐसी बीमारी है जिसमें पुनरावृत्ति होने की संभावना होती है, और दीर्घकालिक नेत्र सतह प्रबंधन आवश्यक है। केवल फिलामेंट्स को हटाने से बार-बार पुनरावृत्ति होती है, इसलिए रेबामिपाइड आई ड्रॉप जैसे बुनियादी उपचार के साथ-साथ कारण रोग का समाधान करना भी महत्वपूर्ण है। मस्तिष्क रोग या तंत्रिका विकारों के कारण होने वाले मामलों का इलाज करना अधिक कठिन होता है।
फिलामेंटरी केराटाइटिस का रोगजनन तंत्र कॉर्नियल एपिथेलियल क्षति से शुरू होने वाली एक बहु-चरणीय प्रक्रिया है 5)।
सबसे पहले, बेसल एपिथेलियल कोशिकाओं, एपिथेलियल बेसमेंट झिल्ली या बोमैन परत की क्षति से एपिथेलियल बेसमेंट झिल्ली का स्थानीय पृथक्करण होता है। यदि पृष्ठभूमि में आंसू टर्नओवर असामान्यता या आंसू फिल्म घटक असामान्यता है, तो यह क्षतिग्रस्त क्षेत्र आसानी से ठीक नहीं होता है और पुराना हो जाता है। पलक झपकने के दौरान कतरनी बल इस पृथक्कृत क्षेत्र को उठा लेती है, जिससे जलन और सूजन होती है। एपिथेलियल कोशिका घटक एक कोर के रूप में कार्य करते हैं जिस पर म्यूसिन चिपक जाता है, और सूजन कोशिकाएं और कंजंक्टिवल एपिथेलियल कोशिकाएं शामिल हो जाती हैं, जिससे फिलामेंट्स बनते हैं।
Tanioka एट अल. (2009, IOVS) के इम्यूनोहिस्टोकेमिकल अध्ययन में दिखाया गया कि फिलामेंटरी केराटाइटिस के कॉर्नियल फिलामेंट्स में कॉर्नियल एपिथेलियल कोशिका-व्युत्पन्न घटकों का एक कोर होता है, जो कंजंक्टिवल एपिथेलियल कोशिकाओं, म्यूसिन आदि से घिरा होता है, और यह निष्कर्ष निकाला गया कि निर्माण में पुरानी कॉर्नियल एपिथेलियल क्षति और पलक झपकने के दौरान बढ़ा हुआ घर्षण शामिल है 5)। यह इम्यूनोहिस्टोकेमिकल खोज आणविक स्तर पर पहले से अनुभवजन्य रूप से ज्ञात रोगविज्ञान की पुष्टि करती है।
हाल के वर्षों में सबसे महत्वपूर्ण अवधारणा नेत्र सतह घर्षण में वृद्धि है। जापान ड्राई आई सोसायटी के नैदानिक दिशानिर्देश (Jpn J Ophthalmol 2019) ड्राई आई के पैथोफिजियोलॉजी को दो दुष्चक्रों के रूप में वर्गीकृत करते हैं: «पलक खुले रखने पर आंसू फिल्म स्थिरता में कमी (कोर तंत्र ①)» और «पलक झपकने पर घर्षण में वृद्धि (कोर तंत्र ②)», और फिलामेंटरी केराटाइटिस को LWE, SLK और कंजंक्टिवोकैलासिस के साथ बाद वाले तंत्र को साझा करने वाली ड्राई आई से संबंधित बीमारी के रूप में वर्गीकृत किया गया है 1)। पलक झपकने के दौरान नेत्र सतह के साथ घर्षण उत्पन्न करने वाले पलक कंजंक्टिवा के क्षेत्र को Korb एट अल. द्वारा lid wiper नाम दिया गया था, और इस क्षेत्र और कॉर्नियल सतह के बीच बढ़ा हुआ घर्षण lid-wiper epitheliopathy और सामने वाली कॉर्नियल एपिथेलियल क्षति का कारण बनता है 8)।
अश्रु फिल्म की संरचना में परिवर्तन भी इसमें शामिल होते हैं। म्यूसिन और जलीय परत का अनुपात असंतुलित हो जाता है, और आमतौर पर अश्रु जलीय परत के उत्पादन में कमी आधार होती है, लेकिन म्यूसिन उत्पादन में वृद्धि या संचय भी योगदान कर सकता है। अश्रु फिल्म संरचना में यह परिवर्तन तंतु निर्माण के लिए मिट्टी का काम करता है 7)। रेबामिपाइड आई ड्रॉप म्यूसिन बढ़ाकर और घर्षण कम करके इस रोग में प्रभावी होते हैं, यह नैदानिक तथ्य इस तंत्र मॉडल के अनुरूप है।
ऐतिहासिक रूप से, 1992 में ओहाशी एट अल. द्वारा प्रस्तावित ‘एपिथेलियल क्रैक लाइन’ की अवधारणा को एक अग्रणी अध्ययन के रूप में जाना जाता है जिसने कॉर्नियल एपिथेलियम की स्तरित संरचना और अश्रु गतिकी के बीच घनिष्ठ संबंध का सुझाव दिया 9)। इसके अलावा, मेइबोमियन ग्रंथि शिथिलता (MGD) नैदानिक दिशानिर्देश बताते हैं कि मेइबोमियन ग्रंथि तेल परत की असामान्यताएं अश्रु स्थिरता में कमी के माध्यम से तंतुमय केराटाइटिस में योगदान कर सकती हैं 10)।
हाल के वर्षों में सूजन की भूमिका पर भी ध्यान दिया गया है। जहां सूजन को दो दुष्चक्रों (अश्रु स्थिरता में कमी और घर्षण में वृद्धि) के परिणाम के रूप में देखा जाता है, वहीं एक सिद्धांत यह भी है कि सूजन ही शुष्क नेत्र का मुख्य तंत्र है, और दोनों को एकीकृत रूप से समझना महत्वपूर्ण है 1)। तंतुमय केराटाइटिस के अंतर्निहित आणविक तंत्र, जैसे CD4-पॉजिटिव T कोशिका घुसपैठ, इंटरफेरॉन-गामा द्वारा कंजंक्टिवल गॉब्लेट कोशिकाओं में कमी, और कॉर्नियल और कंजंक्टिवल एपिथेलियल कोशिकाओं के एपोप्टोसिस को बढ़ावा देना, स्पष्ट हो रहे हैं। साइक्लोस्पोरिन आई ड्रॉप और डाइक्वाफोसोल आई ड्रॉप जैसी सूजनरोधी और म्यूसिन स्राव बढ़ाने वाली दवाएं इन मार्गों में हस्तक्षेप करने वाली दवाओं के रूप में स्थापित हैं।
TFOS DEWS III (2025) प्रबंधन और उपचार रिपोर्ट दुर्दम्य तंतुमय केराटाइटिस के लिए एक विकल्प के रूप में बोटुलिनम विष इंजेक्शन का उल्लेख करती है 2)। निचली पलक के मध्य भाग में स्थानीय इंजेक्शन ने कई यादृच्छिक परीक्षणों में TBUT, शिमर परीक्षण मान, कॉर्नियल फ्लोरेसिन धुंधलापन स्कोर और OSDI स्कोर में सुधार दिखाया है, और यह विशेष रूप से ब्लेफेरोस्पाज्म से जटिल तंतुमय केराटाइटिस के लिए एक उचित विकल्प हो सकता है। हालांकि, प्रभाव लगभग 3 महीने तक रहता है, और बार-बार प्रशासन और लागत चुनौतियां हैं।
नए म्यूसिन स्राव बढ़ाने वाले एजेंट और म्यूसिन मिमेटिक्स का विकास भी चल रहा है, और रेबामिपाइड से भिन्न तंत्रों के माध्यम से अश्रु फिल्म की म्यूसिन परत को मजबूत करने वाली उपचार रणनीतियों की खोज की जा रही है। नेत्र सतह घर्षण को मात्रात्मक रूप से मापने के लिए फ्रिक्शन मीटर और इन विवो कॉन्फोकल माइक्रोस्कोपी द्वारा तंतुओं का वास्तविक समय अवलोकन जैसी रोग स्थिति की कल्पना करने वाली प्रौद्योगिकियां भी उन्नत हो रही हैं 6)।
रक्त-व्युत्पन्न तैयारियों जैसे ऑटोलॉगस सीरम आई ड्रॉप, एलोजेनिक सीरम आई ड्रॉप और PRP (प्लेटलेट-रिच प्लाज्मा) आई ड्रॉप के संकेतों का विस्तार भी विचाराधीन है। इनमें वृद्धि कारक, विटामिन A, फाइब्रोनेक्टिन आदि होते हैं, और कॉर्नियल एपिथेलियम की चिकित्सा को बढ़ावा देने की उम्मीद है।
«घर्षण वृद्धि» अवधारणा पर आधारित उपचार एल्गोरिदम का प्रसार बढ़ रहा है, और रेबामिपाइड, डाइक्वाफोसोल, कृत्रिम आँसू, लैक्रिमल प्लग, चिकित्सीय एससीएल और पलक सर्जरी के संयोजन से व्यक्तिगत उपचार नैदानिक रूप से लागू किया जा रहा है। भविष्य में, फिलामेंटरी केराटाइटिस के लिए विशिष्ट गंभीरता वर्गीकरण, उपचार प्रतिक्रिया के पूर्वानुमान मॉडल और फिलामेंट्स की पुनरावृत्ति को रोकने के लिए बायोमार्कर की खोज सहित रोग अवधारणा के परिशोधन की आवश्यकता है।
दुर्दम्य फिलामेंटरी केराटाइटिस के लिए एसिटाइलसिस्टीन आई ड्रॉप के साक्ष्य समीक्षा और चिकित्सीय स्क्लेरल लेंस (PROSE, स्क्लेरल लेंस) के साथ दीर्घकालिक प्रबंधन की रिपोर्ट भी जमा हो रही हैं 6,11)। स्क्लेरल लेंस कॉर्निया और लेंस के पीछे के बीच एक तरल जलाशय बनाते हैं, जो निरंतर ओकुलर सतह नमी और शारीरिक सुरक्षा प्रदान करते हैं, इसलिए गंभीर सूखी आंख या न्यूरोट्रॉफिक केराटोपैथी की पृष्ठभूमि वाले दुर्दम्य मामलों में उपयोगिता का सुझाव दिया गया है।
日本ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592. URL: https://dryeye.ne.jp/wp/wp-content/themes/dryeye/file/dryeye_guideline.pdf
Bhattacharya P, Jones L, Craig JP, et al. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025.
北澤耕司, 横井則彦, 渡辺彰英, 荒木美治, 小室青, 稲垣香代子, ほか. 難治性糸状角膜炎に対する眼瞼手術の検討. 日眼会誌. 2011;115(8):693-698. URL: https://www.nichigan.or.jp/Portals/0/JJOS_PDF/115_693.pdf
Avisar R, Robinson A, Appel I, Yassur Y, Weinberger D. Diclofenac sodium, 0.1% (Voltaren Ophtha), versus sodium chloride, 5%, in the treatment of filamentary keratitis. Cornea. 2000;19(2):145-147.
Tanioka H, Yokoi N, Komuro A, Shimamoto T, Kawasaki S, Matsuda A, et al. Investigation of the corneal filament in filamentary keratitis. Invest Ophthalmol Vis Sci. 2009;50(8):3696-3702.
Albietz JM, Sanfilippo PG, Troutbeck R, Lenton LM. Management of filamentary keratitis associated with aqueous-deficient dry eye. Optom Vis Sci. 2003;80(6):420-430.
山口昌彦. 眼表面摩擦関連疾患の診断と治療. 臨床眼科. 2018;72(11):84-90. doi:10.11477/mf.1410212883.
Korb DR, Herman JP, Blackie CA, Scaffidi RC, Greiner JV, Exford JM, et al. Prevalence of lid wiper epitheliopathy in subjects with dry eye signs and symptoms. Cornea. 2010;29(4):377-383.
大橋裕一, 木下茂, 細谷比左志, 李三榮, 荒木かおる, 切通彰, ほか. 角膜上皮障害の新しい病態—Epithelial Crack Line. 臨床眼科. 1992;46:1539-1543.
マイボーム腺機能不全診療ガイドライン作成委員会. マイボーム腺機能不全診療ガイドライン. 日眼会誌. 2023;127:109-228. URL: https://www.nichigan.or.jp/Portals/0/resources/member/guideline/MGD.pdf
Jain S, Sukhija J, Saini JS. Contact lenses for the treatment of ocular surface diseases. Indian J Ophthalmol. 2023;71:1962-1970. PMCID: PMC10276751. doi:10.4103/ijo.IJO_3004_22.