Оценка поверхности глаза
Расположение нитей : напрямую связано с предположением о причинном заболевании
Состояние мейбомиевых желез : проверить наличие инфарктов или атрофии
Состояние закрытия/открытия век : оценить неполное моргание или лагофтальм
Нитчатый кератит (filamentary keratitis) — это хроническое рецидивирующее заболевание роговицы, при котором на поверхности роговицы прикрепляются нитевидные структуры (роговичные нити). Нити состоят из ядра дегенерированных эпителиальных клеток роговицы, покрытого муцином, а также включают воспалительные клетки и клетки конъюнктивального эпителия.
Это заболевание редко возникает изолированно, почти всегда имеется основное заболевание поверхности глаза, век или всего организма. Типичные фоновые заболевания включают слезодефицитный тип сухого глаза, верхний лимбальный кератоконъюнктивит (SLK), лагофтальм, птоз, нейропаралитическую кератопатию, состояние после офтальмологических операций, конъюнктивохалазис, фиксированное косоглазие, сахарный диабет, длительное закрытие век (нарушение сознания, после инсульта) и т.д.
Ранее считалось, что механизмом является нарушение заживления ран роговицы, но в последние годы в центре патологии находится повышенное трение на поверхности глаза. В «Руководстве по лечению сухого глаза» Японского общества по изучению сухого глаза 1) нитчатый кератит, наряду с эпителиопатией зоны трения века (LWE), SLK и конъюнктивохалазисом, классифицируется как заболевание, связанное с сухим глазом, с общим механизмом повышенного трения при моргании, и предлагается framework для их совместного понимания и лечения.
Эпидемиологически он часто осложняет слезодефицитный сухой глаз средней и тяжелой степени и трансплантацию роговицы, и часто встречается у пациентов с синдромом Шегрена 1). Эпидемиологические данные о распространенности в Японии ограничены, но руководство журнала Японского офтальмологического общества подчеркивает, что в рефрактерных случаях необходимо обращать внимание на наличие птоза или энтропиона 1). При герпетическом некротизирующем кератите на фоне стромального отека и паралича тройничного нерва может возникнуть нестабильность эпителия, и в верхней части роговицы могут наблюдаться нитчатые образования; важно, что заболевание имеет не одну причину, а возникает из-за сочетания нескольких факторов.
Исторически это заболевание давно описывалось как заболевание поверхности глаза с роговичными нитями, и неоднократно сообщалось о связи с сухим кератоконъюнктивитом, лагофтальмом и состоянием после офтальмологических операций. В Японии, начиная с 1980-х годов, с прогрессом методов анализа динамики слезы была выяснена связь со слезодефицитным сухим глазом, а начиная с 2000-х годов, с помощью иммуногистохимического подхода к анализу компонентов нитей и концепции заболеваний, связанных с трением поверхности глаза, включая повышенное трение при моргании, была упорядочена современная картина патологии 5,7).
Наиболее часто он возникает у людей с сухим глазом, особенно с низкой секрецией слезы (слезодефицитный тип сухого глаза). Кроме того, он чаще возникает у людей, которые моргают не полностью (птоз, паралич лицевого нерва, длительное закрытие век при нарушениях сознания), после офтальмологических операций, у людей с системными заболеваниями, такими как синдром Шегрена или реакция «трансплантат против хозяина», а также у тех, кто длительно использует глазные капли, содержащие консерванты.
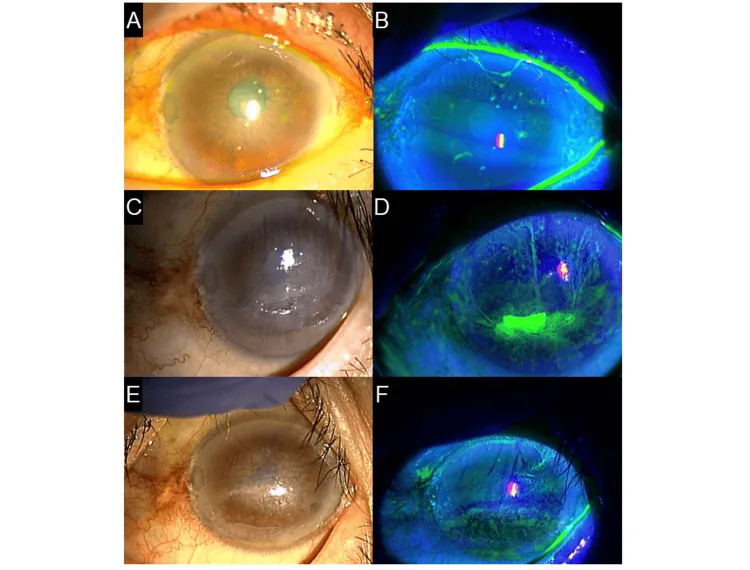
При каждом моргании нитевидные образования перемещаются за счет трения, что вызывает сильное ощущение инородного тела и боль в глазу. При закрытых глазах симптомы слабые, но при открывании век или моргании боль усиливается, что может привести к светобоязни и блефароспазму. Раздражение вызывает слезотечение, в тяжелых случаях открыть глаза почти невозможно.
Роговичные нити обычно имеют длину менее 2 мм, но иногда могут достигать 10 мм. Они окрашиваются флуоресцеином, бенгальским розовым или лиссаминовым зеленым. У основания нити может наблюдаться серое помутнение эпителия (бляшка). Раздражение вызывает гиперемию конъюнктивы и отек. Роговица вне нитей часто остается прозрачной1). В зависимости от причины нити могут появляться на всей роговице, вдоль края века или на неровностях роговицы, и их распределение помогает предположить основное заболевание.
Движение нитей при моргании легко наблюдать под щелевой лампой. Иногда нити удлиняются и свисают от центра к периферии роговицы. В тяжелых случаях у основания нитей могут возникать дефекты эпителия, а окружающий эпителий часто имеет диффузную точечную поверхностную кератопатию (SPK). В примере из руководства по синдрому сухого глаза окрашивание флуоресцеином показывает тяжелое повреждение эпителия с роговичными нитями по всей роговице1).
Распределение нитей напрямую связано с основным заболеванием, поэтому детальное исследование с помощью щелевой лампы важно.
| Локализация нитей | Предполагаемое основное заболевание |
|---|---|
| Вся роговица | Синдром сухого глаза с дефицитом слезы, нестабильность эпителия |
| Вдоль края века | Птоз, энтропион, лагофтальм |
| Неровности роговицы | Послеоперационное, посттравматическое, рецидивирующая эрозия роговицы |
| Верхняя роговица | Верхний лимбальный кератоконъюнктивит (SLK) |
| Центральное ограничение | Рефрактерный (рассмотреть ФТК) |
При осмотре стандартным является наблюдение следующих 6 пунктов.
Оценка поверхности глаза
Расположение нитей : напрямую связано с предположением о причинном заболевании
Состояние мейбомиевых желез : проверить наличие инфарктов или атрофии
Состояние закрытия/открытия век : оценить неполное моргание или лагофтальм
Оценка слезы, нервов и положения глаза
Объем слезы : измерить ВСП и высоту слезного мениска
Чувствительность роговицы : необходима для исключения нейротрофической кератопатии
Движения глаз : оценить фиксационное положение в покое (фиксированное косоглазие)
При каждом моргании нити натягиваются, вызывая ощущение инородного тела или колющую боль. При закрытых глазах относительно комфортно, но при каждом моргании или открытии глаз боль усиливается. Боль может вызывать слезотечение, светобоязнь или невозможность держать глаза открытыми.
Нитчатый кератит всегда является вторичным заболеванием, возникающим вследствие какого-либо фонового заболевания; выявление и лечение фонового заболевания является ключом к терапии.
| Фоновое заболевание | Механизм развития |
|---|---|
| Синдром сухого глаза с дефицитом слезы | Уменьшение водного слоя слезы / нарушение обновления |
| Верхний лимбальный кератоконъюнктивит (SLK) | Усиленное трение и ороговение верхней конъюнктивы |
| Нейропаралитическая кератопатия | Замедление заживления эпителия из-за паралича тройничного нерва |
| Лагофтальм / птоз | Высыхание, обнажение и неполное закрытие роговицы |
| После офтальмологической операции | Повреждение эпителия, снижение чувствительности, замедление заживления ран |
| Рецидивирующая эрозия роговицы | Нестабильность базальной мембраны эпителия |
| Сахарный диабет | Замедление заживления эпителия и снижение чувствительности |
| Фиксированное косоглазие | Лагофтальм и частичное постоянное обнажение роговицы |
К системным заболеваниям относятся синдром Шегрена, глазная реакция «трансплантат против хозяина» (oGVHD), эндокринная офтальмопатия, цереброваскулярные заболевания (длительное закрытие век), болезнь Паркинсона (снижение частоты моргания) и миастения гравис (птоз). Нитевидный кератит, вызванный поражением головного мозга, считается наиболее резистентным к лечению. При синдроме Шегрена аутоиммунное разрушение слезных желез приводит к уменьшению слезопродукции, а при oGVHD хроническое воспаление конъюнктивы и слезных желез сочетается с атрофией мейбомиевых желез, что значительно повышает риск развития этого заболевания6).
К хирургическим триггерам относятся операции по удалению катаракты, трансплантация роговицы, витрэктомия и рефракционная хирургия. Интраоперационное повреждение эпителия роговицы, послеоперационное использование нескольких глазных капель, содержащих консерванты, послеоперационная сухость глаз и временное снижение чувствительности роговицы действуют в комбинации. Особенно после сквозной кератопластики (ПКП) снижение чувствительности роговицы сохраняется длительное время, что затрудняет лечение.
К ятрогенным факторам относятся длительный прием антихолинергических препаратов, токсичность эпителия из-за длительного использования глазных капель, содержащих консерванты (бензалкония хлорид), и эффект вымывания при использовании нескольких капель. В руководстве по лечению сухого глаза Японского офтальмологического общества указано, что при рефрактерном нитевидном кератите следует обращать внимание на наличие нарушений формы век (особенно птоза и энтропиона)1).
Диагноз легко устанавливается при осмотре с помощью щелевой лампы. Обнаружение нитевидных образований, прикрепленных к поверхности роговицы и движущихся при моргании, подтверждает диагноз1). При осмотре обязательно следует использовать прижизненное окрашивание. Окрашивание флуоресцеином наиболее чувствительно визуализирует нити и окружающее повреждение эпителия и дополнительно усиливается синим фильтром. Бенгальский розовый и лиссаминовый зеленый отлично окрашивают дегенерированный эпителий и позволяют легко оценить дефект эпителия в основании.
Поскольку большинство нитевидных кератитов сопровождаются нарушением динамики слезы, комбинируются следующие тесты.
При подозрении на синдром Шегрена проводят исследование антител anti-SSA/SS-B, антинуклеарных антител, сцинтиграфию слюнных желез и биопсию малых слюнных желез. При подозрении на эндокринную офтальмопатию оценивают функцию щитовидной железы (ТТГ, FT3, FT4) и аутоантитела (TRAb, TSAb).
Важно дифференцировать заболевания, имеющие сходные проявления с нитчатым кератитом или сочетающиеся с ним:
В клинической практике стратификация проводится на основе комбинации количества нитей, их размера, распределения, тяжести основного заболевания и интенсивности субъективных симптомов.
Рекомендации Японского офтальмологического общества по лечению сухого глаза рекомендуют включать наличие нитчатого кератита, верхнего лимбального кератоконъюнктивита и конъюнктивохалазиса в качестве связанных с сухостью глаз признаков в критерии оценки1).
Лечение нитчатого кератита основано на двух столпах: удаление нитей и лечение фонового заболевания. Если выполняется только одно из них, рецидив неизбежен, поэтому оба должны проводиться параллельно.
После местной анестезии (например, 0,4% оксибупрокаин) нити удаляются у корня пинцетом без крючков. Мелкие нити также можно соскоблить ватной палочкой, MQA® (микроабсорбирующей губкой) или пружинными ножницами. Удаление дает немедленное облегчение симптомов, но если фоновое заболевание не устранено, рецидив наступает в течение нескольких дней-недель, поэтому это рассматривается как отправная точка лечения1).
В качестве препарата первой линии используются капли ребамипида (Мукоса® UD глазные капли 2%). Закапывают 4 раза в день. Ребамипид увеличивает как секретируемые, так и мембраносвязанные муцины, улучшает стабильность слезной пленки, а также обладает противовоспалительными свойствами и способствует заживлению ран эпителия роговицы. Считается, что уменьшение трения поверхности глаза при моргании за счет увеличения муцина является механизмом действия при данном заболевании. Эффективность ребамипида объясняется «улучшением стабильности слезной пленки за счет увеличения секретируемых и мембраносвязанных муцинов, а также заживлением ран эпителия роговицы, включая противовоспалительное действие», и он рассматривается как относительно новый вариант лечения нитчатого кератита.
| Категория лечения | Препарат/вмешательство | Дозировка/метод | Место в терапии |
|---|---|---|---|
| Регуляция муцина | Капли ребамипида (Мукоса® UD 2%) | 4 раза в день | Первая линия |
| Искусственные слезы | Искусственные слезы без консервантов (Soft Santear®, Hyalein Mini® и др.) | По мере необходимости, 4-6 раз в день или чаще | Базовое совместное применение |
| Противовоспалительное | Фторометолон глазные капли 0,1% | 2-4 раза в день | Краткосрочно |
| Иммуномодулятор | Циклоспорин глазные капли 0,1% (Papilock Mini® и др.) | 2 раза в день | Хронические случаи |
| Муколитическое | N-ацетилцистеин глазные капли 5-10% | 4 раза в день | Рефрактерные случаи за рубежом4) |
| Противовоспалительные препараты для приема внутрь | Миноциклин 100 мг/сут, доксициклин | Перорально | Тяжелая сопутствующая MGD |
| Поддержание объема слезной жидкости | Слезные пробки | Силикон / Рассасывающиеся | Гипосекреторный тип |
| Физическая защита | Лечебные мягкие контактные линзы | Непрерывное ношение 1 неделя / замена раз в неделю | Профилактика рецидивов |
Глазные капли N-ацетилцистеина (5–10 %) использовались в качестве муколитического средства, но их применение ограничено учреждениями, которые готовят их как внутриаптечную заготовку, поскольку коммерческого препарата не существует. Рандомизированное контролируемое исследование Avisar и соавт. сообщило, что глазные капли диклофенака 0,1 % были эффективны в улучшении нитчатого кератита по сравнению с 5 % физиологическим раствором (NaCl 5 %), однако руководства по лечению синдрома сухого глаза занимают осторожную позицию в отношении общей эффективности НПВП в виде глазных капель1,4).
Лечебные мягкие контактные линзы — это вариант, который механически защищает поверхность глаза, уменьшает боль и стабилизирует эпителий11). При непрерывном ношении существует риск инфекционного кератита, поэтому следует рассмотреть возможность отмены после короткого периода со строгим контролем и заменой. Во время ношения для поддержания объема слезной жидкости рекомендуется частое закапывание искусственных слез без консервантов.
При рефрактерных случаях поэтапно рассмотрите следующее.
Клинический алгоритм лечения следующий1).
При адекватном лечении основного заболевания прогноз в целом благоприятный, но рецидивы нередки. Особенно трудно поддается лечению нитчатый кератит, вызванный поражением головного мозга; он требует длительного контроля поверхности глаза.
При правильном лечении основной причины (синдром сухого глаза, аномалии век, паралич нервов и т.д.) симптомы в большинстве случаев улучшаются. Однако это заболевание склонно к рецидивам и требует длительного контроля поверхности глаза. Только удаление нитей приводит к повторным рецидивам, поэтому важно наряду с базовой терапией, такой как глазные капли с ребамипидом, проводить лечение основного заболевания. Случаи, вызванные заболеваниями головного мозга или нервными расстройствами, как правило, труднее поддаются лечению.
Механизм развития нитчатого кератита представляет собой многостадийный процесс, начинающийся с повреждения эпителия роговицы 5).
Сначала повреждение базальных эпителиальных клеток, базальной мембраны эпителия или слоя Боумена приводит к локальному отслоению базальной мембраны эпителия. При наличии нарушений обмена слезной жидкости или состава слезной пленки этот поврежденный участок плохо заживает и становится хроническим. Сдвиговые усилия при моргании приподнимают этот отслоенный участок, вызывая раздражение и воспаление. Компоненты эпителиальных клеток служат ядром, к которому прикрепляется муцин, и вовлекаются воспалительные клетки и эпителиальные клетки конъюнктивы, образуя нити.
В иммуногистохимическом исследовании Tanioka и соавт. (2009, IOVS) было показано, что роговичные нити при нитчатом кератите имеют структуру с ядром из компонентов, происходящих из эпителиальных клеток роговицы, окруженных эпителиальными клетками конъюнктивы, муцином и т.д., и был сделан вывод, что в формировании участвуют хроническое повреждение эпителия роговицы и повышенное трение при моргании 5). Это иммуногистохимическое открытие подтвердило на молекулярном уровне патологию, ранее известную эмпирически.
Важнейшей концепцией последних лет является повышение трения поверхности глаза. Клинические рекомендации Японского общества по изучению синдрома сухого глаза (Jpn J Ophthalmol 2019) классифицируют патофизиологию синдрома сухого глаза как два порочных круга: «снижение стабильности слезной пленки при открытом веке (основной механизм ①)» и «повышение трения при моргании (основной механизм ②)», и нитчатый кератит рассматривается как заболевание, связанное с синдромом сухого глаза, разделяющее последний механизм с LWE, SLK и конъюнктивохалазисом 1). Область конъюнктивы века, которая трется о поверхность глаза при моргании, была названа Korb и соавт. lid wiper, и повышенное трение между этой областью и поверхностью роговицы вызывает лид-вайпер эпителиопатию и повреждение эпителия роговицы напротив 8).
Изменения состава слезной пленки также играют роль. Соотношение муцина и водной фазы нарушается, и хотя обычно в основе лежит снижение продукции водной фазы слезы, увеличение продукции или накопление муцина также может вносить вклад. Это изменение состава слезной пленки создает почву для образования нитей 7). Клинический факт, что глазные капли ребамипида увеличивают муцин и уменьшают трение, эффективно воздействуя на это заболевание, согласуется с данной моделью механизма.
Исторически концепция «эпителиальной трещины» (epithelial crack line), предложенная Охаси и соавт. в 1992 году, известна как новаторское исследование, предполагающее тесную связь между слоистой структурой эпителия роговицы и динамикой слезы 9). Кроме того, в клинических рекомендациях по дисфункции мейбомиевых желез (MGD) указывается, что аномалии липидного слоя мейбомиевых желез могут способствовать нитчатому кератиту через снижение стабильности слезной пленки 10).
В последние годы также уделяется внимание роли воспаления. В то время как воспаление рассматривается как результат двух порочных кругов (снижение стабильности слезы и усиление трения), существует также теория, что воспаление является основным механизмом синдрома сухого глаза, и важно понимать оба аспекта комплексно 1). Молекулярные механизмы, лежащие в основе нитчатого кератита, такие как инфильтрация CD4-положительных Т-клеток, уменьшение конъюнктивальных бокаловидных клеток под действием интерферона-гамма и усиление апоптоза эпителиальных клеток роговицы и конъюнктивы, выясняются. Глазные капли циклоспорина и диквафосола позиционируются как противовоспалительные и стимулирующие секрецию муцина препараты, воздействующие на эти пути.
Отчет TFOS DEWS III (2025) по ведению и лечению упоминает инъекцию ботулинического токсина как один из вариантов лечения рефрактерного нитчатого кератита 2). Местные инъекции в медиальную часть нижнего века показали улучшение TBUT, значений теста Ширмера, оценки окрашивания роговицы флуоресцеином и оценки OSDI в нескольких рандомизированных исследованиях, и это может быть разумным выбором, особенно при нитчатом кератите, осложненном блефароспазмом. Однако продолжительность эффекта составляет около 3 месяцев, а повторные введения и стоимость являются проблемами.
Также ведется разработка новых стимуляторов секреции муцина и миметиков муцина, изучаются терапевтические стратегии, направленные на укрепление муцинового слоя слезной пленки по механизмам, отличным от ребамипида. Прогрессируют технологии визуализации патологического состояния, такие как фрикционные измерители для количественного измерения трения поверхности глаза и наблюдение нитей в реальном времени с помощью конфокальной микроскопии in vivo 6).
Также рассматривается расширение показаний для препаратов крови, таких как глазные капли с аутологичной сывороткой, аллогенной сывороткой и PRP (обогащенной тромбоцитами плазмой). Они содержат факторы роста, витамин А, фибронектин и другие компоненты и, как ожидается, будут способствовать заживлению эпителия роговицы.
Алгоритм лечения, основанный на концепции «повышенного трения», получает распространение, и персонализированная терапия, сочетающая ребамипид, диквафосол, искусственные слезы, слезные пробки, лечебные контактные линзы и хирургию век, внедряется в клиническую практику. В будущем необходимы уточнение самой концепции заболевания, включая классификацию тяжести, специфичную для нитчатого кератита, прогностические модели ответа на лечение и поиск биомаркеров для предотвращения рецидивов нитей.
Накоплены обзоры доказательств применения глазных капель ацетилцистеина при рефрактерном нитчатом кератите и сообщения о долгосрочном ведении с использованием лечебных склеральных линз (PROSE, склеральные линзы) 6,11). Склеральные линзы образуют жидкостный резервуар между роговицей и задней поверхностью линзы, обеспечивая постоянное увлажнение глазной поверхности и физическую защиту, что предполагает их полезность при рефрактерных случаях на фоне тяжелой сухости глаз или нейротрофической кератопатии.
日本ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592. URL: https://dryeye.ne.jp/wp/wp-content/themes/dryeye/file/dryeye_guideline.pdf
Bhattacharya P, Jones L, Craig JP, et al. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025.
北澤耕司, 横井則彦, 渡辺彰英, 荒木美治, 小室青, 稲垣香代子, ほか. 難治性糸状角膜炎に対する眼瞼手術の検討. 日眼会誌. 2011;115(8):693-698. URL: https://www.nichigan.or.jp/Portals/0/JJOS_PDF/115_693.pdf
Avisar R, Robinson A, Appel I, Yassur Y, Weinberger D. Diclofenac sodium, 0.1% (Voltaren Ophtha), versus sodium chloride, 5%, in the treatment of filamentary keratitis. Cornea. 2000;19(2):145-147.
Tanioka H, Yokoi N, Komuro A, Shimamoto T, Kawasaki S, Matsuda A, et al. Investigation of the corneal filament in filamentary keratitis. Invest Ophthalmol Vis Sci. 2009;50(8):3696-3702.
Albietz JM, Sanfilippo PG, Troutbeck R, Lenton LM. Management of filamentary keratitis associated with aqueous-deficient dry eye. Optom Vis Sci. 2003;80(6):420-430.
山口昌彦. 眼表面摩擦関連疾患の診断と治療. 臨床眼科. 2018;72(11):84-90. doi:10.11477/mf.1410212883.
Korb DR, Herman JP, Blackie CA, Scaffidi RC, Greiner JV, Exford JM, et al. Prevalence of lid wiper epitheliopathy in subjects with dry eye signs and symptoms. Cornea. 2010;29(4):377-383.
大橋裕一, 木下茂, 細谷比左志, 李三榮, 荒木かおる, 切通彰, ほか. 角膜上皮障害の新しい病態—Epithelial Crack Line. 臨床眼科. 1992;46:1539-1543.
マイボーム腺機能不全診療ガイドライン作成委員会. マイボーム腺機能不全診療ガイドライン. 日眼会誌. 2023;127:109-228. URL: https://www.nichigan.or.jp/Portals/0/resources/member/guideline/MGD.pdf
Jain S, Sukhija J, Saini JS. Contact lenses for the treatment of ocular surface diseases. Indian J Ophthalmol. 2023;71:1962-1970. PMCID: PMC10276751. doi:10.4103/ijo.IJO_3004_22.