تقييم سطح العين
موقع الخيوط: يرتبط مباشرة بتشخيص المرض المسبب
حالة غدد ميبوم: التحقق من وجود انسداد أو ضمور
حالة إغلاق وفتح الجفن: تقييم عدم اكتمال الرمش أو جحوظ العين
التهاب القرنية الخيطي (filamentary keratitis) هو مرض قرنية مزمن ومتكرر تلتصق فيه هياكل خيطية (خيوط قرنية) بسطح القرنية. تتكون الخيوط من خلايا ظهارة قرنية متدهورة كنواة يلتصق بها الميوسين، بالإضافة إلى خلايا التهابية وخلايا ظهارة ملتحمة.
نادرًا ما يحدث هذا المرض بمفرده، وتوجد دائمًا تقريبًا أمراض كامنة في سطح العين أو الجفن أو الجسم. من الأمراض الخلفية النموذجية: جفاف العين الناتج عن نقص الدموع، التهاب القرنية والملتحمة الحوفي العلوي (SLK)، جفن الأرنب، تدلي الجفن، اعتلال القرنية العصبي، ما بعد جراحة العين، ارتخاء الملتحمة، الحول الثابت، السكري، إغلاق الجفن لفترة طويلة (بعد اضطراب الوعي أو السكتة الدماغية).
تقليديًا، كان يُعتقد أن آلية الحدوث هي اضطراب في عملية التئام جروح القرنية، لكن في السنوات الأخيرة، يُعتبر زيادة الاحتكاك على سطح العين محور الحالة المرضية. في “إرشادات علاج جفاف العين” الصادرة عن جمعية أبحاث جفاف العين اليابانية 1)، يُصنف التهاب القرنية الخيطي مع اعتلال ظهارة حافة الجفن (LWE)، والتهاب القرنية والملتحمة الحوفي العلوي (SLK)، وارتخاء الملتحمة كأمراض مرتبطة بجفاف العين تشترك في آلية زيادة الاحتكاك أثناء الرمش، ويُقترح إطار لفهمها وعلاجها ككل.
وبائيًا، غالبًا ما يحدث كمضاعفات لجفاف العين الناتج عن نقص الدموع متوسط إلى شديد أو بعد زرع القرنية، ويكون تواتره مرتفعًا لدى مرضى متلازمة شوغرن 1). على الرغم من أن البيانات الوبائية اليابانية حول معدل الانتشار محدودة، إلا أن إرشادات مجلة طب العيون اليابانية تؤكد على ضرورة الانتباه إلى تدلي الجفن أو انقلاب الجفن الداخلي في الحالات المقاومة للعلاج 1). في التهاب القرنية الناخر الناتج عن الهربس، قد يحدث عدم استقرار في الظهارة بسبب وذمة السدى أو شلل العصب ثلاثي التوائم، مما يؤدي إلى ظهور خيوط في الجزء العلوي من القرنية. من المهم أن نلاحظ أن المرض لا يحدث بسبب سبب واحد بل بسبب تداخل عوامل متعددة.
تاريخيًا، تم وصفه منذ القدم كمرض سطحي للعين مصحوب بخيوط قرنية، وتم الإبلاغ مرارًا عن ارتباطه بالتهاب القرنية والملتحمة الجاف، وجفن الأرنب، وما بعد جراحة العين. في اليابان، منذ الثمانينيات، مع تقدم تقنيات تحليل ديناميكا الدموع، تم توضيح العلاقة مع جفاف العين الناتج عن نقص الدموع، ومنذ العقد الأول من القرن الحادي والعشرين، تم تنظيم الصورة المرضية الحديثة من خلال تحليل مكونات الخيوط باستخدام المنهج النسيجي المناعي ومفهوم أمراض احتكاك سطح العين بما في ذلك زيادة الاحتكاك أثناء الرمش 5,7).
الأكثر شيوعًا هو جفاف العين، خاصة جفاف العين الناتج عن نقص الدموع حيث تكون كمية الدموع قليلة. بالإضافة إلى ذلك، الأشخاص الذين يعانون من عدم اكتمال الرمش (مثل تدلي الجفن، شلل العصب الوجهي، أو إغلاق الجفن لفترة طويلة بسبب اضطراب الوعي)، والأشخاص بعد جراحة العين، والأشخاص المصابين بأمراض جهازية مثل متلازمة شوغرن أو مرض الطعم ضد المضيف، والأشخاص الذين يستخدمون قطرات العين المحتوية على مواد حافظة لفترة طويلة، هم أيضًا أكثر عرضة للإصابة.
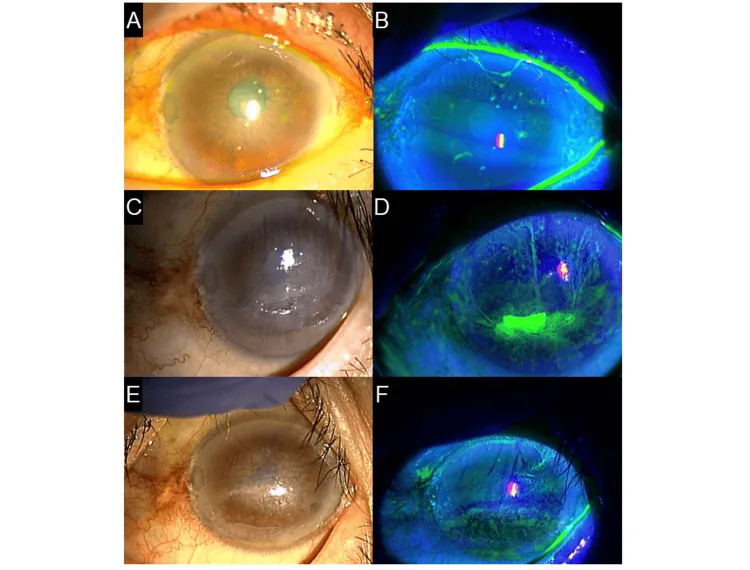
عند كل رمشة، تتحرك الخيوط بسبب الاحتكاك، مما يسبب إحساسًا قويًا بوجود جسم غريب وألم في العين. تكون الأعراض خفيفة عند إغلاق العين، وتزداد شدة الألم مع فتح العين والرمش، مما قد يؤدي إلى رهاب الضوء وتشنج الجفن. يحدث تمزق نتيجة التحفيز، وفي الحالات الشديدة قد لا يتمكن المريض من فتح العين تقريبًا.
عادة ما تكون الخيوط القرنية أقل من 2 مم، ولكنها قد تشكل خيوطًا طويلة يصل طولها إلى 10 مم في حالات نادرة. تُصبغ بأي من الفلوريسئين، الورد البنغالي، أو الأخضر الليسامين. قد يكون هناك عتامة ظهارية رمادية (لويحة قدمية) في قاعدة الخيط، ويحدث احتقان الملتحمة ووذمة نتيجة التحفيز. غالبًا ما تبقى القرنية شفافة باستثناء الخيوط 1). يمكن أن تحدث الخيوط على كامل سطح القرنية، أو على طول حافة الجفن، أو في مناطق عدم انتظام القرنية، ويرتبط نمط التوزيع مباشرة بتشخيص المرض المسبب.
يمكن رؤية حركة الخيوط أثناء الرمش بسهولة تحت المجهر الحيوي، وأحيانًا تُلاحظ الخيوط طويلة ومتدلية من مركز القرنية إلى المحيط. في الحالات الشديدة، قد يكون هناك عيب ظهاري يتوافق مع قاعدة الخيط، وغالبًا ما تظهر الظهارة الخلفية على شكل التهاب قرنية سطحي نقطي منتشر (SPK). في مثال توضيحي من إرشادات علاج جفاف العين، يُظهر تلطيخ الفلوريسئين تلفًا ظهاريًا شديدًا مع خيوط قرنية في جميع أنحاء القرنية 1).
نظرًا لأن نمط توزيع الخيوط يرتبط مباشرة بتشخيص المرض الأساسي، فإن الفحص التفصيلي بالمصباح الشقي مهم.
| موقع الخيوط | المرض المسبب المحتمل |
|---|---|
| كامل القرنية | جفاف العين الناتج عن نقص الدموع، عدم استقرار الطبقة الظهارية |
| على طول حافة الجفن | تدلي الجفن، الشتر الداخلي، جفن الأرنب |
| مناطق عدم انتظام القرنية | بعد الجراحة، بعد الصدمة، تآكل القرنية المتكرر |
| القرنية العلوية | التهاب القرنية والملتحمة الحوفي العلوي (SLK) |
| مركزي | مقاوم للعلاج (ينبغي النظر في PTK) |
أثناء الفحص، من المعتاد ملاحظة العناصر الستة التالية.
تقييم سطح العين
موقع الخيوط: يرتبط مباشرة بتشخيص المرض المسبب
حالة غدد ميبوم: التحقق من وجود انسداد أو ضمور
حالة إغلاق وفتح الجفن: تقييم عدم اكتمال الرمش أو جحوظ العين
تقييم الدموع والأعصاب ووضعية العين
كمية الدموع: قياس زمن تكسر الدمع (BUT) وارتفاع هلال الدمع
حساسية القرنية: ضروري لاستبعاد التهاب القرنية العصبي
حركة العين: تقييم وضع الثبات (الحول الثابت)
مع كل رمشة، تُسحب الخيوط مسببة إحساسًا بوجود جسم غريب أو ألمًا طاعنًا. يكون الأمر مريحًا نسبيًا عند إغلاق العينين، لكن الألم يشتد مع كل رمشة أو فتح للجفن. قد يؤدي الألم إلى الدموع، أو الحساسية للضوء، أو عدم القدرة على إبقاء الجفون مفتوحة.
التهاب القرنية الخيطي هو دائمًا مرض ثانوي يتبع حالة كامنة، وتحديد الحالة الكامنة وإدارتها هما مفتاح العلاج.
| الأمراض الكامنة | الآلية المرضية |
|---|---|
| جفاف العين الناتج عن نقص الدموع | نقص الطبقة المائية للدموع واضطراب دورانها |
| التهاب القرنية والملتحمة في المنطقة العلوية الحوفية (SLK) | زيادة الاحتكاك والتقرن في الملتحمة العلوية |
| اعتلال القرنية العصبي | تأخر التئام الظهارة بسبب شلل العصب ثلاثي التوائم |
| جفاف العين الليلي وتدلي الجفن | جفاف القرنية وتعرضها وعدم إغلاق الجفن الكامل |
| ما بعد جراحة العيون | اضطراب الظهارة وانخفاض الإحساس وتأخر التئام الجروح |
| تآكل القرنية المتكرر | عدم استقرار الغشاء القاعدي للظهارة |
| مرض السكري | تأخر التئام الظهارة وانخفاض الإحساس |
| الحول الثابت | عدم إغلاق الجفن بالكامل وتعرض جزء من القرنية بشكل مستمر |
تشمل الأمراض الجهازية ذات الصلة: متلازمة شوغرن، مرض الطعم ضد الثوي العيني (oGVHD)، اعتلال العين الدرقي، الحوادث الوعائية الدماغية (إغلاق الجفن لفترة طويلة)، مرض باركنسون (انخفاض معدل الرمش)، والوهن العضلي الوبيل (تدلي الجفن). يُعرف التهاب القرنية الخيطي الناتج عن آفات الدماغ بأنه الأكثر مقاومة للعلاج. في متلازمة شوغرن، يؤدي التدمير المناعي الذاتي للغدد الدمعية إلى انخفاض الدموع، وفي oGVHD، يتراكم الالتهاب المزمن في الملتحمة والغدة الدمعية مع ضمور غدة ميبوم، وكلاهما يزيد بشكل كبير من خطر الإصابة بهذا المرض 6).
تشمل العوامل المحفزة المرتبطة بالجراحة: جراحة الساد، زرع القرنية، جراحة الجسم الزجاجي، وجراحة تصحيح البصر. تتفاعل عوامل متعددة مثل تلف ظهارة القرنية أثناء الجراحة، الاستخدام المتعدد لقطرات العين المحتوية على مواد حافظة بعد الجراحة، جفاف العين بعد الجراحة، والانخفاض المؤقت في حساسية القرنية. خاصة بعد زرع القرنية النافذ (PKP)، يستمر انخفاض حساسية القرنية لفترة طويلة، مما يجعله عرضة للعلاج الصعب.
تشمل العوامل العلاجية المنشأ: الاستخدام طويل الأمد للأدوية المضادة للكولين، السمية الظهارية الناتجة عن الاستخدام طويل الأمد لقطرات العين المحتوية على مواد حافظة (كلوريد البنزالكونيوم)، وتأثير الغسل الناتج عن استخدام قطرات متعددة. تنص إرشادات الممارسة السريرية لجفاف العين في المجلة اليابانية لطب العيون على أنه عند مواجهة التهاب القرنية الخيطي المقاوم للعلاج، يجب الانتباه إلى شكل الجفن (خاصة تدلي الجفن أو انقلاب الجفن الداخلي) 1).
يتم التشخيص بسهولة عن طريق فحص المصباح الشقي. يتم تأكيد التشخيص برؤية خيوط ملتصقة بسطح القرنية تتحرك مع الرمش 1). يجب دائمًا استخدام الصبغ الحيوي أثناء الملاحظة. صبغة الفلوريسئين تصور الخيوط وتلف الظهارة المحيطة بأكبر حساسية، ويتم تعزيزها باستخدام مرشح الضوء الأزرق. الورد البنغالي والأخضر الليساسامين ممتازان في صبغ الظهارة المتغيرة، مما يسهل تقييم عيوب الظهارة القاعدية.
نظرًا لأن معظم حالات التهاب القرنية الخيطي تصاحبها اضطرابات في ديناميكية الدموع، يتم الجمع بين الاختبارات التالية.
عند الاشتباه بمتلازمة شوغرن، يتم إجراء اختبارات الأجسام المضادة لـ SS-A/SS-B، والأجسام المضادة للنواة، وتصوير الغدد اللعابية، وخزعة الغدة اللعابية الصغرى. في حالة الاشتباه في اعتلال العين الدرقي، يتم تقييم وظائف الغدة الدرقية (TSH، FT3، FT4) والأجسام المضادة الذاتية (TRAb، TSAb).
من المهم التفريق بين الأمراض التي تظهر أعراضًا مشابهة لالتهاب القرنية الخيطي أو التي ترتبط به، ومنها:
في الممارسة السريرية، يتم تصنيف شدة المرض بناءً على عدد الخيوط وحجمها ومدى انتشارها وشدة المرض الأساسي وشدة الأعراض الذاتية، كما يلي:
توصي إرشادات ممارسة جفاف العين الصادرة عن الجمعية اليابانية لطب العيون بتضمين وجود التهاب القرنية الخيطي، التهاب القرنية والملتحمة في المنطقة العلوية، وارتخاء الملتحمة كعلامات مرتبطة بجفاف العين في التقييم1).
يعتمد علاج التهاب القرنية الخيطي على ركيزتين: إزالة الخيوط وإدارة المرض الأساسي. إذا تم علاج أحدهما فقط، فإنه يتكرر حتمًا، لذلك يجب إجراء كليهما بالتوازي.
بعد التخدير الموضعي (مثل أوكسي بوكايين 0.4%)، يتم إزالة الخيوط من القاعدة باستخدام ملقط بدون خطاف. يمكن أيضًا إزالة الخيوط الصغيرة باستخدام قطعة قطن أو إسفنجة ماصة دقيقة (MQA®) أو مقص زنبركي. يوفر الإزالة تخفيفًا فوريًا للأعراض، ولكن إذا لم يتم حل المرض الأساسي، فإنه يتكرر في غضون أيام إلى أسابيع، لذلك يعتبر هذا نقطة بداية للعلاج1).
الدواء الأول المختار هو قطرات ريباميبيد (موسوستا® UD 2%)، تُقطر 4 مرات يوميًا. يزيد ريباميبيد من الميوسين الإفرازي والمرتبط بالغشاء، ويحسن استقرار الدموع، وله أيضًا تأثير مضاد للالتهابات ويعزز التئام جروح ظهارة القرنية. يُعتقد أن زيادة الميوسين تقلل الاحتكاك على سطح العين أثناء الرمش، وهي آلية فعاليته في هذا المرض. تم وصف فعالية ريباميبيد بأنها “تحسين استقرار الدموع عن طريق زيادة الميوسين الإفرازي والمرتبط بالغشاء وتأثير التئام جروح ظهارة القرنية بما في ذلك التأثير المضاد للالتهابات”، ويُعتبر خيارًا علاجيًا جديدًا نسبيًا لالتهاب القرنية الخيطي.
| فئة العلاج | الدواء/التدخل | الجرعة/الطريقة | التصنيف |
|---|---|---|---|
| تعديل الميوسين | قطرات ريباميبيد (موسوستا® UD 2%) | 4 مرات يوميًا | الخط الأول |
| الدموع الاصطناعية | دموع اصطناعية خالية من المواد الحافظة (Soft Santear®، Hyalein Mini®، إلخ) | حسب الحاجة، 4-6 مرات أو أكثر يوميًا | الاستخدام الأساسي المشترك |
| مضاد للالتهاب | قطرات فلوروميثولون 0.1% | 2-4 مرات يوميًا | قصير المدى |
| تعديل المناعة | قطرات سيكلوسبورين 0.1% (Papilock Mini®، إلخ) | مرتين يوميًا | الحالات المزمنة |
| حال للبلغم | قطرات N-أسيتيل سيستئين 5-10% | 4 مرات يوميًا | الحالات المقاومة للعلاج في الخارج4) |
| مضادات الالتهاب الفموية | مينوسيكلين 100 ملغ/يوم، دوكسيسيكلين | فموي | مصاحب لـ MGD الشديد |
| الحفاظ على حجم الدموع | سدادة نقطة الدمع | سيليكون / قابل للامتصاص | نقص الدموع |
| حماية فيزيائية | عدسات لاصقة علاجية ناعمة | ارتداء مستمر لمدة أسبوع / استبدال أسبوعي | الوقاية من الانتكاس |
قطرات N-أسيتيل سيستئين (5-10%) استُخدمت كمذيب للمخاط، لكنها تقتصر على المرافق التي تحضرها داخليًا لعدم وجود مستحضر تجاري. أبلغت دراسة عشوائية محكومة لأفيسار وآخرين أن قطرات ديكلوفيناك 0.1% كانت فعالة في تحسين التهاب القرنية الخيطي مقارنة بمحلول ملحي 5% (NaCl 5%)، لكن إرشادات علاج جفاف العين تتبنى موقفًا حذرًا بشأن الفعالية العامة لقطرات مضادات الالتهاب غير الستيرويدية1,4).
العدسات اللاصقة العلاجية الناعمة هي خيار يحمي سطح العين ميكانيكيًا، ويخفف الألم، ويثبت الظهارة11). نظرًا لخطر التهاب القرنية المعدي مع الارتداء المستمر، يجب استخدامها لفترة قصيرة مع إدارة صارمة واستبدالها مع تقييم إمكانية التوقف. أثناء الارتداء، يُستخدم بشكل متكرر قطرات دموع صناعية خالية من المواد الحافظة لضمان حجم الدموع.
في الحالات المقاومة للعلاج، يجب النظر في الخطوات التالية تدريجيًا:
مخطط العلاج السريري هو كما يلي1):
إذا تمت إدارة المرض الأساسي بشكل مناسب، فإن التشخيص العام يكون جيدًا، لكن الانتكاسات ليست نادرة. خاصة التهاب القرنية الخيطي الناجم عن آفات الدماغ هو الأكثر مقاومة للعلاج ويتطلب إدارة طويلة الأمد لسطح العين.
إذا تم علاج السبب الكامن (مثل جفاف العين، شذوذ الجفن، الشلل العصبي) بشكل مناسب، فإن الأعراض تتحسن في معظم الحالات. ومع ذلك، فهو مرض عرضة للانتكاس، ويتطلب إدارة طويلة الأمد لسطح العين. إزالة الخيوط فقط تؤدي إلى انتكاسات متكررة، لذلك من المهم بالإضافة إلى العلاج الأساسي مثل قطرات الريباميبيد، معالجة المرض المسبب بالتوازي. إذا كان السبب مرضًا دماغيًا أو اضطرابًا عصبيًا، فإن العلاج يميل إلى أن يكون أكثر صعوبة.
آلية حدوث التهاب القرنية الخيطي هي عملية متعددة المراحل تبدأ باضطراب ظهارة القرنية 5).
أولاً، يؤدي تلف الخلايا الظهارية القاعدية، الغشاء القاعدي الظهاري، أو طبقة بومان إلى انفصال موضعي للغشاء القاعدي الظهاري. إذا كان هناك خلل في دوران الدموع أو خلل في مكونات طبقة الدموع، فإن موقع التلف يصعب إصلاحه ويصبح مزمنًا. قوة القص الناتجة عن الرمش ترفع موقع الانفصال، مما يحفز التهيج والالتهاب. تلتصق الميوسين بنواة من مكونات الخلايا الظهارية، وتنخرط الخلايا الالتهابية والخلايا الظهارية الملتحمية لتشكيل الخيوط.
في الفحص النسيجي المناعي الذي أجراه Tanioka وآخرون (2009، IOVS)، تبين أن الخيوط القرنية في التهاب القرنية الخيطي لها بنية تحتوي على نواة من مكونات مشتقة من الخلايا الظهارية القرنية، محاطة بخلايا ظهارة ملتحمة وميوسين، وخلص إلى أن التلف المزمن لظهارة القرنية وزيادة الاحتكاك أثناء الرمش يلعبان دورًا في التكوين 5). هذه المعرفة النسيجية المناعية دعمت على المستوى الجزيئي الفيزيولوجيا المرضية التي كانت معروفة تجريبيًا.
المفهوم الأكثر أهمية في السنوات الأخيرة هو زيادة الاحتكاك على سطح العين. قامت إرشادات الممارسة السريرية لجمعية أبحاث جفاف العين اليابانية (مجلة طب العيون اليابانية 2019) بتنظيم الفيزيولوجيا المرضية لجفاف العين كحلقتين مفرغتين: “انخفاض استقرار طبقة الدموع أثناء فتح الجفن (الآلية الأساسية ①)” و”زيادة الاحتكاك أثناء الرمش (الآلية الأساسية ②)”، ويتم وضع التهاب القرنية الخيطي مع LWE وSLK وارتخاء الملتحمة كأمراض مرتبطة بجفاف العين تشارك الآلية الأخيرة 1). يُطلق على جزء الملتحمة الجفنية الذي يسبب احتكاكًا مع سطح العين أثناء الرمش اسم lid wiper من قبل Korb وآخرون، ويؤدي زيادة الاحتكاك بين هذا الجزء وسطح القرنية إلى حدوث اعتلال ظهارة الـ lid wiper وتلف ظهارة القرنية المقابل 8).
تساهم التغيرات في تركيب الطبقة الدمعية أيضًا. يؤدي اختلال نسبة الميوسين والطبقة المائية، وعادةً ما يكون انخفاض إنتاج الطبقة المائية الدمعية هو الأساس، ولكن زيادة إنتاج الميوسين أو تراكمه قد يساهم أيضًا. يشكل هذا التغير في تركيب الطبقة الدمعية أرضية لتشكل الخيوط 7). تتوافق الحقيقة السريرية بأن قطرة ليفاميبيد تزيد الميوسين وتقلل الاحتكاك لتعالج هذا المرض مع هذا النموذج الآلي.
تاريخيًا، يُعرف مفهوم “epithelial crack line” الذي طرحه أوهاشي وآخرون في عام 1992 كدراسة رائدة أشارت إلى الارتباط الوثيق بين البنية الطبقية للقرنية وديناميكية الدموع 9). كما تشير إرشادات علاج خلل غدة ميبوم (MGD) إلى أن شذوذ الطبقة الزيتية لغدة ميبوم يساهم في التهاب القرنية الخيطي عبر انخفاض استقرار الدموع 10).
في السنوات الأخيرة، حظي دور الالتهاب باهتمام أيضًا. بينما يُنظر إلى الالتهاب كنتيجة لحلقتين مفرغتين من انخفاض استقرار الدموع وزيادة الاحتكاك، هناك نظرية تقول إن الالتهاب هو الآلية الأساسية لجفاف العين، ومن المهم فهم كليهما بشكل متكامل 1). يتم توضيح الآليات الجزيئية الكامنة وراء التهاب القرنية الخيطي، مثل تسلل الخلايا التائية CD4-positive، وانخفاض الخلايا الكأسية الملتحمية بسبب إنترفيرون غاما، وتعزيز موت الخلايا المبرمج للخلايا الظهارية القرنية والملتحمية، وتُصنف الأدوية المضادة للالتهابات والمحفزة لإفراز الميوسين مثل قطرات السيكلوسبورين وقطرات الديكوافوسول كأدوية تتدخل في هذه المسارات.
يذكر تقرير إدارة وعلاج TFOS DEWS III (2025) حقن توكسين البوتولينوم كأحد الخيارات لالتهاب القرنية الخيطي المقاوم للعلاج 2). أظهرت تجارب عشوائية متعددة أن الحقن الموضعي في الجفن السفلي الإنسي يحسن زمن تكسر الدموع (TBUT) وقيم اختبار شيرمر، ودرجة تلطيخ القرنية بالفلوريسئين، ودرجة OSDI، ويمكن أن يكون خيارًا معقولًا خاصةً لالتهاب القرنية الخيطي المصحوب بتشنج الجفن. ومع ذلك، يستمر التأثير حوالي 3 أشهر، ويشكل التكرار والتكلفة تحديًا.
يجري تطوير أدوية جديدة محفزة لإفراز الميوسين ومحاكيات الميوسين، ويتم البحث عن استراتيجيات علاجية لتقوية طبقة الميوسين في الطبقة الدمعية بآليات مختلفة عن ليفاميبيد. كما تتقدم تقنيات تصوير الحالة المرضية، مثل أجهزة قياس الاحتكاك لقياس احتكاك سطح العين كميًا، والفحص المجهري المتحد البؤر in vivo للمراقبة الحية للخيوط 6).
يتم أيضًا دراسة توسيع مؤشرات المستحضرات المشتقة من الدم مثل قطرات المصل الذاتي، وقطرات المصل المثلي، وقطرات البلازما الغنية بالصفائح الدموية (PRP). تحتوي هذه على عوامل النمو وفيتامين أ والفيبرونيكتين، ومن المتوقع أن تعزز التئام ظهارة القرنية.
ينتشر استخدام خوارزمية العلاج القائمة على مفهوم “فرط الاحتكاك”، ويجري تطبيق العلاج الشخصي الذي يجمع بين الريباميبيد، والديكوافوسول، والدموع الاصطناعية، وسدادات النقاط الدمعية، والعدسات اللاصقة العلاجية، وجراحة الجفن في الممارسة السريرية. في المستقبل، هناك حاجة إلى تحسين مفهوم المرض نفسه، مثل تطوير تصنيف شدة خاص بالتهاب القرنية الخيطي، ونماذج التنبؤ بالاستجابة للعلاج، والبحث عن مؤشرات حيوية لمنع تكرار الخيوط.
تتراكم الأدلة حول استخدام قطرات الأسيتيل سيستئين لعلاج التهاب القرنية الخيطي المقاوم، بالإضافة إلى تقارير عن الإدارة طويلة الأمد باستخدام العدسات الصلبة العلاجية (PROSE، العدسات الصلبة) 6,11). تشكل العدسات الصلبة خزانًا للسوائل بين القرنية والسطح الخلفي للعدسة، مما يوفر ترطيبًا مستمرًا لسطح العين وحماية فيزيائية، مما يشير إلى فائدتها في الحالات المقاومة الناتجة عن جفاف العين الشديد أو اعتلال القرنية العصبي.
日本ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592. URL: https://dryeye.ne.jp/wp/wp-content/themes/dryeye/file/dryeye_guideline.pdf
Bhattacharya P, Jones L, Craig JP, et al. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025.
北澤耕司, 横井則彦, 渡辺彰英, 荒木美治, 小室青, 稲垣香代子, ほか. 難治性糸状角膜炎に対する眼瞼手術の検討. 日眼会誌. 2011;115(8):693-698. URL: https://www.nichigan.or.jp/Portals/0/JJOS_PDF/115_693.pdf
Avisar R, Robinson A, Appel I, Yassur Y, Weinberger D. Diclofenac sodium, 0.1% (Voltaren Ophtha), versus sodium chloride, 5%, in the treatment of filamentary keratitis. Cornea. 2000;19(2):145-147.
Tanioka H, Yokoi N, Komuro A, Shimamoto T, Kawasaki S, Matsuda A, et al. Investigation of the corneal filament in filamentary keratitis. Invest Ophthalmol Vis Sci. 2009;50(8):3696-3702.
Albietz JM, Sanfilippo PG, Troutbeck R, Lenton LM. Management of filamentary keratitis associated with aqueous-deficient dry eye. Optom Vis Sci. 2003;80(6):420-430.
山口昌彦. 眼表面摩擦関連疾患の診断と治療. 臨床眼科. 2018;72(11):84-90. doi:10.11477/mf.1410212883.
Korb DR, Herman JP, Blackie CA, Scaffidi RC, Greiner JV, Exford JM, et al. Prevalence of lid wiper epitheliopathy in subjects with dry eye signs and symptoms. Cornea. 2010;29(4):377-383.
大橋裕一, 木下茂, 細谷比左志, 李三榮, 荒木かおる, 切通彰, ほか. 角膜上皮障害の新しい病態—Epithelial Crack Line. 臨床眼科. 1992;46:1539-1543.
マイボーム腺機能不全診療ガイドライン作成委員会. マイボーム腺機能不全診療ガイドライン. 日眼会誌. 2023;127:109-228. URL: https://www.nichigan.or.jp/Portals/0/resources/member/guideline/MGD.pdf
Jain S, Sukhija J, Saini JS. Contact lenses for the treatment of ocular surface diseases. Indian J Ophthalmol. 2023;71:1962-1970. PMCID: PMC10276751. doi:10.4103/ijo.IJO_3004_22.