眼表评估
糸状角膜炎
1. 什么是丝状角膜炎?
Section titled “1. 什么是丝状角膜炎?”丝状角膜炎是一种慢性、复发性角膜疾病,其特征是丝状结构(角膜丝状物)附着于角膜表面。丝状物以变性的角膜上皮细胞为核心,黏蛋白附着,并包含炎症细胞和结膜上皮细胞作为成分。
这种疾病很少单独发生,几乎总是存在眼表、眼睑或全身的基础疾病。代表性的背景疾病包括泪液分泌减少型干眼、上缘角结膜炎(SLK)、兔眼、上睑下垂、神经麻痹性角膜病、眼科手术后、结膜松弛、固定性斜视、糖尿病、长期闭眼(意识障碍或中风后)等。
传统上认为发病机制是角膜伤口愈合障碍,但近年来,眼表面摩擦增加被置于病理的中心位置。日本干眼研究会的《干眼诊疗指南》1)将丝状角膜炎与睑缘擦拭上皮病变(LWE)、SLK、结膜松弛症一起定位为以瞬目时摩擦增加为共同机制的干眼相关疾病,并提出了将其作为一个整体来理解和治疗的框架。
流行病学上,它常并发于中重度泪液分泌减少型干眼和角膜移植术后,在干燥综合征患者中频率较高1)。日本的患病率流行病学数据有限,但日本眼科学会指南强调,在难治性病例中,需要注意合并上睑下垂或眼睑内翻1)。在疱疹引起的坏死性角膜炎中,基于实质水肿和三叉神经麻痹的上皮不稳定可导致角膜上部出现丝状物,重要的是,发病并非单一原因,而是多种因素叠加。
历史上,它很早就被描述为伴有角膜丝状物的眼表疾病,并反复报道与干性角结膜炎、兔眼和眼科手术后的关联。在日本,自1980年代以来,随着泪液动力学分析技术的进步,与泪液分泌减少型干眼的关联变得明确,2000年代以后,通过免疫组织化学方法分析丝状物的组成成分,以及包括瞬目时摩擦增加在内的眼表摩擦相关疾病的概念,现代病理学图像得以整理5,7)。
最常见的是干眼,特别是泪液分泌量少的泪液分泌减少型干眼。此外,眨眼不完全的人(上睑下垂、面神经麻痹、意识障碍长期闭眼的人)、眼科手术后的人、患有干燥综合征或移植物抗宿主病等全身疾病的人、长期使用含防腐剂眼药水的人也容易发生。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”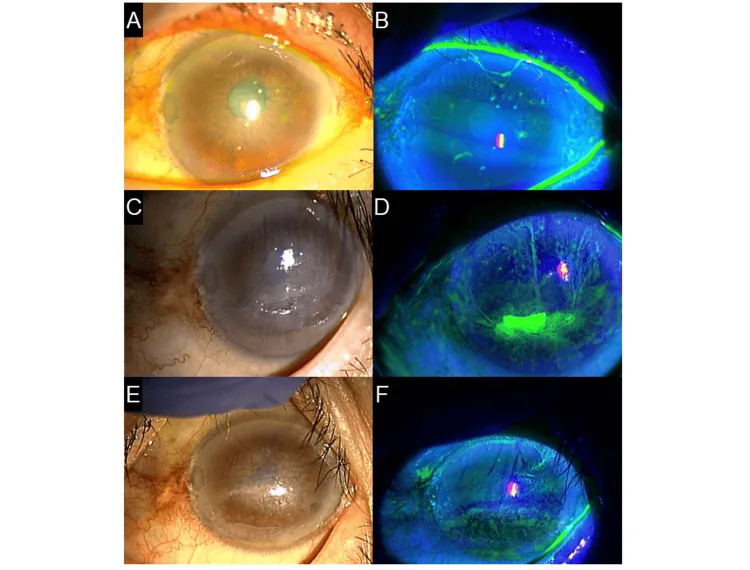
由于每次眨眼时丝状物因摩擦而移动,强烈的异物感和眼痛是其特点。闭眼时症状较轻,睁眼或眨眼时疼痛加重,因此患者可能出现畏光和眼睑痉挛。刺激导致流泪,重症病例几乎无法睁眼。
角膜丝状物通常小于2毫米,但罕见情况下可形成长达10毫米的丝状物。荧光素、玫瑰红、丽丝胺绿均可染色。丝状物的基部可能伴有灰色上皮混浊(足板),刺激导致结膜充血和水肿。除丝状物外,角膜通常保持透明1)。根据病因,丝状物可出现在整个角膜、沿眼睑边缘或角膜不平整处,其分布模式直接提示可能的原发病。
眨眼时丝状物摆动的样子在裂隙灯显微镜下也容易确认,有时可见丝状物伸长,从角膜中央向周边垂下。重症病例中,丝状物基部可出现上皮缺损,背景上皮常呈弥漫性点状角膜病变(SPK)。干眼诊疗指南的示例图中,荧光素染色显示整个角膜伴有角膜丝状物的重度上皮障碍1)。
丝状物的分布模式直接提示背景疾病,因此使用裂隙灯显微镜进行详细观察很重要。
| 丝状物部位 | 推测的原发病 |
|---|---|
| 角膜全面 | 泪液减少型干眼、上皮层不稳定 |
| 沿睑缘 | 上睑下垂、内翻、兔眼 |
| 角膜不平整处 | 术后、外伤后、复发性角膜糜烂 |
| 上方角膜 | 上缘角结膜炎(SLK) |
| 中央局限 | 难治性(考虑PTK) |
检查时,以下六项观察是标准做法。
泪液、神经和眼位评估
每次眨眼时,丝状物被牵拉,产生沙砾感或刺痛。闭眼时相对舒适,但眨眼或睁眼时疼痛加剧。疼痛可能导致流泪、畏光或无法睁眼。
3. 原因和风险因素
Section titled “3. 原因和风险因素”丝状角膜炎总是继发于某种基础疾病,识别和管理基础疾病是治疗的关键。
| 背景疾病 | 发生机制 |
|---|---|
| 泪液减少型干眼 | 泪液水层减少/更新异常 |
| 上缘角结膜炎(SLK) | 上方结膜摩擦增加/角化 |
| 神经麻痹性角膜病变 | 三叉神经麻痹导致上皮愈合延迟 |
| 兔眼/眼睑下垂 | 角膜干燥、暴露、闭睑不全 |
| 眼病术后 | 上皮损伤、感觉减退、伤口愈合延迟 |
| 复发性角膜糜烂 | 上皮基底膜不稳定 |
| 糖尿病 | 上皮愈合延迟、感觉减退 |
| 固定性斜视 | 眼睑闭合不全及部分角膜持续暴露 |
全身性疾病包括:干燥综合征、眼移植物抗宿主病(oGVHD)、甲状腺眼病、脑血管疾病(长期闭眼)、帕金森病(眨眼次数减少)、重症肌无力(上睑下垂)等。由脑病变引起的丝状角膜炎被认为最难治疗。干燥综合征中,泪腺的自身免疫性破坏导致泪液减少;oGVHD中,结膜和泪腺的慢性炎症合并睑板腺萎缩,均显著增加本病的发病风险6)。
手术相关诱因包括:白内障手术后、角膜移植后、玻璃体手术后、屈光手术后等。术中角膜上皮损伤、术后含防腐剂滴眼液的多剂使用、术后干眼、角膜感觉暂时性下降等因素共同作用。特别是穿透性角膜移植(PKP)后,角膜感觉下降持续较长时间,容易变得难治。
医源性因素包括:长期口服抗胆碱能药物、长期使用含防腐剂(苯扎氯铵)的滴眼液导致的上皮毒性、多剂滴眼引起的冲洗效应。日本眼科学会的干眼诊疗指南明确指出,遇到难治性丝状角膜炎时,应注意合并眼睑形态异常(特别是上睑下垂和眼睑内翻)1)。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”通过裂隙灯显微镜检查即可轻松诊断。观察到附着于角膜表面、随眨眼移动的丝状物即可确诊1)。观察时必须同时进行活体染色。荧光素染色能最敏感地显示丝状物及周围上皮损伤,使用钴蓝滤光片可进一步增强。玫瑰红和丽丝胺绿能很好地染色变性上皮,便于评估基底部上皮缺损。
泪液及眼表评估
Section titled “泪液及眼表评估”大多数丝状角膜炎伴有泪液动力学异常,因此需结合以下检查。
- Schirmer试验I法:≤5mm提示泪液分泌减少
- 泪膜破裂时间(BUT):≤5秒提示泪膜稳定性下降
- 泪河高度:通过裂隙灯或眼前段OCT测量
- 睑板腺成像:客观评估睑板腺萎缩
- 角膜知觉检查(Cochet-Bonnet知觉计):排除神经营养性角膜病变所必需
若怀疑干燥综合征,应进行抗SS-A/SS-B抗体、抗核抗体、唾液腺闪烁显像和唇部小唾液腺活检。若怀疑甲状腺眼病,应评估甲状腺功能(TSH、FT3、FT4)和自身抗体(TRAb、TSAb)。
对于呈现与丝状角膜炎相似表现或合并丝状角膜炎的疾病,以下鉴别诊断很重要。
- 上缘角结膜炎(SLK):以上方球结膜充血和上皮角化为特征,重症病例在上方角膜形成丝状物。多见于50岁以上女性,常合并甲状腺功能异常。
- 神经营养性角膜病变:角膜知觉减退是诊断关键,持续性上皮缺损比丝状物更突出。
- 疱疹性坏死性角膜炎伴发的丝状角膜炎:以基质水肿和三叉神经麻痹为基础,在角膜上部形成丝状物的代表性继发病例。
- 复发性角膜糜烂:以晨起睁眼痛和自然病程中复发为特征。
- 角膜营养不良伴发的上皮不稳定:遗传性、双眼性。
- 黏液捕捞综合征:患者自己用手指擦出丝状物或黏液的行为导致恶化。
- 药物毒性角膜病变:长期使用含防腐剂(如苯扎氯铵)的眼药水引起的医源性角膜上皮损伤。可能促进丝状角膜炎的发生和迁延。
严重程度分层
Section titled “严重程度分层”在临床实践中,综合丝状物的数量、大小、分布范围、基础疾病严重程度和主观症状强度进行如下分层。
- 轻度:少数(5个以下)丝状物,背景疾病为轻度干眼,可用瑞巴派特滴眼液和人工泪液控制。
- 中度:广泛丝状物,中度干眼,需要治疗性角膜接触镜或泪点栓。
- 重度:多发/复发性丝状物,难治性基础疾病如干燥综合征或眼移植物抗宿主病,合并眼睑异常或神经麻痹,考虑手术治疗。
日本眼科学会的干眼诊疗指南建议将丝状角膜炎、上方角膜缘角结膜炎和结膜松弛症作为干眼相关体征纳入评估项目1)。
5. 标准治疗方法
Section titled “5. 标准治疗方法”丝状角膜炎的治疗有两大支柱:去除丝状物和管理背景疾病。仅进行其中一项必然复发,因此需同时进行。
丝状物的机械去除
Section titled “丝状物的机械去除”滴用表面麻醉剂(如0.4%奥布卡因)后,用无齿镊从根部摘除丝状物。小的丝状物也可用棉签、MQA®(微吸水海绵)或弹簧剪刮除。去除后可立即缓解症状,但如果背景疾病未解决,数天至数周内会复发,因此将其定位为治疗的起点1)。
一线药物是瑞巴派特滴眼液(Mucosta® UD 2%),每日滴眼4次。瑞巴派特可增加分泌型和膜结合型黏蛋白,改善泪膜稳定性,同时具有抗炎作用和促进角膜上皮伤口愈合的作用。黏蛋白增加可减少瞬目时的眼表摩擦,这被认为是其对本病有效的机制。瑞巴派特的疗效被解释为“通过增加分泌型和膜结合型黏蛋白改善泪膜稳定性,以及包括抗炎作用在内的角膜上皮伤口愈合作用”,并被定位为丝状角膜炎相对较新的治疗选择。
| 治疗类别 | 药物/干预 | 剂量/方法 | 定位 |
|---|---|---|---|
| 黏蛋白调节 | 瑞巴派特滴眼液(Mucosta® UD 2%) | 每日4次 | 一线 |
| 人工泪液 | 不含防腐剂的人工泪液(Soft Santear®、Hyalein Mini®等) | 按需使用,每日4-6次或以上 | 基础联合用药 |
| 抗炎 | 氟米龙滴眼液0.1% | 每日2-4次 | 短期 |
| 免疫调节 | 环孢素滴眼液0.1%(Papilock Mini®等) | 每日2次 | 慢性病例 |
| 黏液溶解 | N-乙酰半胱氨酸滴眼液5-10% | 每日4次 | 海外难治病例4) |
| 抗炎口服药 | 米诺环素100mg/日、多西环素 | 口服 | 合并重度MGD |
| 保持泪液量 | 泪点栓 | 硅胶/可吸收性 | 泪液分泌减少型 |
| 物理保护 | 治疗用软性隐形眼镜 | 连续佩戴1周/每周更换1次 | 预防复发 |
**N-乙酰半胱氨酸滴眼液(5~10%)**曾被用作黏液溶解剂,但由于没有市售制剂,仅限于院内制剂调配的设施使用。Avisar等人的随机对照试验报告称,0.1%双氯芬酸滴眼液与5%盐水(NaCl 5%)相比,对改善丝状角膜炎有效,但干眼诊疗指南对NSAID滴眼液的一般有效性持谨慎态度1,4)。
治疗用软性隐形眼镜是一种机械性保护眼表、减轻疼痛并稳定上皮的选择11)。连续佩戴存在感染性角膜炎的风险,因此应在短期内严格管理并更换,同时探讨是否可以停用。佩戴期间,为确保泪液量,应联合频繁滴用不含防腐剂的人工泪液。
外科及操作治疗
Section titled “外科及操作治疗”对于难治性病例,逐步考虑以下方法。
- 眼睑成形手术:对上睑下垂行提肌缩短术,对睑内翻行Hotz法等。北泽等人在对难治性丝状角膜炎的眼睑手术研究中报告,矫正眼睑形态后许多病例的丝状物出现减少3)
- 肉毒毒素注射:对于合并眼睑痉挛的病例,或针对难治性丝状角膜炎本身,TFOS DEWS III 2025的管理和治疗报告中提及下睑内侧局部注射2)。作用持续约3个月,需重复给药。
- 治疗性浅表角膜切除术(PTK):对于局限于中央部的难治性丝状角膜炎,可采用准分子激光PTK。通过切除角膜上皮和浅层基质改善上皮粘附。但可能伴有轻度远视化,且能实施的机构有限。
- 斜视手术:当固定性斜视导致部分角膜持续暴露时,通过斜视手术改变眼球休息时的固定位置。
治疗流程与预后
Section titled “治疗流程与预后”实际临床治疗流程如下1)。
- 机械性去除丝状物
- 瑞巴派特滴眼液 + 不含防腐剂的人工泪液
- 确保泪液量(泪点塞)
- 佩戴治疗性软性隐形眼镜
- 矫正眼睑异常和眼位异常(手术)
- 中央顽固性病例采用PTK
如果基础疾病得到适当管理,预后通常良好,但复发并不少见。特别是由脑病变引起的丝状角膜炎治疗抵抗性最强,需要长期的眼表管理。
如果对背景原因(如干眼、眼睑异常、神经麻痹等)进行适当治疗,大多数情况下症状会改善。但该病容易复发,需要长期的眼表管理。仅去除丝状物会导致反复复发,因此除了瑞巴派特滴眼液等基础治疗外,同时处理原发病非常重要。由脑部疾病或神经损伤引起的病例往往更难治疗。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”丝状角膜炎的发生机制是以角膜上皮损伤为起点的多步骤过程5)。
首先,基底上皮细胞、上皮基底膜或Bowman层的损伤导致上皮基底膜局部脱离。如果存在泪液更新异常或泪液层成分异常的背景,损伤部位难以修复并慢性化。瞬目时的剪切力将脱离部位抬起,诱发刺激和炎症。以脱落的上皮细胞成分为核心,黏蛋白附着,炎症细胞和结膜上皮细胞卷入,形成丝状物。
Tanioka等人的免疫组织学研究(2009年,IOVS)显示,丝状角膜炎的角膜丝状物具有以角膜上皮细胞来源成分为核心、周围被结膜上皮细胞和黏蛋白等包裹的结构,并得出结论认为慢性角膜上皮损伤和瞬目时摩擦增加参与其形成5)。这一免疫组织学发现在分子水平上支持了此前经验性认识的病理状态。
近年最重要的概念是眼表摩擦增加。日本干眼研究会诊疗指南(日眼会志2019)将干眼的病理生理归纳为两个恶性循环:睁眼维持时泪膜稳定性下降(核心机制①)和瞬目时摩擦增加(核心机制②)。丝状角膜炎与LWE、SLK、结膜松弛症一起被定位为共享后一机制的干眼相关疾病1)。瞬目时与眼球表面产生摩擦的眼睑结膜部位被Korb等人命名为lid wiper,该部位与角膜表面之间的摩擦增加导致lid-wiper epitheliopathy和对应的角膜上皮损伤8)。
泪液层的组成变化也参与其中。黏蛋白与水层的比例失衡,通常以泪液水层产生减少为基础,但黏蛋白产生增加或积累也可能起作用。这种泪液层组成的变化为丝状物的形成提供了土壤7)。瑞巴派特滴眼液通过增加黏蛋白和减少摩擦对本病有效的临床事实,与此机制模型一致。
历史上,大桥等人于1992年提出的“上皮裂纹线”概念,作为提示角膜上皮层结构与泪液动力学密切相关的先驱性研究而闻名9)。此外,睑板腺功能障碍(MGD)诊疗指南指出,睑板腺油层异常通过降低泪液稳定性,可能成为丝状角膜炎的诱因之一10)。
近年来炎症的参与也受到关注。虽然炎症被视为泪液稳定性降低和摩擦增加这两个恶性循环的结果,但也有学说认为炎症本身就是干眼的核心机制,因此综合理解两者很重要1)。丝状角膜炎背后的分子机制,如CD4阳性T细胞浸润、干扰素γ导致的结膜杯状细胞减少、角结膜上皮细胞凋亡促进等正在被阐明,环孢素滴眼液和地夸磷索滴眼液作为干预这些通路的抗炎和促黏蛋白分泌药物而被定位。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”TFOS DEWS III(2025年)的管理与治疗报告提及肉毒杆菌毒素注射作为难治性丝状角膜炎的选择之一2)。多项随机试验显示,在下眼睑内侧局部注射后,TBUT、Schirmer试验值、角膜荧光素染色评分和OSDI评分均有改善,尤其对于合并眼睑痉挛的丝状角膜炎可能是合理的选择。但效果持续约3个月,重复给药和成本是挑战。
新型促黏蛋白分泌药物和黏蛋白模拟物的开发也在进行中,正在探索通过不同于瑞巴派特的机制来增强泪液层黏蛋白层的治疗策略。眼表摩擦的定量测量摩擦计、以及通过活体共聚焦显微镜实时观察丝状物等病理可视化技术也在进步6)。
自体血清滴眼液、同种血清滴眼液、富血小板血浆(PRP)滴眼液等血液来源制剂的适应症扩展也在考虑中。这些制剂含有生长因子、维生素A、纤维连接蛋白等,有望促进角膜上皮愈合。
基于“摩擦亢进”概念的治疗算法正在普及,结合瑞巴派特、地夸磷索、人工泪液、泪点塞、治疗性角膜接触镜和眼睑手术的个体化治疗正在临床实施中。未来,需要细化疾病概念本身,包括针对丝状角膜炎的严重程度分类、治疗反应预测模型以及预防丝状物复发的生物标志物探索。
关于乙酰半胱氨酸滴眼液治疗难治性丝状角膜炎的证据综述,以及使用治疗性巩膜镜(PROSE、巩膜镜)进行长期管理的报告也在积累中6,11)。巩膜镜在角膜和镜片后表面之间形成液体储库,提供持续的眼表湿润和物理保护,因此提示其在伴有重度干眼或神经营养性角膜病变的难治病例中的有用性。
8. 参考文献
Section titled “8. 参考文献”-
日本ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592. URL: https://dryeye.ne.jp/wp/wp-content/themes/dryeye/file/dryeye_guideline.pdf
-
Bhattacharya P, Jones L, Craig JP, et al. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025.
-
北澤耕司, 横井則彦, 渡辺彰英, 荒木美治, 小室青, 稲垣香代子, ほか. 難治性糸状角膜炎に対する眼瞼手術の検討. 日眼会誌. 2011;115(8):693-698. URL: https://www.nichigan.or.jp/Portals/0/JJOS_PDF/115_693.pdf
-
Avisar R, Robinson A, Appel I, Yassur Y, Weinberger D. Diclofenac sodium, 0.1% (Voltaren Ophtha), versus sodium chloride, 5%, in the treatment of filamentary keratitis. Cornea. 2000;19(2):145-147.
-
Tanioka H, Yokoi N, Komuro A, Shimamoto T, Kawasaki S, Matsuda A, et al. Investigation of the corneal filament in filamentary keratitis. Invest Ophthalmol Vis Sci. 2009;50(8):3696-3702.
-
Albietz JM, Sanfilippo PG, Troutbeck R, Lenton LM. Management of filamentary keratitis associated with aqueous-deficient dry eye. Optom Vis Sci. 2003;80(6):420-430.
-
山口昌彦. 眼表面摩擦関連疾患の診断と治療. 臨床眼科. 2018;72(11):84-90. doi:10.11477/mf.1410212883.
-
Korb DR, Herman JP, Blackie CA, Scaffidi RC, Greiner JV, Exford JM, et al. Prevalence of lid wiper epitheliopathy in subjects with dry eye signs and symptoms. Cornea. 2010;29(4):377-383.
-
大橋裕一, 木下茂, 細谷比左志, 李三榮, 荒木かおる, 切通彰, ほか. 角膜上皮障害の新しい病態—Epithelial Crack Line. 臨床眼科. 1992;46:1539-1543.
-
マイボーム腺機能不全診療ガイドライン作成委員会. マイボーム腺機能不全診療ガイドライン. 日眼会誌. 2023;127:109-228. URL: https://www.nichigan.or.jp/Portals/0/resources/member/guideline/MGD.pdf
-
Jain S, Sukhija J, Saini JS. Contact lenses for the treatment of ocular surface diseases. Indian J Ophthalmol. 2023;71:1962-1970. PMCID: PMC10276751. doi:10.4103/ijo.IJO_3004_22.
