Penilaian Permukaan Mata
Lokasi filamen: Berhubungan langsung dengan perkiraan penyakit penyebab
Kondisi kelenjar Meibom: Periksa adanya sumbatan atau atrofi
Keadaan menutup/membuka kelopak: Evaluasi ketidaklengkapan berkedip atau lagoftalmus
Keratitis filamenter (filamentary keratitis) adalah penyakit kornea kronis dan berulang di mana struktur seperti benang (filamen kornea) menempel pada permukaan kornea. Filamen terdiri dari sel epitel kornea yang mengalami degenerasi sebagai inti yang ditempeli musin, serta sel inflamasi dan sel epitel konjungtiva.
Penyakit ini jarang terjadi sendirian, hampir selalu ada penyakit dasar pada permukaan mata, kelopak mata, atau sistemik. Penyakit latar belakang yang khas meliputi: mata kering tipe defisiensi air mata, keratokonjungtivitis limbik superior (SLK), lagoftalmus, ptosis, keratopati neuroparalitik, pasca operasi mata, konjungtivokhalasis, strabismus fiksus, diabetes, penutupan kelopak mata lama (setelah gangguan kesadaran/stroke).
Secara tradisional, mekanisme terjadinya dianggap sebagai gangguan proses penyembuhan luka kornea, namun dalam beberapa tahun terakhir, peningkatan gesekan pada permukaan mata ditempatkan sebagai pusat patofisiologi. Dalam “Pedoman Praktik Klinis Mata Kering” dari Japanese Dry Eye Society 1), keratitis filamen bersama dengan lid-wiper epitheliopathy (LWE), SLK, dan konjungtivokhalasis diklasifikasikan sebagai penyakit terkait mata kering dengan mekanisme umum peningkatan gesekan saat berkedip, dan kerangka kerja untuk memahami serta mengobatinya secara terpadu telah diusulkan.
Secara epidemiologis, sering terjadi sebagai komplikasi mata kering tipe defisiensi air mata sedang hingga berat atau setelah transplantasi kornea, dan frekuensinya tinggi pada pasien sindrom Sjögren 1). Meskipun data epidemiologi prevalensi di Jepang terbatas, pedoman dari Jurnal Oftalmologi Jepang menekankan perlunya memperhatikan komplikasi ptosis atau entropion pada kasus refrakter 1). Pada keratitis nekrotikans akibat herpes, edema stroma atau paralisis saraf trigeminal dapat menyebabkan ketidakstabilan epitel dan munculnya filamen di bagian atas kornea. Penting bahwa penyakit ini tidak disebabkan oleh satu faktor tunggal, melainkan oleh kombinasi beberapa faktor.
Secara historis, telah lama dideskripsikan sebagai penyakit permukaan mata dengan filamen kornea, dan hubungannya dengan keratokonjungtivitis sika, lagoftalmus, dan pasca operasi mata telah berulang kali dilaporkan. Di Jepang, sejak tahun 1980-an, seiring kemajuan teknik analisis dinamika air mata, hubungan dengan mata kering tipe defisiensi air mata menjadi jelas, dan sejak tahun 2000-an, gambaran patologis modern telah diatur melalui analisis komponen filamen dengan pendekatan imunohistokimia dan konsep penyakit gesekan permukaan mata termasuk peningkatan gesekan saat berkedip 5,7).
Yang paling umum adalah mata kering, terutama mata kering tipe defisiensi air mata dengan produksi air mata yang sedikit. Selain itu, orang yang tidak dapat berkedip sempurna (ptosis, paralisis saraf wajah, atau penutupan kelopak mata lama karena gangguan kesadaran), orang setelah operasi mata, orang dengan penyakit sistemik seperti sindrom Sjögren atau graft-versus-host disease, dan orang yang menggunakan obat tetes mata yang mengandung pengawet dalam jangka panjang juga cenderung mengalaminya.
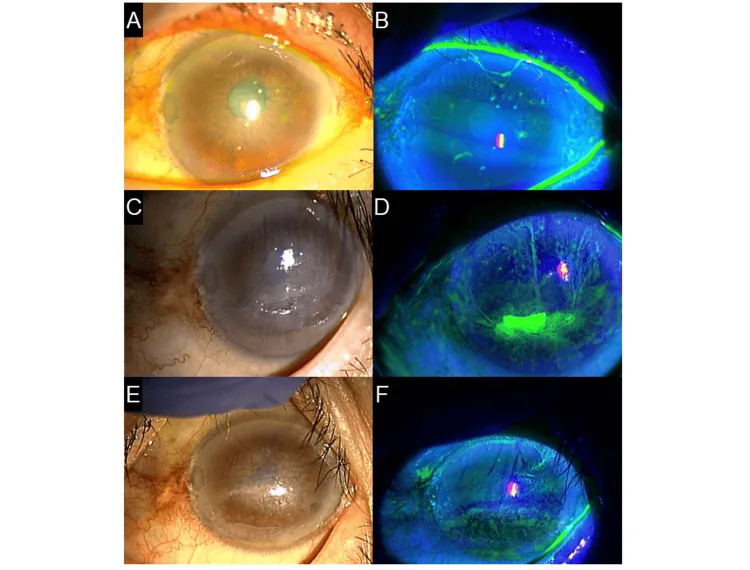
Setiap kali berkedip, benda seperti benang bergerak karena gesekan, menyebabkan sensasi benda asing yang kuat dan nyeri mata. Gejala ringan saat mata tertutup, dan nyeri bertambah saat membuka mata atau berkedip, sehingga pasien dapat mengalami fotofobia dan blefarospasme. Iritasi menyebabkan lakrimasi, dan pada kasus berat, pasien hampir tidak dapat membuka mata.
Filamen kornea biasanya berukuran kurang dari 2 mm, tetapi jarang dapat membentuk filamen panjang hingga 10 mm. Diwarnai dengan fluoresein, rose bengal, atau lisamin hijau. Mungkin terdapat kekeruhan epitel abu-abu (foot plaque) di dasar filamen, dan iritasi menyebabkan kongesti konjungtiva dan edema. Kornea sering tetap jernih kecuali filamen 1). Filamen dapat terjadi di seluruh permukaan kornea, di sepanjang tepi kelopak mata, atau di area ketidakrataan kornea, dan pola distribusi berhubungan langsung dengan diagnosis penyakit penyebab.
Gerakan filamen saat berkedip mudah diamati di bawah slit lamp, dan kadang-kadang filamen terlihat panjang dan menggantung dari pusat kornea ke perifer. Pada kasus berat, mungkin terdapat defek epitel yang sesuai dengan dasar filamen, dan epitel latar belakang sering menunjukkan keratitis superfisial punctata difus (SPK). Dalam contoh ilustrasi dari pedoman terapi mata kering, pewarnaan fluoresein menunjukkan kerusakan epitel berat dengan filamen kornea di seluruh kornea 1).
Karena pola distribusi filamen berhubungan langsung dengan diagnosis penyakit dasar, pemeriksaan detail dengan slit lamp sangat penting.
| Lokasi filamen | Penyebab yang mungkin |
|---|---|
| Seluruh kornea | Mata kering defisiensi air mata, ketidakstabilan lapisan epitel |
| Sepanjang tepi kelopak | Ptosis, entropion, lagoftalmus |
| Area ketidakrataan kornea | Pasca operasi, pasca trauma, erosi kornea rekuren |
| Kornea superior | Keratokonjungtivitis limbik superior (SLK) |
| Terpusat | Refrakter (pertimbangkan PTK) |
Pada pemeriksaan, pengamatan terhadap 6 item berikut adalah standar.
Penilaian Permukaan Mata
Lokasi filamen: Berhubungan langsung dengan perkiraan penyakit penyebab
Kondisi kelenjar Meibom: Periksa adanya sumbatan atau atrofi
Keadaan menutup/membuka kelopak: Evaluasi ketidaklengkapan berkedip atau lagoftalmus
Penilaian Air Mata, Saraf, dan Posisi Mata
Volume air mata: Ukur BUT dan tinggi meniskus air mata
Sensitivitas kornea: Penting untuk menyingkirkan keratopati neuroparalitik
Gerakan mata: Evaluasi posisi fiksasi saat istirahat (strabismus fiksasi)
Setiap kali berkedip, filamen tertarik, menyebabkan sensasi benda asing atau nyeri menusuk. Relatif nyaman saat mata tertutup, tetapi nyeri bertambah setiap kali berkedip atau membuka kelopak. Nyeri dapat menyebabkan mata berair, sensitif terhadap cahaya, atau tidak mampu membuka kelopak.
Keratitis filamen selalu merupakan penyakit sekunder yang menyertai kondisi yang mendasarinya, dan identifikasi serta penanganan kondisi yang mendasarinya adalah kunci pengobatan.
| Penyakit latar | Mekanisme terjadinya |
|---|---|
| Mata kering defisiensi air mata | Penurunan lapisan air mata dan gangguan pergantian |
| Keratokonjungtivitis limbik superior (SLK) | Peningkatan gesekan dan keratinisasi konjungtiva superior |
| Keratitis neuroparalitik | Keterlambatan penyembuhan epitel akibat kelumpuhan saraf trigeminal |
| Lagophthalmos dan ptosis | Kekeringan, paparan, dan penutupan kelopak tidak sempurna pada kornea |
| Pasca operasi mata | Gangguan epitel, penurunan sensasi, keterlambatan penyembuhan luka |
| Erosi kornea berulang | Ketidakstabilan membran basal epitel |
| Diabetes melitus | Keterlambatan penyembuhan epitel dan penurunan sensasi |
| Strabismus tetap | Penutupan kelopak mata tidak sempurna dan paparan kornea sebagian yang terus-menerus |
Penyakit sistemik yang terkait meliputi: Sindrom Sjögren, penyakit graft-versus-host okular (oGVHD), oftalmopati tiroid, gangguan serebrovaskular (penutupan kelopak mata lama), penyakit Parkinson (penurunan frekuensi berkedip), dan miastenia gravis (ptosis). Keratitis filamen yang disebabkan oleh lesi otak diketahui paling resisten terhadap pengobatan. Pada Sindrom Sjögren, penghancuran autoimun kelenjar lakrimal menyebabkan penurunan produksi air mata; pada oGVHD, peradangan kronis konjungtiva dan kelenjar lakrimal serta atrofi kelenjar Meibom saling tumpang tindih, keduanya secara signifikan meningkatkan risiko penyakit ini 6).
Faktor pemicu terkait operasi meliputi: operasi katarak, transplantasi kornea, operasi vitrektomi, dan operasi refraktif. Kerusakan epitel kornea intraoperatif, penggunaan multipel tetes mata yang mengandung pengawet pascaoperasi, mata kering pascaoperasi, dan penurunan sementara sensasi kornea bekerja secara kompleks. Terutama setelah transplantasi kornea penetrasi (PKP), penurunan sensasi kornea berlangsung lama, sehingga cenderung menjadi sulit diobati.
Faktor iatrogenik meliputi: penggunaan jangka panjang obat antikolinergik, toksisitas epitel akibat penggunaan jangka panjang tetes mata yang mengandung pengawet (benzalkonium klorida), dan efek washout dari penggunaan multipel tetes mata. Pedoman praktik klinis mata kering dari Jurnal Oftalmologi Jepang menyatakan bahwa ketika menghadapi keratitis filamen yang resisten, perhatian harus diberikan pada bentuk kelopak mata (terutama ptosis atau entropion) 1).
Diagnosis mudah dilakukan dengan pemeriksaan slit-lamp. Diagnosis dipastikan dengan melihat benda seperti benang yang menempel pada permukaan kornea dan bergerak saat berkedip 1). Selama observasi, pewarnaan vital harus selalu digunakan. Pewarnaan fluorescein memvisualisasikan filamen dan kerusakan epitel di sekitarnya dengan paling sensitif, dan diperkuat dengan filter cahaya biru. Rose bengal dan hijau lissamine unggul dalam mewarnai epitel yang berubah, memudahkan evaluasi defek epitel basal.
Karena sebagian besar keratitis filamen disertai dengan abnormalitas dinamika air mata, tes-tes berikut dikombinasikan.
Jika dicurigai sindrom Sjögren, lakukan pemeriksaan antibodi anti-SS-A/SS-B, antibodi antinuklear, skintigrafi kelenjar ludah, dan biopsi kelenjar ludah minor. Jika dicurigai oftalmopati tiroid, evaluasi fungsi tiroid (TSH, FT3, FT4) dan autoantibodi (TRAb, TSAb).
Penyakit yang menunjukkan temuan serupa dengan keratitis filamen atau yang disertai keratitis filamen perlu dibedakan sebagai berikut:
Dalam praktik klinis, stratifikasi dilakukan berdasarkan jumlah filamen, ukuran, luas distribusi, keparahan penyakit dasar, dan intensitas gejala subjektif, sebagai berikut:
Pedoman praktik dry eye dari Japanese Ophthalmological Society merekomendasikan untuk memasukkan adanya keratitis filamen, keratokonjungtivitis limbik superior, dan konjungtivokhalasis sebagai temuan terkait dry eye dalam penilaian1).
Pengobatan keratitis filamen didasarkan pada dua pilar: pengangkatan filamen dan manajemen penyakit dasar. Jika hanya satu yang ditangani, pasti akan kambuh, sehingga keduanya harus dilakukan secara paralel.
Setelah anestesi tetes (misalnya oksibuprokain 0,4%), filamen diangkat dari pangkal menggunakan pinset tanpa kait. Filamen kecil juga dapat dikikis dengan kapas, spons mikroabsorben (MQA®), atau gunting pegas. Pengangkatan memberikan perbaikan gejala segera, tetapi jika penyakit dasar tidak teratasi, akan kambuh dalam beberapa hari hingga minggu, sehingga ini dianggap sebagai titik awal pengobatan1).
Obat lini pertama adalah tetes rebamipide (Mucosta® UD 2%), diteteskan 4 kali sehari. Rebamipide meningkatkan musin sekretori dan terikat membran, meningkatkan stabilitas air mata, dan juga memiliki efek anti-inflamasi serta mempercepat penyembuhan luka epitel kornea. Peningkatan musin diyakini mengurangi gesekan permukaan mata saat berkedip, yang merupakan mekanisme kerjanya pada penyakit ini. Efektivitas rebamipide telah dijelaskan sebagai “peningkatan stabilitas air mata melalui peningkatan musin sekretori dan terikat membran serta efek penyembuhan luka epitel kornea termasuk efek anti-inflamasi”, dan dianggap sebagai pilihan terapi yang relatif baru untuk keratitis filamen.
| Kategori Terapi | Obat/Intervensi | Dosis/Cara | Klasifikasi |
|---|---|---|---|
| Modulasi Musin | Tetes rebamipide (Mucosta® UD 2%) | 4 kali sehari | Lini pertama |
| Air mata buatan | Air mata buatan tanpa pengawet (Soft Santear®, Hyalein Mini®, dll.) | Sesuai kebutuhan, 4-6 kali atau lebih per hari | Penggunaan dasar bersamaan |
| Anti-inflamasi | Tetes mata Fluorometholone 0.1% | 2-4 kali sehari | Jangka pendek |
| Imunomodulator | Tetes mata Siklosporin 0.1% (Papilock Mini®, dll.) | 2 kali sehari | Kasus kronis |
| Mukolitik | Tetes mata N-asetilsistein 5-10% | 4 kali sehari | Kasus refrakter di luar negeri4) |
| Antiinflamasi oral | Minosiklin 100 mg/hari, Doksisiklin | Oral | MGD berat penyerta |
| Mempertahankan volume air mata | Plug punctum lakrimal | Silikon / dapat diserap | Tipe defisiensi air mata |
| Perlindungan fisik | Lensa kontak lunak terapeutik | Pemakaian kontinu 1 minggu / ganti 1 minggu | Pencegahan kekambuhan |
Tetes mata N-asetilsistein (5-10%) telah digunakan sebagai mukolitik, tetapi karena tidak ada sediaan komersial, hanya terbatas pada fasilitas yang menyiapkannya sebagai sediaan rumah sakit. Uji acak terkontrol oleh Avisar dkk. melaporkan bahwa tetes diklofenak 0,1% efektif dalam memperbaiki keratitis filamentosa dibandingkan dengan NaCl 5%, namun pedoman terapi mata kering bersikap hati-hati mengenai efektivitas umum tetes NSAID1,4).
Lensa kontak lunak terapeutik adalah pilihan yang melindungi permukaan mata secara mekanis, mengurangi nyeri, dan menstabilkan epitel11). Karena risiko keratitis infeksius pada pemakaian kontinu, lensa digunakan dalam jangka pendek dengan manajemen ketat dan diganti sambil mengevaluasi kemungkinan penghentian. Selama pemakaian, tetes air mata buatan tanpa pengawet digunakan sering untuk memastikan volume air mata.
Pada kasus refrakter, pertimbangkan langkah-langkah berikut secara bertahap:
Alur terapi klinis adalah sebagai berikut1):
Jika penyakit dasar ditangani dengan tepat, prognosis umumnya baik, namun kekambuhan tidak jarang terjadi. Terutama keratitis filamen yang disebabkan oleh lesi otak adalah yang paling resisten terhadap pengobatan dan memerlukan manajemen permukaan mata jangka panjang.
Jika penyebab yang mendasari (seperti mata kering, kelainan kelopak mata, kelumpuhan saraf) diobati dengan tepat, gejala biasanya membaik. Namun, penyakit ini rentan kambuh dan memerlukan manajemen permukaan mata jangka panjang. Hanya menghilangkan filamen saja akan menyebabkan kekambuhan berulang, sehingga selain pengobatan dasar seperti tetes mata rebamipide, penting untuk menangani penyakit penyebab secara bersamaan. Jika penyebabnya adalah penyakit otak atau gangguan saraf, pengobatan cenderung lebih sulit.
Mekanisme terjadinya keratitis filamen adalah proses multi-tahap yang dimulai dari gangguan epitel kornea 5).
Pertama, kerusakan pada sel epitel basal, membran basal epitel, atau lapisan Bowman menyebabkan pelepasan lokal membran basal epitel. Jika terdapat kelainan pergantian air mata atau kelainan komponen lapisan air mata, area kerusakan sulit diperbaiki dan menjadi kronis. Gaya geser akibat berkedip mengangkat area pelepasan, memicu iritasi dan peradangan. Musin menempel pada inti komponen sel epitel, dan sel inflamasi serta sel epitel konjungtiva terlibat membentuk filamen.
Dalam pemeriksaan imunohistologis oleh Tanioka dkk. (2009, IOVS), filamen kornea pada keratitis filamen menunjukkan struktur dengan inti dari komponen yang berasal dari sel epitel kornea, dikelilingi oleh sel epitel konjungtiva dan musin, dan disimpulkan bahwa kerusakan epitel kornea kronis dan peningkatan gesekan saat berkedip berperan dalam pembentukan 5). Temuan imunohistologis ini mendukung pada tingkat molekuler fisiopatologi yang sebelumnya diketahui secara empiris.
Konsep terpenting dalam beberapa tahun terakhir adalah peningkatan gesekan permukaan mata. Pedoman praktik klinis dari Japanese Dry Eye Research Society (Jurnal Oftalmologi Jepang 2019) mengatur fisiopatologi mata kering sebagai dua lingkaran setan: “penurunan stabilitas lapisan air mata saat membuka kelopak mata (mekanisme inti ①)” dan “peningkatan gesekan saat berkedip (mekanisme inti ②)”, dan keratitis filamen bersama LWE, SLK, dan konjungtivokhalasis ditempatkan sebagai penyakit terkait mata kering yang berbagi mekanisme yang terakhir 1). Bagian konjungtiva palpebra yang menimbulkan gesekan dengan permukaan mata saat berkedip dinamakan lid wiper oleh Korb dkk., dan peningkatan gesekan antara bagian ini dan permukaan kornea menyebabkan lid-wiper epitheliopathy dan kerusakan epitel kornea yang berhadapan 8).
Perubahan komposisi lapisan air mata juga berperan. Ketidakseimbangan rasio musin dan lapisan air, biasanya didasari oleh penurunan produksi lapisan air mata, tetapi peningkatan produksi atau akumulasi musin juga dapat berkontribusi. Perubahan komposisi lapisan air mata ini menjadi lahan bagi pembentukan filamen 7). Fakta klinis bahwa tetes mata rebamipide meningkatkan musin dan mengurangi gesekan sehingga efektif pada penyakit ini konsisten dengan model mekanisme ini.
Secara historis, konsep “epithelial crack line” yang diajukan oleh Ohashi dkk. pada tahun 1992 dikenal sebagai studi perintis yang menunjukkan hubungan erat antara struktur berlapis epitel kornea dan dinamika air mata 9). Selain itu, Pedoman Praktik Klinis untuk Disfungsi Kelenjar Meibom (MGD) menunjukkan bahwa kelainan lapisan minyak kelenjar Meibom berkontribusi terhadap keratitis filamentosa melalui penurunan stabilitas air mata 10).
Peran inflamasi juga mendapat perhatian dalam beberapa tahun terakhir. Sementara inflamasi dipandang sebagai akibat dari dua lingkaran setan yaitu penurunan stabilitas air mata dan peningkatan gesekan, ada pula teori bahwa inflamasi adalah mekanisme inti dari mata kering, dan penting untuk memahami keduanya secara terpadu 1). Mekanisme molekuler yang mendasari keratitis filamentosa, seperti infiltrasi sel T CD4-positif, penurunan sel goblet konjungtiva akibat interferon-γ, dan promosi apoptosis sel epitel korneokonjungtiva, sedang dijelaskan, dan obat anti-inflamasi serta perangsang sekresi musin seperti tetes mata siklosporin dan tetes mata diquafosol diposisikan sebagai obat yang mengintervensi jalur ini.
Laporan Manajemen dan Pengobatan TFOS DEWS III (2025) menyebutkan injeksi toksin botulinum sebagai salah satu pilihan untuk keratitis filamentosa refrakter 2). Injeksi lokal ke kelopak mata bawah medial telah menunjukkan perbaikan TBUT dan nilai tes Schirmer, skor pewarnaan fluoresen kornea, dan skor OSDI dalam beberapa uji coba acak, dan dapat menjadi pilihan yang rasional terutama untuk keratitis filamentosa yang disertai blefarospasme. Namun, efeknya bertahan sekitar 3 bulan, dan pengulangan serta biaya menjadi tantangan.
Pengembangan obat perangsang sekresi musin baru dan mimik musin juga sedang berlangsung, dan strategi terapi untuk memperkuat lapisan musin pada lapisan air mata dengan mekanisme yang berbeda dari rebamipide sedang dieksplorasi. Teknologi pencitraan kondisi patologis juga berkembang, seperti alat pengukur gesekan untuk mengukur gesekan permukaan mata secara kuantitatif, dan mikroskop confocal in vivo untuk pengamatan real-time filamen 6).
Perluasan indikasi sediaan turunan darah seperti tetes mata serum autologus, tetes mata serum homolog, dan tetes mata plasma kaya trombosit (PRP) juga sedang dipertimbangkan. Sediaan ini mengandung faktor pertumbuhan, vitamin A, dan fibronektin, dan diharapkan dapat mempercepat penyembuhan epitel kornea.
Algoritma pengobatan berdasarkan konsep “peningkatan gesekan” semakin meluas, dan pengobatan yang dipersonalisasi yang menggabungkan rebamipide, diquafosol, air mata buatan, sumbat punctum, lensa kontak terapeutik, dan operasi kelopak mata mulai diterapkan secara klinis. Ke depannya, diperlukan penyempurnaan konsep penyakit itu sendiri, seperti pengembangan klasifikasi keparahan khusus untuk keratitis filamen, model prediksi respons pengobatan, dan pencarian biomarker untuk mencegah kekambuhan filamen.
Tinjauan bukti mengenai tetes mata asetilsistein untuk keratitis filamen refrakter dan laporan tentang manajemen jangka panjang menggunakan lensa sklera terapeutik (PROSE, scleral lens) juga terus terkumpul 6,11). Lensa sklera membentuk reservoir cairan antara kornea dan permukaan belakang lensa, memberikan kelembapan permukaan mata yang berkelanjutan dan perlindungan fisik, sehingga menunjukkan kegunaannya pada kasus refrakter yang disebabkan oleh mata kering berat atau keratopati neuroparalitik.
日本ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592. URL: https://dryeye.ne.jp/wp/wp-content/themes/dryeye/file/dryeye_guideline.pdf
Bhattacharya P, Jones L, Craig JP, et al. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025.
北澤耕司, 横井則彦, 渡辺彰英, 荒木美治, 小室青, 稲垣香代子, ほか. 難治性糸状角膜炎に対する眼瞼手術の検討. 日眼会誌. 2011;115(8):693-698. URL: https://www.nichigan.or.jp/Portals/0/JJOS_PDF/115_693.pdf
Avisar R, Robinson A, Appel I, Yassur Y, Weinberger D. Diclofenac sodium, 0.1% (Voltaren Ophtha), versus sodium chloride, 5%, in the treatment of filamentary keratitis. Cornea. 2000;19(2):145-147.
Tanioka H, Yokoi N, Komuro A, Shimamoto T, Kawasaki S, Matsuda A, et al. Investigation of the corneal filament in filamentary keratitis. Invest Ophthalmol Vis Sci. 2009;50(8):3696-3702.
Albietz JM, Sanfilippo PG, Troutbeck R, Lenton LM. Management of filamentary keratitis associated with aqueous-deficient dry eye. Optom Vis Sci. 2003;80(6):420-430.
山口昌彦. 眼表面摩擦関連疾患の診断と治療. 臨床眼科. 2018;72(11):84-90. doi:10.11477/mf.1410212883.
Korb DR, Herman JP, Blackie CA, Scaffidi RC, Greiner JV, Exford JM, et al. Prevalence of lid wiper epitheliopathy in subjects with dry eye signs and symptoms. Cornea. 2010;29(4):377-383.
大橋裕一, 木下茂, 細谷比左志, 李三榮, 荒木かおる, 切通彰, ほか. 角膜上皮障害の新しい病態—Epithelial Crack Line. 臨床眼科. 1992;46:1539-1543.
マイボーム腺機能不全診療ガイドライン作成委員会. マイボーム腺機能不全診療ガイドライン. 日眼会誌. 2023;127:109-228. URL: https://www.nichigan.or.jp/Portals/0/resources/member/guideline/MGD.pdf
Jain S, Sukhija J, Saini JS. Contact lenses for the treatment of ocular surface diseases. Indian J Ophthalmol. 2023;71:1962-1970. PMCID: PMC10276751. doi:10.4103/ijo.IJO_3004_22.