Đánh giá bề mặt nhãn cầu
Vị trí sợi tơ: Liên quan trực tiếp đến việc ước lượng bệnh nguyên nhân
Tình trạng tuyến Meibom: Kiểm tra xem có tắc nghẽn hay teo không
Tình trạng nhắm/mở mắt: Đánh giá chớp mắt không hoàn toàn hoặc hở mi
Viêm giác mạc dạng sợi (filamentary keratitis) là bệnh giác mạc mạn tính, tái phát, trong đó các cấu trúc dạng sợi (sợi giác mạc) bám vào bề mặt giác mạc. Sợi được tạo thành từ các tế bào biểu mô giác mạc thoái hóa làm nhân, với mucin bám vào, cùng với các tế bào viêm và tế bào biểu mô kết mạc.
Bệnh này hiếm khi xảy ra đơn độc, hầu như luôn có bệnh nền ở bề mặt mắt, mi mắt hoặc toàn thân. Các bệnh nền điển hình bao gồm: khô mắt thể thiếu nước mắt, viêm kết mạc-giác mạc vùng rìa trên (SLK), mắt hở, sụp mi, bệnh giác mạc do liệt thần kinh, sau phẫu thuật mắt, chùng kết mạc, lác cố định, tiểu đường, nhắm mắt kéo dài (sau rối loạn ý thức/đột quỵ).
Trước đây, cơ chế bệnh sinh được cho là rối loạn quá trình lành vết thương giác mạc, nhưng trong những năm gần đây, tăng ma sát trên bề mặt mắt được coi là trung tâm của bệnh lý. Trong “Hướng dẫn Thực hành Lâm sàng về Khô mắt” của Hiệp hội Nghiên cứu Khô mắt Nhật Bản 1), viêm giác mạc dạng sợi cùng với bệnh biểu mô vùng mi (LWE), SLK và chùng kết mạc được phân loại là bệnh liên quan đến khô mắt có cơ chế chung là tăng ma sát khi chớp mắt, và một khuôn khổ để hiểu và điều trị tổng thể đã được đề xuất.
Về dịch tễ học, bệnh thường xảy ra như một biến chứng của khô mắt thể thiếu nước mắt từ trung bình đến nặng hoặc sau ghép giác mạc, và tần suất cao ở bệnh nhân hội chứng Sjögren 1). Mặc dù dữ liệu dịch tễ học về tỷ lệ mắc bệnh ở Nhật Bản còn hạn chế, nhưng hướng dẫn của Tạp chí Nhãn khoa Nhật Bản nhấn mạnh cần chú ý đến biến chứng sụp mi hoặc quặm mi ở các ca kháng trị 1). Trong viêm giác mạc hoại tử do herpes, phù nhu mô hoặc liệt dây thần kinh sinh ba có thể gây mất ổn định biểu mô và xuất hiện các sợi ở phần trên giác mạc. Điều quan trọng là bệnh không do một yếu tố đơn lẻ mà do sự chồng lấn của nhiều yếu tố.
Về mặt lịch sử, bệnh đã được mô tả từ lâu như một bệnh bề mặt mắt kèm các sợi giác mạc, và mối liên quan với viêm kết mạc-giác mạc khô, mắt hở và sau phẫu thuật mắt đã được báo cáo nhiều lần. Ở Nhật Bản, từ những năm 1980, cùng với sự tiến bộ của kỹ thuật phân tích động học nước mắt, mối liên quan với khô mắt thể thiếu nước mắt đã được làm rõ, và từ những năm 2000, hình ảnh bệnh lý hiện đại đã được sắp xếp thông qua phân tích thành phần sợi bằng phương pháp hóa mô miễn dịch và khái niệm bệnh ma sát bề mặt mắt bao gồm tăng ma sát khi chớp mắt 5,7).
Phổ biến nhất là khô mắt, đặc biệt là khô mắt thể thiếu nước mắt với lượng nước mắt ít. Ngoài ra, những người chớp mắt không hoàn toàn (sụp mi, liệt dây thần kinh mặt, hoặc nhắm mắt kéo dài do rối loạn ý thức), người sau phẫu thuật mắt, người mắc bệnh toàn thân như hội chứng Sjögren hoặc bệnh ghép chống chủ, và người sử dụng thuốc nhỏ mắt có chứa chất bảo quản trong thời gian dài cũng có xu hướng mắc bệnh.
Mỗi khi chớp mắt, các sợi di chuyển do ma sát, gây ra cảm giác dị vật mạnh và đau mắt. Triệu chứng nhẹ khi nhắm mắt, và đau tăng lên khi mở mắt và chớp mắt, có thể dẫn đến sợ ánh sáng và co thắt mi. Kích thích gây chảy nước mắt, và trong trường hợp nặng, bệnh nhân hầu như không thể mở mắt.
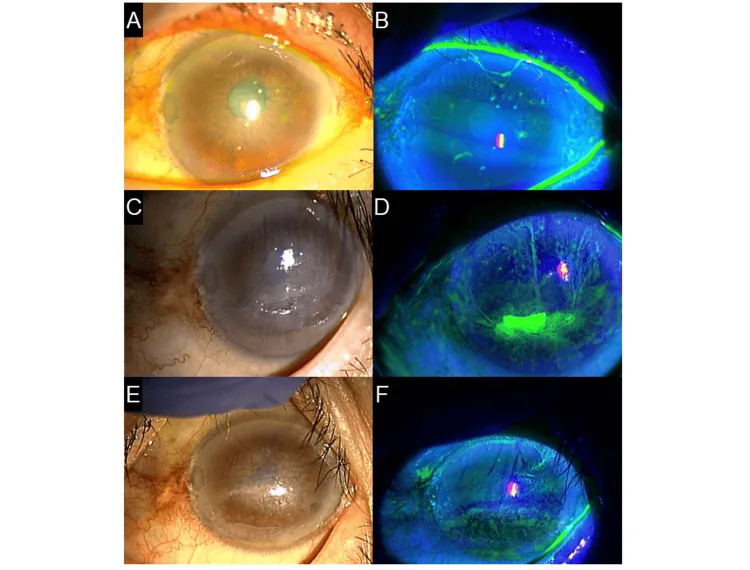
Các sợi giác mạc thường dài dưới 2 mm, nhưng hiếm khi có thể tạo thành sợi dài tới 10 mm. Được nhuộm bởi fluorescein, rose bengal, hoặc lissamine green. Có thể có đục biểu mô màu xám (mảng chân) ở gốc sợi, và kích thích gây xung huyết kết mạc và phù nề. Giác mạc thường trong suốt ngoại trừ các sợi 1). Các sợi có thể xuất hiện trên toàn bộ bề mặt giác mạc, dọc theo bờ mi, hoặc ở các vùng giác mạc không đều, và kiểu phân bố liên quan trực tiếp đến chẩn đoán bệnh nguyên nhân.
Chuyển động của các sợi khi chớp mắt dễ dàng quan sát dưới kính hiển vi đèn khe, và đôi khi các sợi được nhìn thấy dài và treo từ trung tâm giác mạc ra ngoại vi. Trong trường hợp nặng, có thể có khuyết biểu mô tương ứng với gốc sợi, và biểu mô nền thường có viêm giác mạc chấm nông lan tỏa (SPK). Trong một ví dụ minh họa từ hướng dẫn điều trị khô mắt, nhuộm fluorescein cho thấy tổn thương biểu mô nặng với các sợi giác mạc trên toàn bộ giác mạc 1).
Vì kiểu phân bố sợi liên quan trực tiếp đến chẩn đoán bệnh nền, việc khám chi tiết bằng đèn khe là quan trọng.
| Vị trí sợi | Bệnh nguyên nhân nghi ngờ |
|---|---|
| Toàn bộ giác mạc | Khô mắt do thiếu nước mắt, biểu mô không ổn định |
| Dọc theo bờ mi | Sụp mi, quặm mi, hở mi |
| Vùng giác mạc không đều | Sau phẫu thuật, sau chấn thương, trợt giác mạc tái phát |
| Giác mạc trên | Viêm kết giác mạc vùng rìa trên (SLK) |
| Trung tâm | Kháng trị (cân nhắc PTK) |
Khi khám, việc quan sát 6 mục sau đây là tiêu chuẩn.
Đánh giá bề mặt nhãn cầu
Vị trí sợi tơ: Liên quan trực tiếp đến việc ước lượng bệnh nguyên nhân
Tình trạng tuyến Meibom: Kiểm tra xem có tắc nghẽn hay teo không
Tình trạng nhắm/mở mắt: Đánh giá chớp mắt không hoàn toàn hoặc hở mi
Đánh giá nước mắt, thần kinh và vị trí mắt
Lượng nước mắt: Đo BUT và chiều cao màng nước mắt
Cảm giác giác mạc: Cần thiết để loại trừ bệnh lý giác mạc do thần kinh
Vận động mắt: Đánh giá vị trí cố định khi nghỉ (lác cố định)
Mỗi lần chớp mắt, các sợi tơ bị kéo, gây cảm giác cộm hoặc đau như kim châm. Tương đối dễ chịu khi nhắm mắt, nhưng cơn đau tăng lên mỗi khi chớp mắt hoặc mở mắt. Đau có thể gây chảy nước mắt, sợ ánh sáng hoặc không thể mở mắt.
Viêm giác mạc dạng sợi luôn là bệnh thứ phát sau một bệnh nền nào đó, và việc xác định cũng như quản lý bệnh nền là chìa khóa điều trị.
| Bệnh nền | Cơ chế phát sinh |
|---|---|
| Khô mắt do giảm nước mắt | Giảm lớp nước của nước mắt và rối loạn chuyển hóa |
| Viêm kết mạc - giác mạc vùng rìa trên (SLK) | Tăng ma sát và sừng hóa kết mạc trên |
| Bệnh giác mạc do liệt thần kinh | Chậm lành biểu mô do liệt dây thần kinh sinh ba |
| Hở mi và sụp mi | Khô, lộ và đóng mi không hoàn toàn giác mạc |
| Sau phẫu thuật mắt | Rối loạn biểu mô, giảm cảm giác, chậm lành vết thương |
| Xước giác mạc tái phát | Mất ổn định màng đáy biểu mô |
| Đái tháo đường | Chậm lành biểu mô và giảm cảm giác |
| Lác quy cố định | Không khép kín mi mắt và một phần giác mạc tiếp xúc liên tục |
Các bệnh toàn thân liên quan bao gồm: Hội chứng Sjögren, bệnh ghép chống chủ ở mắt (oGVHD), bệnh mắt do tuyến giáp, tai biến mạch máu não (nhắm mắt kéo dài), bệnh Parkinson (giảm tần số chớp mắt), và nhược cơ (sụp mi). Viêm giác mạc dạng sợi do tổn thương não được biết đến là kháng trị nhất. Trong Hội chứng Sjögren, sự phá hủy tự miễn của tuyến lệ dẫn đến giảm nước mắt; trong oGVHD, viêm mãn tính kết mạc và tuyến lệ kết hợp với teo tuyến Meibomius, cả hai đều làm tăng đáng kể nguy cơ mắc bệnh này 6).
Các yếu tố kích hoạt liên quan đến phẫu thuật bao gồm: phẫu thuật đục thủy tinh thể, ghép giác mạc, phẫu thuật dịch kính, và phẫu thuật khúc xạ. Tổn thương biểu mô giác mạc trong phẫu thuật, sử dụng nhiều loại thuốc nhỏ mắt chứa chất bảo quản sau phẫu thuật, khô mắt sau phẫu thuật, và giảm cảm giác giác mạc tạm thời tác động phức tạp. Đặc biệt sau ghép giác mạc xuyên (PKP), giảm cảm giác giác mạc kéo dài, dễ trở nên khó điều trị.
Các yếu tố do điều trị bao gồm: sử dụng thuốc kháng cholinergic kéo dài, độc tính biểu mô do sử dụng lâu dài thuốc nhỏ mắt chứa chất bảo quản (benzalkonium chloride), và hiệu ứng rửa trôi do dùng nhiều loại thuốc nhỏ mắt. Hướng dẫn thực hành lâm sàng về khô mắt của Tạp chí Nhãn khoa Nhật Bản nêu rõ rằng khi gặp viêm giác mạc dạng sợi kháng trị, cần chú ý đến hình dạng mi mắt (đặc biệt là sụp mi hoặc quặm mi) 1).
Chẩn đoán dễ dàng bằng khám đèn khe. Chẩn đoán được xác nhận khi thấy các sợi bám trên bề mặt giác mạc di chuyển khi chớp mắt 1). Trong quá trình quan sát, luôn phải sử dụng nhuộm sống. Nhuộm fluorescein hình ảnh hóa các sợi và tổn thương biểu mô xung quanh một cách nhạy nhất, và được tăng cường với bộ lọc ánh sáng xanh. Rose bengal và xanh lissamine ưu việt trong việc nhuộm biểu mô thoái hóa, giúp đánh giá các khuyết hổng biểu mô nền dễ dàng hơn.
Vì hầu hết viêm giác mạc dạng sợi đều kèm theo bất thường động học nước mắt, các xét nghiệm sau được kết hợp.
Nếu nghi ngờ hội chứng Sjögren, thực hiện xét nghiệm kháng thể kháng SS-A/SS-B, kháng thể kháng nhân, xạ hình tuyến nước bọt và sinh thiết tuyến nước bọt nhỏ. Nếu nghi ngờ bệnh mắt do tuyến giáp, đánh giá chức năng tuyến giáp (TSH, FT3, FT4) và tự kháng thể (TRAb, TSAb).
Các bệnh có biểu hiện tương tự viêm giác mạc dạng sợi hoặc có kèm viêm giác mạc dạng sợi cần được chẩn đoán phân biệt như sau:
Trong thực hành lâm sàng, phân tầng dựa trên số lượng sợi, kích thước, phạm vi phân bố, mức độ nặng của bệnh nền và cường độ triệu chứng chủ quan, như sau:
Hướng dẫn thực hành lâm sàng về khô mắt của Hội Nhãn khoa Nhật Bản khuyến nghị đưa sự hiện diện của viêm giác mạc sợi, viêm giác mạc kết mạc vùng rìa trên, và chùng kết mạc vào các dấu hiệu liên quan đến khô mắt trong đánh giá1).
Điều trị viêm giác mạc sợi dựa trên hai trụ cột: loại bỏ sợi và quản lý bệnh nền. Nếu chỉ điều trị một trong hai, bệnh chắc chắn sẽ tái phát, do đó cần thực hiện cả hai song song.
Sau khi gây tê nhỏ mắt (ví dụ oxybuprocaine 0,4%), các sợi được loại bỏ từ gốc bằng kẹp không móc. Các sợi nhỏ cũng có thể được cạo bằng tăm bông, miếng bọt biển vi hấp thụ (MQA®) hoặc kéo lò xo. Việc loại bỏ giúp giảm triệu chứng ngay lập tức, nhưng nếu bệnh nền chưa được giải quyết, bệnh sẽ tái phát trong vài ngày đến vài tuần, do đó đây được coi là điểm khởi đầu của điều trị1).
Thuốc đầu tay là thuốc nhỏ rebamipide (Mucosta® UD 2%), nhỏ 4 lần mỗi ngày. Rebamipide làm tăng mucin tiết và mucin gắn màng, cải thiện độ ổn định của nước mắt, đồng thời có tác dụng chống viêm và thúc đẩy lành vết thương biểu mô giác mạc. Sự gia tăng mucin được cho là làm giảm ma sát bề mặt mắt khi chớp mắt, đây là cơ chế tác dụng đối với bệnh này. Hiệu quả của rebamipide đã được mô tả là “cải thiện độ ổn định của nước mắt thông qua tăng mucin tiết và mucin gắn màng và tác dụng chữa lành vết thương biểu mô giác mạc bao gồm tác dụng chống viêm”, và được coi là một lựa chọn điều trị tương đối mới cho viêm giác mạc sợi.
| Loại điều trị | Thuốc/Can thiệp | Liều/Cách dùng | Phân loại |
|---|---|---|---|
| Điều chỉnh mucin | Thuốc nhỏ rebamipide (Mucosta® UD 2%) | 4 lần mỗi ngày | Đầu tay |
| Nước mắt nhân tạo | Nước mắt nhân tạo không chất bảo quản (Soft Santear®, Hyalein Mini®, v.v.) | Khi cần, 4-6 lần hoặc nhiều hơn mỗi ngày | Sử dụng kết hợp cơ bản |
| Kháng viêm | Thuốc nhỏ mắt Fluorometholone 0,1% | 2-4 lần mỗi ngày | Ngắn hạn |
| Điều hòa miễn dịch | Thuốc nhỏ mắt Cyclosporine 0,1% (Papilock Mini®, v.v.) | 2 lần mỗi ngày | Trường hợp mãn tính |
| Tiêu chất nhầy | Thuốc nhỏ mắt N-acetylcysteine 5-10% | 4 lần mỗi ngày | Trường hợp kháng trị ở nước ngoài4) |
| Thuốc chống viêm đường uống | Minocycline 100 mg/ngày, Doxycycline | Đường uống | Kèm MGD nặng |
| Duy trì thể tích nước mắt | Nút điểm lệ | Silicone / có thể hấp thụ | Thể thiếu nước mắt |
| Bảo vệ vật lý | Kính áp tròng mềm điều trị | Đeo liên tục 1 tuần / thay 1 tuần | Phòng tái phát |
Thuốc nhỏ mắt N-acetylcysteine (5-10%) đã được sử dụng như một thuốc tiêu đờm, nhưng do không có chế phẩm thương mại nên chỉ giới hạn ở các cơ sở tự pha chế. Thử nghiệm ngẫu nhiên có đối chứng của Avisar và cộng sự báo cáo rằng thuốc nhỏ mắt diclofenac 0,1% có hiệu quả cải thiện viêm giác mạc dạng sợi so với NaCl 5%, nhưng hướng dẫn điều trị khô mắt có thái độ thận trọng về hiệu quả chung của thuốc nhỏ mắt NSAID1,4).
Kính áp tròng mềm điều trị là một lựa chọn bảo vệ bề mặt mắt một cách cơ học, giảm đau và ổn định biểu mô11). Do nguy cơ viêm giác mạc nhiễm trùng khi đeo liên tục, kính được sử dụng trong thời gian ngắn với quản lý chặt chẽ và thay thế, đồng thời đánh giá khả năng ngừng đeo. Trong thời gian đeo, thuốc nhỏ mắt nước mắt nhân tạo không chất bảo quản được sử dụng thường xuyên để đảm bảo thể tích nước mắt.
Trong các trường hợp kháng trị, hãy xem xét các bước sau theo từng giai đoạn:
Quy trình điều trị lâm sàng như sau1):
Nếu bệnh nền được quản lý thích hợp, tiên lượng thường tốt, nhưng tái phát không hiếm. Đặc biệt, viêm giác mạc dạng sợi do tổn thương não là kháng trị nhất và cần quản lý bề mặt nhãn cầu lâu dài.
Nếu nguyên nhân nền (như khô mắt, bất thường mi mắt, liệt thần kinh) được điều trị thích hợp, các triệu chứng thường cải thiện trong hầu hết các trường hợp. Tuy nhiên, đây là bệnh dễ tái phát và cần quản lý bề mặt nhãn cầu lâu dài. Chỉ loại bỏ các sợi sẽ dẫn đến tái phát nhiều lần, do đó ngoài điều trị cơ bản như nhỏ mắt rebamipide, cần đồng thời xử lý bệnh nguyên nhân. Nếu nguyên nhân là bệnh não hoặc rối loạn thần kinh, việc điều trị có xu hướng khó khăn hơn.
Cơ chế phát sinh viêm giác mạc dạng sợi là một quá trình nhiều bước bắt đầu từ rối loạn biểu mô giác mạc 5).
Đầu tiên, tổn thương tế bào biểu mô đáy, màng đáy biểu mô hoặc lớp Bowman gây ra bong tróc cục bộ màng đáy biểu mô. Nếu có bất thường trong luân chuyển nước mắt hoặc bất thường thành phần lớp nước mắt, vị trí tổn thương khó lành và trở thành mãn tính. Lực cắt do chớp mắt nâng vùng bong tróc lên, gây kích ứng và viêm. Chất nhầy bám vào lõi là các thành phần tế bào biểu mô, và các tế bào viêm cũng như tế bào biểu mô kết mạc bị cuốn vào để hình thành các sợi.
Trong kiểm tra mô miễn dịch của Tanioka và cộng sự (2009, IOVS), các sợi giác mạc trong viêm giác mạc dạng sợi cho thấy cấu trúc với lõi từ các thành phần có nguồn gốc tế bào biểu mô giác mạc, được bao quanh bởi tế bào biểu mô kết mạc và chất nhầy, và kết luận rằng tổn thương biểu mô giác mạc mãn tính và tăng ma sát khi chớp mắt có liên quan đến sự hình thành 5). Kiến thức mô miễn dịch này đã hỗ trợ ở cấp độ phân tử sinh lý bệnh trước đây được biết đến theo kinh nghiệm.
Khái niệm quan trọng nhất trong những năm gần đây là tăng ma sát bề mặt nhãn cầu. Hướng dẫn thực hành lâm sàng của Hiệp hội Nghiên cứu Khô mắt Nhật Bản (Tạp chí Nhãn khoa Nhật Bản 2019) đã tổ chức sinh lý bệnh của khô mắt thành hai vòng luẩn quẩn: “giảm ổn định lớp nước mắt khi duy trì mở mắt (cơ chế cốt lõi ①)” và “tăng ma sát khi chớp mắt (cơ chế cốt lõi ②)”, và viêm giác mạc dạng sợi cùng với LWE, SLK và giãn kết mạc được xếp vào bệnh liên quan đến khô mắt có chung cơ chế thứ hai 1). Phần kết mạc mi gây ma sát với bề mặt nhãn cầu khi chớp mắt được Korb và cộng sự đặt tên là lid wiper, và sự gia tăng ma sát giữa phần này và bề mặt giác mạc gây ra bệnh lý biểu mô lid-wiper và tổn thương biểu mô giác mạc đối diện 8).
Những thay đổi về thành phần của lớp nước mắt cũng tham gia. Sự mất cân bằng tỷ lệ giữa mucin và lớp nước, thường dựa trên sự giảm sản xuất lớp nước mắt, nhưng sự tăng sản xuất hoặc tích tụ mucin cũng có thể góp phần. Sự thay đổi thành phần lớp nước mắt này tạo nền tảng cho sự hình thành các sợi 7). Thực tế lâm sàng rằng thuốc nhỏ mắt rebamipide làm tăng mucin và giảm ma sát, có hiệu quả trong bệnh này, phù hợp với mô hình cơ chế này.
Về mặt lịch sử, khái niệm “epithelial crack line” do Ohashi và cộng sự đề xuất năm 1992 được biết đến như một nghiên cứu tiên phong gợi ý mối liên quan chặt chẽ giữa cấu trúc lớp của biểu mô giác mạc và động lực học nước mắt 9). Ngoài ra, Hướng dẫn Thực hành Lâm sàng về Rối loạn chức năng tuyến Meibom (MGD) chỉ ra rằng bất thường lớp dầu của tuyến Meibom góp phần gây viêm giác mạc dạng sợi thông qua giảm độ ổn định nước mắt 10).
Vai trò của viêm cũng được chú ý trong những năm gần đây. Trong khi viêm được xem là kết quả của hai vòng luẩn quẩn là giảm độ ổn định nước mắt và tăng ma sát, cũng có giả thuyết cho rằng viêm là cơ chế cốt lõi của khô mắt, và điều quan trọng là phải hiểu cả hai một cách tổng thể 1). Các cơ chế phân tử nền tảng của viêm giác mạc dạng sợi, như thâm nhiễm tế bào T CD4-dương tính, giảm tế bào đài kết mạc do interferon-γ, và thúc đẩy apoptosis tế bào biểu mô giác mạc-kết mạc, đang được làm sáng tỏ, và các thuốc chống viêm và kích thích tiết mucin như thuốc nhỏ mắt cyclosporine và diquafosol được xem là các tác nhân can thiệp vào các con đường này.
Báo cáo Quản lý và Điều trị TFOS DEWS III (2025) đề cập đến tiêm độc tố botulinum như một lựa chọn cho viêm giác mạc dạng sợi kháng trị 2). Tiêm tại chỗ vào mi dưới trong đã cho thấy cải thiện TBUT và giá trị test Schirmer, điểm nhuộm fluorescein giác mạc và điểm OSDI trong nhiều thử nghiệm ngẫu nhiên, và có thể là lựa chọn hợp lý đặc biệt cho viêm giác mạc dạng sợi kèm co thắt mi mắt. Tuy nhiên, hiệu quả kéo dài khoảng 3 tháng, và việc tiêm nhắc lại cùng chi phí là thách thức.
Việc phát triển các thuốc kích thích tiết mucin mới và các chất bắt chước mucin cũng đang được tiến hành, và các chiến lược điều trị để củng cố lớp mucin của lớp nước mắt bằng cơ chế khác với rebamipide đang được tìm kiếm. Các công nghệ hình ảnh hóa tình trạng bệnh lý cũng đang tiến bộ, như máy đo ma sát để đo ma sát bề mặt mắt một cách định lượng, và kính hiển vi đồng tiêu in vivo để quan sát sợi theo thời gian thực 6).
Việc mở rộng chỉ định của các chế phẩm từ máu như thuốc nhỏ mắt huyết thanh tự thân, thuốc nhỏ mắt huyết thanh đồng loại, và thuốc nhỏ mắt huyết tương giàu tiểu cầu (PRP) cũng đang được xem xét. Các chế phẩm này chứa yếu tố tăng trưởng, vitamin A và fibronectin, và được kỳ vọng thúc đẩy lành biểu mô giác mạc.
Thuật toán điều trị dựa trên khái niệm “tăng ma sát” đang được phổ biến rộng rãi, và liệu pháp cá nhân hóa kết hợp rebamipide, diquafosol, nước mắt nhân tạo, nút điểm lệ, kính áp tròng điều trị và phẫu thuật mí mắt đang được triển khai trên lâm sàng. Trong tương lai, cần hoàn thiện chính khái niệm bệnh, như phát triển phân loại mức độ nặng đặc hiệu cho viêm giác mạc dạng sợi, mô hình dự đoán đáp ứng điều trị và tìm kiếm dấu ấn sinh học để ngăn ngừa tái phát sợi.
Các đánh giá bằng chứng về thuốc nhỏ mắt acetylcystein cho viêm giác mạc dạng sợi kháng trị và báo cáo về quản lý dài hạn bằng kính áp tròng củng mạc điều trị (PROSE, scleral lens) cũng đang được tích lũy 6,11). Kính áp tròng củng mạc tạo thành một khoang chứa dịch giữa giác mạc và mặt sau của kính, cung cấp độ ẩm liên tục cho bề mặt mắt và bảo vệ vật lý, do đó cho thấy tính hữu ích trong các trường hợp kháng trị do khô mắt nặng hoặc bệnh lý giác mạc thần kinh.
日本ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592. URL: https://dryeye.ne.jp/wp/wp-content/themes/dryeye/file/dryeye_guideline.pdf
Bhattacharya P, Jones L, Craig JP, et al. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025.
北澤耕司, 横井則彦, 渡辺彰英, 荒木美治, 小室青, 稲垣香代子, ほか. 難治性糸状角膜炎に対する眼瞼手術の検討. 日眼会誌. 2011;115(8):693-698. URL: https://www.nichigan.or.jp/Portals/0/JJOS_PDF/115_693.pdf
Avisar R, Robinson A, Appel I, Yassur Y, Weinberger D. Diclofenac sodium, 0.1% (Voltaren Ophtha), versus sodium chloride, 5%, in the treatment of filamentary keratitis. Cornea. 2000;19(2):145-147.
Tanioka H, Yokoi N, Komuro A, Shimamoto T, Kawasaki S, Matsuda A, et al. Investigation of the corneal filament in filamentary keratitis. Invest Ophthalmol Vis Sci. 2009;50(8):3696-3702.
Albietz JM, Sanfilippo PG, Troutbeck R, Lenton LM. Management of filamentary keratitis associated with aqueous-deficient dry eye. Optom Vis Sci. 2003;80(6):420-430.
山口昌彦. 眼表面摩擦関連疾患の診断と治療. 臨床眼科. 2018;72(11):84-90. doi:10.11477/mf.1410212883.
Korb DR, Herman JP, Blackie CA, Scaffidi RC, Greiner JV, Exford JM, et al. Prevalence of lid wiper epitheliopathy in subjects with dry eye signs and symptoms. Cornea. 2010;29(4):377-383.
大橋裕一, 木下茂, 細谷比左志, 李三榮, 荒木かおる, 切通彰, ほか. 角膜上皮障害の新しい病態—Epithelial Crack Line. 臨床眼科. 1992;46:1539-1543.
マイボーム腺機能不全診療ガイドライン作成委員会. マイボーム腺機能不全診療ガイドライン. 日眼会誌. 2023;127:109-228. URL: https://www.nichigan.or.jp/Portals/0/resources/member/guideline/MGD.pdf
Jain S, Sukhija J, Saini JS. Contact lenses for the treatment of ocular surface diseases. Indian J Ophthalmol. 2023;71:1962-1970. PMCID: PMC10276751. doi:10.4103/ijo.IJO_3004_22.