ارزیابی سطح چشم
محل رشتهها: مستقیماً به تشخیص بیماری زمینهای مرتبط است
وضعیت غدد میبومین: وجود انسداد یا آتروفی را بررسی کنید
وضعیت بستن و باز کردن پلک: ناقص بودن پلک زدن یا لاگوفتالموس را ارزیابی کنید
کراتیت فیلامنتار (filamentary keratitis) یک بیماری مزمن و عودکننده قرنیه است که در آن ساختارهای رشتهای (رشتههای قرنیه، corneal filament) به سطح قرنیه میچسبند. رشتهها از سلولهای اپیتلیال قرنیه تخریبشده به عنوان هسته و موسین متصل به آن تشکیل شدهاند و سلولهای التهابی و سلولهای اپیتلیال ملتحمه نیز اجزای سازنده هستند.
این بیماری تقریباً هرگز به تنهایی رخ نمیدهد و تقریباً همیشه یک بیماری زمینهای سطح چشم، پلک یا سیستمیک وجود دارد. بیماریهای زمینهای شایع عبارتند از: خشکی چشم ناشی از کاهش اشک، کراتوکونژونکتیویت لیمبال فوقانی (SLK)، بسته نشدن کامل پلک (لاگوفتالموس)، افتادگی پلک، کراتوپاتی نوروتروفیک، پس از جراحی چشم، شلی ملتحمه، استرابیسم ثابت، دیابت، بسته بودن طولانی مدت پلک (به دنبال اختلال هوشیاری یا سکته مغزی).
در گذشته تصور میشد که مکانیسم ایجاد این بیماری اختلال در روند ترمیم زخم قرنیه است، اما اخیراً افزایش اصطکاک روی سطح چشم به عنوان عامل اصلی در نظر گرفته میشود. در «راهنمای بالینی خشکی چشم» انجمن تحقیقات خشکی چشم ژاپن 1)، کراتیت رشتهای همراه با اپیتلیوپاتی لید-وایپر (LWE)، SLK و شلی ملتحمه به عنوان بیماریهای مرتبط با خشکی چشم با مکانیسم مشترک افزایش اصطکاک هنگام پلک زدن طبقهبندی شده و چارچوبی برای درک و درمان یکپارچه آنها ارائه شده است.
از نظر اپیدمیولوژیک، کراتیت رشتهای اغلب با خشکی چشم متوسط تا شدید ناشی از کاهش اشک و پس از پیوند قرنیه همراه است و در بیماران مبتلا به سندرم شوگرن شیوع بالایی دارد 1). دادههای اپیدمیولوژیک ژاپن در مورد شیوع محدود است، اما راهنمای مجله چشمپزشکی ژاپن تأکید میکند که در موارد مقاوم به درمان باید به وجود افتادگی پلک یا انتروپیون پلک توجه کرد 1). در کراتیت نکروزان ناشی از هرپس، ادم استروما و فلج عصب سهقلو میتواند منجر به ناپایداری اپیتلیوم و ایجاد رشتههایی در قسمت فوقانی قرنیه شود. مهم است که بدانیم این بیماری ناشی از یک علت واحد نیست، بلکه عوامل متعددی با هم ترکیب میشوند.
از نظر تاریخی، کراتیت رشتهای به عنوان یک بیماری سطح چشم همراه با رشتههای قرنیه توصیف شده است و ارتباط آن با کراتوکونژونکتیویت خشک، لاگوفتالموس و پس از جراحی چشم بارها گزارش شده است. در ژاپن، از دهه 1980 با پیشرفت تکنیکهای تحلیل دینامیک اشک، ارتباط با خشکی چشم ناشی از کاهش اشک روشنتر شد و از دهه 2000 به بعد، با رویکردهای ایمونوهیستوشیمیایی برای تحلیل اجزای رشتهها و مفهوم بیماریهای مرتبط با اصطکاک سطح چشم از جمله افزایش اصطکاک هنگام پلک زدن، تصویر پاتوفیزیولوژیک مدرن این بیماری تدوین شد 5,7).
شایعترین حالت، خشکی چشم به ویژه نوع کاهش اشک است. علاوه بر این، در افرادی که پلک زدن کامل ندارند (مانند افتادگی پلک، فلج عصب صورت، یا بسته بودن طولانی مدت پلک به دلیل اختلال هوشیاری)، پس از جراحی چشم، مبتلایان به بیماریهای سیستمیک مانند سندرم شوگرن یا بیماری پیوند علیه میزبان، و افرادی که از قطرههای چشمی حاوی مواد نگهدارنده به مدت طولانی استفاده میکنند، بیشتر دیده میشود.
با هر بار پلک زدن، نخهای رشتهای در اثر اصطکاک حرکت میکنند و باعث احساس شدید جسم خارجی و درد چشم میشوند. علائم هنگام بسته بودن چشم خفیفتر است و با باز کردن چشم یا پلک زدن تشدید میشود، به طوری که بیمار ممکن است دچار فتوفوبی و بلفارواسپاسم شود. تحریک باعث اشکریزش میشود و در موارد شدید، بیمار تقریباً نمیتواند چشم را باز کند.
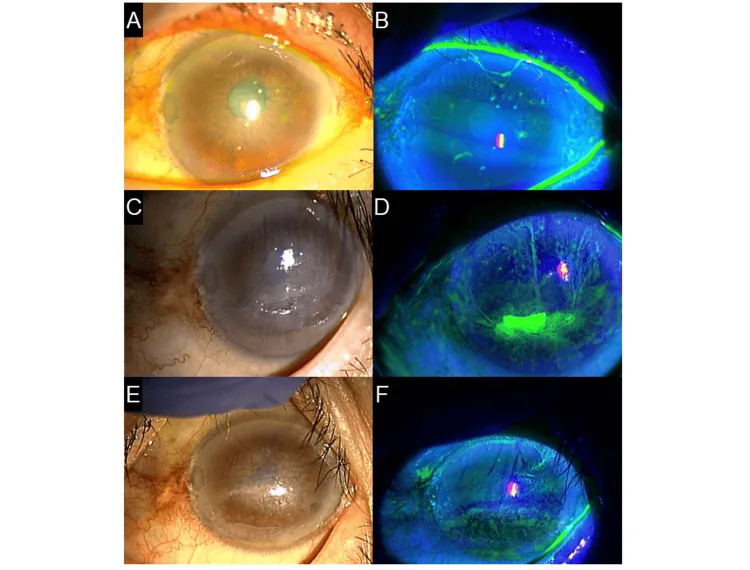
نخهای رشتهای قرنیه معمولاً کمتر از 2 میلیمتر هستند، اما به ندرت ممکن است رشتههایی به طول 10 میلیمتر تشکیل شوند. با فلورسئین، رز بنگال و لیسامین گرین رنگآمیزی میشوند. در پایه نخهای رشتهای ممکن است کدورت اپیتلیال خاکستری (پلاک پا) وجود داشته باشد و تحریک باعث پرخونی ملتحمه و ادم میشود. قرنیه به جز نخهای رشتهای اغلب شفاف باقی میماند1). نخهای رشتهای بسته به علت ممکن است در تمام سطح قرنیه، در امتداد لبه پلک، یا در نواحی ناهموار قرنیه ایجاد شوند و الگوی توزیع آنها مستقیماً به تشخیص بیماری زمینهای کمک میکند.
حرکت نخهای رشتهای هنگام پلک زدن به راحتی در زیر میکروسکوپ اسلیت لمپ قابل مشاهده است و گاهی اوقات نخها بلند شده و از مرکز قرنیه به سمت اطراف آویزان میشوند. در موارد شدید، در محل اتصال نخها نقص اپیتلیال ایجاد میشود و اپیتلیوم زمینه اغلب کراتوپاتی نقطهای سطحی منتشر (SPK) را نشان میدهد. در نمونه تصویری راهنمای بالینی خشکی چشم، رنگآمیزی فلورسئین آسیب شدید اپیتلیال همراه با نخهای رشتهای در سراسر قرنیه را نشان میدهد1).
الگوی توزیع نخهای رشتهای مستقیماً به تشخیص بیماری زمینهای کمک میکند، بنابراین مشاهده دقیق با میکروسکوپ اسلیت لمپ ضروری است.
| محل نخهای رشتهای | بیماری زمینهای احتمالی |
|---|---|
| تمام سطح قرنیه | خشکی چشم ناشی از کاهش اشک، ناپایداری لایه اپیتلیال |
| در امتداد لبه پلک | پتوز، انتروپیون، لاگوفتالموس |
| نواحی ناهموار قرنیه | پس از جراحی، پس از ضربه، فرسایش مکرر قرنیه |
| قرنیه فوقانی | کراتوکونژونکتیویت لیمبال فوقانی (SLK) |
| مرکزی محدود | مقاوم به درمان (بررسی اندیکاسیون PTK) |
در معاینه، مشاهده ۶ مورد زیر استاندارد است.
ارزیابی سطح چشم
محل رشتهها: مستقیماً به تشخیص بیماری زمینهای مرتبط است
وضعیت غدد میبومین: وجود انسداد یا آتروفی را بررسی کنید
وضعیت بستن و باز کردن پلک: ناقص بودن پلک زدن یا لاگوفتالموس را ارزیابی کنید
ارزیابی اشک، عصب و وضعیت چشم
حجم اشک: BUT و ارتفاع منیسک اشکی را اندازهگیری کنید
حساسیت قرنیه: برای رد کراتوپاتی نوروتروفیک ضروری است
حرکات چشم: موقعیت ثابت در حالت استراحت (استرابیسم ثابت) را ارزیابی کنید
با هر بار پلک زدن، رشتهها کشیده میشوند و باعث احساس جسم خارجی و درد تیز میشوند. در حالت بسته بودن چشم نسبتاً راحتتر است، اما با هر بار پلک زدن یا باز کردن چشم، درد تشدید میشود. درد ممکن است باعث اشکریزی، حساسیت به نور و ناتوانی در باز نگه داشتن پلکها شود.
کراتیت رشتهای همیشه یک بیماری ثانویه به دنبال یک بیماری زمینهای است و شناسایی و مدیریت بیماری زمینهای کلید درمان است.
| بیماری زمینهای | مکانیسم ایجاد |
|---|---|
| خشکی چشم ناشی از کاهش اشک | کاهش لایه آبی اشک و اختلال در گردش آن |
| کراتوکونژونکتیویت لیمبال فوقانی (SLK) | افزایش اصطکاک و کراتینه شدن ملتحمه فوقانی |
| کراتوپاتی نوروپارالیتیک | تأخیر در ترمیم اپیتلیوم به دلیل فلج عصب سهقلو |
| لاگوفتالموس و پتوز | خشکی، قرارگیری در معرض هوا و بسته نشدن کامل پلک |
| پس از جراحی چشم | آسیب اپیتلیال، کاهش حس قرنیه و تأخیر در ترمیم زخم |
| فرسایش مکرر قرنیه | ناپایداری غشای پایه اپیتلیوم |
| دیابت | تأخیر در ترمیم اپیتلیوم و کاهش حس قرنیه |
| استرابیسم ثابت | بسته نشدن کامل پلکها و قرار گرفتن مداوم بخشی از قرنیه |
بیماریهای سیستمیک مرتبط عبارتند از: سندرم شوگرن، بیماری پیوند علیه میزبان چشمی (oGVHD)، بیماری تیروئید چشم، حوادث عروقی مغز (بسته نشدن طولانی مدت پلکها)، بیماری پارکینسون (کاهش تعداد پلک زدن)، و میاستنی گراویس (افتادگی پلک). کراتیت رشتهای ناشی از ضایعات مغزی به عنوان مقاومترین نوع به درمان شناخته میشود. در سندرم شوگرن، کاهش اشک به دلیل تخریب خودایمنی غده اشکی، و در oGVHD، التهاب مزمن ملتحمه و غده اشکی همراه با آتروفی غدد میبومین، هر دو خطر ابتلا به این بیماری را به طور قابل توجهی افزایش میدهند6).
عوامل مرتبط با جراحی شامل جراحی آب مروارید، پیوند قرنیه، ویترکتومی و جراحیهای اصلاح عیوب انکساری است. آسیب اپیتلیال قرنیه حین عمل، استفاده از چندین قطره چشمی حاوی مواد نگهدارنده پس از جراحی، خشکی چشم پس از عمل و کاهش موقت حس قرنیه به طور ترکیبی عمل میکنند. به ویژه پس از پیوند نافذ قرنیه (PKP)، کاهش حس قرنیه برای مدت طولانی ادامه مییابد و درمان را دشوار میکند.
عوامل یاتروژنیک شامل مصرف طولانی مدت داروهای آنتیکولینرژیک، سمیت اپیتلیال ناشی از استفاده طولانی مدت از قطرههای چشمی حاوی مواد نگهدارنده (بنزالکونیوم کلراید) و اثر شستشوی ناشی از مصرف چند قطره همزمان است. در راهنمای بالینی خشکی چشم مجله چشمپزشکی ژاپن آمده است که در مواجهه با کراتیت رشتهای مقاوم، باید به شکل پلکها (به ویژه افتادگی پلک یا انتروپیون) توجه کرد1).
تشخیص با معاینه با لامپ شکاف (اسلیت لمپ) به راحتی انجام میشود. مشاهده رشتههای متصل به سطح قرنیه که با پلک زدن حرکت میکنند، تشخیص را قطعی میکند1). در حین معاینه حتماً از رنگآمیزی حیاتی استفاده شود. رنگ فلورسئین رشتهها و آسیب اپیتلیال اطراف را با بیشترین حساسیت نشان میدهد و با فیلتر آبی بیشتر برجسته میشود. رز بنگال و لیسامین گرین برای رنگآمیزی اپیتلیوم دژنره شده عالی هستند و ارزیابی نقص اپیتلیال پایه را آسان میکنند.
از آنجایی که بیشتر موارد کراتیت رشتهای با ناهنجاریهای دینامیک اشک همراه است، آزمایشهای زیر ترکیب میشوند.
در صورت مشکوک بودن به سندرم شوگرن، آزمایش آنتیبادیهای ضد SS-A/SS-B، آنتیبادی ضد هسته، سینتیگرافی غدد بزاقی و بیوپسی غدد بزاقی کوچک لب انجام میشود. در صورت مشکوک بودن به افتالموپاتی تیروئیدی، عملکرد تیروئید (TSH، FT3، FT4) و آنتیبادیهای خودایمن (TRAb، TSAb) ارزیابی میشود.
بیماریهایی که یافتههای مشابه کراتیت رشتهای دارند یا با کراتیت رشتهای همراه هستند، تشخیص افتراقی زیر مهم است:
در عمل بالینی، با در نظر گرفتن تعداد رشتهها، اندازه، گستردگی، شدت بیماری زمینهای و شدت علائم ذهنی، به صورت زیر طبقهبندی میشود:
راهنمای بالینی خشکی چشم مجله چشمپزشکی ژاپن توصیه میکند که وجود کراتیت رشتهای، کراتوکونژنکتیویت لیمبال فوقانی و شلی ملتحمه به عنوان یافتههای مرتبط با خشکی چشم در ارزیابی گنجانده شود1).
درمان کراتیت رشتهای بر دو پایه است: حذف رشتههای مخاطی و مدیریت بیماری زمینهای. از آنجا که انجام تنها یکی از این دو منجر به عود میشود، هر دو باید همزمان انجام شوند.
پس از بیحسی موضعی با قطره (مانند اکسیبوپروکائین ۰٫۴٪)، رشتههای مخاطی با پنس بدون دندانه از قاعده جدا میشوند. موارد کوچک را میتوان با سواب پنبهای، MQA® (اسفنج جاذب میکرو) یا قیچی فنری برداشت. این کار تسکین فوری علائم را به همراه دارد، اما اگر بیماری زمینهای درمان نشود، طی چند روز تا چند هفته عود میکند؛ بنابراین این مرحله به عنوان نقطه شروع درمان در نظر گرفته میشود1).
داروی خط اول قطره ربامیپید (Mucosta® UD 2%) است که ۴ بار در روز استفاده میشود. ربامیپید موکین ترشحی و متصل به غشا را افزایش میدهد، پایداری اشک را بهبود میبخشد و همزمان خاصیت ضدالتهابی و ترمیمکنندگی اپیتلیوم قرنیه دارد. افزایش موکین اصطکاک سطح چشم را هنگام پلک زدن کاهش میدهد که مکآنس اثر آن در این بیماری تلقی میشود. اثربخشی ربامیپید به «افزایش موکین ترشحی و متصل به غشا، بهبود پایداری اشک و ترمیم اپیتلیوم قرنیه همراه با اثر ضدالتهابی» نسبت داده میشود و به عنوان گزینه درمانی نسبتاً جدید برای کراتیت رشتهای مطرح است.
| دسته درمانی | دارو/مداخله | دوز و روش | جایگاه |
|---|---|---|---|
| تنظیم موکین | قطره ربامیپید (Mucosta® UD 2%) | ۴ بار در روز | خط اول |
| اشک مصنوعی | اشک مصنوعی بدون مواد نگهدارنده (Soft Santear®، Hyalein Mini® و غیره) | در صورت نیاز، ۴-۶ بار یا بیشتر در روز | استفاده همزمان پایه |
| ضدالتهاب | قطره چشمی فلورومتولون ۰.۱٪ | ۲-۴ بار در روز | کوتاهمدت |
| تنظیم ایمنی | قطره چشمی سیکلوسپورین ۰.۱٪ (Papilock Mini® و غیره) | ۲ بار در روز | موارد مزمن |
| حلکننده موکوس | قطره چشمی N-استیلسیستئین ۵-۱۰٪ | ۴ بار در روز | موارد مقاوم خارجی 4) |
| ضدالتهاب خوراکی | مینوسایکلین 100 میلیگرم در روز، داکسیسایکلین | خوراکی | همراه با MGD شدید |
| حفظ حجم اشک | پلاگ مجرای اشکی | سیلیکونی / قابل جذب | نوع کاهش اشک |
| محافظت فیزیکی | لنز تماسی نرم درمانی | استفاده مداوم یک هفته / تعویض هفتگی | پیشگیری از عود |
قطره چشمی N-استیلسیستئین (5-10%) به عنوان داروی موکولیتیک استفاده شده است، اما به دلیل عدم وجود فرآورده تجاری، فقط در مراکزی که آن را به صورت داخلی تهیه میکنند محدود میشود. در کارآزمایی تصادفیسازی شده Avisar و همکاران، قطره چشمی دیکلوفناک 0.1% در مقایسه با سالین 5% (NaCl 5%) در بهبود کراتیت رشتهای مؤثر گزارش شده است، اما راهنمای بالینی خشکی چشم در مورد اثربخشی عمومی NSAIDهای چشمی رویکرد محتاطانهای دارد1,4).
لنز تماسی نرم درمانی گزینهای برای محافظت مکانیکی از سطح چشم، کاهش درد و تثبیت اپیتلیوم است11). استفاده مداوم خطر کراتیت عفونی را به همراه دارد، بنابراین باید برای مدت کوتاه و با تعویض تحت نظارت دقیق استفاده شود و امکان قطع آن بررسی شود. در طول استفاده، برای حفظ حجم اشک، از اشک مصنوعی بدون مواد نگهدارنده به طور مکرر استفاده میشود.
در موارد مقاوم، موارد زیر را به صورت مرحلهای در نظر بگیرید:
روند درمان بالینی به شرح زیر است1):
اگر بیماری زمینهای به درستی مدیریت شود، پیشآگهی عموماً خوب است، اما عود غیرمعمول نیست. به ویژه کراتیت رشتهای ناشی از ضایعات مغزی بیشترین مقاومت به درمان را دارد و نیاز به مدیریت طولانی مدت سطح چشم دارد.
اگر علت زمینهای (مانند خشکی چشم، ناهنجاری پلک، یا فلج عصبی) به درستی درمان شود، علائم در بسیاری از موارد بهبود مییابد. با این حال، این بیماری مستعد عود است و نیاز به مدیریت طولانی مدت سطح چشم دارد. صرف برداشتن رشتهها منجر به عود مکرر میشود، بنابراین علاوه بر درمان پایه مانند قطره رپامیپید، پرداختن به علت زمینهای نیز مهم است. در مواردی که علت بیماری مغزی یا اختلال عصبی است، درمان دشوارتر میشود.
مکانیسم بروز کراتیت رشتهای یک فرآیند چند مرحلهای است که با آسیب اپیتلیوم قرنیه آغاز میشود5).
ابتدا آسیب به سلولهای اپیتلیال پایه، غشای پایه اپیتلیال یا لایه بومن باعث جداشدگی موضعی غشای پایه اپیتلیال میشود. اگر ناهنجاری در گردش اشک یا ترکیب لایه اشکی وجود داشته باشد، این ناحیه آسیب دیده به سختی ترمیم شده و مزمن میشود. نیروی برشی ناشی از پلک زدن این ناحیه جدا شده را بالا میآورد و باعث تحریک و التهاب میشود. موسین به هسته سلولهای اپیتلیال متصل شده و سلولهای التهابی و اپیتلیال ملتحمه نیز درگیر شده و رشتهها تشکیل میشوند.
در بررسی ایمونوهیستوشیمی توسط Tanioka و همکاران (2009، IOVS) نشان داده شد که رشتههای قرنیه در کراتیت رشتهای ساختاری دارند که هسته آن از اجزای مشتق از سلولهای اپیتلیال قرنیه تشکیل شده و اطراف آن را سلولهای اپیتلیال ملتحمه، موسین و غیره احاطه کردهاند و نتیجه گرفته شد که آسیب مزمن اپیتلیوم قرنیه و افزایش اصطکاک هنگام پلک زدن در تشکیل آن نقش دارند5). این یافته ایمونوهیستوشیمی، پاتوفیزیولوژی را که قبلاً به صورت تجربی شناخته شده بود، در سطح مولکولی تأیید کرد.
مهمترین مفهوم در سالهای اخیر افزایش اصطکاک سطح چشم است. دستورالعمل بالینی انجمن خشکی چشم ژاپن (مجله چشمپزشکی ژاپن 2019) پاتوفیزیولوژی خشکی چشم را به دو چرخه معیوب «کاهش پایداری لایه اشکی در هنگام باز نگه داشتن پلک (مکانیسم اصلی ①)» و «افزایش اصطکاک هنگام پلک زدن (مکانیسم اصلی ②)» تقسیم میکند و کراتیت رشتهای را همراه با LWE، SLK و شل شدگی ملتحمه به عنوان بیماری مرتبط با خشکی چشم که مکانیسم دوم را به اشتراک میگذارد طبقهبندی میکند1). ناحیه ملتحمه پلک که هنگام پلک زدن با سطح چشم اصطکاک ایجاد میکند توسط Korb و همکاران lid wiper نامگذاری شد و افزایش اصطکاک بین این ناحیه و سطح قرنیه باعث lid-wiper epitheliopathy و آسیب اپیتلیال قرنیه مقابل میشود8).
تغییرات در ترکیب لایه اشکی نیز نقش دارند. نسبت موسین و لایه آبی نامتعادل میشود و معمولاً کاهش تولید لایه آبی اشک زمینهساز است، اما افزایش یا تجمع موسین نیز ممکن است کمک کند. این تغییر در ترکیب لایه اشکی بستری برای تشکیل رشتهها فراهم میکند 7). واقعیت بالینی که قطره چشمی رِبامیپید با افزایش موسین و کاهش اصطکاک در این بیماری مؤثر است، با این مدل مکانیسم سازگار است.
از نظر تاریخی، مفهوم «خط شکاف اپیتلیال» که توسط اوهاشی و همکاران در سال ۱۹۹۲ مطرح شد، به عنوان یک مطالعه پیشگامانه شناخته میشود که ارتباط نزدیک بین ساختار لایهای اپیتلیوم قرنیه و دینامیک اشک را نشان میدهد 9). همچنین، در دستورالعمل بالینی اختلال عملکرد غدد میبومین (MGD) اشاره شده است که ناهنجاری لایه چربی غدد میبومین از طریق کاهش پایداری اشک به کراتیت رشتهای کمک میکند 10).
در سالهای اخیر، نقش التهاب نیز مورد توجه قرار گرفته است. در حالی که التهاب به عنوان نتیجه دو چرخه معیوب کاهش پایداری اشک و افزایش اصطکاک در نظر گرفته میشود، نظریهای نیز وجود دارد که التهاب خود مکانیسم اصلی خشکی چشم است و درک یکپارچه هر دو مهم است 1). مکانیسمهای مولکولی زمینهساز کراتیت رشتهای، از جمله نفوذ لنفوسیتهای T CD4 مثبت، کاهش سلولهای جامی ملتحمه توسط اینترفرون گاما، و افزایش آپوپتوز سلولهای اپیتلیال قرنیه و ملتحمه، در حال کشف هستند و قطرههای چشمی سیکلوسپورین و دیکوافوسول به عنوان داروهای ضدالتهاب و تحریککننده ترشح موسین که در این مسیرها مداخله میکنند، قرار گرفتهاند.
گزارش مدیریت و درمان TFOS DEWS III (2025) به تزریق سم بوتولینوم به عنوان یکی از گزینهها برای کراتیت رشتهای مقاوم اشاره میکند 2). تزریق موضعی به داخل پلک پایین در چندین کارآزمایی تصادفی بهبود TBUT و تست شیرمر، نمره رنگآمیزی فلورسئین قرنیه و نمره OSDI را نشان داده است و به ویژه برای کراتیت رشتهای همراه با بلفارواسپاسم گزینه منطقی است. با این حال، اثر حدود سه ماه باقی میماند و تزریق مکرر و هزینه چالشهایی هستند.
توسعه داروهای جدید تحریککننده ترشح موسین و شبه موسین نیز در حال انجام است و استراتژیهای درمانی برای تقویت لایه موسینی لایه اشکی با مکانیسمی متفاوت از رِبامیپید در حال بررسی است. فناوریهای تصویربرداری برای تجسم وضعیت، مانند دستگاههای اندازهگیری اصطکاک سطح چشم و میکروسکوپ کانفوکال in vivo برای مشاهده بلادرنگ رشتهها، نیز در حال پیشرفت هستند 6).
گسترش اندیکاسیون فرآوردههای مشتق از خون مانند قطره چشمی سرم اتولوگ، سرم آلوژنیک و قطره چشمی PRP (پلاسمای غنی از پلاکت) نیز در حال بررسی است. این فرآوردهها حاوی فاکتورهای رشد، ویتامین A و فیبرونکتین هستند و انتظار میرود بهبود اپیتلیوم قرنیه را تسریع کنند.
الگوریتم درمانی مبتنی بر مفهوم «افزایش اصطکاک» در حال گسترش است و درمان شخصیسازی شده با ترکیب رِبامیپید، دیکوافوسول، اشک مصنوعی، پلاگ مجرای اشکی، لنز تماسی درمانی و جراحی پلک در حال اجرای بالینی است. در آینده، نیاز به دقیقسازی خود مفهوم بیماری، از جمله طبقهبندی شدت مخصوص کراتیت رشتهای، مدلهای پیشبینی پاسخ به درمان و جستجوی نشانگرهای زیستی برای پیشگیری از عود رشتهها وجود دارد.
مرور شواهد مربوط به قطره چشمی استیلسیستئین برای کراتیت رشتهای مقاوم و گزارشهای مدیریت طولانیمدت با لنز اسکلرال درمانی (PROSE، scleral lens) نیز در حال انباشته شدن است 6,11). لنز اسکلرال با ایجاد یک مخزن مایع بین قرنیه و سطح پشتی لنز، رطوبت مداوم سطح چشم و محافظت فیزیکی را فراهم میکند، بنابراین در موارد مقاوم با زمینه خشکی چشم شدید یا کراتوپاتی نوروتروفیک مفید بودن آن نشان داده شده است.
日本ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592. URL: https://dryeye.ne.jp/wp/wp-content/themes/dryeye/file/dryeye_guideline.pdf
Bhattacharya P, Jones L, Craig JP, et al. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025.
北澤耕司, 横井則彦, 渡辺彰英, 荒木美治, 小室青, 稲垣香代子, ほか. 難治性糸状角膜炎に対する眼瞼手術の検討. 日眼会誌. 2011;115(8):693-698. URL: https://www.nichigan.or.jp/Portals/0/JJOS_PDF/115_693.pdf
Avisar R, Robinson A, Appel I, Yassur Y, Weinberger D. Diclofenac sodium, 0.1% (Voltaren Ophtha), versus sodium chloride, 5%, in the treatment of filamentary keratitis. Cornea. 2000;19(2):145-147.
Tanioka H, Yokoi N, Komuro A, Shimamoto T, Kawasaki S, Matsuda A, et al. Investigation of the corneal filament in filamentary keratitis. Invest Ophthalmol Vis Sci. 2009;50(8):3696-3702.
Albietz JM, Sanfilippo PG, Troutbeck R, Lenton LM. Management of filamentary keratitis associated with aqueous-deficient dry eye. Optom Vis Sci. 2003;80(6):420-430.
山口昌彦. 眼表面摩擦関連疾患の診断と治療. 臨床眼科. 2018;72(11):84-90. doi:10.11477/mf.1410212883.
Korb DR, Herman JP, Blackie CA, Scaffidi RC, Greiner JV, Exford JM, et al. Prevalence of lid wiper epitheliopathy in subjects with dry eye signs and symptoms. Cornea. 2010;29(4):377-383.
大橋裕一, 木下茂, 細谷比左志, 李三榮, 荒木かおる, 切通彰, ほか. 角膜上皮障害の新しい病態—Epithelial Crack Line. 臨床眼科. 1992;46:1539-1543.
マイボーム腺機能不全診療ガイドライン作成委員会. マイボーム腺機能不全診療ガイドライン. 日眼会誌. 2023;127:109-228. URL: https://www.nichigan.or.jp/Portals/0/resources/member/guideline/MGD.pdf
Jain S, Sukhija J, Saini JS. Contact lenses for the treatment of ocular surface diseases. Indian J Ophthalmol. 2023;71:1962-1970. PMCID: PMC10276751. doi:10.4103/ijo.IJO_3004_22.