I度(轻度)

神经营养性角膜炎(神经营养性角膜病变)
一目了然的要点
Section titled “一目了然的要点”1. 什么是神经营养性角膜炎?
Section titled “1. 什么是神经营养性角膜炎?”神经营养性角膜炎(NK)是一种以角膜感觉减退或消失为特征的角膜变性疾病。也称为神经营养性角膜病变或神经麻痹性角膜病变。由三叉神经(第V脑神经)第一支眼神经分出的感觉神经支配受损引起。
角膜神经末梢含有多种神经递质,如P物质、降钙素基因相关肽(CGRP)、神经肽Y(NPY)、血管活性肠肽(VIP)、甘丙肽、甲硫氨酸脑啡肽、儿茶酚胺和乙酰胆碱。这些神经源性因子调节角膜上皮的代谢、更新和伤口愈合。三叉神经损伤导致这些因子供应减少是角膜稳态破坏的本质机制。
临床病程呈阶段性进展。角膜感觉部分或完全丧失始于上皮性角膜病变(点状表层角膜病变,SPK),可进展为持续性上皮缺损(PED)、角膜基质溃疡,甚至角膜穿孔5)。然而,如果在早期进行适当管理,可以阻止进展。
估计患病率低于每10万人50例,属于罕见病11)。ICD-10编码为H16.239。本病并非单一病因,而是任何损伤三叉神经通路的疾病均可引起的综合征。
神经营养性角膜炎、神经营养性角膜病变和神经麻痹性角膜病变均指由三叉神经损伤引起的同一疾病。这些术语在强调角膜上皮损伤是炎症性还是变性性方面有所不同,但临床上视为等同。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”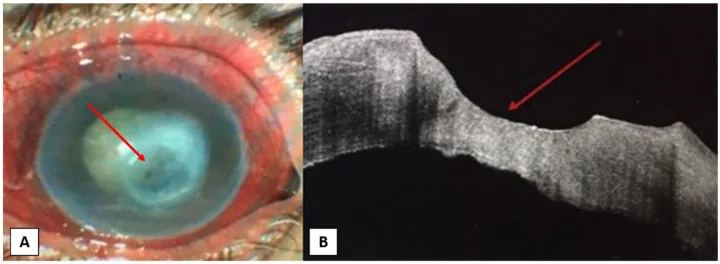
在NK中,由于角膜感觉神经支配受损,患者很少主诉眼表症状。因此,有些病例在发病后数月至数年才首次就诊。
- 雾视和视力下降:由于点状角膜病变、上皮缺损、角膜瘢痕和水肿导致的视功能下降
- 无症状性:缺乏疼痛或异物感,因此直到病情严重才被察觉
- 结膜充血和分泌物:可能出现轻度充血或分泌物
- 婴幼儿病例:仅在威胁性瞬目时眨眼,或自伤导致的角膜损伤可能成为线索
- 合并面神经麻痹的病例:可能伴有眼睑闭合不全(兔眼),使病情复杂化
临床所见和分期
Section titled “临床所见和分期”NK的临床表现从轻微的角膜表面不规则到角膜融解和穿孔不等。经典上,Mackie的三级分类被广泛使用12,13)。
II度(中度)
III度(重度)
泪液分泌减少在NK中通常是几乎必发的伴随表现,评估时必须同时进行Schirmer试验和泪膜破裂时间(BUT)检查,而不仅仅是角膜表现11)。
在NK中,三叉神经损伤导致角膜感觉减退或消失。通常角膜上皮损伤会表现为疼痛或异物感,但在NK中这种警告信号不起作用。此外,反射性泪液分泌和眨眼也减少,因此上皮缺损和溃疡在无症状的情况下进展,导致就诊延迟和病情加重。
3. 病因与危险因素
Section titled “3. 病因与危险因素”任何损害从角膜到脑桥三叉神经核的感觉神经通路的眼部或全身疾病都可能导致NK。从病理生理角度,可分为外周性(角膜局部至眼眶)、中枢性(颅内)和代谢性(糖尿病)13)。
眼部病因(外周性)
Section titled “眼部病因(外周性)”- 疱疹性角膜炎:最常见的原因。单纯疱疹病毒(HSV)和水痘-带状疱疹病毒(VZV)引起的角膜神经损伤。
- 麻风病:直接浸润周围神经导致感觉障碍。
- 滥用眼用麻醉药:直接损害角膜知觉,形成恶性循环。
- 眼药水的毒性:长期使用含苯扎氯铵(BAK)的药物,通过神经损伤降低角膜知觉。
- β受体阻滞剂眼药水:不当长期使用可能导致角膜知觉下降。
- 局部NSAID眼药水(如双氯芬酸):进一步降低角膜知觉,需限制使用。
- 化学伤或烧伤:广泛损伤角膜神经。
- 隐形眼镜使用不当:长期佩戴影响角膜神经。
- 眼部放射照射:直接损伤角膜感觉神经。
与眼科手术相关的原因
Section titled “与眼科手术相关的原因”- 屈光手术:LASIK在制作角膜瓣时广泛切断基底下神经丛,因此比PRK更易引起暂时性神经损伤。
- 角膜移植术:穿透性角膜移植术(PK)和深板层角膜移植术(DALK)术后12个月内可能导致中央角膜知觉下降。角膜内皮移植术(DSAEK/DMEK)保留基质-上皮神经,影响较小。
- 胶原交联:圆锥角膜眼术后有角膜知觉下降的报道。
- 视网膜光凝、冷冻凝固和玻璃体手术:可能损伤睫状神经,影响经长睫状神经的角膜神经支配。
- 白内障手术:角膜切口和灌注可能导致一过性知觉下降。
全身性原因(中枢性)
Section titled “全身性原因(中枢性)”- 听神经瘤、三叉神经鞘瘤、脑膜瘤:直接压迫或浸润三叉神经
- 神经外科手术后:三叉神经微血管减压术、肿瘤切除术等医源性三叉神经功能障碍
- 脑动脉瘤、脑卒中:影响脑干的三叉神经核或通路
- 多发性硬化症(MS):中枢性脱髓鞘
- 家族性自主神经功能障碍(Riley-Day综合征)、先天性无痛无汗症:先天性感觉神经异常
- 维生素A缺乏症:参与角膜上皮稳态维持
- 精神药物、抗精神病药:对周围神经功能的间接影响
糖尿病患者中,角膜感觉神经的形态和功能变化逐渐进展,角膜感觉下降与糖尿病视网膜病变的严重程度相关。这是糖尿病周围神经病变的一个方面,被认为与难治性皮肤溃疡或糖尿病足坏疽类似。也有报告称NK作为糖尿病的首发症状被发现11)。
LASIK术中制作角膜瓣时会切断角膜神经,导致术后暂时性角膜感觉下降。多数情况下在数月至一年内恢复,但少数会持续并发展为神经营养性角膜炎。PRK不制作角膜瓣,神经损伤发生率较低。术前已有干眼或角膜感觉下降的病例,在选择手术方式时需要仔细评估。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”角膜知觉检查
Section titled “角膜知觉检查”这是诊断NK最重要的检查。
- Cochet-Bonnet角膜知觉计:标准的接触式定量评估方法。将0.12 mm的尼龙线伸出60 mm,接触坐位患者的角膜。如果患者感觉不到,则每次缩短5 mm。测量三次患者感觉到接触的最短长度,取平均值,以尼龙线长度(mm)表示。正常值为50–60 mm,45 mm以下表示角膜知觉减退,40 mm以下表示明显知觉减退1)。角膜中央最敏感,向周边知觉减退,因此测量应始终在同一部位进行。
- 棉签测试:用棉絮接触进行定性评估。简便但重复性差,用于筛查。
- CRCERT-Belmonte非接触式知觉计:使用空气刺激的非接触测量方法。可检测Cochet-Bonnet难以评估的细微知觉变化13)。
眼药水(尤其是麻醉药或含防腐剂的药物)会改变测量值,因此知觉检查应在滴眼前进行。
角膜染色与泪液检查
Section titled “角膜染色与泪液检查”- 荧光素染色:使角膜上皮缺损可视化。也用于评估泪膜破裂时间(BUT)。
- 丽丝胺绿/玫瑰红:评估角膜和结膜的完整性及变性细胞。
- Schirmer试验:评估泪液分泌量。NK几乎必然伴有泪液分泌减少。
- 裂隙灯显微镜检查:检查上皮缺损边缘的卷边、混浊、新生血管、扇形虹膜萎缩(提示既往疱疹)和角膜瘢痕。
当角膜知觉麻痹导致眼部无不适症状,但存在严重的角膜上皮损伤时,应高度怀疑NK。需要与以下疾病进行鉴别。
- 干眼症:可能伴有一定程度的角膜知觉减退,但通常有异物感或眼痛。
- 滴眼液毒性角膜病变:通过用药史鉴别。
- 暴露性角膜病变:由兔眼(眼睑闭合不全)引起。眼睑位置评估很重要。
- 角膜缘干细胞缺乏症:上皮再生不全的原因不同。
- 活动性疱疹性角膜炎:可降低角膜知觉,但NK是无菌性的,这一点不同。
- 感染性角膜溃疡:通过溃疡边缘的浸润表现和前房炎症鉴别。
确诊后,必须查明原因。通过问诊了解病史(疱疹、糖尿病、眼科手术、外伤、颅内病变、滴眼液),必要时进行头部MRI或咨询神经内科/神经外科。
5. 标准治疗方法
Section titled “5. 标准治疗方法”NK的治疗基于分期管理。在所有分期中,使用不含防腐剂的滴眼液。如果合并其他眼表疾病(干眼症、睑缘炎、暴露性角膜病变等),应同时治疗。同时治疗原发病。
分期治疗策略
Section titled “分期治疗策略”| 分期 | 治疗目标 | 主要治疗方法 |
|---|---|---|
| I级 | 改善上皮质量和透明度,预防上皮缺损 | 不含防腐剂的人工泪液、润滑眼膏、泪点栓塞、自体血清滴眼液 |
| II度 | 促进持续性上皮缺损愈合 | 治疗性SCL、羊膜移植、睑板缝合、塞奈吉明 |
| III度 | 溃疡愈合和穿孔预防 | NAC、口服四环素、组织粘合剂、角膜移植 |
I度(SPK)的治疗
Section titled “I度(SPK)的治疗”旨在保护上皮和稳定泪膜。
- 无防腐剂人工泪液和润滑软膏:频繁滴眼(例如,0.1%透明质酸钠滴眼液每日5-6次,酌情增减)是基础治疗。
- 眼膏:每日涂抹0.3%氧氟沙星眼膏2-3次,保护角膜上皮。
- 瑞巴派特混悬滴眼液(2%):每日滴眼4次,通过促进黏蛋白分泌发挥上皮保护作用。
- 泪点栓塞:当泪液分泌显著减少时,插入泪点栓以促进泪液潴留。
- 自体血清滴眼液:对于持续性角膜上皮病变可考虑使用。通过提供生长因子(EGF、FGF、TGF-β)促进伤口愈合。
II度(持续性上皮缺损)的治疗
Section titled “II度(持续性上皮缺损)的治疗”在I度治疗的基础上,使用以下方法。
- 治疗性软性角膜接触镜(TCL):作为绷带镜保护角膜,促进上皮愈合
- 羊膜移植(AMT):覆盖并保护脆弱的角膜上皮,通过抗炎、抗瘢痕作用及提供基底膜成分促进上皮再生。通过荧光素染色观察角膜上皮延伸,确认再覆盖后移除
- 睑板缝合(临时/永久):减少机械刺激,改善泪液保留。重症病例中部分睑板缝合有效
- 肉毒杆菌毒素注射:作为睑板缝合的替代方法,通过诱导提肌麻痹性上睑下垂促进眼睑闭合
- 抗菌滴眼液:预防继发感染
- 塞奈吉明(cenegermin / Oxervate™):重组人神经生长因子(rhNGF)20 μg/mL滴眼液。作为II度和III度NK的首个获批药物,已获欧洲药品管理局(EMA,2017年)和美国食品药品监督管理局(FDA,2018年)批准2)。用法:每日6次,持续8周2)
塞奈吉明的临床试验中,针对II度或III度NK患者进行了随机、赋形剂对照、双盲研究(REPARO II期,Pflugfelder 2020关键试验)8,9)。
合并两项随机对照试验,rhNGF滴眼组65-72%的患者在8周后实现完全角膜愈合,而赋形剂对照组为17-33%。最常见的不良事件是滴眼部位疼痛,发生率约16%3)。
REPARO I/II期试验(NGF0212)显示上皮缺损愈合时间缩短和复发率降低,但未显示角膜感觉本身有显著改善2)。部分患者停药后NK复发,需要定期随访。
局部类固醇可能诱发基质溶解,用于控制炎症时应谨慎使用。避免使用局部NSAID,因为它们会进一步降低角膜感觉。严禁持续使用局部麻醉剂。
III度(溃疡/穿孔)的治疗
Section titled “III度(溃疡/穿孔)的治疗”在I度和II度治疗的基础上,如果基质溶解进展,则添加以下治疗:
- N-乙酰半胱氨酸(NAC)滴眼液:通过抑制胶原酶(MMP)活性控制基质溶解
- 口服四环素:多西环素100 mg每日1-2次口服,通过抑制MMP来抑制溶解
- 甲羟孕酮滴眼液:预期抑制胶原酶的辅助治疗
- 维生素C补充:维持胶原蛋白合成的辅助治疗
发生角膜穿孔时,根据穿孔大小采取不同的处理方式。
- 小穿孔(<2 mm):尝试使用氰基丙烯酸酯组织粘合剂和绷带型角膜接触镜,或羊膜移植进行封闭
- 大穿孔:进行穿透性角膜移植术或深板层角膜移植术以维持结构
- 结膜瓣遮盖术(Gundersen flap):在优先考虑保留眼球而非恢复视功能时考虑
日本报告的先进治疗
Section titled “日本报告的先进治疗”在日本,以下促进角膜上皮创面愈合的治疗方法已在临床研究层面报道。对于标准治疗无效的病例,可考虑转诊至能够实施这些治疗的机构。
- P物质+胰岛素样生长因子-1(IGF-1)复合滴眼液:必需最小序列FGLM-NH₂和SSSR的复合物已被报道可促进上皮创面愈合
- 纤维连接蛋白滴眼液:促进细胞粘附并辅助上皮伸展
- 神经生长因子(NGF)滴眼液:直接作用于角膜上皮细胞(在日本,曾以与塞奈吉明不同的剂型进行研究)
- 脐带血清滴眼液:与自体血清一样富含生长因子,用于自体采血困难的病例
- 睑缘缝合术:对合并眼睑闭合不全的病例有效的即时治疗
- 羊膜移植:保护上皮并促进创面愈合
- 角膜神经移植术(corneal neurotization: CN):将健康的感觉神经转移到角膜周边,恢复角膜神经支配本身的根治性外科治疗1,4)
角膜神经再生术传统上适用于保守治疗无效的重症病例,但近年来随着微创技术的进步,适应症正在扩大1)。适应对象包括保守治疗无效的中重度角膜感觉减退或感觉缺失,且能获得健康供体神经的患者4)。供体神经包括三叉神经分支(眶上神经、滑车上神经、眶下神经)以及颈部的大耳神经(GAN)1)。
供体神经的轴突数量报告如下:GAN平均6,530条;眶上神经约3,146条(远端,眶缘处约6,000条);滑车上神经1,882条(远端,眶缘处2,534条);腓肠神经3,179~3,972条1)。一般认为轴突数量越多,神经再生效果越好。
手术方式大致分为直接法和间接法1,7)。
- 直接法:将供体神经游离后,将其末端直接移植到角膜周边。由于连续性得以保持,感觉恢复较快,但供体神经的到达范围有限。
- 间接法:使用自体神经(如腓肠神经、大耳神经)或无细胞同种异体神经移植物(Axogen公司,最长70 mm)作为桥接移植物,连接供体神经和角膜。手术时间较短,但轴突需要通过移植物,因此恢复时间较长。
吻合方法包括端端吻合(完全切断供体神经以最大化轴突负荷)和端侧吻合(在供体神经鞘上开窗以保留残余功能);后者可减轻供体区域的感觉减退1)。一项前瞻性多中心比较试验显示,在12个月时,直接法和间接法的Cochet-Bonnet改善无显著差异7)。
到达角膜的供体神经被分成3~4个神经束,插入角膜缘周围的巩膜-角膜隧道,或用纤维蛋白胶或缝线固定在角膜缘1)。术后使用绷带型隐形眼镜和临时睑板缝合保护,并使用无防腐剂人工泪液和抗菌滴眼液。术后1个月起联合使用塞奈吉明滴眼液,有望促进角膜神经生长1)。
塞内吉明是一种含有20 μg/mL重组人神经生长因子(rhNGF)的滴眼液,是首个获批用于NK的治疗药物。针对II度和III度NK的临床试验(REPARO II期、关键II期)报告,每日滴眼6次、持续8周,65-72%的患者实现了完全角膜愈合。另一方面,尚未显示能显著改善角膜感觉本身,停药后也有复发病例。主要副作用是滴眼部位疼痛(约16%)。
角膜神经再生术是将健康的感觉神经(如眶上神经、滑车上神经、眶下神经、耳大神经等)转移到角膜周边部,以恢复神经营养性角膜感觉的手术。有直接神经转移法和通过腓肠神经等的间接神经移植法。术后3-6个月开始恢复角膜感觉,并在12-18个月以上持续改善。Park等人对54只眼的综述报告,Cochet-Bonnet值平均从2.18 mm恢复到40.1 mm。18岁以下的年轻患者往往恢复更好。
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”角膜的神经支配
Section titled “角膜的神经支配”角膜是人体中神经支配最密集的组织之一。从三叉神经第一支(眼神经)分出的长睫状神经到达角膜。神经纤维从角膜缘呈放射状进入角膜基质,在Bowman层正下方形成上皮下神经丛。进一步穿过Bowman层形成基底细胞下神经丛,并在上皮细胞间伸展游离神经末梢。神经纤维由细小的Aδ纤维和C纤维组成的无髓神经,有助于角膜的透明性。
这个基底细胞下神经丛提供维持角膜上皮稳态所必需的神经营养因子1,8)。神经纤维内含有P物质,通过增强表皮生长因子(EGF)和胰岛素样生长因子-1(IGF-1)对角膜上皮细胞迁移的作用,调节上皮创面愈合。当三叉神经受损时,这种调节机制丧失,反射性泪液分泌和眨眼也减弱,导致角膜上皮损伤容易进展且愈合延迟。
角膜上皮的变性过程
Section titled “角膜上皮的变性过程”当神经营养因子的供应中断时,会逐步发生以下组织学变化。
- 上皮层变薄和破坏:伴有上皮细胞胞质肿胀
- 微绒毛消失:上皮表面的功能改变
- Bowman膜断裂:上皮-基质间屏障功能下降
- 基质融解和瘢痕化:由胶原降解酶(MMP)激活而进展
- 角膜新生血管:伴随慢性炎症的变化
- 杯细胞密度减少:结膜分泌功能下降
动物模型显示,破坏三叉神经的大鼠人工角膜上皮缺损的愈合与对照组相比显著延迟,实验证实神经因子的丧失是伤口愈合延迟的核心机制。
神经生长因子(NGF)的分子机制
Section titled “神经生长因子(NGF)的分子机制”NGF是神经营养因子家族的典型分子,通过从前体pro-NGF切割而成为活性形式。活性形式是β-NGF二聚体(分子量26 kDa),由两个非共价结合的β亚基组成2)。
NGF与以下两种受体结合2):
- TrkA^NGFR^:高亲和力受体。激活后通过MAPK、PI3K和PLC通路驱动下游信号传导
- p75^NTR^:低亲和力受体。起辅助作用
这些受体在角膜上皮细胞和结膜基底上皮细胞上组成性表达。NGF促进角膜上皮细胞的增殖和分化,有助于伤口愈合2)。NK患者中NGF供应减少,导致上皮稳态破坏。REPARO试验中rhNGF滴眼液的临床效果被定位为基于该分子机制的病因特异性治疗8,9)。
与糖尿病性角膜病变的关系
Section titled “与糖尿病性角膜病变的关系”糖尿病患者的角膜感觉减退被认为是糖尿病周围神经病变的一种表现。已知角膜感觉随糖尿病视网膜病变的严重程度而降低,并且角膜神经的形态变化与肾功能下降相关。这是类似于糖尿病足坏疽和难治性皮肤溃疡的周围感觉神经病变在眼表面的表现,是神经营养性角膜病变的重要病理基础之一13)。
角膜神经再生术的神经再生机制
Section titled “角膜神经再生术的神经再生机制”在角膜神经再生术中,将健康的感觉得神经转移到角膜周边后,轴突再生遵循Wallerian变性的过程进行1)。
- 初期损伤反应:供体神经末端的轴突变性,巨噬细胞吞噬并清除变性的髓鞘。
- Schwann细胞引导:Schwann细胞从供体神经存活的近端分化并迁移,为轴突再生提供支架。
- 轴突发芽:NGF和白细胞介素-1(IL-1)促进轴突发芽1)。
- 选择性再生:角膜仅选择性地接受特定表型的无髓神经,因此只有部分再生轴突到达角膜基质和基底下神经丛1)。
有趣的是,动物实验表明再生的角膜神经不一定与供体神经连续,提示供体神经不仅作为轴突来源,还可能作为神经营养因子的来源1)。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”角膜神经再生术的进展与适应症扩展
Section titled “角膜神经再生术的进展与适应症扩展”角膜神经再生术已从需要冠状切口的大型手术发展为微创方法和内镜技术1,14)。无细胞同种异体神经移植物的引入避免了自体神经采集相关的并发症,而替代供体神经(如耳大神经)的使用扩大了适应症1)。
在结果方面,Park等人对54只眼的回顾性研究报告显示,Cochet-Bonnet值从术前平均2.18 mm恢复到术后平均40.1 mm1,6)。18岁以下的年轻患者往往能更早、更完全地恢复感觉和视力改善,这被认为与年轻人角膜基底下神经纤维密度较高有关1,6)。术后3个月,活体共聚焦显微镜开始显示角膜神经,并在12至18个月内持续改善1,14)。角膜神经再生术稳定眼表后,通过穿透性角膜移植术(PK)或深板层角膜移植术(DALK)进行分阶段视力康复,取得了良好效果1)。
Cenegermin适应症的扩展
Section titled “Cenegermin适应症的扩展”自获得FDA/EMA批准以来,cenegermin的真实世界临床数据不断积累。最近,一项针对干眼综合征的II期试验报告了症状、眼表染色和泪液分泌的改善2)。其在其他眼表疾病中的应用也在考虑之中。
胸腺素β4(RGN-259)
Section titled “胸腺素β4(RGN-259)”含有0.1%胸腺素β4的眼药水(RGN-259)在一项针对神经营养性角膜病变患者的随机、安慰剂对照、双盲III期临床试验中,显示出促进角膜愈合和改善主观症状的效果3)。
胸腺素β4是一种肌动蛋白结合蛋白,被认为通过促进细胞迁移、抗炎和抗凋亡作用来促进上皮修复15)。
局部胰岛素滴眼液
Section titled “局部胰岛素滴眼液”自1945年以来就有报道用于角膜疾病的局部胰岛素,可促进角膜上皮的再上皮化。已证实胰岛素受体和IGF-1受体在人眼表面表达。虽然尚未建立剂量共识,但通常每天滴眼四次。由于其价格低廉且易于获得,预计在包括发展中国家在内的广泛地区具有实用性。
RGTA(Cacicol®)
Section titled “RGTA(Cacicol®)”局部给药的RGTA(再生剂)是一种硫酸乙酰肝素蛋白聚糖模拟物,观察性研究报告其可促进角膜愈合。目前仅在欧洲可用。
作为先进医疗的P物质/IGF-1合剂
Section titled “作为先进医疗的P物质/IGF-1合剂”在日本,关于直接作用于角膜上皮细胞的神经肽合剂滴眼液的研究正在进行中。由最小必需序列FGLM-NH₂(源自P物质)和SSSR(源自IGF-1)组成的合剂已被证明可促进上皮伤口愈合,有望应用于难治性病例。
8. 参考文献
Section titled “8. 参考文献”- Hubschman S, Rosenblatt MI, Cortina MS. Corneal neurotization for the treatment of neurotrophic keratopathy. Curr Opin Ophthalmol. 2025;36(4):294-300.
- Kanu LN, Ciolino JB. Nerve growth factor as an ocular therapy: applications, challenges, and future directions. Semin Ophthalmol. 2021;36(4):224-231.
- TFOS DEWS III Management and Therapy Subcommittee. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025;279:355-440.
- Dragnea DC, Krolo I, Koppen C, et al. Corneal neurotization-indications, surgical techniques and outcomes. J Clin Med. 2023;12:2214.
- Neurotrophic Keratopathy Study Group. Neurotrophic keratopathy: an updated understanding. Ocul Surf. 2023;30:129-138.
- Park JK, Charlson ES, Leyngold I, Kossler AL. Corneal neurotization: a review of pathophysiology and outcomes. Ophthalmic Plast Reconstr Surg. 2020;36:431-437.
- Fogagnolo P, Giannaccare G, Bolognesi F, et al. Direct versus indirect corneal neurotization for the treatment of neurotrophic keratopathy: a multicenter prospective comparative study. Am J Ophthalmol. 2020;220:203-214.
- Bonini S, Lambiase A, Rama P, et al. Phase II randomized, double-masked, vehicle-controlled trial of recombinant human nerve growth factor for neurotrophic keratitis. Ophthalmology. 2018;125(9):1332-1343.
- Pflugfelder SC, Massaro-Giordano M, Perez VL, et al. Topical recombinant human nerve growth factor (Cenegermin) for neurotrophic keratopathy: a multicenter randomized vehicle-controlled pivotal trial. Ophthalmology. 2020;127(1):14-26.
- Mastropasqua L, Nubile M, Lanzini M, et al. Corneal subbasal nerve plexus changes in patients with neurotrophic keratitis: an in vivo confocal microscopy study. Clin Ther. 2020;42(2):291-302.
- Sacchetti M, Lambiase A. Diagnosis and management of neurotrophic keratitis. Clin Ophthalmol. 2014;8:571-579.
- Ruiz-Lozano RE, Hernandez-Camarena JC, Loya-Garcia D, Merayo-Lloves J, Rodriguez-Garcia A. The molecular basis of neurotrophic keratopathy: diagnostic and therapeutic implications. A review. Ocul Surf. 2021;19:224-240.
- Dua HS, Said DG, Messmer EM, et al. Neurotrophic keratopathy: an updated understanding. Prog Retin Eye Res. 2018;66:107-131.
- Catapano J, Fung SSM, Halliday W, et al. Treatment of neurotrophic keratopathy with minimally invasive corneal neurotisation: long-term clinical outcomes and evidence of corneal reinnervation. Br J Ophthalmol. 2019;103:1724-1731.
- Sosne G, Kleinman HK. Primary mechanisms of thymosin β4 repair activity in dry eye disorders and other tissue injuries. Invest Ophthalmol Vis Sci. 2015;56(9):5110-5117.
