1期(轻度)
点状表层角膜病变:角膜上皮不规则和增生
泪膜破裂时间缩短:泪液稳定性下降
表层新生血管:来自角膜缘的血管侵入

角膜神经重建术(corneal neurotization; CN)是一种将健康感觉神经转移到角膜以实现再神经支配的手术,用于治疗神经营养性角膜病变(neurotrophic keratopathy; NK)1)。NK是由三叉神经损伤导致角膜感觉减退或消失、上皮稳态破坏的难治性疾病,患病率约为每10000人5例。
传统的NK治疗如人工泪液和睑板缝合仅对症,无法解决根本的神经损伤。CN通过恢复角膜感觉来稳定眼表,是唯一可能改善长期预后的手术方式1)。
此后,手术方式迅速多样化,包括内镜入路和无细胞同种异体移植的引入1)。
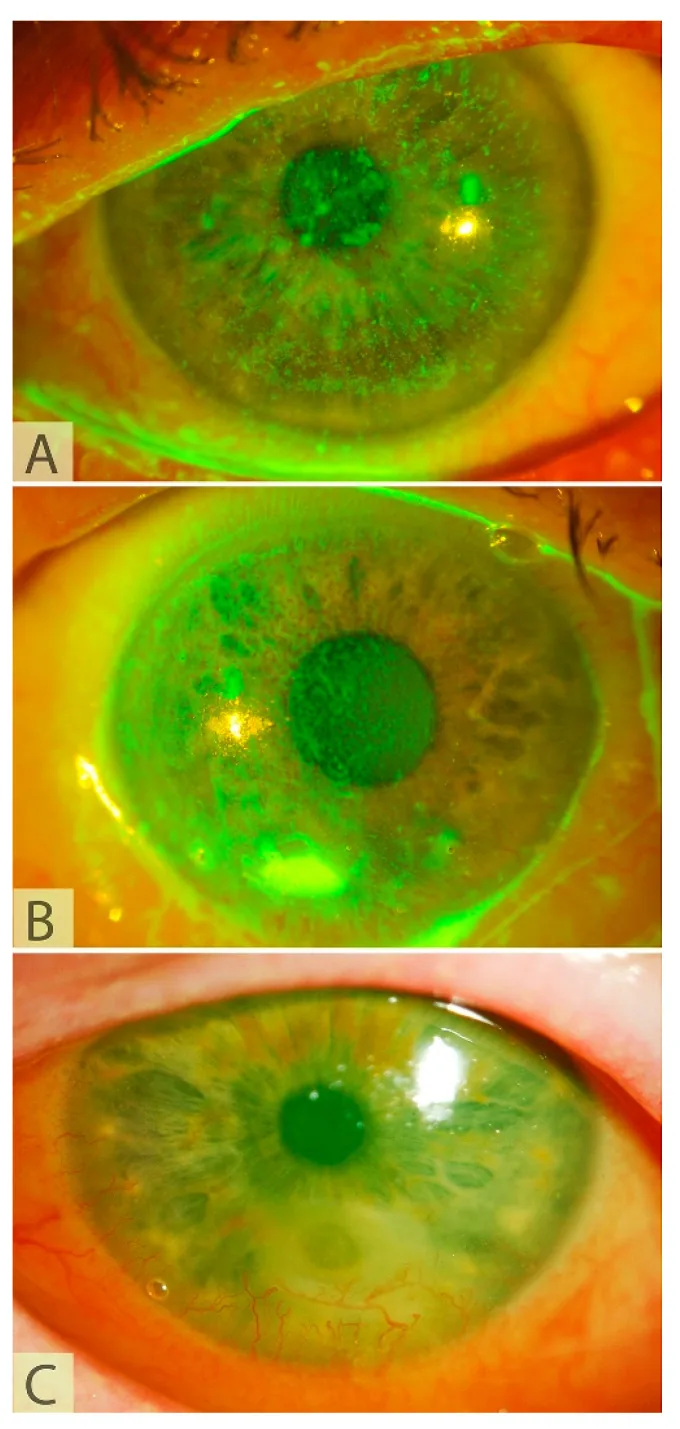
以下为CN所针对的神经营养性角膜病变的症状和体征。
NK患者因角膜感觉减退而难以自觉症状。
NK的严重程度采用Mackie分类进行评估。
1期(轻度)
点状表层角膜病变:角膜上皮不规则和增生
泪膜破裂时间缩短:泪液稳定性下降
表层新生血管:来自角膜缘的血管侵入
2期(中度)
3期(重症)
角膜溶解:实质变薄和溃疡形成
角膜穿孔:溶解进展的最重症
感染合并:继发感染风险增高
角膜知觉使用Cochet-Bonnet角膜知觉计(CB)进行定量评估。在0mm(无感觉)至60mm(正常)的刻度上,低于20mm判定为低敏感性1)。
NK由三叉神经通路任何部位的损伤引起1)3)。
无创观察角膜上皮下神经丛的密度和形态2)。对于术前基线和术后神经再生监测非常有用。术后3个月可确认神经参数的改善2)4)。
Cochet-Bonnet角膜知觉计(CBA)是标准的定量检查。将直径0.12mm的尼龙丝从60mm(最大长度,最小压力)开始垂直接触角膜,每次缩短10mm直至感觉到知觉。丝越短压力越大,表示知觉减退越严重。小于20mm为低敏感,50mm及以上为高敏感。
NK的治疗根据Mackie分期采用阶梯式方法。
对保守治疗无反应、或持续角膜无感觉超过1年的患者是CN的候选者1)。
将供体神经直接转移到角膜缘的方法。
使用插入神经移植物桥接供体神经和角膜的方法。在所有病例中占63%2)。
| 项目 | 直接法 | 间接法 |
|---|---|---|
| 感觉恢复速度 | 快 | 较慢 |
| 12个月时的结果 | 相当 | 相当 |
| 二次手术部位 | 无 | 有 |
在12个月时,直接法和间接法的感觉恢复没有显著差异1)2)。
供体神经的选择基于神经的存活能力、轴突数量以及距角膜的接近程度5)。
| 神经 | 有髓轴突数量 | 特征 |
|---|---|---|
| 眶上神经 | 约6,000 | 靠近角膜,首选 |
| 滑车上神经 | 约2,500 | 存在解剖变异 |
| 耳大神经 | 约6,530 | 对双侧NK有用 |
Terzis等人提出有效神经重建所需的有髓轴突数量阈值为900根4)。眶上神经和滑车上神经的远端部分均含有超过2,000根有髓轴突,完全满足这一标准4)5)。
比较研究表明,在12个月时角膜感觉恢复无显著差异。直接法无需移植物,感觉恢复稍快(3-6个月时CB值有统计学显著改善),但间接法可通过小切口进行,也适用于双侧NK。术式的选择取决于供体神经的可用性、到角膜的距离以及术者的经验。
角膜是体内神经密度最高的组织之一,每平方毫米约有7000个伤害感受器。其敏感度是牙髓的40倍,皮肤的400-600倍。
神经支配通过三叉神经第一支(眼神经)→鼻睫神经→长睫神经到达角膜。神经穿过Bowman层形成上皮下神经丛。70%的受体是多觉型(对化学、热和机械刺激有反应),20%是机械感受器,10%是冷感受器。
角膜神经含有并释放P物质、CGRP、神经肽Y和VIP等神经递质。这些物质调节上皮细胞的增殖、迁移和再生,对维持角膜稳态至关重要。
NGF、BDNF、GDNF、NT-3、NT-4/5等神经营养因子也由角膜神经提供。这些因子的缺失是NK中上皮愈合延迟和稳态破坏的根本原因。
在CN中,健康的供体神经被重新定位到角膜巩膜交界处1)。
直接法是将供体神经的远端直接植入角膜。间接法是通过中间移植物桥接供体神经和角膜。无论哪种方法,轴突纤维都会从供体神经延伸到角膜基质和上皮下层,导致角膜再神经化1)。
轴突再生遵循华勒变性的典型模式1)。初始轴突崩解后,巨噬细胞清除变性的髓鞘,雪旺细胞从供体神经的健康近端分化迁移,促进轴突再生。NGF和IL-1的上调在促进轴突发芽中起重要作用1)。
在大鼠模型中,CN增加了角膜神经密度,但通过移植物再生的轴突中只有一小部分到达角膜。提示角膜可能选择性地只允许具有特定表型的无髓神经纤维生长1)。
角膜神经的营养功能往往比感觉功能恢复得更早。因此,即使12个月时CB值改善不佳,也存在IVCM确认角膜神经且上皮缺损已愈合的病例1)。
2025年的一项范围综述(12项研究,164只眼)报告CN的成功率为60.7-100%(平均90%)。术前平均CCS(CBA)为2.7 mm,术后显著改善至36.0 mm(范围:21.1-49.7 mm)。角膜感觉平均在4.1个月出现,并在12个月达到峰值2)。
间接法(腓肠神经移植)占所有病例的63%,最为常见。无细胞同种移植效果与自体移植相当,优点是缩短手术时间并避免供体部位并发症2)。
Catapano等人报告了19只眼(平均年龄12.5岁),87%的患者达到CB 40 mm,64%恢复了完全知觉。将束状插入角膜巩膜隧道的组显示出更早的知觉恢复2)。
一名11岁男孩的Mackie 1期病例,MICN后6个月出现客观知觉改善,21个月时中央角膜知觉达到20 mm。Schirmer试验从15 mm改善至30 mm,视力从6/18恢复至6/56)。
两例高龄(62岁和70岁)且长期去神经(23年)的病例在MICN后未能获得持续的知觉改善。三叉神经近端损伤(如听神经瘤术后)可能“功能储备”较低,与周围性原因(如疱疹性角膜炎)相比预后较差7)。
这些发现表明,高龄、长期去神经和三叉神经近端损伤是CN的不良预后因素,应在患者选择和咨询中予以考虑7)。
2025年的一项范围综述(164只眼)报告成功率为60.7%至100%(平均90%)。术前角膜感觉(CBA)从平均2.7毫米显著改善至术后36.0毫米,在12个月时,超过60%的儿童恢复了正常感觉。然而,老年和长期去神经支配的病例效果可能较差。
- Hubschman S, Rosenblatt MI, Cortina MS. Corneal neurotization for the treatment of neurotrophic keratopathy. Curr Opin Ophthalmol 2025;36:294-301.
- Samoilă O, Samoilă L, Petrescu L. Corneal Neurotization, Recent Progress, and Future Perspectives. Biomedicines 2025;13:961.
- Dragnea DC, Krolo I, Koppen C, et al. Corneal Neurotization-Indications, Surgical Techniques and Outcomes. J Clin Med 2023;12:2214.
- Saini M, Jain A, Vanathi M, et al. Current perspectives and concerns in corneal neurotization. Indian J Ophthalmol 2024;72:1404-11.
- Serra PL, Giannaccare G, Cuccu A, et al. Insights on the Choice and Preparation of the Donor Nerve in Corneal Neurotization for Neurotrophic Keratopathy: A Narrative Review. J Clin Med 2024;13:2268.
- Lee BWH, Khan MA, Ngo QD, et al. Minimally invasive, indirect corneal neurotization using an ipsilateral sural nerve graft for early neurotrophic keratopathy. Am J Ophthalmol Case Rep 2022;27:101585.
- Ting DSJ, Pradhan SP, Barnes E, et al. Minimally invasive corneal neurotization for neurotrophic keratopathy: The potential effect of age, denervation chronicity and lesion location. Am J Ophthalmol Case Rep 2023;29:101804.