Giai đoạn 1 (nhẹ)
Viêm giác mạc chấm nông: Bất thường và tăng sản biểu mô giác mạc
Rút ngắn thời gian vỡ màng phim nước mắt: Giảm độ ổn định của nước mắt
Tân mạch nông: Xâm nhập mạch máu từ rìa giác mạc

Tái tạo thần kinh giác mạc (corneal neurotization; CN) là phẫu thuật chuyển dây thần kinh cảm giác lành mạnh đến giác mạc để tái phân bố thần kinh trong bệnh lý giác mạc do thần kinh dinh dưỡng (neurotrophic keratopathy; NK)1). NK là bệnh khó điều trị do tổn thương dây thần kinh sinh ba, dẫn đến giảm hoặc mất cảm giác giác mạc và phá vỡ cân bằng biểu mô, với tỷ lệ mắc khoảng 5 trên 10.000 người.
Điều trị NK thông thường chỉ mang tính triệu chứng như nước mắt nhân tạo và khâu mi, không giải quyết được rối loạn thần kinh cơ bản. CN là thủ thuật duy nhất có thể ổn định bề mặt nhãn cầu và cải thiện tiên lượng lâu dài thông qua phục hồi cảm giác giác mạc1).
Kể từ đó, các kỹ thuật phẫu thuật đã đa dạng hóa nhanh chóng, bao gồm phương pháp nội soi và giới thiệu mảnh ghép đồng loại không tế bào1).
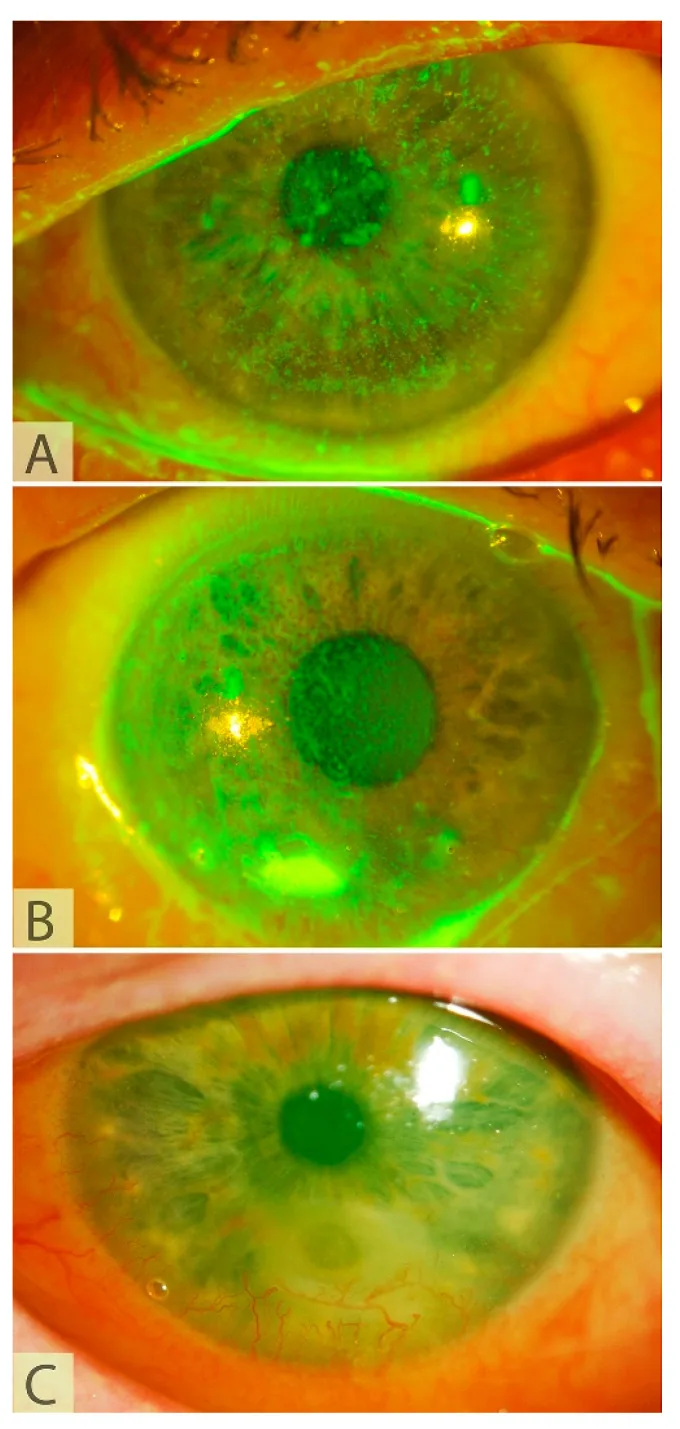
Dưới đây là các triệu chứng và dấu hiệu của bệnh lý giác mạc thần kinh được chỉ định cho CN.
Bệnh nhân NK khó nhận biết triệu chứng do giảm cảm giác giác mạc.
Mức độ nghiêm trọng của NK được đánh giá bằng phân loại Mackie.
Giai đoạn 1 (nhẹ)
Viêm giác mạc chấm nông: Bất thường và tăng sản biểu mô giác mạc
Rút ngắn thời gian vỡ màng phim nước mắt: Giảm độ ổn định của nước mắt
Tân mạch nông: Xâm nhập mạch máu từ rìa giác mạc
Giai đoạn 2 (trung bình)
Khuyết biểu mô kéo dài: Khuyết biểu mô với bờ cuộn tròn (rolled edge)
Phù nhu mô: Kèm theo các nếp gấp màng Descemet
Viêm tiền phòng: Có flare nhẹ
Giai đoạn 3 (Nặng)
Tan giác mạc: Mỏng nhu mô và hình thành loét
Thủng giác mạc: Trường hợp nặng nhất với tan giác mạc tiến triển
Nhiễm trùng kèm theo: Nguy cơ nhiễm trùng thứ phát tăng cao
Cảm giác giác mạc được đánh giá định lượng bằng máy đo cảm giác giác mạc Cochet-Bonnet (CB). Trên thang điểm từ 0 mm (không cảm giác) đến 60 mm (bình thường), giá trị dưới 20 mm được coi là giảm cảm giác1).
Viêm giác mạc thần kinh xảy ra do tổn thương tại bất kỳ điểm nào trên đường đi của dây thần kinh sinh ba1)3).
Mật độ và hình thái của đám rối thần kinh dưới biểu mô giác mạc được quan sát không xâm lấn2). Hữu ích cho đánh giá cơ bản trước phẫu thuật và theo dõi tái tạo thần kinh sau phẫu thuật. Cải thiện các thông số thần kinh được xác nhận từ 3 tháng sau phẫu thuật2)4).
Máy đo cảm giác giác mạc Cochet-Bonnet (CBA) là xét nghiệm định lượng tiêu chuẩn. Một sợi nylon đường kính 0,12 mm được đặt vuông góc với giác mạc ở độ dài 60 mm (chiều dài tối đa, áp lực tối thiểu), sau đó rút ngắn dần 10 mm cho đến khi bệnh nhân cảm nhận được. Sợi càng ngắn, áp lực càng lớn, cho thấy giảm cảm giác. Dưới 20 mm được coi là giảm cảm giác, trên 50 mm là tăng cảm giác.
Điều trị bệnh lý giác mạc thần kinh dựa trên cách tiếp cận theo từng giai đoạn dựa trên phân loại Mackie.
Bệnh nhân không đáp ứng với điều trị bảo tồn hoặc mất cảm giác giác mạc kéo dài hơn 1 năm là ứng cử viên cho CN 1).
Chuyển dây thần kinh cho trực tiếp đến rìa giác mạc.
Phương pháp bắc cầu giữa dây thần kinh cho và giác mạc bằng mảnh ghép thần kinh trung gian. Được sử dụng trong 63% tổng số ca 2).
| Mục | Phương pháp trực tiếp | Phương pháp gián tiếp |
|---|---|---|
| Tốc độ phục hồi cảm giác | Nhanh | Hơi chậm |
| Kết quả sau 12 tháng | Tương đương | Tương đương |
| Vị trí phẫu thuật thứ cấp | Không có | Có |
Tại thời điểm 12 tháng, không có sự khác biệt đáng kể về phục hồi cảm giác giữa phương pháp trực tiếp và gián tiếp1)2).
Việc lựa chọn dây thần kinh hiến dựa trên khả năng sống của dây thần kinh, số lượng sợi trục và khoảng cách đến giác mạc5).
| Dây thần kinh | Số lượng sợi trục có myelin | Đặc điểm |
|---|---|---|
| Thần kinh trên ổ mắt | Khoảng 6.000 | Gần giác mạc, lựa chọn đầu tiên |
| Thần kinh ròng rọc trên | Khoảng 2.500 | Có biến thể giải phẫu |
| Thần kinh tai lớn | Khoảng 6.530 | Hữu ích trong NK hai bên |
Terzis và cộng sự đề xuất rằng số lượng sợi trục có myelin tối thiểu cần thiết để tái phân bố thần kinh hiệu quả là 900 4). Phần xa của thần kinh trên ổ mắt và ròng rọc trên đều chứa hơn 2.000 sợi trục có myelin, đáp ứng tốt tiêu chí này 4)5).
Trong các nghiên cứu so sánh, không có sự khác biệt đáng kể về phục hồi cảm giác giác mạc ở thời điểm 12 tháng. Phương pháp trực tiếp không cần mảnh ghép và phục hồi cảm giác nhanh hơn một chút (cải thiện có ý nghĩa thống kê về giá trị CB trong 3-6 tháng), trong khi phương pháp gián tiếp có thể thực hiện với đường rạch nhỏ và cũng áp dụng được cho NK hai bên. Lựa chọn kỹ thuật dựa trên sự sẵn có của thần kinh cho, khoảng cách đến giác mạc và kinh nghiệm của bác sĩ phẫu thuật.
Giác mạc là một trong những mô có mật độ thần kinh cao nhất trong cơ thể, với khoảng 7.000 thụ thể đau trên mỗi mm². Độ nhạy cao gấp 40 lần tủy răng và 400-600 lần da.
Sự phân bố thần kinh bắt nguồn từ nhánh đầu tiên của dây thần kinh sinh ba (thần kinh mắt) → thần kinh mũi mi → thần kinh mi dài đến giác mạc. Các dây thần kinh xuyên qua màng Bowman tạo thành đám rối dưới biểu mô. 70% thụ thể là đa dạng (đáp ứng với kích thích hóa học, nhiệt và cơ học), 20% là thụ thể cơ học, 10% là thụ thể lạnh.
Các dây thần kinh giác mạc chứa và giải phóng các chất dẫn truyền thần kinh như chất P, CGRP, neuropeptide Y và VIP. Các chất này điều chỉnh sự tăng sinh, di chuyển và tái tạo tế bào biểu mô, rất cần thiết để duy trì cân bằng nội môi của giác mạc.
Các yếu tố dinh dưỡng thần kinh như NGF, BDNF, GDNF, NT-3 và NT-4/5 cũng được cung cấp bởi các dây thần kinh giác mạc. Sự mất mát các yếu tố này là nguyên nhân cơ bản gây chậm lành biểu mô và phá vỡ cân bằng nội môi trong viêm giác mạc thần kinh.
Trong CN, một dây thần kinh hiến tặng khỏe mạnh được đặt lại tại chỗ nối giác mạc-củng mạc 1).
Trong phương pháp trực tiếp, đầu xa của dây thần kinh hiến được cấy trực tiếp vào giác mạc. Trong phương pháp gián tiếp, dây thần kinh hiến và giác mạc được nối cầu qua một mảnh ghép trung gian. Trong cả hai trường hợp, các sợi trục từ dây thần kinh hiến kéo dài vào nhu mô giác mạc và lớp dưới biểu mô, dẫn đến tái phân bố thần kinh giác mạc 1).
Sự tái tạo sợi trục tuân theo mô hình điển hình của thoái hóa Wallerian 1). Sau sự phá hủy sợi trục ban đầu, các đại thực bào loại bỏ myelin thoái hóa, và các tế bào Schwann biệt hóa và di chuyển từ phần gần khỏe mạnh của dây thần kinh hiến để thúc đẩy tái tạo sợi trục. Sự điều hòa tăng NGF và IL-1 đóng vai trò quan trọng trong việc kích thích sự nảy chồi sợi trục 1).
Trên mô hình chuột, CN làm tăng mật độ thần kinh giác mạc, nhưng chỉ một phần nhỏ các sợi trục tái tạo qua mảnh ghép đến được giác mạc. Có ý kiến cho rằng giác mạc có thể chọn lọc cho phép sự phát triển của các sợi thần kinh không myelin với một kiểu hình cụ thể 1).
Chức năng dinh dưỡng của thần kinh giác mạc có xu hướng phục hồi trước chức năng cảm giác. Do đó, ngay cả khi cải thiện giá trị CB kém ở thời điểm 12 tháng, vẫn có những trường hợp IVCM cho thấy dây thần kinh giác mạc và khiếm khuyết biểu mô đã lành 1).
Trong một tổng quan phạm vi năm 2025 (12 nghiên cứu, 164 mắt), tỷ lệ thành công của CN dao động từ 60,7-100% (trung bình 90%). CCS trung bình trước phẫu thuật 2,7 mm (CBA) cải thiện đáng kể lên 36,0 mm sau phẫu thuật (khoảng: 21,1-49,7 mm). Cảm giác giác mạc xuất hiện trung bình ở 4,1 tháng và đạt đỉnh ở 12 tháng 2).
Phương pháp gián tiếp (ghép thần kinh bắp chân) chiếm 63% tổng số ca, nhiều nhất. Ghép đồng loại không tế bào cho kết quả tương đương ghép tự thân, với ưu điểm là rút ngắn thời gian phẫu thuật và tránh biến chứng tại vị trí cho 2).
Trong báo cáo của Catapano và cộng sự trên 19 mắt (tuổi trung bình 12,5), 87% bệnh nhân đạt CB 40 mm, 64% phục hồi cảm giác hoàn toàn. Nhóm đặt bó sợi thần kinh vào đường hầm giác mạc-củng mạc cho thấy phục hồi cảm giác sớm hơn 2).
Ở một bé trai 11 tuổi giai đoạn Mackie 1, cải thiện cảm giác khách quan xuất hiện sau MICN 6 tháng, và cảm giác giác mạc trung tâm đạt 20 mm sau 21 tháng. Xét nghiệm Schirmer cải thiện từ 15 mm lên 30 mm, thị lực phục hồi từ 6/18 lên 6/5 6).
Ở hai bệnh nhân lớn tuổi (62 và 70 tuổi) với thời gian mất thần kinh kéo dài (23 năm), không đạt được cải thiện cảm giác bền vững sau MICN. Trong tổn thương gần của dây thần kinh sinh ba (sau phẫu thuật u dây thần kinh thính giác), “dự trữ chức năng” thấp, và tiên lượng có thể xấu hơn so với nguyên nhân ngoại biên (như viêm giác mạc Herpes) 7).
Những phát hiện này cho thấy tuổi cao, mất thần kinh kéo dài và tổn thương gần dây thần kinh sinh ba là các yếu tố tiên lượng xấu cho CN, cần được xem xét trong lựa chọn bệnh nhân và tư vấn 7).
Trong một bài tổng quan phạm vi năm 2025 (164 mắt), tỷ lệ thành công được báo cáo từ 60,7% đến 100% (trung bình 90%). Cảm giác giác mạc trước phẫu thuật (CBA) cải thiện đáng kể từ trung bình 2,7 mm lên 36,0 mm sau phẫu thuật, và sau 12 tháng, hơn 60% trẻ em đạt được cảm giác bình thường. Tuy nhiên, kết quả có thể kém hơn ở bệnh nhân lớn tuổi hoặc bị mất thần kinh kéo dài.
- Hubschman S, Rosenblatt MI, Cortina MS. Corneal neurotization for the treatment of neurotrophic keratopathy. Curr Opin Ophthalmol 2025;36:294-301.
- Samoilă O, Samoilă L, Petrescu L. Corneal Neurotization, Recent Progress, and Future Perspectives. Biomedicines 2025;13:961.
- Dragnea DC, Krolo I, Koppen C, et al. Corneal Neurotization-Indications, Surgical Techniques and Outcomes. J Clin Med 2023;12:2214.
- Saini M, Jain A, Vanathi M, et al. Current perspectives and concerns in corneal neurotization. Indian J Ophthalmol 2024;72:1404-11.
- Serra PL, Giannaccare G, Cuccu A, et al. Insights on the Choice and Preparation of the Donor Nerve in Corneal Neurotization for Neurotrophic Keratopathy: A Narrative Review. J Clin Med 2024;13:2268.
- Lee BWH, Khan MA, Ngo QD, et al. Minimally invasive, indirect corneal neurotization using an ipsilateral sural nerve graft for early neurotrophic keratopathy. Am J Ophthalmol Case Rep 2022;27:101585.
- Ting DSJ, Pradhan SP, Barnes E, et al. Minimally invasive corneal neurotization for neurotrophic keratopathy: The potential effect of age, denervation chronicity and lesion location. Am J Ophthalmol Case Rep 2023;29:101804.