Stadium 1 (ringan)
Keratitis punctata superfisial: Ketidakteraturan dan hiperplasia epitel kornea
Pemendekan waktu pecah air mata: Penurunan stabilitas air mata
Neovaskularisasi superfisial: Invasi pembuluh darah dari limbus

Rekonstruksi saraf kornea (corneal neurotization; CN) adalah operasi untuk memindahkan saraf sensorik yang sehat ke kornea guna mengembalikan persarafan pada keratopati neurotropik (neurotrophic keratopathy; NK)1). NK adalah penyakit refrakter yang disebabkan oleh kerusakan saraf trigeminal, yang mengakibatkan penurunan atau hilangnya sensasi kornea dan gangguan homeostasis epitel, dengan prevalensi sekitar 5 per 10.000 orang.
Perawatan NK konvensional bersifat simtomatik seperti air mata buatan dan tarsorafi, dan tidak mengatasi gangguan saraf yang mendasarinya. CN adalah satu-satunya prosedur yang dapat menstabilkan permukaan mata dan memperbaiki prognosis jangka panjang melalui pemulihan sensasi kornea1).
Sejak itu, teknik bedah telah berkembang pesat, termasuk pendekatan endoskopi dan pengenalan cangkok alogenik aseluler1).
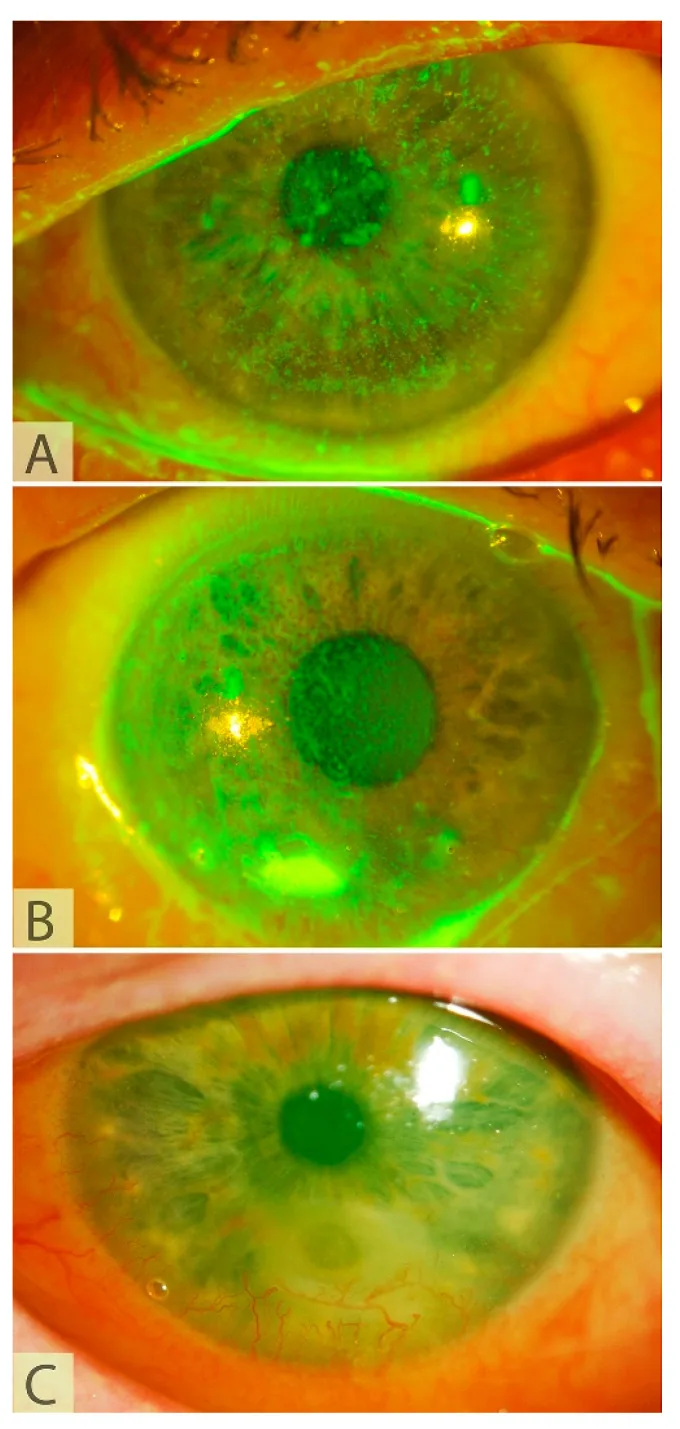
Berikut adalah gejala dan temuan keratopati neurotropik yang menjadi sasaran CN.
Pasien NK sulit merasakan gejala karena penurunan sensitivitas kornea.
Tingkat keparahan NK dinilai dengan klasifikasi Mackie.
Stadium 1 (ringan)
Keratitis punctata superfisial: Ketidakteraturan dan hiperplasia epitel kornea
Pemendekan waktu pecah air mata: Penurunan stabilitas air mata
Neovaskularisasi superfisial: Invasi pembuluh darah dari limbus
Stadium 2 (sedang)
Defek epitel persisten: Defek epitel dengan tepi yang menggulung (rolled edge)
Edema stroma: Disertai lipatan membran Descemet
Inflamasi bilik mata depan: Terdapat flare ringan
Stadium 3 (Berat)
Melting kornea: Penipisan stroma dan pembentukan ulkus
Perforasi kornea: Kasus paling berat dengan melting lanjut
Infeksi penyerta: Risiko infeksi sekunder meningkat
Sensitivitas kornea dinilai secara kuantitatif menggunakan estesiometer kornea Cochet-Bonnet (CB). Pada skala 0 mm (tidak sensitif) hingga 60 mm (normal), nilai kurang dari 20 mm dianggap hiposensitivitas1).
NK terjadi akibat kerusakan di sepanjang jalur saraf trigeminal1)3).
Kepadatan dan morfologi pleksus saraf subepitel kornea diamati secara non-invasif2). Berguna untuk baseline praoperasi dan pemantauan regenerasi saraf pascaoperasi. Perbaikan parameter saraf terlihat 3 bulan setelah operasi2)4).
Estesiometer kornea Cochet-Bonnet (CBA) adalah tes kuantitatif standar. Filamen nilon berdiameter 0,12 mm ditempatkan tegak lurus pada kornea pada panjang 60 mm (panjang maksimum, tekanan minimum), kemudian diperpendek 10 mm setiap kali hingga sensasi terasa. Semakin pendek filamen, semakin besar tekanan, menunjukkan penurunan sensasi. Kurang dari 20 mm dianggap hiposensitivitas, lebih dari 50 mm dianggap hipersensitivitas.
Pengobatan keratopati neurotropik didasarkan pada pendekatan bertahap sesuai dengan stadium Mackie.
Pasien yang tidak responsif terhadap terapi konservatif atau memiliki anestesi kornea persisten selama lebih dari 1 tahun merupakan kandidat untuk CN 1).
Transfer saraf donor langsung ke limbus kornea.
Metode menjembatani saraf donor dan kornea menggunakan cangkok saraf interposisi. Digunakan pada 63% dari seluruh kasus 2).
| Item | Metode Langsung | Metode Tidak Langsung |
|---|---|---|
| Kecepatan pemulihan sensasi | Cepat | Agak lambat |
| Hasil pada 12 bulan | Setara | Setara |
| Lokasi operasi sekunder | Tidak ada | Ada |
Pada 12 bulan, tidak ada perbedaan signifikan dalam pemulihan sensasi antara metode langsung dan tidak langsung1)2).
Pemilihan saraf donor didasarkan pada viabilitas saraf, jumlah akson, dan kedekatan dengan kornea5).
| Saraf | Jumlah akson bermielin | Karakteristik |
|---|---|---|
| Saraf supraorbital | Sekitar 6.000 | Dekat kornea, pilihan pertama |
| Saraf supratroklear | Sekitar 2.500 | Ada variasi anatomi |
| Saraf aurikularis magnus | Sekitar 6.530 | Berguna pada NK bilateral |
Terzis dkk. mengusulkan bahwa jumlah minimum akson bermielin yang diperlukan untuk reinnervasi efektif adalah 900 4). Bagian distal saraf supraorbital dan supratroklear masing-masing mengandung lebih dari 2.000 akson bermielin, yang memenuhi kriteria ini dengan baik 4)5).
Dalam studi perbandingan, tidak ada perbedaan signifikan dalam pemulihan sensasi kornea pada 12 bulan. Metode langsung tidak memerlukan cangkok dan pemulihan sensasi sedikit lebih cepat (perbaikan signifikan secara statistik pada nilai CB dalam 3-6 bulan), sedangkan metode tidak langsung dapat dilakukan dengan sayatan kecil dan juga dapat diterapkan pada NK bilateral. Pemilihan teknik didasarkan pada ketersediaan saraf donor, jarak ke kornea, dan pengalaman ahli bedah.
Kornea adalah salah satu jaringan dengan kepadatan saraf tertinggi di tubuh, dengan sekitar 7.000 nosiseptor per mm². Sensitivitasnya 40 kali lipat dari pulpa gigi dan 400-600 kali lipat dari kulit.
Persarafan berasal dari cabang pertama saraf trigeminal (saraf oftalmikus) → saraf nasosiliaris → saraf siliaris longus menuju kornea. Saraf menembus membran Bowman membentuk pleksus subepitel. 70% reseptor bersifat polimodal (merespons rangsangan kimia, termal, dan mekanis), 20% mekanoreseptor, dan 10% reseptor dingin.
Saraf kornea mengandung dan melepaskan neurotransmiter seperti substansi P, CGRP, neuropeptida Y, dan VIP. Neurotransmiter ini mengatur proliferasi, migrasi, dan regenerasi sel epitel, serta penting untuk menjaga homeostasis kornea.
Faktor neurotropik seperti NGF, BDNF, GDNF, NT-3, dan NT-4/5 juga disuplai oleh saraf kornea. Hilangnya faktor-faktor ini merupakan penyebab mendasar dari keterlambatan penyembuhan epitel dan gangguan homeostasis pada NK.
Pada CN, saraf donor yang sehat ditempatkan kembali di persimpangan korneoskleral 1).
Pada metode langsung, ujung distal saraf donor ditanam langsung ke kornea. Pada metode tidak langsung, saraf donor dan kornea dijembatani melalui cangkok interposisi. Dalam kedua kasus, serat aksonal dari saraf donor meluas ke stroma kornea dan lapisan subepitel, menghasilkan reinervasi kornea 1).
Regenerasi akson mengikuti pola khas degenerasi Wallerian 1). Setelah kerusakan aksonal awal, makrofag membersihkan mielin yang mengalami degenerasi, dan sel Schwann berdiferensiasi dan bermigrasi dari bagian proksimal saraf donor yang sehat untuk mempromosikan regenerasi akson. Upregulasi NGF dan IL-1 memainkan peran penting dalam merangsang pertumbuhan akson 1).
Pada model tikus, CN meningkatkan kepadatan saraf kornea, tetapi hanya sebagian kecil akson yang beregenerasi melalui cangkok mencapai kornea. Disarankan bahwa kornea mungkin secara selektif mengizinkan pertumbuhan serabut saraf tak bermielin dengan fenotip tertentu 1).
Fungsi nutrisi saraf kornea cenderung pulih lebih dulu daripada fungsi sensorik. Oleh karena itu, meskipun perbaikan nilai CB buruk pada 12 bulan, terdapat kasus di mana IVCM menunjukkan saraf kornea dan defek epitel sembuh 1).
Dalam tinjauan pelingkupan tahun 2025 (12 studi, 164 mata), tingkat keberhasilan CN berkisar antara 60,7-100% (rata-rata 90%). Rata-rata CCS pra operasi 2,7 mm (CBA) meningkat signifikan menjadi 36,0 mm pasca operasi (rentang: 21,1-49,7 mm). Sensasi kornea muncul rata-rata pada 4,1 bulan dan mencapai puncak pada 12 bulan 2).
Metode tidak langsung (cangkok saraf suralis) mencakup 63% dari seluruh kasus, yang paling banyak. Cangkok alogenik aseluler menunjukkan hasil yang setara dengan cangkok autologus, dengan keuntungan waktu operasi yang lebih singkat dan menghindari komplikasi tempat donor 2).
Dalam laporan Catapano dkk. pada 19 mata (usia rata-rata 12,5 tahun), 87% pasien mencapai CB 40 mm, dan 64% memulihkan sensasi penuh. Kelompok yang menerima insersi berkas ke dalam terowongan korneoskleral menunjukkan pemulihan sensasi yang lebih awal 2).
Pada kasus anak laki-laki usia 11 tahun dengan Mackie stadium 1, perbaikan sensasi objektif muncul 6 bulan setelah MICN, dan sensasi kornea sentral mencapai 20 mm pada 21 bulan. Tes Schirmer membaik dari 15 mm menjadi 30 mm, dan ketajaman penglihatan pulih dari 6/18 menjadi 6/5 6).
Pada dua kasus usia lanjut (62 dan 70 tahun) dengan denervasi jangka panjang (23 tahun), tidak diperoleh perbaikan sensasi yang berkelanjutan setelah MICN. Pada cedera proksimal saraf trigeminus (setelah operasi neuroma akustik), “cadangan fungsional” rendah, dan prognosis mungkin lebih buruk dibandingkan dengan penyebab perifer (seperti keratitis herpes) 7).
Temuan ini menunjukkan bahwa usia lanjut, denervasi jangka panjang, dan cedera proksimal saraf trigeminus merupakan faktor prognosis buruk untuk CN, dan harus dipertimbangkan dalam pemilihan pasien dan konseling 7).
Dalam tinjauan skoping tahun 2025 (164 mata), tingkat keberhasilan dilaporkan antara 60,7–100% (rata-rata 90%). Sensasi kornea praoperasi (CBA) meningkat secara signifikan dari rata-rata 2,7 mm menjadi 36,0 mm pascaoperasi, dan pada 12 bulan, lebih dari 60% anak-anak mencapai sensasi normal. Namun, hasil mungkin lebih buruk pada pasien lanjut usia atau dengan denervasi jangka panjang.
- Hubschman S, Rosenblatt MI, Cortina MS. Corneal neurotization for the treatment of neurotrophic keratopathy. Curr Opin Ophthalmol 2025;36:294-301.
- Samoilă O, Samoilă L, Petrescu L. Corneal Neurotization, Recent Progress, and Future Perspectives. Biomedicines 2025;13:961.
- Dragnea DC, Krolo I, Koppen C, et al. Corneal Neurotization-Indications, Surgical Techniques and Outcomes. J Clin Med 2023;12:2214.
- Saini M, Jain A, Vanathi M, et al. Current perspectives and concerns in corneal neurotization. Indian J Ophthalmol 2024;72:1404-11.
- Serra PL, Giannaccare G, Cuccu A, et al. Insights on the Choice and Preparation of the Donor Nerve in Corneal Neurotization for Neurotrophic Keratopathy: A Narrative Review. J Clin Med 2024;13:2268.
- Lee BWH, Khan MA, Ngo QD, et al. Minimally invasive, indirect corneal neurotization using an ipsilateral sural nerve graft for early neurotrophic keratopathy. Am J Ophthalmol Case Rep 2022;27:101585.
- Ting DSJ, Pradhan SP, Barnes E, et al. Minimally invasive corneal neurotization for neurotrophic keratopathy: The potential effect of age, denervation chronicity and lesion location. Am J Ophthalmol Case Rep 2023;29:101804.