المرحلة 1 (خفيفة)
التهاب القرنية النقطي السطحي: عدم انتظام وتضخم ظهارة القرنية
تقصير زمن تكسر الدموع: انخفاض استقرار الدموع
الأوعية الدموية السطحية الجديدة: غزو الأوعية من الحوف

إعادة بناء العصب القرني (corneal neurotization; CN) هي عملية جراحية لنقل عصب حسي سليم إلى القرنية لإعادة التعصيب في حالات اعتلال القرنية العصبي التغذوي (neurotrophic keratopathy; NK)1). NK هو مرض مزمن يحدث بسبب تلف العصب ثلاثي التوائم، مما يؤدي إلى انخفاض أو فقدان الإحساس القرني وانهيار توازن الظهارة، ويبلغ معدل انتشاره حوالي 5 لكل 10000 شخص.
كان العلاج التقليدي لـ NK عرضيًا مثل الدموع الاصطناعية ورأب الجفن، ولم يعالج الاضطراب العصبي الأساسي. CN هو الإجراء الوحيد القادر على تثبيت سطح العين وتحسين الإنذار طويل المدى من خلال استعادة الإحساس القرني1).
منذ ذلك الحين، تنوعت التقنيات الجراحية بسرعة، بما في ذلك النهج بالمنظار وإدخال الطعوم الخيفية اللاخلوية1).
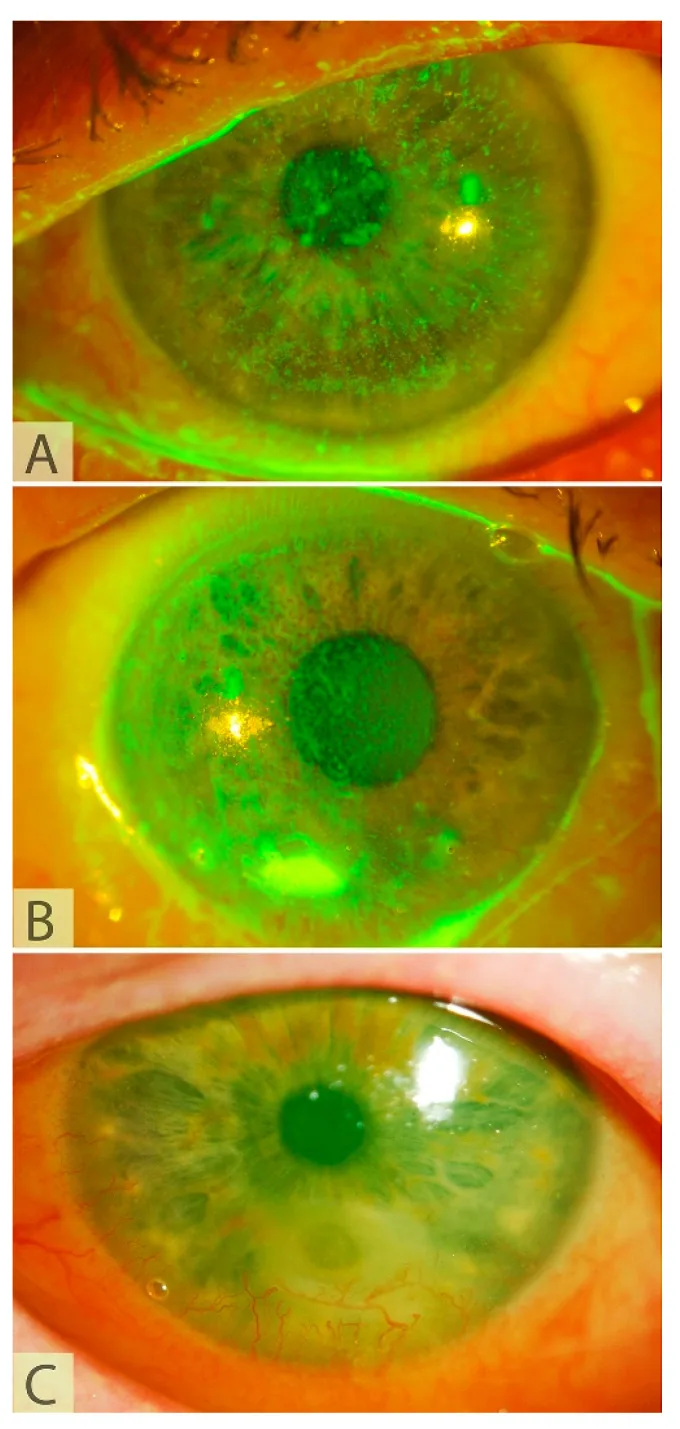
فيما يلي أعراض وعلامات اعتلال القرنية العصبي التي تخضع لـ CN.
يصعب على مرضى NK إدراك الأعراض بسبب انخفاض حساسية القرنية.
يتم تقييم شدة NK باستخدام تصنيف Mackie.
المرحلة 1 (خفيفة)
التهاب القرنية النقطي السطحي: عدم انتظام وتضخم ظهارة القرنية
تقصير زمن تكسر الدموع: انخفاض استقرار الدموع
الأوعية الدموية السطحية الجديدة: غزو الأوعية من الحوف
المرحلة 2 (متوسطة)
عيب ظهاري مستمر: عيب ظهاري ذو حافة مستديرة (rolled edge)
وذمة الحمة: مصحوبة بطيات في غشاء ديسيميه
التهاب الغرفة الأمامية: وجود فلير خفيف
المرحلة 3 (شديدة)
انحلال القرنية: ترقق الحمة وتشكل قرحة
انثقاب القرنية: الحالة الأشد تقدمًا مع استمرار الانحلال
العدوى المصاحبة: يزداد خطر العدوى الثانوية
يتم تقييم حساسية القرنية كميًا باستخدام مقياس حساسية القرنية Cochet-Bonnet (CB). على مقياس من 0 مم (لا حساسية) إلى 60 مم (طبيعي)، تعتبر القيم أقل من 20 مم حساسية منخفضة1).
يحدث التهاب القرنية العصبي نتيجة تلف في أي نقطة على طول مسار العصب ثلاثي التوائم1)3).
يتم ملاحظة كثافة وشكل الضفيرة العصبية تحت الظهارية للقرنية بطريقة غير جراحية2). وهو مفيد لتقييم خط الأساس قبل الجراحة ومراقبة تجدد الأعصاب بعد الجراحة. يُلاحظ تحسن في معايير الأعصاب بعد 3 أشهر من الجراحة2)4).
مقياس حساسية القرنية Cochet-Bonnet (CBA) هو الاختبار الكمي القياسي. يتم وضع خيط نايلون بقطر 0.12 مم عموديًا على القرنية بطول 60 مم (أقصى طول، أقل ضغط)، ثم يتم تقصيره بمقدار 10 مم حتى يشعر المريض باللمس. كلما كان الخيط أقصر، زاد الضغط، مما يشير إلى انخفاض الحساسية. يُعتبر أقل من 20 مم حساسية منخفضة، وأكثر من 50 مم حساسية عالية.
يعتمد علاج اعتلال القرنية العصبي على نهج تدريجي حسب مرحلة Mackie.
المرضى الذين لا يستجيبون للعلاج المحافظ أو يعانون من فقدان مستمر لحساسية القرنية لأكثر من عام هم مرشحون لإعادة بناء العصب القرني 1).
نقل العصب المانح مباشرة إلى حوف القرنية.
طريقة جسر العصب المانح والقرنية باستخدام طعم عصبي وسيط. تُستخدم في 63% من جميع الحالات 2).
| العنصر | الطريقة المباشرة | الطريقة غير المباشرة |
|---|---|---|
| سرعة استعادة الإحساس | سريعة | بطيئة نسبيًا |
| النتائج عند 12 شهرًا | مماثلة | مماثلة |
| موقع جراحي ثانوي | لا يوجد | يوجد |
عند 12 شهرًا، لا يوجد فرق كبير في استعادة الإحساس بين الطريقة المباشرة والطريقة غير المباشرة1)2).
يعتمد اختيار العصب المانح على قدرة العصب على البقاء، وعدد المحاور، والقرب من القرنية5).
| العصب | عدد المحاور الميالينية | الخصائص |
|---|---|---|
| العصب فوق الحجاج | حوالي 6,000 | قريب من القرنية، الخيار الأول |
| العصب البكري | حوالي 2,500 | يوجد تباين تشريحي |
| العصب الأذني الكبير | حوالي 6,530 | مفيد في التهاب القرنية العصبي الثنائي |
اقترح Terzis وآخرون أن الحد الأدنى لعدد المحاور الميالينية اللازمة لإعادة التعصيب الفعال هو 900 4). تحتوي الأجزاء البعيدة من الأعصاب فوق الحجاج والبكري على أكثر من 2,000 محور مياليني، مما يفي بهذا المعيار بشكل كافٍ 4)5).
في الدراسات المقارنة، لا يوجد فرق كبير في استعادة الإحساس القرني بعد 12 شهرًا. الطريقة المباشرة لا تتطلب طعمًا وتؤدي إلى استعادة الإحساس بشكل أسرع قليلاً (تحسن ذو دلالة إحصائية في قيمة CB خلال 3-6 أشهر)، بينما الطريقة غير المباشرة يمكن إجراؤها بشق صغير وتنطبق أيضًا على اعتلال القرنية العصبي الثنائي. يعتمد اختيار التقنية على توفر العصب المتبرع، المسافة إلى القرنية، وخبرة الجراح.
القرنية هي واحدة من أكثر الأنسجة كثافة عصبية في الجسم، حيث تحتوي على حوالي 7000 مستقبل للألم لكل مم². حساسيتها أعلى 40 مرة من لب الأسنان و400-600 مرة من الجلد.
يأتي التعصيب من الفرع الأول للعصب ثلاثي التوائم (العصب البصري) → العصب الأنفي الهدبي → العصب الهدبي الطويل ليصل إلى القرنية. تخترق الأعصاب غشاء بومان لتشكل الضفيرة العصبية تحت الظهارية. 70% من المستقبلات متعددة الوسائط (تستجيب للمنبهات الكيميائية والحرارية والميكانيكية)، و20% مستقبلات ميكانيكية، و10% مستقبلات باردة.
تحتوي الأعصاب القرنية وتفرز نواقل عصبية مثل المادة P، CGRP، نيوروببتيد Y، VIP. تنظم هذه النواقل تكاثر الخلايا الظهارية وهجرتها وتجددها، وهي ضرورية للحفاظ على توازن القرنية.
توفر الأعصاب القرنية أيضًا عوامل التغذية مثل NGF وBDNF وGDNF وNT-3 وNT-4/5. فقدان هذه العوامل هو السبب الأساسي لتأخر التئام الظهارة وانهيار التوازن في التهاب القرنية العصبي.
في جراحة إعادة بناء العصب القرني، يتم إعادة وضع عصب متبرع سليم عند الوصلة القرنية الصلبة 1).
في الطريقة المباشرة، يتم زرع الطرف البعيد للعصب المتبرع مباشرة في القرنية. في الطريقة غير المباشرة، يتم جسر العصب المتبرع والقرنية عبر طعم وسيط. في كلتا الحالتين، تمتد الألياف المحورية من العصب المتبرع إلى سدى القرنية والطبقة تحت الظهارية، مما يؤدي إلى إعادة تعصيب القرنية 1).
يتبع تجديد المحاور النمط النموذجي للتنكس الواليري 1). بعد الانهيار المحوري الأولي، تزيل البلاعم الميالين المتدهور، وتتمايز خلايا شوان وتهاجر من الجزء القريب السليم من العصب المتبرع لتعزيز تجديد المحاور. يلعب التنظيم التصاعدي لـ NGF وIL-1 دورًا مهمًا في تحفيز تبرعم المحاور 1).
في نموذج الفئران، زادت جراحة إعادة بناء العصب القرني من كثافة الأعصاب القرنية، لكن جزءًا صغيرًا فقط من المحاور المتجددة عبر الطعم وصل إلى القرنية. يُقترح أن القرنية قد تسمح بشكل انتقائي بنمو الألياف العصبية غير الميالينية ذات النمط الظاهري المحدد 1).
تميل الوظيفة الغذائية للعصب القرني إلى التعافي قبل الوظيفة الحسية. لذلك، حتى لو كان تحسين حساسية القرنية ضعيفًا في 12 شهرًا، توجد حالات يُظهر فيها الفحص المجهري المتحد البؤر القرني أعصابًا قرنية ويشفى عيب الظهارة 1).
في مراجعة نطاقية لعام 2025 (12 دراسة، 164 عينًا)، تراوحت نسبة نجاح جراحة إعادة بناء العصب القرني بين 60.7% و100% (متوسط 90%). تحسن متوسط حساسية القرنية قبل الجراحة (2.7 مم) بشكل ملحوظ إلى 36.0 مم بعد الجراحة (المدى: 21.1-49.7 مم). ظهر الإحساس القرني في متوسط 4.1 أشهر وبلغ ذروته في 12 شهرًا 2).
شكلت الطريقة غير المباشرة (زرع العصب الربلي) 63% من جميع الحالات، وهي الأكثر شيوعًا. أظهرت زراعة الأنسجة الخالية من الخلايا نتائج مماثلة للزرع الذاتي، مع ميزة تقليل وقت الجراحة وتجنب مضاعفات الموقع المانح 2).
في تقرير كاتابانو وآخرين عن 19 عينًا (متوسط العمر 12.5 سنة)، وصل 87% من المرضى إلى CB 40 مم، واستعاد 64% الإحساس الكامل. أظهرت المجموعة التي تم فيها إدخال الحزمة في النفق القرني الصلبي استعادة أسرع للإحساس 2).
في حالة صبي يبلغ من العمر 11 عامًا في مرحلة ماكي 1، ظهر تحسن موضوعي في الإحساس بعد 6 أشهر من MICN، ووصل الإحساس المركزي للقرنية إلى 20 مم بعد 21 شهرًا. تحسن اختبار شيرمر من 15 مم إلى 30 مم، وتعافت الرؤية من 6/18 إلى 6/5 6).
في حالتين من كبار السن (62 و70 عامًا) مع إزالة التعصيب طويلة الأمد (23 عامًا)، لم يتم تحقيق تحسن مستدام في الإحساس بعد MICN. في إصابة الجزء القريب من العصب ثلاثي التوائم (بعد جراحة ورم العصب السمعي)، تكون “الاحتياطي الوظيفي” منخفضًا، وقد يكون التشخيص أسوأ مقارنة بالأسباب المحيطية (مثل التهاب القرنية الهربسي) 7).
تشير هذه النتائج إلى أن التقدم في العمر، وإزالة التعصيب طويلة الأمد، وإصابة الجزء القريب من العصب ثلاثي التوائم تعتبر عوامل سوء تشخيص لـ CN، ويجب أخذها في الاعتبار عند اختيار المرضى وتقديم المشورة 7).
في مراجعة نطاقية عام 2025 (164 عينًا)، تم الإبلاغ عن معدل نجاح يتراوح بين 60.7% و100% (متوسط 90%). تحسنت حساسية القرنية قبل الجراحة (CBA) بشكل ملحوظ من متوسط 2.7 مم إلى 36.0 مم بعد الجراحة، وفي 12 شهرًا، وصل أكثر من 60% من الأطفال إلى حساسية طبيعية. ومع ذلك، قد تكون النتائج أقل في حالات المرضى المسنين أو الذين يعانون من إزالة التعصيب لفترة طويلة.
- Hubschman S, Rosenblatt MI, Cortina MS. Corneal neurotization for the treatment of neurotrophic keratopathy. Curr Opin Ophthalmol 2025;36:294-301.
- Samoilă O, Samoilă L, Petrescu L. Corneal Neurotization, Recent Progress, and Future Perspectives. Biomedicines 2025;13:961.
- Dragnea DC, Krolo I, Koppen C, et al. Corneal Neurotization-Indications, Surgical Techniques and Outcomes. J Clin Med 2023;12:2214.
- Saini M, Jain A, Vanathi M, et al. Current perspectives and concerns in corneal neurotization. Indian J Ophthalmol 2024;72:1404-11.
- Serra PL, Giannaccare G, Cuccu A, et al. Insights on the Choice and Preparation of the Donor Nerve in Corneal Neurotization for Neurotrophic Keratopathy: A Narrative Review. J Clin Med 2024;13:2268.
- Lee BWH, Khan MA, Ngo QD, et al. Minimally invasive, indirect corneal neurotization using an ipsilateral sural nerve graft for early neurotrophic keratopathy. Am J Ophthalmol Case Rep 2022;27:101585.
- Ting DSJ, Pradhan SP, Barnes E, et al. Minimally invasive corneal neurotization for neurotrophic keratopathy: The potential effect of age, denervation chronicity and lesion location. Am J Ophthalmol Case Rep 2023;29:101804.