ระยะที่ 1 (เล็กน้อย)
keratitis punctata ผิวเผิน: ความไม่สม่ำเสมอและการเจริญเกินของเยื่อบุผิวกระจกตา
เวลาการแตกตัวของฟิล์มน้ำตาสั้นลง: ความเสถียรของน้ำตาลดลง
เส้นเลือด新生ผิวเผิน: การบุกรุกของหลอดเลือดจากลิมบัส

การสร้างเส้นประสาทกระจกตาใหม่ (corneal neurotization; CN) คือการผ่าตัดย้ายเส้นประสาทรับความรู้สึกที่สมบูรณ์ไปยังกระจกตาเพื่อให้เกิดการปกคลุมด้วยเส้นประสาทใหม่ในโรคกระจกตาเสื่อมจากประสาท (neurotrophic keratopathy; NK)1) NK เป็นโรคดื้อยาที่เกิดจากความเสียหายของเส้นประสาทไทรเจมินัล ส่งผลให้ความรู้สึกที่กระจกตาลดลงหรือหายไป และการรักษาสมดุลของเยื่อบุผิวล้มเหลว โดยมีความชุกประมาณ 5 ต่อ 10,000 คน
การรักษา NK แบบดั้งเดิมเป็นแบบประคับประคอง เช่น น้ำตาเทียมและการเย็บเปลือกตา และไม่สามารถแก้ไขความผิดปกติของเส้นประสาทที่เป็นสาเหตุได้ CN เป็นขั้นตอนเดียวที่สามารถทำให้ผิวตาคงที่และปรับปรุงการพยากรณ์โรคระยะยาวผ่านการฟื้นฟูความรู้สึกที่กระจกตา1)
ตั้งแต่นั้นมา เทคนิคการผ่าตัดก็มีความหลากหลายอย่างรวดเร็ว รวมถึงวิธีการส่องกล้องและการนำการปลูกถ่ายเนื้อเยื่อ allogeneic ที่ไม่มีเซลล์มาใช้1)
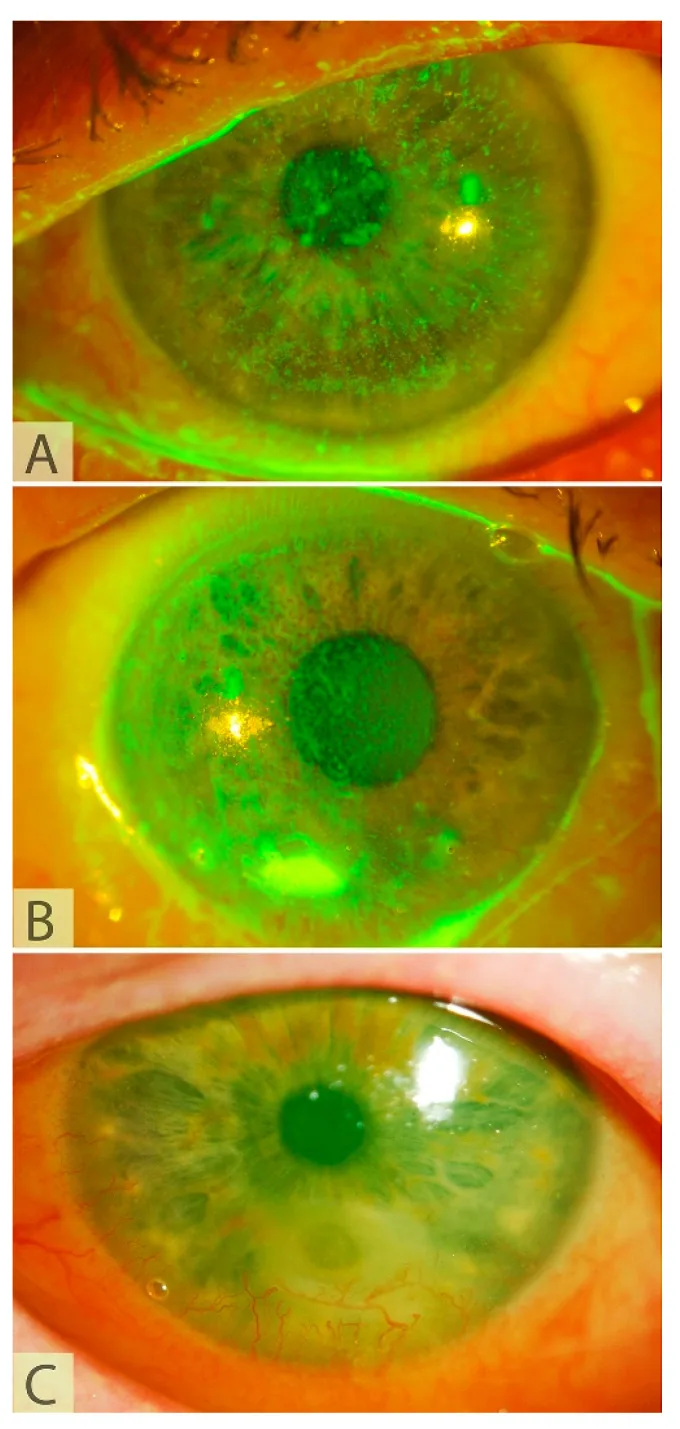
ด้านล่างนี้คืออาการและอาการแสดงของโรคกระจกตาจากเส้นประสาทเสื่อมที่เข้าข่ายการรักษาด้วย CN
ผู้ป่วย NK มักไม่รู้สึกอาการเนื่องจากความรู้สึกที่กระจกตาลดลง
ความรุนแรงของ NK ประเมินโดยการจำแนกตาม Mackie
ระยะที่ 1 (เล็กน้อย)
keratitis punctata ผิวเผิน: ความไม่สม่ำเสมอและการเจริญเกินของเยื่อบุผิวกระจกตา
เวลาการแตกตัวของฟิล์มน้ำตาสั้นลง: ความเสถียรของน้ำตาลดลง
เส้นเลือด新生ผิวเผิน: การบุกรุกของหลอดเลือดจากลิมบัส
ระยะที่ 2 (ปานกลาง)
ข้อบกพร่องของเยื่อบุผิวแบบถาวร: ข้อบกพร่องของเยื่อบุผิวที่มีขอบม้วนขึ้น (rolled edge)
อาการบวมน้ำของเนื้อกระจกตา: ร่วมกับรอยย่นของเยื่อหุ้มเดสเซเมท
การอักเสบในช่องหน้าลูกตา: มีฟลาร์เล็กน้อย
ระยะที่ 3 (รุนแรง)
การละลายของกระจกตา: เนื้อกระจกตาบางลงและเกิดแผล
การทะลุของกระจกตา: กรณีที่รุนแรงที่สุดที่มีการละลายลุกลาม
การติดเชื้อร่วม: ความเสี่ยงต่อการติดเชื้อทุติยภูมิเพิ่มขึ้น
ประเมินความรู้สึกของกระจกตาเชิงปริมาณด้วยเครื่องวัดความรู้สึกกระจกตา Cochet-Bonnet (CB) ในระดับ 0 มม. (ไม่มีความรู้สึก) ถึง 60 มม. (ปกติ) ค่าที่น้อยกว่า 20 มม. ถือว่ามีความรู้สึกต่ำ1).
โรคกระจกตาอักเสบจากเส้นประสาทเสื่อมเกิดจากความเสียหายที่จุดใดจุดหนึ่งตามเส้นทางของเส้นประสาทไทรเจมินัล1)3).
ความหนาแน่นและสัณฐานวิทยาของข่ายประสาทใต้เยื่อบุกระจกตาถูกสังเกตแบบไม่รุกราน2) มีประโยชน์สำหรับการประเมินพื้นฐานก่อนผ่าตัดและการติดตามการสร้างเส้นประสาทใหม่หลังผ่าตัด พบการปรับปรุงพารามิเตอร์เส้นประสาทตั้งแต่ 3 เดือนหลังผ่าตัด2)4)
เครื่องวัดความรู้สึกกระจกตา Cochet-Bonnet (CBA) เป็นการทดสอบเชิงปริมาณมาตรฐาน ใช้เส้นใยไนลอนเส้นผ่านศูนย์กลาง 0.12 มม. วางตั้งฉากกับกระจกตาที่ความยาว 60 มม. (ความยาวสูงสุด แรงดันต่ำสุด) จากนั้นค่อยๆ ลดความยาวลงครั้งละ 10 มม. จนกว่าจะรู้สึก ยิ่งเส้นใยสั้น แรงดันยิ่งสูง แสดงว่าความรู้สึกลดลง ต่ำกว่า 20 มม. ถือว่าความรู้สึกต่ำ มากกว่า 50 มม. ถือว่าความรู้สึกสูง
การรักษาโรคกระจกตาเสื่อมจากเส้นประสาทขึ้นอยู่กับแนวทางแบบเป็นขั้นตามระยะของ Mackie
ผู้ป่วยที่ไม่ตอบสนองต่อการรักษาแบบประคับประคอง หรือมีภาวะกระจกตาไม่มีความรู้สึกต่อเนื่องนานกว่า 1 ปี เป็นผู้มีสิทธิ์รับการรักษา CN 1).
การย้ายเส้นประสาทผู้บริจาคโดยตรงไปยังลิมบัสของกระจกตา
วิธีการเชื่อมเส้นประสาทผู้บริจาคและกระจกตาโดยใช้กราฟต์เส้นประสาทคั่นกลาง ใช้ใน 63% ของทุกกรณี 2).
| รายการ | วิธีทางตรง | วิธีทางอ้อม |
|---|---|---|
| ความเร็วในการฟื้นคืนความรู้สึก | เร็ว | ค่อนข้างช้า |
| ผลลัพธ์ที่ 12 เดือน | เทียบเท่า | เทียบเท่า |
| ตำแหน่งผ่าตัดรอง | ไม่มี | มี |
ที่ 12 เดือน ไม่มีความแตกต่างอย่างมีนัยสำคัญในการฟื้นคืนความรู้สึกระหว่างวิธีทางตรงและทางอ้อม1)2).
การเลือกเส้นประสาทผู้บริจาคขึ้นอยู่กับความมีชีวิตของเส้นประสาท จำนวนแอกซอน และความใกล้ชิดกับกระจกตา5).
| เส้นประสาท | จำนวนแอกซอนที่มีปลอกไมอีลิน | ลักษณะเฉพาะ |
|---|---|---|
| เส้นประสาทซูพราออร์บิทัล | ประมาณ 6,000 | ใกล้กระจกตา ตัวเลือกแรก |
| เส้นประสาทซูพราโทรเคลียร์ | ประมาณ 2,500 | มีความแปรปรวนทางกายวิภาค |
| เส้นประสาทออริคิวลาร์แมกนัส | ประมาณ 6,530 | มีประโยชน์ใน NK สองข้าง |
Terzis และคณะเสนอว่าจำนวนแอกซอนที่มีไมอีลินขั้นต่ำที่จำเป็นสำหรับการฟื้นฟูประสาทอย่างมีประสิทธิภาพคือ 900 4) ส่วนปลายของเส้นประสาทซูพราออร์บิทัลและซูพราโทรเคลียร์แต่ละเส้นมีแอกซอนที่มีไมอีลินมากกว่า 2,000 เส้น ซึ่งเป็นไปตามเกณฑ์นี้อย่างเพียงพอ 4)5)
ในการศึกษาเปรียบเทียบ ไม่มีความแตกต่างอย่างมีนัยสำคัญในการฟื้นฟูความรู้สึกกระจกตาที่ 12 เดือน วิธีทางตรงไม่ต้องใช้กราฟต์และการฟื้นฟูความรู้สึกเร็วกว่าเล็กน้อย (การปรับปรุงค่า CB อย่างมีนัยสำคัญทางสถิติภายใน 3-6 เดือน) ในขณะที่วิธีทางอ้อมสามารถทำได้ด้วยแผลผ่าตัดเล็กและใช้ได้กับ NK ทั้งสองข้าง การเลือกเทคนิคขึ้นอยู่กับความพร้อมของเส้นประสาทผู้บริจาค ระยะทางถึงกระจกตา และประสบการณ์ของศัลยแพทย์
กระจกตาเป็นเนื้อเยื่อที่มีความหนาแน่นของเส้นประสาทมากที่สุดแห่งหนึ่งในร่างกาย โดยมีตัวรับความเจ็บปวดประมาณ 7,000 ตัวต่อตารางมิลลิเมตร ความไวสูงกว่าเนื้อฟัน 40 เท่า และสูงกว่าผิวหนัง 400-600 เท่า
การเลี้ยงเส้นประสาทมาจากแขนงแรกของเส้นประสาทไทรเจมินัล (เส้นประสาทตา) → เส้นประสาทนาโซซิเลียรี → เส้นประสาทซิเลียรีลองไปยังกระจกตา เส้นประสาทเจาะทะลุเยื่อโบว์แมนก่อตัวเป็นข่ายประสาทใต้เยื่อบุผิว 70% ของตัวรับเป็นแบบหลายรูปแบบ (ตอบสนองต่อสิ่งเร้าทางเคมี ความร้อน และกลไก) 20% เป็นตัวรับกลไก และ 10% เป็นตัวรับความเย็น
เส้นประสาทกระจกตามีและปล่อยสารสื่อประสาท เช่น สาร P, CGRP, นิวโรเปปไทด์ Y และ VIP สารเหล่านี้ควบคุมการเพิ่มจำนวน การย้ายที่ และการสร้างใหม่ของเซลล์เยื่อบุผิว และจำเป็นต่อการรักษาสมดุลของกระจกตา
ปัจจัยทางโภชนาการประสาท เช่น NGF, BDNF, GDNF, NT-3 และ NT-4/5 ก็ถูกส่งมาจากเส้นประสาทกระจกตาเช่นกัน การสูญเสียปัจจัยเหล่านี้เป็นสาเหตุพื้นฐานของการหายช้าของเยื่อบุผิวและการเสียสมดุลในโรคกระจกตาอักเสบจากเส้นประสาท
ใน CN เส้นประสาทผู้บริจาคที่แข็งแรงจะถูกวางใหม่ที่รอยต่อกระจกตา-ตาขาว 1)
ในวิธีโดยตรง ปลายส่วนปลายของเส้นประสาทผู้บริจาคจะถูกฝังลงในกระจกตาโดยตรง ในวิธีโดยอ้อม เส้นประสาทผู้บริจาคและกระจกตาจะเชื่อมต่อกันผ่านชิ้นเนื้อปลูกถ่ายคั่นกลาง ในทั้งสองกรณี เส้นใยประสาทจากเส้นประสาทผู้บริจาคจะขยายเข้าไปในสโตรมาของกระจกตาและชั้นใต้เยื่อบุผิว ส่งผลให้เกิดการสร้างเส้นประสาทกระจกตาใหม่ 1)
การสร้างแอกซอนใหม่เป็นไปตามรูปแบบทั่วไปของการเสื่อมสลายแบบ Wallerian 1) หลังจากการสลายแอกซอนในระยะแรก แมคโครฟาจจะกำจัดไมอีลินที่เสื่อมสภาพ และเซลล์ชวานน์จะแยกความแตกต่างและย้ายจากส่วนต้นที่แข็งแรงของเส้นประสาทผู้บริจาคเพื่อส่งเสริมการสร้างแอกซอนใหม่ การเพิ่มระดับของ NGF และ IL-1 มีบทบาทสำคัญในการกระตุ้นการงอกของแอกซอน 1)
ในแบบจำลองหนู CN เพิ่มความหนาแน่นของเส้นประสาทกระจกตา แต่มีเพียงส่วนเล็กน้อยของแอกซอนที่สร้างใหม่ผ่านชิ้นเนื้อปลูกถ่ายเท่านั้นที่ไปถึงกระจกตา มีข้อเสนอแนะว่ากระจกตาอาจยอมให้เฉพาะเส้นใยประสาทที่ไม่มีไมอีลินซึ่งมีฟีโนไทป์เฉพาะเจริญเติบโตได้ 1)
การทำงานด้านโภชนาการของเส้นประสาทกระจกตามักจะฟื้นตัวก่อนการทำงานด้านความรู้สึก ดังนั้น แม้ว่าการปรับปรุงค่า CB จะไม่ดีที่ 12 เดือน ก็ยังมีกรณีที่ IVCM แสดงเส้นประสาทกระจกตาและข้อบกพร่องของเยื่อบุผิวหายดี 1)
ในการทบทวนวรรณกรรมแบบ scoping review ปี 2025 (12 การศึกษา 164 ตา) อัตราความสำเร็จของ CN อยู่ระหว่าง 60.7-100% (เฉลี่ย 90%) ค่า CCS เฉลี่ยก่อนผ่าตัด 2.7 มม. (CBA) ดีขึ้นอย่างมีนัยสำคัญเป็น 36.0 มม. หลังผ่าตัด (ช่วง: 21.1-49.7 มม.) ความรู้สึกของกระจกตาปรากฏโดยเฉลี่ยที่ 4.1 เดือนและถึงจุดสูงสุดที่ 12 เดือน 2)
วิธีการทางอ้อม (การปลูกถ่ายเส้นประสาทซูรัล) คิดเป็น 63% ของทุกกรณี ซึ่งมากที่สุด การปลูกถ่ายเนื้อเยื่อไร้เซลล์ต่างชนิดให้ผลลัพธ์เทียบเท่ากับการปลูกถ่ายตนเอง โดยมีข้อดีคือลดระยะเวลาการผ่าตัดและหลีกเลี่ยงภาวะแทรกซ้อนบริเวณผู้บริจาค 2)
ในรายงานของ Catapano และคณะ ใน 19 ตา (อายุเฉลี่ย 12.5 ปี) ผู้ป่วย 87% ถึง CB 40 มม. และ 64% ฟื้นความรู้สึกสมบูรณ์ กลุ่มที่สอดมัดเส้นประสาทเข้าไปในอุโมงค์กระจกตา-ตาขาวแสดงการฟื้นความรู้สึกเร็วกว่า 2)
ในเด็กชายอายุ 11 ปี ระยะ Mackie 1 การรับรู้ความรู้สึกที่ดีขึ้นปรากฏขึ้น 6 เดือนหลัง MICN และความรู้สึกที่กระจกตาส่วนกลางถึง 20 มม. ที่ 21 เดือน การทดสอบ Schirmer ดีขึ้นจาก 15 มม. เป็น 30 มม. และการมองเห็นฟื้นจาก 6/18 เป็น 6/5 6)
ในสองกรณีผู้สูงอายุ (62 และ 70 ปี) ที่มีการสูญเสียประสาทเป็นเวลานาน (23 ปี) ไม่ได้รับการปรับปรุงความรู้สึกอย่างต่อเนื่องหลัง MICN ในการบาดเจ็บส่วนต้นของเส้นประสาทไทรเจมินัล (หลังผ่าตัดเนื้องอกประสาทหู) “ปริมาณสำรองการทำงาน” ต่ำ และการพยากรณ์โรคอาจแย่กว่าเมื่อเทียบกับสาเหตุส่วนปลาย (เช่น โรคกระจกตาอักเสบจากเริม) 7)
ข้อค้นพบเหล่านี้ชี้ให้เห็นว่าอายุมาก การสูญเสียประสาทเป็นเวลานาน และการบาดเจ็บส่วนต้นของเส้นประสาทไทรเจมินัลเป็นปัจจัยพยากรณ์โรคที่ไม่ดีสำหรับ CN และควรพิจารณาในการเลือกผู้ป่วยและการให้คำปรึกษา 7)
ในการทบทวนวรรณกรรมแบบสโคปิงปี 2025 (164 ตา) รายงานอัตราความสำเร็จอยู่ระหว่าง 60.7–100% (เฉลี่ย 90%) ความรู้สึกของกระจกตาก่อนผ่าตัด (CBA) ดีขึ้นอย่างมีนัยสำคัญจากค่าเฉลี่ย 2.7 มม. เป็น 36.0 มม. หลังผ่าตัด และที่ 12 เดือน เด็กมากกว่า 60% มีความรู้สึกปกติ อย่างไรก็ตาม ผลลัพธ์อาจแย่ลงในผู้ป่วยสูงอายุหรือผู้ที่สูญเสียเส้นประสาทเป็นเวลานาน
- Hubschman S, Rosenblatt MI, Cortina MS. Corneal neurotization for the treatment of neurotrophic keratopathy. Curr Opin Ophthalmol 2025;36:294-301.
- Samoilă O, Samoilă L, Petrescu L. Corneal Neurotization, Recent Progress, and Future Perspectives. Biomedicines 2025;13:961.
- Dragnea DC, Krolo I, Koppen C, et al. Corneal Neurotization-Indications, Surgical Techniques and Outcomes. J Clin Med 2023;12:2214.
- Saini M, Jain A, Vanathi M, et al. Current perspectives and concerns in corneal neurotization. Indian J Ophthalmol 2024;72:1404-11.
- Serra PL, Giannaccare G, Cuccu A, et al. Insights on the Choice and Preparation of the Donor Nerve in Corneal Neurotization for Neurotrophic Keratopathy: A Narrative Review. J Clin Med 2024;13:2268.
- Lee BWH, Khan MA, Ngo QD, et al. Minimally invasive, indirect corneal neurotization using an ipsilateral sural nerve graft for early neurotrophic keratopathy. Am J Ophthalmol Case Rep 2022;27:101585.
- Ting DSJ, Pradhan SP, Barnes E, et al. Minimally invasive corneal neurotization for neurotrophic keratopathy: The potential effect of age, denervation chronicity and lesion location. Am J Ophthalmol Case Rep 2023;29:101804.